
- •Глава 2. Остеоартроз
- •Патогенетические механизмы остеоартроза
- •Классификация оа
- •I. Идиопатический.
- •II. Вторичный.
- •Клиническая картина
- •Диагностические параметры верификации диагноза оа (eular 2010)
- •Объективные данные
- •1. Рентгенологические характеристики, определяющие стадию оа:
- •Рентгенографические критерии для определения оа (Kellgren - Lawrence, 1975)
- •Критерии диагностики
- •Лечение оа
- •Лекарственная терапия
- •Базисная терапия остеоартроза
Глава 2. Остеоартроз
Остеоартроз – это гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими и клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
Факторы риска остеоартроза (ОА):
пожилой возраст;
избыточный вес;
наследственная предрасположенность;
гормональные нарушения;
остеопороз;
гипермобильность, а также другие заболевания (сахарный диабет, гипертензия и гиперурикемия);
механические факторы, такие как травма сустава (разрывы крестовидных и коллатеральных связок, переломы костей);
физические и спортивные нагрузки;
профессиональная деятельность (тяжелый физический труд).
Патогенетические механизмы остеоартроза
При формировании ОА изменяется баланс между катаболическими и анаболическими процессами и, как результат, происходит разрушение суставного хряща и нарушение формирования новой хрящевой ткани (рис. 2-1).
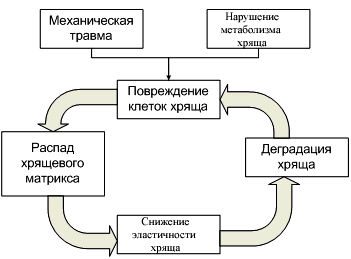
Рис. 2-1. Повреждение хондроцитов
Классификация оа
I. Идиопатический.
А. Локальный:
1. Кисти: узелки Гебердена и Бушара.
2. Вальгусный большой палец стопы.
3 Коленные суставы.
4. Тазобедренные суставы.
5. Позвоночник.
6. Другие суставы.
Б. Генерализованный (включает три группы суставов и более).
II. Вторичный.
1. Травма: острая, хроническая (профессиональная, спортивная).
2. Врожденные, приобретенные заболевания: болезнь Кальве-Пертеса, врожденный вывих тазобедренного сустава, смещенный эпифиз.
3. Заболевания обмена веществ.
- Охроноз.
- Гемохроматоз.
- Болезнь Уилсона - Коновалова.
- Болезнь Гоше.
4. Эндокринопатии.
- Акромегалия.
- Гиперпаратиреоз.
- Сахарный диабет.
- Ожирение.
- Гипотиреоз.
5. Заболевания с нарушением отложения кальция:
- пирофосфатная артропатия
- апатическая артропатия
6. Другие заболевания костей и суставов: трещины, аваскулярный некроз, инфекции, подагра, болезнь Педжета, остеопороз, остеохондроз.
7. Нейропатии (болезнь Шарко).
8. Эндемические расстройства (болезнь Кашина-Бека).
9. Другие состояния: обморожение, кессонная болезнь, гемоглобинопатия.
Клиническая картина
Общие признаки ОА.
Отсутствие внесуставного поражения.
Поражение суставов, выполняющих максимальную нагрузку. Медленное прогрессирование заболевания.
Связь заболевания с возрастом.
1. Клинические симптомы ОА обычно проявляются у людей среднего и пожилого возраста.
2. Утренняя скованность в суставах длится не более 30 минут.
3. Пациенты с ОА часто имеют ощущение неустойчивости в суставе.
4. Пациенты с ОА ощущают крепитацию во время движения в пораженном суставе. Может наблюдаться развитие дефигурации (рис. 2-4) сустава, появление умеренного синовита.
Диагностические параметры верификации диагноза ОА представлены в таблице 2-1.
Таблица 2-1
Диагностические параметры верификации диагноза оа (eular 2010)
|
Диагностические параметры верификации диагноза ОА |
Уровень доказа-тельности |
|
ОА характеризуется наличием механических болей в суставах и ограничением подвижности в них. В основе патогенеза ОА лежит деструкция хряща, формирование остеофитов и вовлечение в патологический процесс периартикулярных тканей. |
IIb |
|
Факторы риска ОА: ожирение, возраст старше 50 лет, женский пол, травмы в анамнезе, интенсивная физическая нагрузка, генетическая предрасположенность |
Ia-IIb |
|
Наличие типичных для ОА симптомов: усиление механических болей в суставах к концу дня, уменьшающихся в покое, утренняя скованность не более 30 мин, наличие крепитации |
Ib-IIb |
|
Наличие типичных для ОА деформаций: варусная деформация голеней (genu varum) и вальгусная деформация первых плюсне-фаланговых суставов (galus valgus) |
Ia-III |
|
Типичные для ОА рентгенологические изменения: сужение суставной щели, субхондральный остеосклероз, наличие остеофитов |
Ib-IIb |
|
Отсутствие внесуставных проявлений |
Ia |
Боль и ограничение функции сустава – главные клинические проявления ОА.
Причины болей в суставах при ОА представлены на схеме 2-1.
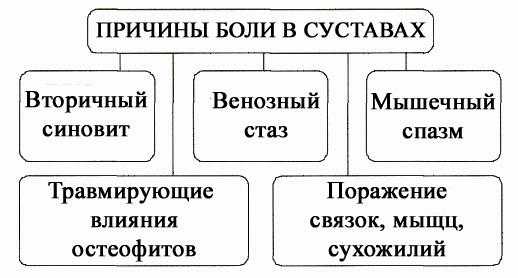
Схема 2-1. Причины боли в суставах
Боли вначале возникают при больших нагрузках (длительная ходьба, подъем тяжестей, длительное вынужденное положение тела) и быстро проходят в покое или при устранении причины перегрузки сустава. По мере прогрессирования ОА боли становятся более интенсивными, длительными, возникают при любых движениях, не исчезают в покое и могут беспокоить даже ночью.
Стартовые боли возникают при наличии реактивного синовита в начале ходьбы (нагрузки), затем быстро исчезают и возобновляются после продолжающейся физической нагрузки.
Рефлекторные боли возникают из-за реактивного синовита, который приводит к рефлекторному спазму близлежащих мышц и их гипоксии.
Отраженные боли связаны с вовлечением в воспалительно-дегенеративный процесс капсулы сустава, что ведет к сдавлению нервных окончаний и появлению боли, усиливающейся при движении сустава (увеличивается растяжение капсулы). Они могут появляться и в области непораженного сустава, например, при поражении тазобедренного сустава боли могут ощущаться в коленном суставе (рефлекторная иррадиация болей).
«Блокадная боль» возникает при периодическом «заклинивании» сустава в результате ущемления секвестра хряща («суставная мышь») между суставными поверхностями. Это обычно внезапная резкая боль, блокирующая движения в суставе, внезапно исчезающая при определенном положении эпифизов, создающих условия к соскальзыванию «мыши» с суставной поверхности.
Чаще всего причинами болей при ОА являются реактивный синовит, периартрит и спазм близлежащих мышц.
