
- •Обозначать внешние ориентиры переднебоковой стенки живота, проводить с их помощью границы областей переднебоковой стенки живота, описывать выполняемые действия;
- •2. Определять проекцию органов брюшной полости на переднебоковую стенку живота (интерпретировать особенности голотопии внутренних органов на области переднебоковой стенки живота);
- •3. Определять повреждаемые слои (внутренние органы) исходя из конкретной локализации проникающего ранения переднебоковой стенки живота, обосновывать опасность таких ран и тактику хирурга;
- •4. Интерпретировать особенности кровоснабжения, иннервации, венозного и лимфатического оттока в областях переднебоковой стенки живота;
- •5. Интерпретировать особенности формирования листков футляра прямой мышцы живота, определять проекцию и практическое значение дугообразной линии и полулунной линии;
- •6. Обозначать границы паховой области, пахового треугольника и пахового промежутка, стенки пахового канала, называть используемые образования;
- •8.Интерпретировать особенности «слабых» мест переднебоковой стенки живота (кроме пахового промежутка), определять название грыжи в зависимости от места ее формирования;
- •14.Обосновывать герниотомии при пупочных грыжах (по Лексеру, Напалкову), сравнивать их;
- •15.Обосновывать герниотомии при грыжах белой линии (по Сапежко, Напалкову), сравнивать их;
- •20.Проводить проекцию лапаротомических доступов к печени и желчному пузырю, обосновывать и сравнивать эти доступы (оценивать достоинства и недостатки), моделировать этапы выполнения;
- •21.Проводить проекцию лапаротомических доступов к червеобразному отростку, обосновывать и сравнивать эти доступы (оценивать достоинства и недостатки), моделировать этапы выполнения;
- •22.Обосновывать выход из операции исходя из конкретного лапаротомического доступа, моделировать его этапы (в том числе - подбирать инструменты и шовный материал);
- •23.Обосновывать первичную хирургическую обработку ран переднебоковой стенки живота, моделировать ее этапы (в том числе - подбирать инструменты и шовный материал).
- •24. Обозначать внешние ориентиры поясничной области, проводить границы ее отделов, называть используемые образования;
- •27. Обозначать проекцию люмботомий (по Федорову, по Бергманну-Израэлю), сравнивать и обосновывать их (в том числе - особенности послойного строения тканей), моделировать этапы;
- •28. Обосновывать операции на почках и мочеточниках (нефротомию, нефрэктомию, пиелотомию, уретеротомию), определять возможные ошибки и осложнения, моделировать их этапы;
- •29. Обосновывать и моделировать паранефральную блокаду, определять возможные ошибки и осложнения;
- •30. Обосновывать операции на суставах (артроскопию, артротомию, эндопротезирование, артропластику, артродез, артролиз, артрориз), определять возможные ошибки и осложнения;
- •31. Интерпретировать особенности топографической анатомии позвоночного столба и спинного мозга, обосновывать и моделировать люмбальную пункцию, определять возможные ошибки и осложнения;
- •34. Обозначать ориентиры и моделировать определение размеров женского таза, определять их практическое значение;
- •35. Интерпретировать особенности топографической анатомии верхнего этажа малого таза, обозначать и называть углубления брюшины (у мужчин и женщин), определять их практическое значение;
- •Пузырно-маточное (утеровезикальное)
- •36. Интерпретировать особенности расположения содержимого среднего этажа малого таза (органов, сосудов, нервов, фасций, клетчаточных пространств), обозначать их на наглядных пособиях;
- •37. Определять возможные места локализации воспалительных процессов в малом тазу (в т.Ч. – в седалищно-прямокишечной ямке) и пути их распространения.
- •1. Интерпретировать особенности расположения внутренних органов брюшной полости и варианты покрытия их брюшиной, обозначать эти органы и их части на наглядных пособиях;
- •2. Интерпретировать особенности кровоснабжения органов верхнего этажа брюшной полости (система чревного ствола), обозначать места перевязки сосудов при конкретных оперативных вмешательствах;
- •3.Интерпретировать особенности кровоснабжения органов нижнего этажа брюшной полости, обозначать места перевязки сосудов при конкретных оперативных вмешательствах;
- •4.Интерпретировать особенности иннервации, венозного и лимфатического оттока органов брюшной полости;
- •5.Обозначать образования брюшины при ревизии верхнего этажа брюшной полости (связки, сумки, пространства), называть используемые образования, определять практическое значение;
- •7.Обозначать содержимое печеночно-двенадцатиперстной связки (в том числе - стороны треугольника Калло), обосновывать пережатие этой связки;
- •8.Обосновывать наложение кишечных швов (Ламбера, Шмидена), сравнивать их согласно предъявляемым требованиям;
- •9.Обосновывать наложение кишечных швов (Пирогова, Матешука), сравнивать их согласно предъявляемым требованиям;
- •10.Обосновывать наложение кишечных швов (Альберта, Черни), сравнивать их согласно предъявляемым требованиям;
- •11.Обосновывать наложение механических кишечных швов (в т.Ч. - используемая аппаратура), определять возможные ошибки и осложнения;
- •12.Обосновывать формирование кишечных анастомозов («конец в конец», «конец в бок», «бок в бок»), сравнивать их, определять возможные ошибки и осложнения;
- •13.Обосновывать резекцию тонкой кишки, определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •14.Обосновывать и сравнивать гастростомии (по Витцелю, Штамму-Сенну-Кадеру и Топроверу), определять возможные ошибки и осложнения, моделировать этапы их выполнения;
- •16.Обосновывать и сравнивать ваготомии (стволовую, селективную гастральную и селективную проксимальную), дренажные операции на желудке, моделировать этапы их выполнения;
- •17.Обосновывать наложение шва на печень (в том числе - Кузнецова-Пенского), моделировать этапы выполнения;
- •18.Обосновывать и сравнивать холецистэктомии (антероградную, ретроградную, лапароскопическую), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •19.Обосновывать оперативные вмешательства на желчных путях (холецистодуоденостомия, холедохотомия), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •20.Обосновывать и сравнивать аппендэктомии (антероградную, ретроградную, лапароскопическую), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •21.Обосновывать резекцию толстой кишки (в том числе - лево- и правостороннюю гемиколектомию), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •22.Обосновывать спленэктомию, определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •23.Обосновывать оперативные вмешательства на поджелудочной железе (панкреатодуоденальная резекция, панкреатоеюностомия), определять возможные ошибки и осложнения, моделировать этапы выполнения.
- •24. Обозначать проекции и обосновывать (в т.Ч. Сравнивать) доступы к органам малого таза (брюшностеночные и чрезпромежностные, вне- и чрезбрюшинные);
- •Через переднебоковую стенку живота:
- •25. Обосновывать эпицистотомию (-стомию), определять возможные ошибки и осложнения, моделировать их этапы;
- •28.Обосновывать и моделировать пункцию мочевого пузыря, определять возможные ошибки и осложнения;
- •29.Обосновывать и моделировать пункцию Дугласова пространства, определять возможные ошибки и осложнения;
- •30.Обосновывать и моделировать внутритазовую блокаду по Школьникову-Селиванову, определять возможные ошибки и осложнения;
- •31.Обозначать ориентиры стенок таза (ягодичной области, мужской и женской промежности), проводить границы анального и мочеполового треугольников, называть используемые образования;
- •34. Обосновывать и моделировать внутримышечные инъекции в ягодичной области, определять возможные ошибки и осложнения;
- •35. Обосновывать и моделировать пудендальную анестезию, определять возможные ошибки и осложнения;
- •1. Обозначать внешние ориентиры, проводить границы областей свободной нижней конечности;
- •3. Обосновывать герниотомии при бедренных грыжах (по Бассини, Руджи), сравнивать их, определять возможные ошибки и осложнения;
- •4. Обосновывать герниотомии при бедренных грыжах (по Парлавеччо, Райху, эндоскопические), сравнивать их, определять возможные ошибки и осложнения;
- •9. Интерпретировать особенности топографической анатомии коленного сустава, обосновывать и моделировать пункцию коленного сустава, определять возможные ошибки и осложнения;
- •Пункция коленного сустава
- •10. Интерпретировать особенности топографической анатомии суставов Шопара и Лисфранка, определять «ключи» к этим суставам;
- •16.Интерпретировать особенности кровоснабжения стопы, определять особенности артериальных анастомозов стопы, их практическое значение;
- •18. Обосновывать и моделировать пункцию вен нижней конечности (бедренной, большой скрытой), определять возможные ошибки и осложнения;
- •Пункция бедренной вены
- •21. Обозначать внешние ориентиры, проводить границы областей надплечья и свободной верхней конечности;
- •27. Обосновывать и моделировать проводниковую анестезию на верхней конечности (по Оберсту-Лукашевичу, по Брауну-Усольцевой), определять возможные ошибки и осложнения;
9. Интерпретировать особенности топографической анатомии коленного сустава, обосновывать и моделировать пункцию коленного сустава, определять возможные ошибки и осложнения;
Коленный сустав (articulatio genus) вращательноблоковидным, образован суставными поверхностями мыщелков бедренной кости, большеберцовой кости и надколенника. Несоответствие суставных поверхностей сглаживается благодаря наличию менисков (латерального и медиального). Внесуставные связки: связки надколенника, подколенные (косая, дугообразная) и коллатеральные (большеберцовая и малоберцовая) связки.
Внутрисуставные:крестообразные связки: передняя (lig. cruciatum anterius), прикрепляющаяся внутренней поверхности латерального мыщелка бедра и межмыщелковому возвышению большеберцовой кости (eminentia intercondilaris), и задняя (lig. cruciatum posterius), прикрепляющаяся к задней части межмыщелкового возвышения и внутренней поверхности медиального мыщелка бедра.
Другие внутрисуставные: поперечная связка колена и мениско-бедренные связки (передняя и задняя).
Полость коленного сустава увеличена благодаря наличию девяти заворотов синовиальной оболочки: 3-х верхних (переднем, медиальном и латеральном), 2-х задне-верхних (медиальном и латеральном), 2-х задне-нижних (медиальном и латеральном) и 2-х передне-нижних (медиальном и латеральном). Эти завороты изолированы только относительно. Патологическое содержимое (например, гной при гнойном гоните) может скапливаться как в полости сустава, так и в этих заворотах.
Пункция коленного сустава
Показания: при наличии в этом суставе патологического содержимого (кровь, попадающая в коленный сустав при травмах- гемартроз
Местовкола: точкарасположенная на 3-5 ммкзади от середины латерального края надколенникаПоложение пациента: должен лежать на спине, нога пациента должна быть разогнута настолько, чтобы это не вызывало выраженных болезненных ощущений.
После
обработки места пункции антисептиком,
врач свободной от шприца рукой должен
сместить и зафиксировать кожу над местом
пункции. После завершения манипуляции
кожа возвращается в исходное положение
и перекрывает раневой канал, что
препятствует попаданию инфекции в
полость коленного сустава (после
выполнения пункции). 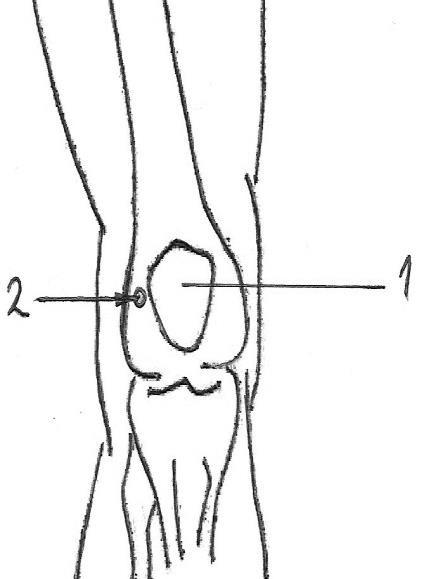
Направление иглы: перпендикулярно поверхности кожи и продвигаться в поперечном направлении, снаружи вовнутрь.
Преодоление сопротивления связочного аппарата свидетельствует о попадании к полость коленного сустава. После этого поршень шприца следует медленно оттягивать – это приведет к отсасыванию патологического содержимого. Опорожнению коленного сустава способствует давление на надколенник в заднем направлении, это делает помощник врача. Чтобы такое давление не приводило к насильственному разгибанию нижней конечности в колене, помощник врача должен второй рукой оказывать встречное давление со стороны подколенной ямки пациента.
10. Интерпретировать особенности топографической анатомии суставов Шопара и Лисфранка, определять «ключи» к этим суставам;
«Ключом» к суставу называют связку, только после рассечения которой возможно осуществить вычленение
Сустав Шопара состоит из таранно-ладьевидного и пяточнокубовидного. Ключом к суставу Шопара является раздвоенная связка, натянутая между пяточной костью (с одной стороны), кубовидной и ладьевидной костьми (с другой стороны).
Сустав Лисфранка состоит из клино-плюсневого и кубовидно-плюсневого суставов. Ключом к суставу Лисфранка является медиальная клиноплюсневая связка, натянутая между 1-ой клиновидной костью и 2-ой плюсневой костью. Ключом к клино-ладьевидному суставу являются кубовидно-ладьевидные связки (тыльная и подошвенная).
11. обозначать
проекции доступов к компонентам
подколенного сосудисто-нервного пучка
(через подколенную ямку, через Жоберову
ямку), обосновывать эти доступы (в т.ч.
- интерпретировать особенности послойного
строения тканей, определять синтопию
компонентов, уровень перевязки артерии
с учетом rete genu), сравнивать их, определять
возможные ошибки и осложнения;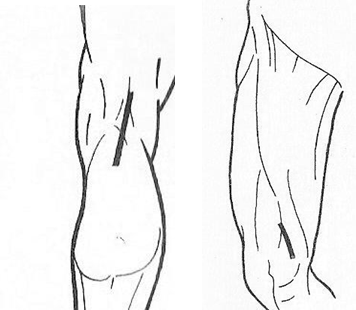
Доступ к подколенному сосудисто-нервному пучку осуществляется в продольном направлении (соответствующем направлению этого пучка), подлинной оси подколенного ромба.
Положение пациента: лежит на животе, нижняя конечность слегка согнута в коленном суставе. Послойно рассекаются: кожа с подкожной клетчаткой и элементами поверхностной фасции, собственная фасция (по желобоватому зонду). Самое поверхностное и латеральное положение в этом пучке занимает большеберцовый нерв, самое глубокое и медиальное – подколенная артерия, подколенная вена находится между ними.
Достоинства: широкий доступ
Недостаткок: риск повреждения образований подколенной ямки, занимающих поверхностное положение по отношению к подколенной артерии.
через Жоберову ямку
Жоберова ямка
-
снизу ограничена медиальным мыщелком бедра,
-
сверху – краем портняжной мышцы,
-
спереди – сухожилием большой приводящей мышцы,
-
сзади – сухожилиями полусухожильной и полуперепончатой мышцы.
Положение пациента: лежит на спине, нижняя конечность отведена и ротирована кнаружи.
При этом рассекается кожа с подкожной клетчаткой и элементами поверхностной фасции, собственная фасция. Портняжная мышца смещается в медиальном направлении, большая приводящая мышца – кпереди, полусухожильная и полуперепончатая мышца – кзади. В операционной ране оказывается только подколенная артерия
Достоинство: отсутствует или сведен к минимуму риск повреждения поверхностных образований подколенной ямки и других компонентов основного сосудисто-нервного пучка (подколенной вены и большеберцового нерва).
Недостаток:менее широкий, что осложняет выполнение оперативного приема.
С целью сохраннения коллатерального кровотока следует перевязывать подколенную артерию не выше отхождения от нее верхних коленных артерий и не ниже отходжения нижних коленных артерий (особенности коленой артериальной сети см. выше).
12. обозначать
проекцию доступа к общему малоберцовому
нерву, обосновывать этот доступ (в т.ч.
- интерпретировать особенности
топографической анатомии верхнего
мышечно-малоберцового канала), определять
возможные ошибки и осложнения;
Доступ к общему малоберцовому нерву осуществляется от верхненаружного края подколенного ромба (края двуглавой мышцы бедра), с огибанием головки малоберцовой кости сзади и снизу
Положение пациента:лежа на противоположном боку, нижняя конечность слегка согнута в коленном суставе.
Рассекают кожу с подкожной клетчаткой и элементами поверхностной фасции, собственную фасцию (по желобоватому зонду). Общий малоберцовый нерв проецируется по линии, соединяющей вершину подколенного ромба с головкой малоберцовой кости. Ниже головки малоберцовой кости общий малоберцовый нерв проходит в верхнем мышечно-малоберцовом канале, в формировании которого принимает участие длинная малоберцовая мышца. В этом канале он делится на поверхностный и глубокий малоберцовый нерв.
13. обозначать
проекции доступов к переднему
большеберцовому сосудисто-нервному
пучку (в верхней, средней и нижней трети
голени), обосновывать эти доступы (в
т.ч. - интерпретировать особенности
послойного строения тканей, синтопию
компонентов), определять возможные
ошибки и осложнения;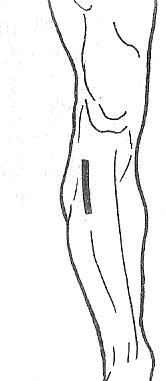
Доступ к переднему большеберцовому сосудисто-нервному пучку (в верхней, средней и нижней трети голени) осуществляется по проекционнойлинии, проводимой путем соединения двух точек:
-
верхняя проекционнаяточка находится на середине расстояния между головкой малоберцовой кости и бугристостью большеберцовой кости,
-
нижняя проекционная точка – насередине расстояния между лодыжками, спереди от них
Положение пациента: лежит на спине.
По проекционной линии послойно рассекают следующие слои: кожу с подкожной клетчаткой и элементами поверхностной фасции, собственную фасцию (по желобоватому зонду). Переднюю большеберцовую мышцу смещают кнутри, длинный разгибатель пальцев стопы – кнаружи. В нижней части голени кнаружи смещают и длинный разгибатель большого пальца стопы. Передний большеберцовый сосудисто-нервный пучок находится на межкостной перегородке. В его состав входят: передняя большеберцовая артерия с двумя одноименными венами и глубокий малоберцовый нерв. В верхней трети голени глубокий малоберцовый нерв располагается кнаружи от передней большеберцовой артерии, в средней трети голени они пересекаются (нерв обычно пересекает артерию кпереди от нее), в нижней трети голени нерв лежит кнутри от артерии.
14. обозначать проекции доступов к заднему большеберцовому сосудисто-нервному пучку (в верхней, средней и нижней трети голени), обосновывать эти доступы (в т.ч. - интерпретировать особенности послойного строения тканей, топографической анатомии канала Грубера, синтопию компонентов), определять возможные ошибки и осложнения;
Доступ к заднему большеберцовому сосудисто-нервному пучку(в верхней, средней и нижней трети голени) осуществляется по проекционнойлинии, проводимой путем соединения двух точек: верхняя точка находитсяна поперечник пальца (1 см) кнутри (и кзади) от медиального края большеберцовой кости, нижняя точка – на середине расстояния между медиальнойлодыжкой и ахилловым сухожилием
Положение ациента: лежит на спине, нижняя конечность согнута в коленном суставе и ротирована кнаружи.
По проекционной линии послойно рассекают следующие слои: кожу с подкожной клетчаткой и элементами поверхностной фасции, по желобоватому зонду – поверхностный листок собственной фасции, после чего смещают кзади и кнаружи икроножную мышцу. После этого рассекают камбаловидную мышцу (в верхней или средней трети голени) и глубокий листок собственной фасции, попадая в голеноподколенный канал. Камбаловидную мышцу и глубокий листок собственной фасции следует рассекать, направляя лезвие скальпеля на большеберцовую кость, чтобы не повредить компоненты сосудисто-нервного пучка. После попадания в голеноподколенный канал длинный сгибатель большого пальца стопы смещается кнаружи, длинный сгибатель пальцев стопы – кнутри. В нижней трети голени мышцы не рассекают, нижнюю часть трехглавой мышцы голени с ее сухожилием (пяточным, ахилловым) смещают кзади, заднюю большеберцовую мышцу – кпереди. В задний большеберцовый сосудисто-нервный пучок входят: задняя большеберцовая артерия с двумя одноименными венами и большеберцовый нерв. На всем протяжении голени большеберцовый нерв занимает латеральное положение по отношению к артерии.
На голени выделяют три таких канала: голеноподколенный (Груберов), верхний и нижний мышечно-малоберцовые. Самым крупным каналом голени является голеноподколенный канал, расположенный в глубоком слое мышц задней группы голени (рис. 6.2.2). Задней стенкой этого канала является камбаловидная мышца, покрытая глубоким листком собственной фасции, передней стенкой – задняя большеберцовая мышца. Изнутри канал ограничен длинным сгибателем пальцев, снаружи – длинным сгибателем большого пальца стопы. В голеноподколенном канале выделяют три отверстия: верхнее, среднее (переднее) и нижнее. Верхнее отверстие этого канала сзади ограничено сухожильной дугой камбаловидной мышцы, спереди – подколенной мышцей
15.обозначать проекцию доступа к заднему большеберцовому сосудисто-нервному пучку (в области голеностопного сустава), обосновывать этот доступ (в т.ч. - интерпретировать особенности послойного строения тканей, топографической анатомии медиального лодыжкового канала, синтопию компонентов), определять возможные ошибки и осложнения;
Рис.
6.2.7. Доступ к заднему большеберцовому
сосудисто-нервному пучку в средней
трети голени. 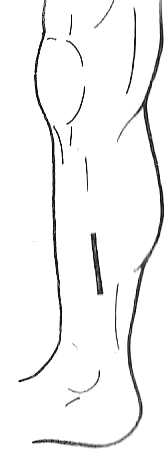
Доступ к заднему большеберцовому сосудисто-нервному пучку (в верхней, средней и нижней трети голени) осуществляется по проекционнойлинии, проводимой путем соединения двух точек: верхняя точка находитсяна поперечник пальца (1 см) кнутри (и кзади) от медиального края большеберцовой кости, нижняя точка – на середине расстояния между медиальнойлодыжкой и ахилловым сухожилием (рис. 6.2.7). Пациент лежит на спине, нижняя конечность согнута в коленном суставе и ротирована кнаружи. По проекционной линии послойно рассекают следующие слои: кожу с подкожной клетчаткой и элементами поверхностной фасции, по желобоватому зонду – поверхностный листок собственной фасции, после чего смещают кзади и кнаружи икроножную мышцу. После этого рассекают камбаловидную мышцу (в верхней или средней трети голени) и глубокий листок собственной фасции, попадая в голеноподколенный канал. Камбаловидную мышцу и глубокий листок собственной фасции следует рассекать, направляя лезвие скальпеля на большеберцовую кость, чтобы не повредить компоненты сосудисто-нервного пучка. После попадания в голеноподколенный канал длинный сгибатель большого пальца стопы смещается кнаружи, длинный сгибатель пальцев стопы – кнутри. В нижней трети голени мышцы не рассекают, нижнюю часть трехглавой мышцы голени с ее сухожилием (пяточным, ахилловым) смещают кзади, заднюю большеберцовую мышцу – кпереди. В задний большеберцовый сосудисто-нервный пучок входят: задняя большеберцовая артерия с двумя одноименными венами и большеберцовый нерв. На всем протяжении голени большеберцовый нерв занимает латеральное положение по отношению к артерии.
