
Коникотомия
Эта операция технически наиболее простая среди операций вскрытия дыхательного горла, для ее производства требуется очень мало времени и при необходимости экстренного вмешательства она легко может быть произведена даже начинающим оториноларингологом.
Недостатком коникотомии является то, что при пересечении щитоперстневидной связки образуется небольшое отверстие. Через созданное отверстие не всегда удается ввести достаточно широкую трахеотомическую канюлю. Расширять созданное отверстие за счет пересечения дуги перстневидного хряща, т. е. делать конико-крикото-мию, не рекомендуется, так как эта операция нередко сопровождается тяжелым осложнением—хондро-перн-хондритом перстеневидного хряща. Кроме того, верхняя дуга введенной трахеотомической канюли оказывается в непосредственной близости от голосовых складок и вызывает их механическое раздражение, что ведет к появлению подскладочного ларингита, а в дальнейшем и к хроническому стенозу гортани.
Коникотомию надо рассматривать как самое экстренное вмешательство, когда нет времени для производства трахеотомии. Если предполагается, что больной не будет деканюлирован в ближайшие несколько часов после ко-
никотомии, то следует после выведения его из состояния асфиксии сделать ему классическую трахеотомию.
При коникотомии разрез кожи делают строго по средней линии от середины щитовидного хряща вниз на 5 см. После рассечения подкожной жировой клетчатки и фасции по средней линии определяется белая соединительно-тканная полоска — место соприкосновения правой и левой грудино-щитовидных мышц. Между щитовидным и перстневидным хрящами прощупывается овальная ямка,

Рис. 12. Рассечение щитоперстневидной связки.
выполненная щитоперстневидной связкой. Поперечно рассекают щитоперстневидную связку и проникают в просвет гортани (рис. 12). В место разреза вводят расширитель Труссо, осматривают просвет гортани, а затем уже вводят трахеотомическую канюлю. В. К. Трутнев (1954) указывает, что в середине щитоперстеневидной связки, пронизывая ее, проходит щитоперстневидная артерия, ранение которой вызывает значительное кровотечение, затрудняющее операцию.
В особо экстренных случаях коникотомию можно произвести одномоментно. Пальцем левой руки нащупывают небольшую впадину, лежащую строго по средней линии между нижним краем щитовидного и верхним краем перстеневидного хрящей. Эта впадина соответствует месту нахождения щитоперстневидной связки. Кожу над этой областью слегка натягивают и скальпелем строго перпендикулярно к передней поверхности шеи делают поперечный вкол сразу через все ткани. Появление кашля и выход воздуха через рану указывают на то, что просвет гортани вскрыт. В рану вводят расширитель Труссо, а за неимением его можно ввести любой кровоостанавливающий зажим или носовое зеркало и, раздвинув бран-ши, обеспечить достаточное поступление воздуха. Затем вводят трахеотомическую канюлю.
ВЕРХНЯЯ ТРАХЕОТОМИЯ
После обработки кожи на передней поверхности шеи бриллиантовой зеленью намечают место разреза. Делают вертикальный разрез по средней линии от нижнего края щитовидного хряща на 5—6 см книзу. Fluur и Nylen (1965) считают, что после такого разреза на передней поверхности шеи нередко образуется косметический дефект, который приходится исправлять. Учитывая это, они рекомендуют во всех случаях при трахеотомии делать горизонтальный разрез кожи, желательно по одной из естественных складок на передней поверхности шеи. При таком разрезе легко травмировать сосуды, лежащие под кожей и идущие в вертикальном направлении, что может осложнить операцию.
После разреза кожи между двумя пинцетами или на желобоватом зонде точно по средней белой линии шеи разрезают на таком же протяжении поверхностную фасцию шеи. Белая линия шеи хорошо просвечивает через фасцию между обеими грудино-подъязычными мышцами. Тупым путем раздвигают мышцы по этой линии, пока не будут видны или ясно прощупываться нижний край щитовидного хряща, перстневидный хрящ и под ним верхний край перешейка щитовидной железы. Поперечным разрезом осторожно пересекают фасцию, прикрепляющую перешеек щитовидной железы к дыхательному горлу, и после предварительной отсепаровки тупым крючком оттягивают щитовидную железу книзу. У некоторых больных довольно значительно выражен processus pyramida-!is (см. рис. 3), что может затруднить операцию. В таких случаях на его основание накладывают две лигатуры и между ними отсекают processus pyramidalis, после чего щитовидную железу оттягивают книзу и обнажают 1— 3-е кольца трахеи (рис. 13).
Для подавления кашлевого рефлекса во время вскрытия трахеи и введения в нее трахеотомической канюли рекомендуется шприцом ввести в трахею 1—1,5 мл 2% раствора дикаина или 5% раствора кокаина. Указанные растворы необходимо вводить в трахею следующим образом: иглу вкалывают между кольцами трахеи и только после того, как потянув поршень шприца на себя, убеждаются в том, что игла находится в тр.ахее, вводят раствор дикаина или кокаина. Больного следует предупредить о том, что ему вводят в трахею дикаин и у него может появиться кашель.
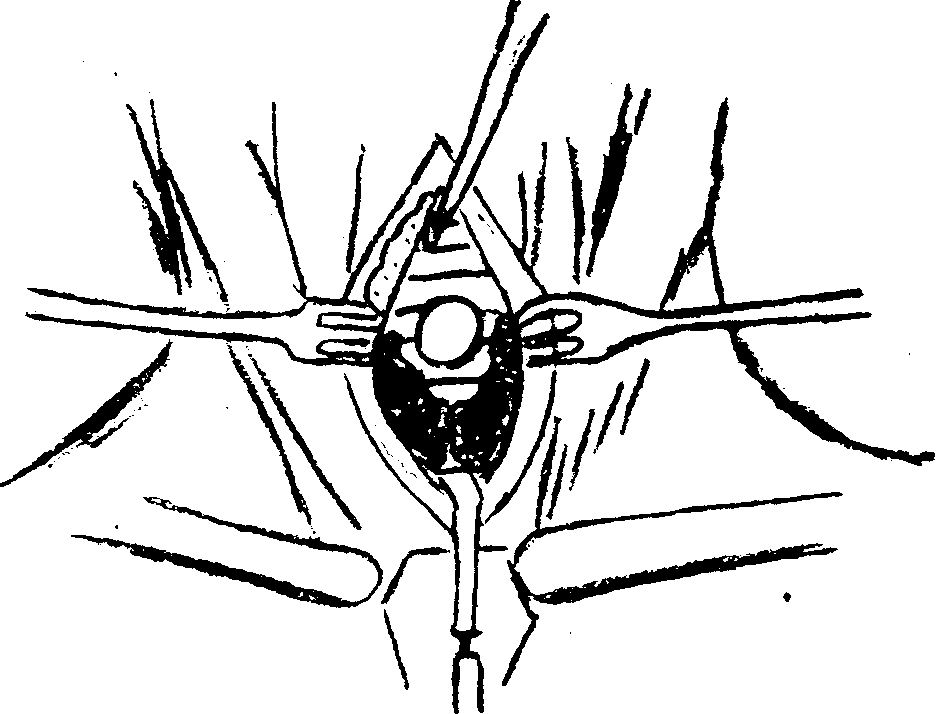
Рис: 13. Верхняя трахеотомия. Перешеек щитовидной железы смещен книзу.
Затем между 1-м и 2-м кольцами трахеи вкалывают однозубый острый крючок и подтягивают трахею из глубины раны кверху. Между 3-м и 4-м кольцами трахеи вкалывают маленький остроконечный скальпель и, пересекая 3-е и 2-е кольца трахеи, вырезают в ней круглое «окно» диаметром 6—8—10 мм (на 1—2 мм меньше диаметра вводимой трахеотомической канюли). Если предполагается, что больной в дальнейшем не будет деканю-лирован, то рекомендуется сразу же оформить трахеосто-му, для чего «окно» в трахее сделать на 3—5 мм больше. Кожу подтягивают в рану (при необходимости кожу можно дополнительно отсепаровать) и подшивают к трахее таким образом, чтобы край кожи был завернут в тра хею. В трахеостому вводят расширитель Труссо и с его помощью вставляют трахеотомическую канюлю.
При введении канюли ее щиток вначале устанавливают в сагиттальной плоскости по отношению к телу больного и конец канюли вводят в трахеотомическое отверстие, затем щиток устанавливают во фронтальной плоскости и канюлю переводят из поперечного положения в продольное, после чего конец канюли продвигают в глубину дыхательного горла до соприкосновения щитка с краем раны. Кожную рану уменьшают, накладывая на нее швы выше и ниже канюли. Наружная канюля фиксируется тесьмой, которую завязывают вокруг шеи.
Кожу вокруг раны смазывают стерильным вазелином или эмульсией с антибиотиками. Из нескольких слоев марли делают «фартушек», который закрепляют под тесьмой, фиксирующей' канюлю. Поверх марлевых «фартушков» накладывают такой же «фартушек», сделанный из клеенки или полиэтиленовой пленки. Эти «фартушки» предохраняют кожу вокруг раны от мокроты, которая выделяется во время кашля через трахеотомическую канюлю.
СРЕДНЯЯ ТРАХЕОТОМИЯ
Среднюю трахеотомию производят тогда, когда перешеек щитовидной железы довольно массивный или сросся с трахеей и его не удается сместить ни кверху ни книзу для того, чтобы обнажить кольца трахеи.
Разрез кожи и отсепаровку мягких тканей делают так же, как и при верхней трахеотомии. Пересекают перстне-перешеечную связку и сверху вниз накладывают на перешеек щитовидной железы два кровоостанавливающих зажима. Все манипуляции в области перешейка и самой щитовидной железы должны быть очень осторожными, так как травма щитовидной железы и ее перешейка вызывает сильное кровотечение, затрудняющее производство операции. Перешеек щитовидной железы между кровоостанавливающими зажимами рассекают и прошивают кетгутом. Кольца трахеи оказываются обнаженными (рис. 14). Дальнейший ход операции такой же, как и при верхней трахеотомии с образованием «окна» в трахее на месте ее 2-го и 3-го колец.

Рис. 14. Средняя трахеотомия. Перешеек щитовидной железы рассечен.
НИЖНЯЯ ТРАХЕОТОМИЯ
Нижнюю трахеотомию производят в тех случаях, когда перешеек щитовидного хряща еще не опустился достаточно низко и прикрывает собой перстневидный хрящ и первые кольца трахеи. Чаще всего это бывает у детей.

Рис. 15. Нижняя трахеотомия. Перешеек щитовидной железы смещен кверху.
Начинают операцию так же, как и при верхней трахеотомии. При этом надо помнить, что под перешейком щитовидного хряща находится arcus venosus juguli и может проходить a. thyreoidea ima. Ранение их вызывает сильное и опасное кровотечение. У детей в нижнем углу раны можно также повредить а. и v. anonyma. После отсепа-ровки перешейка щитовидного хряща его оттягивают тупым путем кверху, обнажая кольца трахеи (рис. 15).
Дальнейший ход операции такой же, как и при верхней трахеотомии с образованием «окна» в трахее на месте ее 2-го и 3-го колец.
ТРУДНЫЕ ТРАХЕОТОМИИ
Во время трахеотомии встречаются различные затруднения. Они могут быть обусловлены как анатомическими особенностями, так и патологическими изменениями в области шеи. К анатомическим особенностям относятся:
короткая и толстая шея, высокое расположение перешейка щитовидной железы, наличие пирамидального отростка, который может достигать верхнего края щитовидного хряща, а иногда и подъязычной кости. Аномалии артерий и вен встречаются редко, тем не менее возможно высокое положение левой подключичной артерии, а также бифуркации шейного венозного ствола, ранение последнего может привести к смерти. Возможны также различные изменения формы, направления, размеров и структуры трахеи. Описаны наблюдения, когда для вскрытия окостеневшей трахеи приходилось применять долото н молоток (Portmann, Lacher, 1965).
Из патологических изменений большое значение имеют опухоли шеи, особенно обширные опухоли щитовидной железы, механически сдавливающие трахею, а иногда даже прорастающие в нее. Возможны также затруднения при трахеотомии у больных с шейным артрозом.
При наличии новообразования, находящегося впереди гортани и трахеи и затрудняющего трахеотомию, многие хирурги предварительно вводят под контролем глаза через .ларингоскоп в дыхательное горло интубационную трубку или бужШреттера. В. Ф. Ундриц (1950) предлагает в этих случаях провести через ларингоскоп в трахею бронхоскопическую трубку. Во время траехотомии при мобилизации
трахеи приходится пересекать опухоль, что может вызвать кровотечение. Перед рассечением опухоли необходимо наложить на нее кровоостанавливающие зажимы, а затем между ними пересечь опухоль. Предварительно введенные в трахею интубационная трубка или бронхо-скоп устраняют возможность асфиксии и позволяют выполнить трахеотомию самым тщательным образом. Во время трахеотомии надо помнить, что при наличии в трахее интубационной трубки, межкольцевые промежутки оказываются растянутыми, граница между перстневидным хрящем и 1-м кольцом трахеи сглажена, и тем самым трахея представляет собой напряженную эластическую трубку с почти гладкой поверхностью. Перед вскрытием трахеи воздух из резиновой манжетки интубационной трубки выпускают, а саму трубку подтягивают кверху.
Если больному с обширной опухолью на передней поверхности шеи предварительно не ввели ни интубационную, ни бронхоскопическую трубку, и у него во время операции резко ухудшилось дыхание, а трахея под опухолью еще не найдена, то рекомендуется иглой Куликовского пунктировать трахею через всю толщину опухоли. Как только игла попадет в трахею, из нее со свистом и шумом вырывается воздух. Затем, не извлекая из трахеи иглы Куликовского, накладывают на опухоль кровоостанавливающие зажимы и по игле рассекают опухоль. Дальше операцию продолжают обычным порядком.
Н. Н. Тихомирова (1967) полагает, что детям со стенозом гортани III и IV степени, вызванным различными патологическими процессами в верхних дыхательных путях, следует в первую очередь сделать прямую ларингоскопию, ввести в трахею вставную трубку от бронхоскопа и после восстановления дыхания приступать к классической трахеотомии в спокойной обстановке. После вскрытия трахеи бронхоскопическая трубка удаляется, а дыхание осуществляется через трахеотомическую каню-лю, введенную в трахеостому.
ТРАХЕОСТОМИЯ
Мы уже говорили, что трахеостомию делают в тех случаях, когда вскрытие дыхательного горла производится в плановом порядке и предполагается, что больной будет длительное время, а может быть и всю жизнь ды
шать через это отверстие. Чаще всего трахеостомию делают при двусторонних параличах возвратного нерва, хронических стенозах гортани, у больных со злокачественными новообразованиями гортани.
Длительное ношение трахеотомической канюли может вызвать мацерацию кожи, рост грануляций, пролежни стенок трахеи и пищевода с образованием трахео-пищеводного свища и т. д. Учитывая это, оториноларин-гологи во время операции стремятся создать трахеостому

Рис. 16. Сформированная трахеостома.
максимально больших размеров, через которую больной мог бы свободно дышать, не пользуясь трахеотомической канюлей.
Если накладывают трахеостому без одновременного удаления гортани, то делают типичную верхнюю, среднюю или нижнюю трахеотомию. Отверстие в трахее стремятся сделать максимально большим. Кожу вокруг раны отсепаровывают на 2—3 см и, завернув ее внутрь раны, подшивают вместе с фасцией отдельными шелковыми швами к отверстию, сделанному в трахее. При этом стремятся, чтобы кожа заходила в просвет трахеи. В дальнейшем края трахеостомы покрываются эпидермисом, и меньше травмируются канюлей. Затем вводят трахеотомическую канюлю соответствующего размера и укрепляют ее на шее. На верхний и нижний углы раны накладывают шелковые швы (рис. 16).
Если трахеостома формируется во время экстирпации гортани, то гортань отсекают от трахеи на уровне 1—2-го колец трахеи (при условии, что опухоль не распространяется в подсвязочное пространство) снизу вверх и спереди назад. При таком разрезе просвет формируемого трахеотомического отверстия будет наибольшим. Остав-
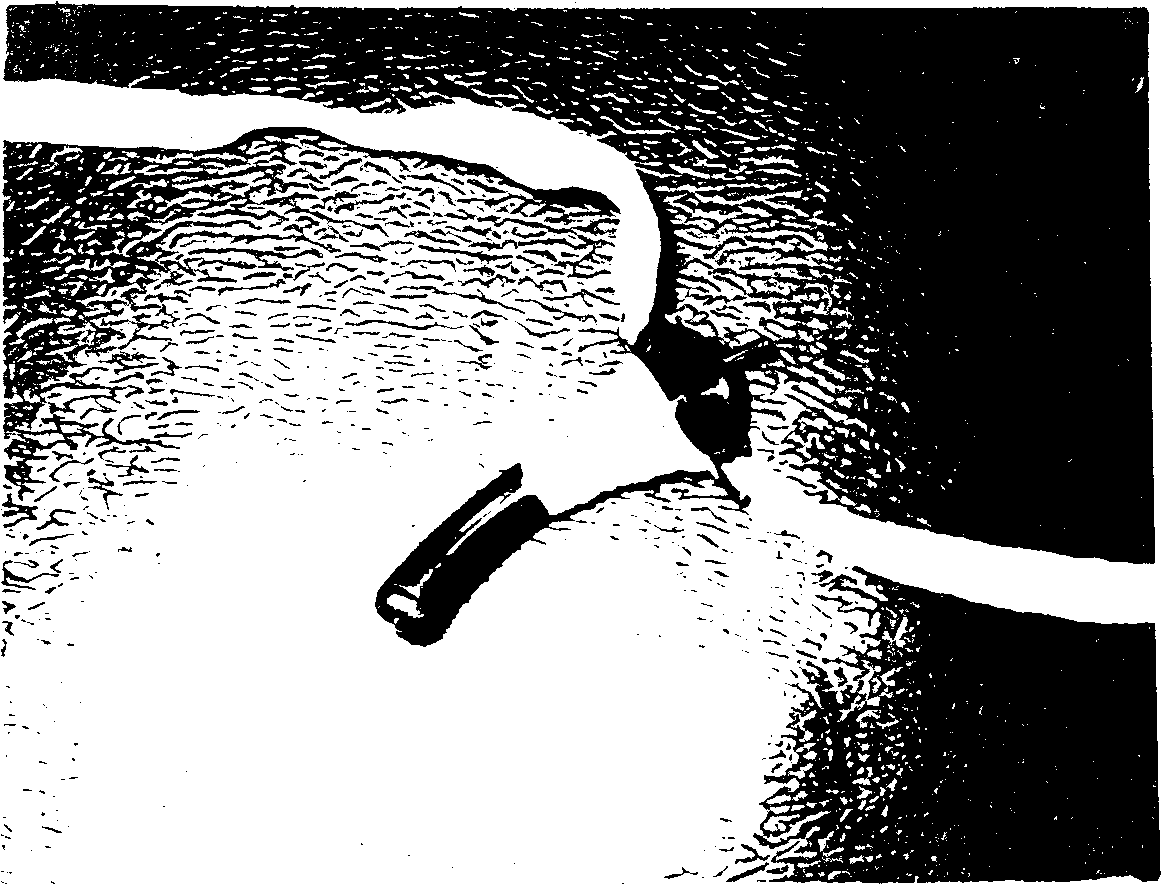
Рис. 17. Трахеотомическая канюля с конусообразно обмотанным верхним концом.
пять часть перстневидного хряща не рекомендуется, так как он часто подвергается хондронекрозу, особенно при проведении больному курса лучевой терапии. После сформирования трахеостомы и окончательного зашивания раны в трахеостому вводят трахеотомическую канюлю соответствующего размера. Верхний отдел трубки желательно предварительно конусообразно обмотать узким марлевым тампоном, пропитанным синтомициновой эмульсией (рис. 17). Такая конусообразная обмотка плотно прилегает к краям раны, препятствует сужению просвета стомы и предохраняет ее края от попадания на них содержимого трахеи.

Рис. 18. Формирование трахеостомы но Jan Beekhui;
1—разрез кожи в виде двух треугольников; 2—кожные лоскуты оттянуты кверху и книзу; 3—обнаженная трахея; 4—отсеченная трахея; 5—формирование трахеостомы; 6—наложение швов на трахеостому.
Jan Beekhuis (1970) описал оригинальную методику формирования трахеостомы, при которой она не суживается и большинство больных имеют возможность не пользоваться трахеотомической канюлей. Особенностью данного метода является разрез кожи и трахеи.
Jan Beekhuis предлагает делать разрез на передней поверхности шеи в виде двух треугольников (рис. 18—I). Отсепаровав верхний и нижний клинообразные лоскуты, оттягивают их кверху и книзу (рис. 18—2). Обнажив трахею (рис. 18—3) и решив, на каком уровне ее пересекать (чаще всего между 1-м и 2-м кольцами), пересекают ее между кольцами (ближе к верхнему). При таком разрезе над кольцом остается полоска мягких тканей, которая используется в дальнейшем при формировании трахеостомы. Осторожно отсепаровав трахею от задней стенки, рассекают ее переднюю и заднюю стенки (рис. 18—4). Эти дополнительные разрезы делают просвет достаточно широким и позволяют сформировать широкую ctomv (рис. 18—5),
Боковые стенки трахеи фиксируют к коже двумя-тремя матрасными швами. Верхний и нижний клинообразные лоскуты подшивают к слизистой оболочке трахеи отдельными швами (рис. 18—6). Края раны смазывают индифферентной мазью. На этом операция заканчивается. Трахеотомическая канюля не вводится. Образующиеся корочки по краям раны удаляют 1—2 раза в день. В отдельных случаях при выраженных воспалительных явлениях вокруг раны на ночь приходится вставлять трахеотомическую канюлю.
ЭКСТРЕННАЯ ТРАХЕОТОМИЯ ПРИ БОЛЬШОМ КОЛИЧЕСТВЕ ПОСТРАДАВШИХ
Во время войны, особенно в условиях применения оружия массового уничтожения, когда имеется очень большое количество пострадавших, нуждающихся в срочной трахеотомии, для экстренного производства ее будут применять специальные наборы. В настоящее время такими наборами снабжаются в Японии пожарные и полицейские, обученные производству срочной трахеотомии пострадавшим на месте их обнаружения.
Набор состоит из специального изогнутого стилета с мощной ручкой и трех трахеотомических канюль. Наруж ная канюля состоит из двух пружинящих половинок. В свободном состоянии эти половинки спадаются. При введении в нее внутренней трубки края наружной канюли расходятся (рис. 19 и 20).

Рис. 19. Набор инструментов для экстренной трахеотомии в укладке.

Рис. 20. Набор инструментов для экстренной трахеотомии в развернутом виде. А—стилет (а—изогнутая режущая часть, b—ручка);
В—наружная каиюля; С—внутренняя канюля.
При обнаружении пострадавшего, нуждающегося в экстренной трахеотомии, на стилет надевают наружную канюлю и, нащупав трахею, вкалывают в нее стилет с надетой на него канюлей (рис. 21).
Одномоментно проколов кожу и трахею, вводят в трахею стилет с канюлей до конца. Затем извлекают из ханюли стилет и вместо него быстро вводят в наружную канюлю внутреннюю. Внутренняя трубка разводит края наружной и создает хорошую проходимость воздуха в нижние дыхательные пути (рис. 22).
Обе канюли с помощью тесемки укрепляют на шее. В армии США на вооружение принят трахеотом Шель-дена для срочной трахеотомии (Crue, 1956). Он состоит из короткой толстой иглы с прорезом сбоку, конической

Рис. 21. Прокалывание трахеи стилетом.
трахеотомической трубки и режущего троакара (рис. 23). Строго по средней линии иглой прокалывают кожу и вводят ее в просвет трахеи на 2,5 см ниже гортани. О нахождении иглы в просвете трахеи свидетельствует выходящий через иглу воздух. Затем иглу вращают таким образом, чтобы прорез оказался направленным лате-рально. Закругленный конец троакара, введенного предварительно в наружную трахеотомическую канюлю, вставляют в прорез иглы и весь инструмент быстро продвигают книзу. Когда конец троакара пройдет через конец иглы, последнюю удаляют. Канюлю продвигают по троакару вниз и оставляют в трахее. В нее вставляют внутреннюю канюлю и обе укрепляют на шее. Операция длится 15—30 секунд.
1 акая трахеотомия, несомненно, имеет множество недостатков и во время производства ее возможны различные тяжелые осложнения, но при большом количестве пострадавших она, видимо, будет единственно возможным способом оказать им первую необходимую помощь по жизненным показаниям.

Рис. 22. Схематическое изображение экстренной трахеотомии. 1—прокалывание трахеи стилетом; 2—введение в трахею стилета с надетой на него наружной 'канюлей; 3—извлечение стилета из про света трахеи; 4—введение внутренней канюли в просвет наружной.

Рис. 23. Срочная трахеотомия трахеотомом Шельдена. Слева изображены составные части трахеотома Шельдена, справа—этапы операции.
ОСЛОЖНЕНИЯ ПРИ ТРАХЕОТОМИИ И ТРАХЕОСТОМИИ
Трахеотомию в большинстве случаев делают экстренно по жизненным показаниям больного. Действия врача во время операции должны быть четкими, уверенными.
Операцию необходимо сделать в минимально короткое время и с наименьшей травмой для больного. Во время операции возможны различные осложнения, которые могут возникнуть в ближайшие часы после трахеотомии и трахеостомии, а также через несколько дней и недель.
Травмирование кровеносных сосудов и ткани щитовидной железы иногда вызывает довольно сильное кровотечение, которое затрудняет ход операции и требует время на остановку.
Во время расслоения мягких тканей можно сместиться в сторону от средней линии, что осложнит быстрое и своевременное нахождение трахеи.
Если при вскрытии и пересечении колец трахеи не разрезать слизистую оболочку передней стенки ее, то при введении трахеотомической канюли в просвет трахеи невскрытая слизистая оболочка передней стенки отслаивается и просвет трахеи полностью закрывается, в результате чего наступает асфиксия.
Рассекая кольца трахеи, нельзя слишком глубоко погружать скальпель в ее просвет, так как при этом можно рассечь слизистую оболочку задней стенки трахеи и переднюю стенку пищевода.
Производя горизонтальное вскрытие трахеи, не следует делать слишком большой разрез, так как можно повредить возвратные нервы, лежащие рядом с трахеей.
Не рекомендуется вводить трахеотомическую канюлю, если ее диаметр больше просвета трахеи, так как давление канюли на слизистую оболочку и хрящи трахеи вызовет их некроз. Необходимо помнить, что если диаметр трахеотомической канюли слишком мал, то количество воздуха, поступающего в нижние дыхательные пути, будет недостаточным, и может возникнуть хроническая кислородная недостаточность.
Перед вскрытием трахеи кровотечение должно быть тщательно остановлено, так как кровь может попасть через вновь образованное отверстие в трахею и привести к асфиксии больного. В оториноларингологической литературе описаны наблюдения, когда кровотечение во время операции было смертельным или настолько затрудняло ее проведение, что хирург вводил трахеотомическую канюлю не в просвет трахеи, а в околотра-хеальную клетчатку. Де Montomollin (1962) сообщает о смертельных кровотечениях, причиной которых было низко наложенное трахеотомическое отверстие, и канюля в дальнейшем вызывала пролежень трахеи и близлежащего крупного сосуда под трахеотомической канюлей.
Перед трахеотомией необходимо всегда пропальпировать переднюю поверхность шеи для выявления пульсации поверхностно расположенных крупных сосудов.
У больных, находящихся в состоянии асфиксии, кровяное давление падает, и в момент операции кровотечение может быть незначительным и даже отсутствовать. В этих случаях операция проходит почти бескровно, а в послеоперационном периоде появляется кровотечение.
После пересечения перстневидного хряща нередко развивается хондро-перихондрит с последующим хроническим стенозом гортани, что затрудняет в дальнейшем деканюляцию больного.
При низком вскрытии трахеи можно поранить глубокую фасцию шеи. При вскрытии последней воздух во время глубоких дыхательных экскурсий устремляется в жировую клетчатку средостения, которая отделена от предтрахеального пространства тонким листком внутри-грудной фасции, в результате чего развивается эмфизема средостения. Из средостения воздух может попасть в полость плевры, и возникает пневмоторакс, который может приводить к тяжелым осложнениям, вплоть до летального исхода.
Пневмоторакс особенно опасен у детей. Н. 3. Соколова (1969) наблюдала пневмоторакс в сочетании с подкожной эмфиземой и эмфиземой средостения у 6 из 57 детей, которым была сделана трахеотомия. При несоответствии размеров раны трахеи и диаметра трахеотомической канюли воздух при вдохе может попадать в подкожную клетчатку и разовьется подкожная эмфизема.
Escat, Lareng, Cistac (1962) наблюдали у некоторых больных после вскрытия трахеи (трахеотомию делали для отсасывания секрета из бронхиального дерева) внезапную остановку дыхания и сердечной деятельности. Они полагают, что причиной остановки сердца был спазм бронхов на фоне очень тяжелого состояния больных. Предварительное внутривенное введение спазмолитических средств и введение в просвет трахеи раствора дикаина предупреждает, по их мнению, развитие трахеовагального рефлекса.
По мнению Nickol, Lerche (1964) причиной остановки
дыхания после трахеотомии является резкое изменение баланса газов крови у больных, живших длительное время в условиях хронического дыхательного ацидоза, повлекшего за собой повышение возбудимости дыхательного центра. Во избежание подобных осложнений они рекомендуют давать больным вдыхать в течение некоторого времени после трахеотомии небольшие дозы углекислого газа. Увеличению концентрации углекислого газа в крови способствует также присоединение к наружному отверстию трахеотомической канюли резиновой трубки длиной примерно 10 см и диаметром около 1 см. Трубка на протяжении первых двух суток после трахеотомии постепенно укорачивается, что приводит к постепенному уменьшению «мертвого» пространства над трахеотомическим отверстием и выравниванию баланса газов крови.
Слишком широкие трахеотомические канюли могут способствовать гипервентиляции легких, а также травмировать слизистую оболочку трахеи, что нередко ведет к образованию трахеальных гранулем.
Слишком длинные трубки иногда упираются своим нижним концом в бифуркацию трахеи, вызывая постоянный 'кашель, и могут даже входить в главный бронх одного из легких, вызывая закупорку и ателектаз другого (Д. А. Арапов, Ю. В. Исаков, 1964).
Короткие канюли во время кашля выскальзывают из трахеотомического отверстия,, что может привести к нарушению дыхания и асфиксии больного.
Непосредственно после трахеотомии у некоторых больных бывает паралич возвратного нерва. В более поздние сроки развивается стеноз выше- и нижележащих отделов.
При недостаточной очистке трахеобронхиального дерева наблюдаются трахеобронхиты, бронхопневмонии, трахеопищеводные свищи, затруднение в деканюляции.
У трахеотомированных больных отмечаются нарушения функции носа: нарушение обоняния, выключение рефлексов носа, влияющих на дыхание, повышенная чувствительность слизистой оболочки носа к инфекции и т. д.
Иногда во время операции и в послеоперационном периоде возможны осложнения с летальным исходом. Так, Schmidt (1968) проанализировал 1061 трахеотомию и оказалось, что в 5 наблюдениях наступила смерть во время операции из-за того, что не было своевременно
устранено возникшее препятствие для прохождения воздуха. 4 больных погибли после операции из-за возникших у них аррозивных кровотечений, которые не удалось остановить.
ПОДБОР ТРАХЕОТОМИЧЕСКОЙ КАНЮЛИ
Подбор трахеотомической канюли для каждого больного имеет большое значение.
Во-первых, трахеотомическая канюля должна иметь оптимальную длину. Она не должна быть очень короткой, так как будет выскальзывать из трахеотомического отверстия, и не должна быть длинной, так как будет глубоко входить в трахею и, раздражая ее, вызывать кашель, а иногда и стеноз.
Во-вторых, канюля должна иметь оптимальный диаметр. Узкая канюля, пропуская малое количество воздуха, не устраняет дыхательную гипоксию. Просвет такой канюли легко забивается насыхающими корочками. Очень широкая канюля может травмировать трахею и вести к гипервентиляции легких.
В-третьих, канюля должна иметь оптимальный радиус кривизны, что облегчает ее введение в трахею и причиняет наименьшую травму при длительном ношении.
Трахеотомическая канюля должна отвечать следующим требованиям: 1) быть антикоррозийной; 2) легко стерилизоваться; 3) стенки ее должны быть прочными и в то же время достаточно тонкими, чтобы не уменьшать просвета канюли; 4) удобной в обращении; 5) иметь зеркальную внутреннюю и наружную поверхности, что будет способствовать меньшему насыханию мокроты на ее стенках; 6) внутреняя трубка должна легко входить и извлекаться из наружной; 7) все детали должны быть прочными, что исключит поломку канюли во время ее ношения и возможность попадания инородного тела в дыхательные пути.
Во время ношения трахеотомической канюли на ее внутренней стенке постепенно насыхает мокрота, которая уменьшает просвет трубочки. Канюля состоит из наружной и внутренней трубочек для удобства очистки ее от насыхающей мокроты. По мере надобности внутреннюю трубочку извлекают, чистят, а затем вновь вставляют, не травмируя рану больного. Внутренняя трубочка удерживается в наружной при помощи специального зажима в ее верхней части.
В настоящее время в клинической практике прице-няют металлические трахеотомические канюли, изготовленные из серебра, платины, никеля и нейзильбера и пластмассовые. Канюли из пластмассы 'имеют значительные преимущества по сравнению с металлическими. Они особенно удобны 'при проведении лучевой терапии (в отличие от металлических канюль их не надо извлекать из трахеи на время облучения во избежание возникновения ожога). Кроме того, трахеотомические канюли из пластмассы обладают хорошей коррозийной стойкостью, легко, хорошо чистятся и стерилизуются как кипячением, так и дезинфецирующими растворами (спирт, хлорамин, сулема и др.).
Больные, пользующиеся пластмассовыми канюлями, не испытывают неприятных ощущений, как это бывает при ношении металлической канюли (металлический привкус, ощущение холода при морозе, жесткость и др.).
Трахеотомические канюли изготавливаются двух типов: обычные 'и удлиненные. В клинической практике все чаще используют пластмассовые трахеотомические канюли следующих размеров:
Канюля № 1—диаметр 8,3 мм, радиус кривизны 30 мм.
Канюля № 2—диаметр 9,3 мм, радиус кривизны 32 мм.
Канюля JV° 3—диаметр 10,3 мм, радиус кривизны 35 мм.
Канюля № 4—диаметр 11,3 мм, радиус кривизны 40 мм.
Канюля № 5—диаметр 12,3 мм, радиус кривизны 42 мм.
Канюля № 6—диаметр 13,3 мм, радиус кривизны 45 мм.
Металлические трахеотомические канюли выпускают следующих номеров: 00, 0, 1,2, 3, 4, 5, 6, удлиненные канюли №№ 5 и 6, детские — №№ 000 и 0000 и детские удлиненные трахеотомические канюли — № 000.
В настоящее время в Англии, США выпускают нейлоновые и тефлоновые (фторопласт-4) трахеотомические канюли (рис. 24). Подобные канюли разрабатывает и наша промышленность.
В 1912 г. Е. Н. Малютин описал трахеотомические канюли Тринделенбурга с раздувной манжеткой, которые очень удобно применять как во время удаления гортани (если предварительно делают трахеотомию), так и в по-

Рнс. 24. Нейлоновая трахеотомическая канюля с раздувной манжеткой.
слеоперациошюм периоде. Раздувная манжетка предохраняет от затекания слюны и крови в трахею (рис. 25).
В настоящее время наша промышленность выпускает специальные пластмассовые трахеотомические канюли с раздувной манжеткой, которые не только предохраняют нижние дыхательные пути от попадания в них слюны и крови, но и позволяют осуществлять одновременно искусственную вентиляцию легких и отсасывание секрета из трахеобронхиального дерева. Эти трахеотомические канюли выпускают 6 типоразмеров, которые соответствуют номерам и размерам обычных трахеотомических канюль. На рис. 26 представлена трахеотомическая каню
ля с раздувной манжеткой для искусственной вентиляции легких (рис. 26).
Заведующий отделением клиники болезней уха, носа и горла Центрального ордена Ленина института усовер

Рис. 25. Положение трахеотомической канюли с раздувной манжеткой в просвете трахеи.
шенствования врачей М. И. Абрамович разработал специальные резиновые манжетки с обтуратором, которые можно одевать на обычные металлические и пластмассовые трахеотомические канюли.
И. Ю. Ласков (1959), В. В. Лазо (1963) сообщают об изготовлении индивидуальных трахеотомических канюль из быстротвердеющей пластмассы стиракрил с учетом особенностей каждого больного.
Г. М. Тытарь (1963, 1968) предлагает при формировании трахеостомы после ларингэктомии применять вместо трахеотомической канюли канюлю-пистон, изготовленную из пластмассы Ф-4 (фторопласт), которая фиксируется в стоме без специального крепления на шее, не травмирует ткани и не мешает свободным движениям шеи (рис.27).

Рис. 26. Трахеотомическая капюля с раздувной манжеткой, позволяющая одновременно производить отсасывание слизи из нижних дыхательных путей и искусственную вентиляцию легких.
Помимо обычных трахеотомических, наша медицинская промышленность выпускает канюли с приспособлением для голосообразования. Они предназначены для канюленосителей с сохраненной гортанью. Специальное клапанное приспособление на этих канюлях обеспечивает одновременно с дыханием через трахеостому автоматическое закрытие проксимального конца трубки при выдохе. Во время выдоха воздух направляется в голосовую щель и вызывает колебание голосовых складок. Номера канюль с приспособлением для голосообразования соответствуют тем же номерам обычных металлических трахеотомических канюль.
При дыхании через трахеостому у больных полностью выключается носовое дыхание, что ведет к целому ряду нарушений физиологических функций всего организма и отдельных его органов и систем. Чтобы избавить больных

Рис. 27. Различные виды канюли-пистона (б) и ее положение в трахее (а), по Г. М. Тытарю, 1968.
после ларингэктомии хотя бы частично от этих нарушений, В. М. Каплан (1967) предлагает на наружный конец трахеотомической канюли одевать резиновую или полиэтиленовую трубочку, свободный конец которой больной берет в рот. Во время вдоха воздушная струя поступает в нос, носоглотку, ротоглотку, рот, резиновую трубку и из нее з трахеотомическую канюлю. При про
хождении через нос, носоглотку и рот воздух увлажняется, согревается, частично освобождается от пыли п микробов. Длина дыхательной трубки должна быть минимальной, чтобы не создавалось вредное пространство для дыхания.
УХОД ЗА БОЛЬНЫМ ПОСЛЕ ТРАХЕОТОМИИ
Правильный уход за больными после трахеотомии и трахеостомии имеет значение для более 'быстрого выздоровления и приспособления организма к новым физиологическим условиям, а также в профилактике послеоперационных осложнений.
Следует научить средний медицинский персонал, а в дальнейшем и самого больного, ухаживать за трахеотомической камюлей. Как только в просвете внутренней трубочки начинают насыхать корочки, дежурная медицинская сестра должна уметь извлечь ее, прочистить специально изогнутым зондом с намотанной на него ватой и вновь вставить внутреннюю трубочку в просвет наружной. Особенно внимательно должны следить сестры за состоянием трахеотомической канюли в течение нескольких первых суток, пока состояние больного не улучшится настолько, что он будет в состоянии самостоятельно прочистить 'внутреннюю трубочку или попросить об этом
медицинский персонал.
После операции рекомендуется закапывать в трахеотомическую канюлю 5—6 раз в сутки по несколько капель 5% раствора двууглекислой соды, что способствует разжижению мокроты и лучшему ее отхождению.
Для увлажнения и очистки вдыхаемого воздуха от пылевых частиц над входом в трахеотомическую канюлю укрепляют влажную марлевую салфетку. Салфетка должна быть хорошо прикреплена, чтобы ее не засосало в просвет трубочки во время глубокого вдоха.
В первые сутки в палате, где лежит больной после трахеотомии, должен быть отсос с несколькими стерильными, достаточно длинными резиновыми катетерами для отсасывания отделяемого из нижних дыхательных путей и полости рта. После отсасывания слизи через катетер пропускают воду для очистки его от слизи.
Если марлевый «фартушек» стал влажным, то его следует тут же сменить, что предохранит мацерацию кожи
вокруг раны. Первую перевязку делают на следующий день. Наружную трубочку меняют на третий день. Перед сменой наружной трубочки рекомендуется приготовить подобную же трахеотомическую канюлю. Удалив из трахеи трахеотомическую канюлю и очистив края 'раны от корочек, сразу же вводят в просвет трахеи новую трахеотомическую канюлю, иначе края раны могут сузиться, что резко затруднит введение канюли. Если края раны сузились, то их следует смазать раствором адреналина, а затем, воспользовавшись расширителем Труссо, ввести трахеотомическую канюлю.
