
Тема лекції: Ішемічна хвороба серця. Інфаркт міокарда.
Перикардити. Мітральний стеноз. Показання та протипоказання до пересадки серця. Умови зберігання донорського серця та його транспортування.
План лекції.
Деякі анатомо−фізіологічні дані. Статистика.
Класифікація ІХС.
Інструментальна діагностика ІХС.
Тромболітична терапія при ІМ.
Ускладнення ІМ (порушення провідності, постінфарктні аневризми).
Тимчасова і постійна електростимуляція серця.
Показання до невідкладного хірургічного втручання.
Перікардити.
Мітральний стеноз. Стадії. Клінічні прояви. Ускладнення. Хірургічне лікування.
Пересадка серця. Показання, протипоказання, умови зберігання донорського серця та його транспортування.
Деякі анатомо−фізіологічні дані. Статистика.
В людини середнього віку в стані спокою серце скорочується 68−70 разів на хвилину, за добу − це 100 000 разів. З кожним скороченням серця в аорту виштовхується 60–70 см3 артеріальної крові, за 1 хвилину − це 4–5 л, за добу − біля 6 тис л. Такий великий обсяг роботи можливий тільки завдяки потужному кровопостачанню самого серцевого м’язу, яке забезпечують дві коронарні артерії.
Артеріальне кровопостачання серця здійснюється за рахунок правої (лат. Arteria coronaria dextra) та лівої (лат. Arteria coronaria sinistra) коронарної артерії. Обидві відходять від аорти відповідно від правого та лівого синусів Вальсальви, що утворені стулками аортального клапану. Фактично, артеріальне кровопостачання серця має три сегменти - I та II сегменти мають живлення від лівої коронарної артерії (утворені відповідно її гілками: передньою низхідною артерією (лат. Arteria coronaria anterior descendens) та огинаючою артерією (лат. Arteria coronaria circumflexa), III сегмент — від правої (лат. Arteria coronaria dextra) (рис. 1).

В основі ішемічної хвороби серця (ІХС) лежить порушення кровоплину в коронарних судинах, що призводить до недостатнього кровопостачання серцевого м’яза. Переважно ішемічна хвороба серця зумовлюється атеросклерозом. Внаслідок появи атеросклеротичної бляшки просвіт судини звужується (рис.2).
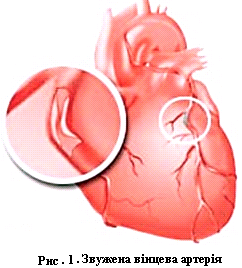
Коронарний атеросклероз частіше вражає початкові відділи передньої міжшлуночкової і огинаючої артерій. Права вінцева артерія страждає значно рідше. Можливе ураження дрібних гілок вінцевих артерій без ураження основних судин.
Фактори ризику:
Ви маєте підвищений ризик виникнення захворювання коронарної артерії, якщо:
• Це захворювання спостерігалося у членів Вашої родини;
• У Вас високий рівень холестерину, діабет або підвищений кров’яний тиск;
• Ви палите або вживаєте тютюн;
• Ви ведете малоактивний спосіб життя;
• У Вас стрес;
• У Вас надмірна вага.
Ішемічна хвороба серця (ІХС) – ураження міокарда, яке зумовлене розладами коронарного кровообігу і виникає внаслідок порушення рівноваги між доставкою і метаболічною потребою серцевого м’язу в кисні.
ІХС в Україні займає провідні позиції в структурі причин смертності від захворювань. За даними Всесвітньої організації охорони здоров'я (2005 р.) серед країн Європейського Союзу, країн СНД, та інших європейських країн — Україна посідає одне з перших місць серед смертності населення від ІХС. Так, наприклад, за показником Раптової серцевої смертності від ІХС у віці від 0 до 64 років на 100 000 населення — Україна посідає перше місце серед цих країн (143,78 / 100 000 населення). Див. порівняльну діаграму.

Клінічна класифікація ІХС (Рекомендації робочої групи Українського Товариства Кардіологів, 1999 р.).
1. Раптова коронарна смерть.
1.1. Раптова клінічна коронарна смерть з успішною реанімацією.
1.2. Раптова коронарна смерть (летальний випадок).
2. Стенокардія.
2.1.1. Стабільна стенокардія напруги (із зазначенням функціональних класів (ФК), для ІІІ і IV ФК можливе приєднання стенокардії спокою, яка, за суттю, є стенокардією малих напруг – І20.8).
2.1.2. Стабільна стенокардія напруги при ангіографічно інтактних судинах (коронарний синдром X). – І20.8.
2.2. Вазоспастична стенокардія (ангіоспатична, спонтанна, варіантна, Принцметала).
2.3 Нестабільна стенокардія.
2.3.1. Стенокардія, що виникла вперше до 28 діб (напади стенокардії, що виникли вперше, з транзиторними змінами на ЕКГ - спокою).
2.3.2. Прогресуюча стенокардія (поява стенокардії спокою або нічних нападів у хворого із стенокардією напруги, зміна ФК стенокардії, прогресуюче зниження толерантності до фізичного навантаження, транзиторні зміни на ЕКГ - спокою).
2.3.3. Рання постінфарктна стенокардія (з 3 до 28 діб).
3. Гострий інфаркт міокарда
Діагноз виставляють із зазначенням дати виникнення (до 28 діб), локалізації (передня стінка, передньоверхівковий, передньобоковий, передньо-септальний, діафрагмальний, нижньобоковий, нижньозадній, нижньобазальний, верхівковобоковий, базальнолатеральний, верхньобоковий, боковий, задній, задньобазальний, задньобоковий, задньосептальний, септальний, правого шлуночка), рецидивуючий (від 3 до 28 діб), первинний, повторний (вказувати розміри і локалізацію не обов'язково, якщо виникають труднощі в ЕКГ- діагностиці).
3.1. Гострий інфаркт міокарда з наявністю зубця Q (трансмуральний, великовогнищевий).
3.2. Гострий інфаркт міокарда без зубця Q (дрібновогнищевий).
3.3. Гострий субендокардіальний інфаркт міокарда.
3.4. Гострий інфаркт міокарда (невизначений).
3.5. Рецидивуючий інфаркт міокарда (від 3 до 28 діб).
3.6. Повторний інфаркт міокарда (після 28 діб).
3.7. Гостра коронарна недостатність. Діагноз проміжний - елевація або депресія сегмента ST, що відображає гостру ішемію до розвитку ознак некрозу міокарда або раптової коронарної смерті.
Деякі ускладнення гострого інфаркту міокарда вказуються за часом їх виникнення:
- гостра серцева недостатність (класиф. за Kilip I-IV);
- порушення серцевого ритму та провідності;
- розрив серця зовнішній (з гемоперикардитом, без гемоперикардиту і внутрішній (дефект міжпередсердної перетинки, дефект міжшлуночкової перетинки, розрив сухожильної хорди, розрив папілярного м'язу.
- тромбоемболії різної локалізації;
- тромбоутворення в порожнинах серця;
- гостра аневризма серця;
- синдром Дресслера;
- постінфарктна стенокардія (від 72 годин після розвитку ІМ до 28 діб).
4. Кардіосклероз
4.1. Вогнищевий кардіосклероз.
4.1.1. Постінфарктний кардіосклероз із зазначенням форми та стадії серцевої недостатності, характеру порушення ритму і провідності, кількості перенесених інфарктів, їх локалізації та часу виникнення).
Аневризма серця хронічна.
4.1.2. Вогнищевий кардіосклероз, без вказівки на перенесений ІМ.
4.2. Дифузний кардіосклероз (із вказівкою на стадію серцевої недостатності, порушення ритму і провідності).
5. Безбольова форма ІХС.
Лабораторні дослідження при ІХС:
- ліпідограма (холестерин, бета-ліпопротеїди, тригліцериди).
- індекс атерогенності;
- глюкоза крові;
- загальний аналіз крові та сечі;
Додаткові:
- аналіз сечі за Зимницьким,
- коагулограма,
- креатинін крові.
Інструментальна діагностика іхс.
ЕКГ.
Електрокардіографія з фізичним навантаженням;
Велоергометрія (рис. 3);

Холтерівське добове моніторування електрокардіографії і артеріального тиску.
Ехокардіоскопія (УЗД).
Радіоізотопна сцинциграфія міокарда.
Позитронна емісійна томографія міокарда.
Магніторезонансна томографія.
Комп’ютерна томографія.
Коронарографія.
Коронарографія— рентгенологічний метод дослідження вінцевих артерій серця, який є «золотим стандартом» в діагностиці ІХС та інших захворювань серця.
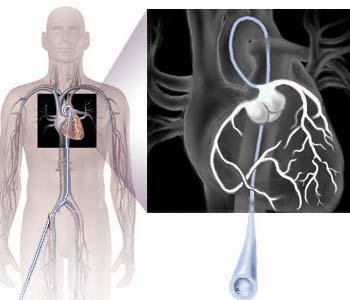
Метод застосовується для визначення ступеня і характеру коронаросклерозу, що має значення для вибору тактики лікування (показання до аортокоронарного шунтування і ангіопластики) і оцінки прогнозу а також для діагностики вад розвитку вінцевих судин серця. Основні противопокази такі ж, що і при інших видах ангіографій; специальними протипоказами є тяжкі порушення скоротливої функції лівого шлуночка і виражена серцева недостатність, загрожуючи життю порушення ритму серця, підозра (по даних функціональних тестів) на високу ступінь стенозування стовбуру лівої вінцевої артерії.
Коронарографію проводить специалізована бригада в спеціально оснащеному, в т.ч. дефібрилятором і іншою реанімаційною апаратурою, ангіографічному кабінеті (рис.5).

Процедура являється малотравматичною – хворий знаходиться у свідомості.
Перед коронарографією відміняють лікарські препарати, особливо b-адреноблокатори.
Найчастіше користується методиками Джадкінса і Соунса. При методиці Джадкінса застосовують спеціальні катетери окремо для правої і лівої вінцевих артерій. Після проведення місцевої анестезії катетер вводять через стегнову артерію і верхню частину аорти в просвіт коронарних артерій. При методиці Соунса катетеризується плечова артерія в ділянці ліктьової ямки одним спеціальним катетером послідовно праву і ліву вінцеві артерії.
Поісля введення катетера в артеріальне русло одномоментно вводять 5000 ОД гепарину. В ліву вінцеву артерію ренгеноконтрастну речовину (кардіотраст, ангіотраст, омніпак) вводять в кількості 4—6 мл зі швидкістю 4 мл/с, в праву — 3—4 мл зі швидкістю 3 мл/с. Процес фіксується за допомогою спеціальної установки – ангіографа. Результат виводиться як на монітор, так і заноситься в цифровий архів (рис.6).

При аналізі коронарограм враховують тип коронарного кровопостачання, особливості зони кровопостачання враженої артерії. Визначають сумарний гемодинамічний ефект стенозу вінцевих артерій. Оцінюють також коллатеральний кровообіг в системі враженої артерії і міжсистемні колатеральні зв’язки.
Можливі ускладнення:
- кровотеча в місці пункції
- порушення ритму серця
- алергічна реакція на контраст
- тромбоз коронарної артерії
- гостра дисекція інтіми артерії
- развиток інфаркту міокарда
- ускладнення частіше спостерігаються у хворих з вираженою серцевою недостатністю, артеріальною гіпертензією, нестабільною стенокардією, при аритміях.
Лікування іхс
Якщо на коронарографії вражені проксимальні, дрібні коронарні судини то методом вибору є консервативна тромболітична терапія – тромболізис. Тромболітична терапія має свої показання і протипоказання. Скажу одне: чим раніше застосувати тромболітичні препарати, тим вища ефективність лікування. Ефективний тромболізис передбачає застосування до 100 хв від початку ІМ. Назву кілька препаратів: стрептокіназа, альтеплаза, ретеплаза, ланотеплаза, аністреплаза і найновіший тенестеплазе ‑ Metalise. При склерозі дрібних коронарних судин застосовують непряме шунтування шляхом вшивання в міокард ізольованого стовбура а. mammaria interna (оп. Бека).
При враженні центральних вінцевих артерій показана ангіопластика, стентування, аортокоронарне шунтування.
В даний час одним з найбільш ефективних нехірургічних методів лікування закупорених судин серця є Транслюмінальна Коронарна Ангіопластика. У цій назві відбита суть процедури:
Транслюмінальна - доступ до судин серця здійснюється без розрізу за допомогою пункції через шкіру, артерій, розташованих на стегні або передпліччя; доставка необхідних пристроїв виробляється у середині просвіту судини;
Коронарна - виконується лікування коронарних (живильне серце) судин;
Ангіопластика - збільшення внутрішнього діаметра судини за допомогою спеціального балона, також називане - "балонування". Пробивають місце оклюзії (тромб) катетером, вводять контраст в судину, роздавлюють тромботичні нашарування і розширюють просвіт судини роздуваючи балончик під тиском в кілька атмосфер (± стентування).
Коронарна ангіопластика має цілий ряд переваг, що вирішили її долю в усьому світі: мала травматичність - не проводиться розріз грудної клітки; відсутність штучної вентиляції легень (пацієнт під час процедури дихає сам), відсутність штучного кровообігу (процедури самої по собі аж ніяк не нешкідливої); відсутність глибокого наркозу (пацієнт знаходиться у свідомості, хоча і не відчуває болю); можливість повторного кількаразового застосування у випадках прогресування атеросклерозу.
Коронарна ангіопластика й аортокоронарне шунтування не конкурують між собою, кожний з методів має свої показання і протипоказання. Ці види лікування часто доповнюють або заміняють один одного. Показання до проведення коронарної балонної ангіопластики визначаються після коронарографії.
При звичайній ангіопластиці приблизно в 20-30% пацієнтів можливо повторне звуження (рестеноз) судини через 3-6 місяців. Це, незважаючи на високу ефективність балонної ангіопластики, і послужило стимулом до розвитку інших, що доповнюють її технологій. Однією з них стало застосування внутрісудинних протезів або стентів (металевих каркасів з нітінолу, металу, який має ефект термопам'яті).
КОРОНАРНЕ СТЕНТУВАННЯ
Коронарне стентування - високоефективний метод лікування ІХС.
ЯК ПРОВОДИТЬСЯ СТЕНТУВАННЯ
Одним з відомих і високоефективних методів лікування ІХС є установка металевого каркаса - стента за допомогою балона-катетера в ураженому сегменті коронарної артерії. Стент - високотехнологічна металева конструкція особливої форми. Напередодні утручання хвормоу варто утриматися від прийому їжі і рідини. Загальної анестезії при цьому не потрібно, тому що для пацієнта стентування мал чим відрізня_ від коронаровазографії.
ЕТАПИ ВТРУЧАННЯ
1-й етап. Устя артерії серця катетеризують провідниковим катетером. Через нього проводять спеціальний провідник, по якому ("як по рейці") до місця ураження буде доставлятися необхідний інструмент.
2-й етап. По провіднику до місця ураження доставляється балон-катетер і відбувається попереднє розширення атеросклеротичної бляшки.
3-й етап. Балон-катетер змінюють на балон зі стентом, що під рентгеноскопічним контролем підводять до місця передбачуваної імплантації.
4-й етап. Балон зі стентом роздувають під тиском 10-14 атм.
5-й етап. Балон здувають і витягають із судини.
6-й етап. Контрольна коронаровазографія для визначення правильності установки стента в коронарній артерії.
7-й етап. Витягання інтродюсора зі стегнової артерії і накладення тиснутої пов'язки, на 24 год.
Після видалення інтродюсора пацієнтам рекомендується протягом доби дотримуватися ліжкового режиму, контролювати стан пов'язки, рясне питво. Після закінчення цього часу пов'язку знімають. Рекомендується в перші дві доби після зняття пов'язки знаходитися в палаті і ходити тільки в межах відділення.
На 6-7-у добу пацієнта виписують під спостереження лікаря за місцем проживання. Через 3 міс. після стентування пропонується пройти амбулаторне обстеження (навантажувальний тест).
НАДЗВИЧАЙНО ВАЖЛИВО ВИКОНУВАТИ ВСІ РЕКОМЕНДАЦІЇ ЛІКАРЯ ПІСЛЯ СТЕНТУВАННЯ
" Відмовитися від паління
" Не припиняти прийом тиклопідину й ацетилсаліцилової кислоти, не порадившись з лікарем
" Варто дотримуватися дієти, що включає продукти з низьким вмістом жирів
" Навіть якщо пацієнт почуває себе добре, необхідно проходити обстеження у лікаря, щоб знизити ризик поновлення симптомів захворювання.
Аортокорона́рне шунтува́ння (англ. Coronary artery bypass surgery) — кардіохірургічна операція на коронарних артеріях серця, шо виконується з метою реваскуляризації (відновлення кровопостачання) ділянок міокарду, кровопостачання в яких зменшене або відсутнє внаслідок звуження або обтурації просвіту коронарних артерій, які наявні у пацієнтів з діагнозом Ішемічна хвороба серця (рис. 7).
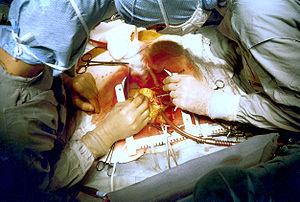
Щороку в США виконується близько 500 000 таких операцій.
В Україні цей показник не перевищує і 2 000.
Особливістю цієї операції є використання графтів — судин, які створюють сполучення між аортою та ділянкою коронарної артерії, яка знаходиться за ділянкою звуження або обтурації. Таким чином створюється шунтування (обхід) кровотоку від аорти до коронарної артерії, минаючи перешкоди. В якості графтів можуть застосовуватися Велика поверхнева вена (лат. Vena Saphena Magna) ноги (найчастіше) або Променева артерія (лат. Arteria Radialis) руки пацієнта. В цих випадках мова йде про Аорто-коронарне шунтування. У випадках, коли застосовують Внутрішню грудну артерію (лат. Arteria thoracica interna), мова йде про Маммаро-коронарне шунтування (від англ. Internal mammary artery). При цьому Внутрішня грудна артерія є джерелом кровопостачання для коронарних артерій. Дуже рідко використовують Праву шлунковосальникову артерію (лат. Arteria gastroepiploica dextra) шлунку.
Ускладнення під час та після проведення коронарного шунтування:
- Тромбоз глибоких вен.
- Ускладнення, викликані застосуванням анестетиків (злоякісна гіпертермія).
- Гострий інфаркт міокарда, викликаний гіпоперфузією, звуженням функціонуючого просвіту або пошкодженням графта.
- Гостра ниркова недостатність внаслідок гіпоперфузії (недостатнього кровопостачання).
- Інсульт.
Гострий інфаркт міокарда — одна з кліничних форм ішемічної хвороби серця, яка характеризується розвитком ішемічного некрозу ділянки міокарда, що виник внаслідок абсолютної або відносної недостатності кровопостачання у цій ділянці.
