
Шалимов А.А. - Хирургия печени и желчевыводящих путей
.pdf
Большая Медицинская Библиотека – http://www.bestmedbook.com/ внут-рипеченочиыми желчными протоками операбельными стали 65— 70% детей. Благодаря применению микрохирургической техники операбельность в последние годы увеличилась до 90%.
Эндотрахеальный наркоз с применением мышечных релаксан-тов является основным видом обезболивания при выполнении операции у детей с атрезией желчных протоков. Операционный доступ— косой разрез передней брюшной стенки в правом подреберье (Г. И. Баиров, 1968, 1970) или поперечный—в верхней части брюшной стенки (Schwartz, 1964). После вскрытия брюшной полости берут биопсию печени с каждой доли для срочной гистологии в целях исключения или подтверждения внутрипеченочной атрезии желчных протоков и врожденного гепатита. Если недостаточно осмотра, производят ревизию наружных желчных протоков, вводя раствор новокаина (около 1 мл), подкрашенного метилено-вым синим. По распространению раствора определяют протяженность и наличие просвета протоков. В этих случаях целесообразно выполнение холангиографии (введение подогретого кардиотра-ста) путем пункции тонкой иглой желчного пузыря.
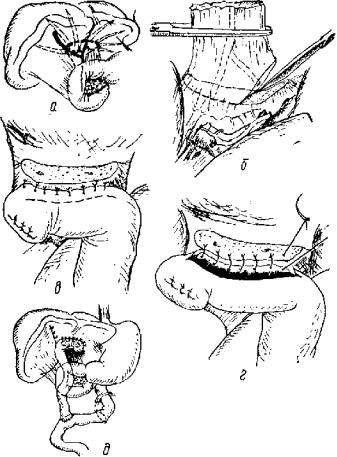
Рис. 40. Атрезия дистального отдела общего желчного протока. Наложение холедоходуоденоанастомоза:
а, б, а—этапы операции
В зависимости от характера порока, который установлен оперативными методами исследования, определяют объем оперативной коррекции. Обычно применяют следующие 5 видов вмешательств.
1.Если наружные желчные протоки нормально развиты во всех отделах и имеется только желчестаз за счет сгущения желчи вплоть до образования «пробок», следует все же исключить путем гистологического исследования внутрипеченочную форму атрезии. Если и внутрипеченочные протоки не изменены, то производят промывание протоков теплым солевым раствором, которое можно повторять и в послеоперационный период через микродренаж, введенный в желчные пути.
2.При наличии атрезии только дистального отдела общего желчного протока возникают условия для создания оттока желчи путем наложения холедоходуоденоанастомоза (рис. 40).
Расширенный слепой конец желчного протока выше места атрезии выделяют на протяжении 1—2 см. Первый ряд швов накладывают
атравматическим материалом. Отдельными серо-серозными швами прикрывают линию анастомоза. При ограниченной подвижности двенадцатиперстной кишки и невозможности использовать ее для анастомоза создают холедохоеюноанастомоз. Петлю тощей кишки на расстоянии 30—40 см от связки Трейтца выключают из пищеварения по Ру или А. А. Шалимову и проводят через бессосудистую зону брыжейки поперечной ободочной кишки к желчному протоку выше места атрезии.
Рис. 41. Гепатикоеюноанастомоз в модификации клиники: а, б, в—этапы операции; г—общий вид операции
На уровне атрезии желчный проток пересекают и мобилизуют в сторону ворот печени на протяжении 1,5—2 см. Под выделенный участок желчного протока подводят петлю тощей кишки и фиксируют 2—4 серосерозными швами. Рассекают стенки протока и кишки с таким расчетом, чтобы диаметр образованного соустья был максимальным, и формируют анастомоз. Линию швов перитонизируют отдельными серо-се- розными швами, погружая желчный проток в стенку кишки (рис. 41).
В тех случаях, когда атрезия дистального отдела захватывает почти весь или весь общий желчный

Большая Медицинская Библиотека – http://www.bestmedbook.com/
проток, следует убедиться в наличии желчи в желчном пузыре и, если она имеется, проверить проходимость пузырного протока. После этого накладывают хо-лецистодуоденоанастомоз, в котором первым рядом швов является серо-серозный между желчным пузырем и двенадцатиперстной кишкой. Просветы желчного пузыря и двенадцатиперстной кишки вскрывают на протяжении 2—2,5 см, заднюю и переднюю губы анастомоза ушивают непрерывным швом атравматической иглой. Затем переднюю губу укрепляют серосерозным швом. При ограниченной подвижности двенадцатиперстной кишки возможно создание холецистоеюностомии на выключенной петле по Ру или А. А. Шалимову.
3.Наличие атрезии общего желчного протока и желчного пузыря требует создания непосредственного соустья общего печеночного, а при его атрезии — печеночных протоков с пищеварительным каналом. Для этого накладывают гепатикодуоденоили Гепатикоеюноанастомоз.
4.При наличии атрезии всех наружных желчных протоков создавать отток желчи можно лишь путем соединения виутрипече-ночных желчных протоков с пищеварительным каналом.
Гепатогастростомия применена Г. А. Баировым (1970) для создания анастомоза протоков левой доли печени с желудком (рис. 42).
Рис. 42. Гепатогастростомия: а, б, в — этапы операции
Антральный отдел желудка подшивают к нижней поверхности левой доли печени на протяжении 4—5 см и отступя от ее края на 2—2,5 см. Край печени иссекают и в глубину ткани на 2—3 см вводят дренажную трубку. Вскрывают желудок соответственно раневой поверхности печени, края раны желудка и печени прошивают кетгутовыми швами через все слои, дренажную трубку направляют в просвет желудка. Линию анастомоза по передней поверхности укрывают серо-серозными швами.
Гепатоеюностомию Г. А. Баиров рекомендует выполнять для создания анастомоза с протоками правой доли печени. Петлю тощей кишки длиной 30—40 см, мобилизованную по Ру или А. А. Шалимову, подшивают к нижней поверхности правой доли печени. Иссекают участок ткани печени и формируют анастомоз по методике, аналогичной применяемой при гепатогастростомии.
В тех редких случаях, когда при атрезии наружных желчных протоков сохранен желчный пузырь, его можно с успехом использовать для создания транспузырного гепатодуоденального или ге-патоеюнального анастомоза следующим образом (рис. 43). После подшивания желчного пузыря к двенадцатиперстной кишке вскрывают его просвет, троакаром делают канал в печени, в который вставляют дренаж. Анастомоз накладывают обычным путем, но с таким расчетом, чтобы дренажная трубка оставалась внутри соустья. При отсутствии желчного пузыря к правой доли печени подшивают петлю тонкой кишки (в 20—35 см от своего начала) и создают соустье по типу печеночно-желудочного. Операцию заканчивают наложением брауновского анастомоза.
Портоэнтеростомия, предложенная М. Kasai (1959), в последние годы благодаря использованию микрохирургической техники нашла заметное применение. Операция заключается в следующем: фиброзный тяж, представляющий собой рубцово измененные желчные протоки, выделяют среди элементов печеночно-дуоде-нальной связки и пересекают (рис. 44). Проксимальный конец его
Рис. 43. Образование соустья между внутрипеченочным желчным протоком правой доли печени и двенадцатиперстной кишкой при сохранившемся рудиментарном пузыре:
а, б, в, г — этапы операции захватывают зажимом или прошивают лигатурой и, подтягивая вверх, мобилизуют до ткани печени.
Большая Медицинская Библиотека – http://www.bestmedbook.com/
Рассекают фиброзную оболочку печени, выделяют долевые желчные протоки, после чего рубцово измененный тяж отсекают на уровне желчных протоков. Если после удаления рубцовых тканей просвет желчных протоков не виден, а при гистологическом исследовании в препарате не определяется эпителий желчных протоков, то разрез вглубь печени поэтапно продолжают до появления зияющих желчных протоков и поступления желчи. Поскольку диаметр желчных протоков мал, чтобы не обтурировать их, с целью гемостаза временно прижимают раневую поверхность салфетками. Для создания анастомоза используют петлю тощей кишки длиной 40 см, выключенную из пищеварения по Ру. Просвет кишки вскрывают на протяжении, равном раневой поверхности в воротах печени. Подшивают кишку отдельными швами атравматической иглой. Со стороны кишки в шов захватывают слизистую и мышечную оболочки, со стороны печени — края фиброзной ткани вблизи устьев сегментарных желчных протоков.
Определенный интерес представляет метод завершения подобной операции, предложенный J. R. Lilli и R. P. A!tman (1975),— рис. 45. Петлю тощей кишки, использованную для портоэнтеро-стомии, на середине расстояния между воротами печени и межкишечным соустьем выводят наружу в виде двуствольной еюностомы. Такая методика позволяет в послеоперационный период осуществлять контроль за оттоком желчи. Кроме того, отводящая петля кишки может быть использована для введения различных лекарственных препаратов и питания. Закрытие еюностомы через несколько недель после портоэнтеростомии не представляет трудностей.
В табл. 9 представлены общие результаты портоэнтеростомии (Т. R. Weber, J. L. Grosfeld, 1981).
Применение микрохирургической техники, наряду с более ранним установлением показаний к хирургическому лечению позволило повысить частоту хороших результатов до 86,2 /о (Э. А. Степанов и соавт, 1989; К. Suruga и соавт, 1984).
Рис. 44. Портоэнтеростомия по Kasai:
а, б, в, г—этапы операции; 5—схема операции
Э А Степанов получил хорошие результаты у b из 13 наблюдаемых больных после операции Касаи в сочетании с отведением желчи через еюностому.
На результаты портоэнтеростомии оказывают влияние следующие факторы: выполнение операции в первые 2—3 мес жизни ребенка диаметр желчных протоков в воротах печени более 150 мкм (Д С Hitch и соавт., 1979;
Т. R. Weber и соавт., 1980).
Холецистопортостомия. В тех случаях, когда отток желчи нарушен только на протяжении от ворот печени до пузырного протока, а желчный пузырь, проток его и общий желчный проток сохраняют свободную проходимость, М. Kasai (1959) накладывает анастомоз между желчным пузырем и воротами печени. Желчный пузырь отделяют от его ложа, сохраняя неповрежденными пузырный проток и пузырную артерию. Ложе пузыря ушивают. По периметру десерозированной поверхности стенку желчного пузыря иссекают и накладывают соустье между желчным пузырем и раневой поверхностью в области ворот печени.

Большая Медицинская Библиотека – http://www.bestmedbook.com/
Преимущество наложения соустья желчного пузыря с желчными протоками в воротах печени видят в малой вероятности инфицирования желчи и развития восходящего хо-лангита (J. R. Lilly, 1979; К. Kimura и соавт., 1979).
Однако результаты холецистопортостомии неоднозначны. Операция часто сопровождается несостоятельностью анастомоза (К. Suruga, 1978). Существенным недостатком холецистопортостомии является невозможность проконтролировать степень восстановления оттока желчи. Учитывая изложенное, холецистопор-тостомию рекомендуется применять только при абсолютно свободной проходимости пузырного протока и дистального отдела общего желчного протока и диаметре желчных протоков в воротах печени более 150 мкм, то есть при наличии полной уверенности в свободном выделении и эвакуации желчи.
Рис. 45. Портоэнтеростомия по Kil-li и Altman
Таблица 9. Результаты портоэнтеростомии
5. При атрезии всех вне- и внутрипеченочных протоков возможности хирургической коррекции резко снижаются. В принципе всем этим больным, как и новорожденным с атрезией наружных желчных протоков, у которых даже микрохирургическая техника не позволяет создать отток желчи, показана пересадка печени. Однако и эта операция не дает надежных результатов.
Анастомозы грудного протока с пищеводом, интрапеченочных желчных протоков с тощей кишкой могут быть рекомендованы как паллиативные меры для лечения больных с атрезией внутри-печеночных желчных протоков.
Из 18 детей, находящихся на лечении в нашей клинике, 9 оказались неоперабельными (у 7 была полная атрезия внутри- и вне-печеночных желчных протоков, у 2 — полная атрезия внепеченоч-ных желчных протоков, но попытка создания у них желчеоттока оказалась безуспешной). Все больные с атрезией внепеченочных желчных протоков с наличием желчного пузыря (1) и с атрезией только дистального отдела общего желчного протока (5) выздоровели. Из больных с атрезией общего желчного протока при сохраненных общем печеночном и долевых протоках (3) после операции выздоровели 2, а 1 умер в связи с поздним поступлением и развившимся тяжелым билиарным циррозом печени, который привел в послеоперационный период к необратимой печеночной недостаточности.
У этих больных были выполнены следующие виды коррекции желчеоттока. У 1 больного с частичной атрезией желчных протоков и сохраненным желчным пузырем создан гепатикохолецистодуоденоанастомоз: у 3 больных с атрезией только дистального отдела желчных протоков наложен холедоходуоденоанастомоз, у 2 — холецистодуоденоанастомоз. Из 3 больных с атрезией только общего желчного протока у 2 создан гепатикоеюноанастомоз и у 1 — гепатикодуоденоанастомоз. У 9 больных операция закончилась лапаротомией (1 из них умер вскоре после операции— попытки создания
Большая Медицинская Библиотека – http://www.bestmedbook.com/ портоеюностомии). Таким образом, из 18 детей операбельными оказались 9 (50%), умерли после операции 2. В отдаленные сроки из 9 больных через 9—10 мес после операции умерли 5 от прогрессирующего цирроза печени, холангита, по-видимому, связанных с врожденной неполноценностью внутрипеченочных желчных протоков, 4 детей в возрасте от 3 до 6 лет живы.
Подобные результаты лечения в отдаленные сроки (от 5 до 14 лет) после операции отмечают и другие авторы (Н. Ф. Левченко, 1965; Г. А. Баиров, 1970; М. Kasai, 1977, и др.).
Вцелях улучшения результатов лечения необходимо, во-первых, улучшить раннюю дифференциальную
итопическую диагностику путем более широкого применения инструментальных методов исследования, во-вторых, улучшить способы оперирования путем более широкого использования микрохирургической техники, лазерного, плазменного и ультразвукового скальпеля и, в-третьих, вести строгий диспансерный контроль за выписанными после операции больными для своевременного выявления и активного лечения возможных осложнений, а также для своевременного выполнения повторной операции при развитии стенозирования соустья.
Аномалии развития желчного пузыря, пузырного протока и магистральных желчных протоков
проявляются как хирургическая патология довольно редко. Чаще хирург обнаруживает их во время операции. Не так уж редки случаи «бескаменного» холецистита, когда причина патологии скрывается именно в аномалиях развития желчного пузыря и пузырного протока.
Аномалии развития желчного пузыря. Различают следующие пороки развития желчного пузыря: 1) двойной, или добавочный, желчный пузырь; 2) подвижный желчный пузырь; 3) дистопия желчного пузыря;
4)внутрипеченочно расположенный желчный пузырь; 5) отсутствие (агенезия) желчного пузыря.
1.Добавочный желчный пузырь имеет свой пузырный проток, который впадает вместе с основным протоком или отдельно. Добавочный желчный пузырь может располагаться рядом с основным, отдельно в паренхиме печени, выпячиваться в виде дивертикула основного желчного пузыря, иметь вид двустволки, обе части которой покрыты одной серозной оболочкой, и один общий пузырный проток. Добавочный желчный пузырь может также располагаться в толще печеночно-дуоденальной связки. Дети обычно жалоб не предъявляют. Добавочный желчный пузырь воспаляется чаще, чем основной, и симулирует клинику острого живота в виде приступов острого аппендицита, дивертикулита Меккеля, непроходимости кишечника. Диагноз обычно устанавливают во время операции.
Вотличие от основного, добавочный желчный пузырь часто не принимает активного участия в пищеварении и пузырный проток его блокируется конкрементом или воспалительным процессом. В этих случаях образуется водянка добавочного желчного пузыря, которая проявляется небольшой болью в надчревной области, периодической тошнотой, рвотой, эластическим выпячиванием в области правого подреберья ближе к средней линии. Диагноз ставят обычно во время лапаротомии. Добавочный желчный пузырь может быть обнаружен при холецистографии, хотя обычно контрастируется основной пузырь, а патология добавочного остается скрытой до вспышки острого процесса.
Добавочный желчный пузырь в виде дивертикула чаще контрастируется на холецистограммах, он бывает различной величины, иногда в нем образуются конкременты.
Техника удаления добавочного желчного пузыря наряду с основным обычная, следует только иметь в виду, что добавочный желчный пузырь может иметь добавочный пузырный проток, и, естественно, перевязка добавочного и основного протоков обязательна. При наличии добавочного желчного пузыря во время операции необходимо убедиться, что это образование не является кистой общего желчного протока.
2. Подвижный желчный пузырь. Подвижность желчного пузыря обусловливается наличием брыжейки, расположенной на задней его поверхности по всему длиннику пузыря или в области шейки и пузырного протока. Подвижность может способствовать образованию заворота, перегиба, в связи с чем возникает боль, а перекручивание пузыря ведет к его некрозу и сопровождается тошнотой, рвотой, сильной схваткообразной болью с последующим развитием перитонита. Дифференциальная диагностика с острым холециститом и аппендицитом затруднительна и диагноз обычно уточняют лишь во время операции.
Техника операции удаления подвижного желчного пузыря не отличается от обычной и значительно облегчается наличием брыжейки.
3.Дистопия желчного пузыря. Аномалия встречается редко. С. И. Федоров (1933) находил желчный пузырь в круглой связке печени, под левой долей и у серповидной связки.
Bacheth (1944) обнаружил желчный пузырь под двенадцатиперстной кишкой, В. И. Гордиенко (1953) — в левой доле печени. О возможности подобной аномалии хирург должен всегда вспомнить, когда желчного пузыря на обычном месте нет. Его следует искать среди близлежащих органов, ориентируясь по ходу пузырного протока.
4. Внутрипеченочное расположение желчного пузыря. Это сравнительно частая аномалия, значительно
затрудняющая холе-цистэктомию, особенно в случае острого воспаления желчного пузыря. Внутрипеченочное расположение желчного пузыря встречается у 2% (Ф- И. Валькер, 1959) — 13,2% (И. И. Сосновкин, 1960) больных с печеночной патологией. Желчный пузырь может быть погружен в ткань печени либо частично (на Уз), либо полностью. Некоторые хирурги в этих случаях при холецист=>ктомии ограничиваются удалением только дна пузыря, холецистостомиеи либо используют гидравлическую препаровку для отслаивания стенок пузыря от ткани печени. Обычно эти операции сопровождаются кровотечением из ложа пузыря и при них не исключено повреждение мелких внутрипеченочных желчных
Большая Медицинская Библиотека – http://www.bestmedbook.com/ протоков, в связи с чем ушивание раны ложа пузыря должно быть особенно тщательным.
5. Отсутствие (агенезия) желчного пузыря. Редкая аномалия развития, встречается в 0,04% случаев. В литературе описано около 150 больных с этим пороком.
По справедливому замечанию П. В. Лыса (1976), не во всех случаях, когда хирург не находит желчного пузыря, имеется его агенезия. Очень часто пузырь бывает сморщен или располагается внутрипеченочно. В этих случаях следует особенно тщательно исследовать желчные протоки и найти либо сам желчный пузырь, либо его пузырный проток. Очень часто агенезия желчного пузыря сопровождается холелитиазом (П. В. Лыс, 1976, наши данные).
В случаях отсутствия желчного пузыря на обычном месте не следует забывать о возможной дистопии последнего.
Вышеописанные формы аномалий развития желчного пузыря мы наблюдали у 81 больного в возрасте от 5 до 52 лет. Наиболее часто наблюдалось Внутрипеченочное расположение желчного пузыря (45 больных), менее часто—чрезмерная подвижность желчного пузыря за счет имеющейся брыжейки (21 больной). У 2 больных была агенезия желчного пузыря и у обоих имелся холели-тиаз, по поводу которого больные подвергались оперативному лечению. В одном случае операция закончилась холедохолитотомией, во втором — холедохолитотомия была дополнена трансдуоденальной папиллосфинктеротомией. Удвоение желчного пузыря наблюдалось у 7 больных и у 1 был дивертикул желчного пузыря в области тела, почти полностью выполненный замазкообразной желчью, имелись конкременты и в основном пузыре. Добавочный желчный пузырь всегда имел самостоятельный пузырный проток, который впадал в общий желчный проток у 3 больных, у 2 больных добавочный желчный пузырь располагался частично в паренхиме правой доли печени, и его пузырный проток впадал в правый печеночный; у 2 больных была водянка добавочного желчного пузыря с облитерированным пузырным протоком, соединенным с пузырным протоком основного желчного пузыря. Выполняли обычную холецистэктомию.
Аномалии развития пузырного протока относятся к редкой самостоятельной хирургической патологии. В большинстве случаев они вызывают патологические изменения в желчном пузыре, требующие оперативного лечения, и значительно усложняют технику вмешательства.
Различают 3 основных типа соединения пузырного протока с печеночными:
I тип (33—80%)—короткий пузырный проток впадает в общий печеночный по его правой боковой поверхности под умеренно острым углом.
II тип (12—49%)—длинный пузырный проток идет параллельно печеночному (на протяжении 1—5 см и более) и впадает под очень острым углом.
III тип (8— 33%)— пузырный проток спирально обходит печеночный сзади и впадает в заднюю или левую, а иногда переднюю его поверхность. В. И. Школьник (1959) на 250 трупах взрослых людей тщательно изучил варианты слияния терминального отдела пузырного и печеночного протоков и при этом установил, что у 141 больного это слияние располагалось ниже внешне определяемого соприкосновения их стенок на 4—8 мм, у 92 — на 15 мм, у 8—на 25—30 мм, а у 10% больных слияние происходило позади двенадцатиперстной кишки.

Большая Медицинская Библиотека – http://www.bestmedbook.com/
Рис. 46. Аномалии развития пузырного протока (по И Н Ищеико, И X. Рабкину, О. Б. Милонову): 1-впадение пузырного протока; 2— впадение пузырного протока в правый печеночный проток (а), левый печеночный проток (б), а область развилки (в); 3 — патологически удлиненный. извитой, неравномерно суженный или расширенный пузырный проток (а, б, в, г); 4 — добавочные пузырные протоки (а, б, в, г, д, е, ж); 5—отсутствие пузырного протока.
Изучив различные варианты развития пузырного протока, встречавшиеся в нашей практике, мы распределили их с хирургической точки зрения следующим образом (рис. 46): 1) низкое впадение пузырного протока в общий желчный проток; 2) впадение пузырного протока в печеночные протоки или в область их развилки; 3) патологически удлиненный, извитой суженный или неравномерно расширенный пузырный проток; 4) добавочные пузырные протоки; 5) отсутствие пузырного протока.
В ряде случаев наблюдается сочетание нескольких аномалий (низкое впадение и спиралеобразная форма пузырного протока и др.).
1. Низкое впадение пузырного протока в общий желчный проток является наиболее частой формой аномалии. Практически не является причиной каких-либо патологических состояний, если он нормально функционирует, но во время операции представляет определенные трудности его полное выделение и иссечение, к чему в общем должен стремиться каждый хирург во время холе-цистэктомии, чтобы не оставить длинную культю и предупредить возникновение вторичной патологии. В то же время не следует стремиться и к окончательному полному иссечению пузырного протока, если он впадает слишком низко в общий желчный проток или в область большого сосочка двенадцатиперстной кишки. Опасность заключается в том, что, чем длиннее пузырный проток, тем интимнее он связан с общим печеночным протоком, вплоть до того, что имеет общую серозно-мышечную оболочку (рис. 47). Выделение пузырного протока в этих случаях угрожает либо замеченным повреждением, либо, что значительно хуже,— незамеченным повреждением, угрожающим в дальнейшем развитием перитонита. Перфорация может

Большая Медицинская Библиотека – http://www.bestmedbook.com/
возникнуть и через некоторое время после операции в результате скелетизации общего желчного протока и некроза его стенок. В связи со сказанным пузырный проток следует выделять максимально до тех пор, пока возможно его свободное тупое расслоение.
2. Впадение пузырного протока в печеночные протоки или в область их развилки представляет значительную опасность, так как не исключено, что это единственный проток, дренирующий правую или левую долю печени через желчный пузырь. Следует точно убедиться, используя даже операционную холецистохолангиографию, что он является единственным протоком, идущим к желчному пузырю, и пересечение его не вызовет нарушений желчеоттока. Для этого можно даже вскрыть желчный пузырь и проконтролироватьходпузырного протока зондом.
Рис. 47. Вариант удлиненного пу- |
|
|
|
зырного протока с низким впаде- |
|
|
|
нием в общий желчный проток. Оба |
|
|
|
протока могут иметь общую |
|
|
|
серозную (а) и мышечную оболочки |
3. |
Патологические |
|
(б). (По И. X. Рабкину, О. Б. |
|||
удлинения, |
изгибы, |
||
Милонову) |
сужения, |
расширения пу- |
|
|
зырного протока встречаются хотя и не часто, но ведут к патологическим состояниям в желчном пузыре уже в детском возрасте. Так, Г. А. Баиров и соавторы (1978, 1989) наблюдали более 300 детей с такой патологией, из которых 21 ребенок оперирован. Как правило, больные предъявляют жалобы, характерные для хронического холецистита, при дуоденальном зондировании не всегда можно получить порцию желчи «В», рентгенологически
отмечается удлиненный, извитой, неравномерно расширенный или суженный пузырный проток. Эти же данные подтверждает операционная холецисто-холангиография. У некоторых больных при гистологическом исследовании удаленного пузырного протока определяются перемычки или мембраны, которые в виде решетки перекрывают его просвет (Г. А. Баиров и соавт., 1978, 1989). Но, как оказалось, не все больные с подобной патологией после удаления желчного пузыря и пузырного протока полностью выздоравливают, в связи с чем отбор для оперативного лечения должен быть очень тщательным и основываться не столько на изменениях формы пузырного протока, сколько на патологическом состоянии желчного пузыря с учетом данных интраоперационной холангиографии.
4.Добавочные пузырные протоки к самостоятельной хирургической патологии не относятся, но могут значительно осложнить холецистэктомию. Очень часто, когда хирург четко определяет пузырный проток, у него редко возникает мысль о наличии добавочных протоков, и он пересекает их, не перевязывая, а в послеоперационный период возникает желчный перитонит или в лучшем случае формируется наружный желчный свищ (если подпе-ченочное пространство было дренировано во время операции). Для того чтобы избежать подобных осложнений, следует, во-первых, знать возможные места расположения добавочных пузырных протоков, и, во-вторых, тщательно выполнять холецистэктомию после достаточной препаровки и визуального контроля всех элементов гепатодуоденальной связки в зоне треугольника Кало. Следует также учитывать возможность дренирования правой доли печени через желчный пузырь посредством аномально идущего долевого печеночного протока, который легко может быть принят за добавочный пузырный проток
ипересечен. Если четко определено наличие добавочного пузырного протока, операция мало чем отличается от обычной холецистэктомии. Во избежание случайного повреждения добавочного пузырного протока следует тщательно осушить ложе пузыря и приложить к нему, прижав печеночным крючком, чистую салфетку на 3—5 мин. След желчи на салфетке требует скрупулезной ревизии ложа пузыря, отыскания культи добавочного пузырного протока, просвет которого может быть меньше 1 мм, и тщательной перевязки его путем прошива-ния. В этих случаях не следует надеяться, что обычное ушивание ложа пузыря предотвратит желчеистечение.
5.Отсутствие пузырного протока. В этих случаях желчный пузырь большим или меньшим отверстием соединен с общим желчным протоком. Патология эта опасна по двум причинам:
во-первых, такое врожденное соустье способствует свободному проникновению конкрементов из желчного пузыря в общий желчный проток со всеми вытекающими отсюда последствиями и, во-вторых, удаление желчного пузыря может повлечь за собой повреждение стенки общего желчного протока. В подобных ситуациях, если желчный пузырь пуст, следует искать конкременты в общем желчном протоке и, если обнаружено отсутствие пузырного протока (при узком общем желчном протоке), отверстие укрывают оставленной частью стенки шейки пузыря, а при широком — накладывают шов на стенку протока.
Мы наблюдали 59 больных с различными аномалиями пузырного протока в возрасте от 12 до 65 лет. Чаще всего наблюдалось низкое впадение пузырного протока (48 больных). Особых сложностей во время операции не возникало. У 18 больных пузырный проток отсутствовал. У всех этих больных имел место

Большая Медицинская Библиотека – http://www.bestmedbook.com/
хронический калькулезный холецистит, а у 5 из них — холелитиаз. Сложности возникали при пластическом закрытии отверстия общего желчного протока. У больных в связи со значительным разрушением общего желчного протока вклинившимся конкрементом из желчного пузыря пришлось выполнить боковой холедохоеюноана-стомоз, создав таким образом дополнительный отток желчи в ки-
-
Рис. 48. Варианты аномалий развития магистральных желчных протоков:
1 — добавочные печеночные протоки (а, б, в, г. д. е): 2—варианты дренирования печеночных протоков через желчный пузырь (а, б, е, г); 3 — низкое слияние печеночных протоков; 4 — отсутствие слияния печеночных протоков; а — удвоение общего желчного протока
шечник. У 3 больных имел место добавочный пузырный проток, впадающий в просвет печеночного. У 2 из них протоки были обнаружены и перевязаны во время операции, а у 1 больной возникли явления желчного перитонита и желчеистечения через дренаж. Больная была оперирована, добавочный проток ушит. Наступило выздоровление.
Аномалии развития магистральных желчных протоков. В отличие от атрезий аномалии развития магистральных желчных протоков в общем мало отражаются на функции желчевыведения, особенно в раннем детском и детском возрасте и проявляются лишь в старшем возрасте либо в виде заболеваний желчевыво-дящих путей печени, либо обнаруживаются случайно во время операций на желчном пузыре и желчных протоках.
Различают: 1) аномалии желчных протоков; 2) гипоплазию желчных протоков; 3) врожденную перфорацию общего желчного протока; 4) кистозное расширение желчных протоков.
1. Аномалии желчных протоков. Редкая, но представляющая большую опасность во время хирургических вмешательств, патология, описываемая в литературе в основном как казуистика. Попытка систематизировать эти аномалии принадлежит И. Н. Ищенко (1966), который представил значительное количество различных вариантов этих аномалий. Очень интересна работа Г. А. Михайлова (1976) по систематизации аномалий развития собственных печеночных протоков в процессе их слияния в общий печеночный проток. Однако эта схема касается лишь проксимального отдела магистральных желчных протоков, поэтому мы на основании данных литературы и собственных наблюдений систематизировали их следующим образом (рис. 48).
Если такие аномалии, как добавочные печеночные протоки низкое слияние печеночных протоков, отсутствие их слияния, удвоение общего желчного протока, не представляют большой опасности во время операции и знание их необходимо лишь для правильной ориентации хирурга, то варианты аномалий, когда один или оба печеночных протока или общий печеночный проток дренируются через желчный пузырь, представляют огромную опасность, так как удаление желчного пузыря в этих случаях ведет к тяжелым последствиям — пересечению обычно малого диаметра желчеотводящих путей, пластическое восстановление которых далеко не всегда бывает успешным. В связи с этим следует еще раз подчеркнуть, что во всех непонятных случаях расположения желчных протоков операционная холангиография должна предшествовать вмешательству на желчном пузыре и желчных протоках. Допустимо вскрытие желчного пузыря и обследование его изнутри визуально, пальцем и зондом. Холецистэктомия должна быть частичной, для того чтобы восстановить желчеотток за счет пластического закрытия дефекта стенкой желчного пузыря.
2. Гипоплазия желчных протоков — довольно редкое явление, встречается наряду с другими пороками развития желчных протоков (атрезия, киста общего желчного протока, врожденный гепатит и др.). Как
Большая Медицинская Библиотека – http://www.bestmedbook.com/
самостоятельная патология хирургической коррекции не подлежит, прогноз ее зависит от течения основного заболевания.
3. Врожденная перфорация общего желчного протока — также редкая патология, сопровождающаяся желтухой. Хирургическое лечение заключается в перитонеальном диализе, который приводит к улучшению общего состояния и спонтанному закрытию перфорационного отверстия.
4. Кистозное расширение желчных протоков. Заболевание характеризуется значительным расширением желчных протоков в определенном сегменте или на всем протяжении их. Данная патология является редкой аномалией развития и формирования жел-чевыводящих путей. К настоящему времени в мировой литературе описано более 1000 наблюдений. Несмотря на то что количество публикаций возрастает из года в год, до сих пор отсутствует единая точка зрения относительно возможностей различных методов дооперационной диагностики и выбора рационального способа оперативного лечения.
Нами оперированы 18 больных по поводу различных видов кистозной трансформации желчных протоков. Из них 11 больных оперированы первично и 7 — после неадекватных операций, произведенных в других лечебных учреждениях, что дало нам возможность проанализировать некоторые причины неудовлетворительных результатов лечения этой патологии.
Среди наблюдаемых больных преобладали женщины (14). Возраст больных колебался от 5 до 45 лет. Детей было 6, а у подавляющего большинства взрослых первые признаки заболевания появились в возрасте до 20 лет. Очевидно, у взрослых имели место кисты, не распознанные в детстве.
Врожденная природа этой патологии признается большинством авторов (С. Д. Терновский, 1959; Г. А. Баиров, 1968; Д. Ал-жиль, М. Одьевр, 1982; Б. Нидерле, 1982), однако окончательное формирование кист наблюдают после рождения. У новорожденных этот порок наблюдают крайне редко. Существуют две точки зрения о патогенезе врожденных кист общего желчного протока. Большинство авторов считают, что причиной образования кист является нарушение оттока желчи через большой сосочек двенадцатиперстной кишки. По мнению некоторых исследователей, формирование кисты является результатом недоразвития стенки общего желчного протока, особенно его мышечной оболочки.
Интраоперационная ревизия дистального отдела общего желчного протока показала, что расширению желчного протока с кис-тозным перерождением всегда сопутствует патология терминального его отдела (стенозы большого сосочка двенадцатиперстной кишки, внутренние клапаны, гиперплазия слизистой оболочки). Теоретически наличие таких врожденных аномалий дистального отдела может объяснить образование расширения общего желчного протока с увеличением его по мере улучшения функции желчеотделения.
Однако во всех этих случаях, очевидно, имеется и врожденная склонность стенки общего желчного протока к расширению до огромных размеров, так как подобных расширений общего желчного протока не наблюдается даже при длительно существующем стенозе большого сосочка двенадцатиперстной кишки приобретенного характера у взрослых.
Согласно данным В. Г. Акопяна (1982), Н. Г. Кононенко (1986), Э. А. Степанова и соавторов (1989), помимо стенозирую-щего папиллита, основными причинами возникновения кистозных образований общего желчного протока являются врожденная гипоплазия мышечно-эластического каркаса общего желчного протока и аномальное впадение в общий желчный проток главного протока поджелудочной железы.
Кисты могут иметь диаметр 1—2 см и быть огромных размеров емкостью до 8 л. Мы наблюдали кисты диаметром от 1 (дивертикул ретродуоденальной части общего желчного протока) до 15 см (кистозное расширение общего желчного протока). Мы ни разу не обнаружили у больных старше 25 лет кист больших размеров. У детей и больных юношеского возраста кисты были сравнительно большие.
Содержимым кист всегда являются желчь, часто инфицированная, мелкие конкременты, желчная замазка, Стенку кисты образует неэластичная, плотная фиброзная ткань с элементами хро-
