
гиста / Эмбриология, тератология и основы репродукции человека _ В.Н. Запорожан, В.К. Напханюк, Е.Л. Холодкова. - О._ ОГМУ, 2000. - 378 с
.pdf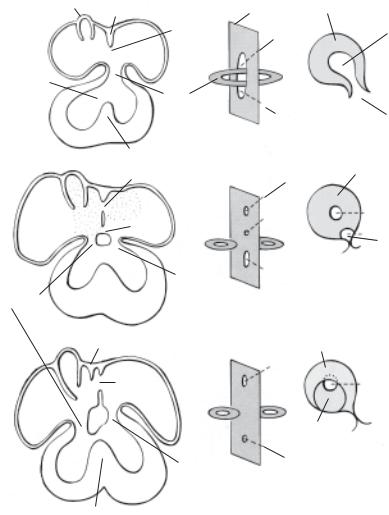
А |
перегородка |
первая |
первая перегородка |
|
перегородка |
первое |
|||
|
|
первое |
|
|
|
|
|
окно |
|
|
|
окно |
первое |
|
|
|
|
||
|
|
|
окно |
|
межжелу- |
|
|
дочковое |
|
|
отверстие |
предсердно- |
|
|
||
|
желудочковое |
|
|
отверстие |
|
Б |
межжелудочковая |
|
|
перегородка |
|
|
второе окно |
|
|
|
трех- |
|
первое |
створча- |
|
тый |
|
|
окно |
клапан |
|
|
митраль- |
трехствор- |
|
ный |
|
клапан |
|
чатый |
|
|
межжелудочковая |
|
|
клапан |
|
|
|
перегородка |
|
В |
вторая пере- |
|
|
городка |
|
второе
окно
митральный клапан
межжелудочковая
перегородка
межжелу- |
предсердно- |
дочковое |
желудочковое |
отверстие |
отверстие |
|
|
второе окно |
первая пере- |
городка |
|
первое |
второе |
окно |
окно |
|
первое |
митральный |
окно |
|
|
клапан |
|
межжелудочковая
перегородка
вторая перегородка
второе
окно
второе
окно
первая
перегородка
межжелудочковое отверстие
Рис. 2.2.3. Формирование перегородок предсердий. В левой колонке
— срезы через сердце в 4, 5 и 6 недель; в средней колонке — схематические изображения предсердно-желудочковой области (вид спереди и справа); в правой колонке — межпредсердная перегородка (латеральный вид справа). А — первая перегородка, первое окно и общий пердсердно-же- лудочковый канал. Б — второе окно в первой перегородке; отверстия митрального и трехстворчатого клапанов. В — вторая перегородка, возникающая справа от первой перегородки
139
сердечной трубки, но невыясненным образом переносится правее так, что предсердно-желудочковый канал соединяется с обоими желудочками. В предсердно-желудочковом канале две области сердечной мезенхимы образуют эндокардиальные подушки. Считают, что подушки сближают центральные участки предсердно-желудочкового соединения, но, по-видимому, они способствуют образованию более поздних клапанных листков. Цефаловентральная и каудодорзальная подушки, входят в канал и вскоре сливаются, разделяя, таким образом, единый поток и направляя его в правое (трехстворчатое) и левое (митральное) отверстия. На желудочковой поверхности листков предсердно-желудочковых клапанов появляются вдавления.
Образование перегородок желудочка. Функциональное раз-
деление, т. е. размежевание правого и левого потоков крови до появления перегородок, происходит в 4 недели. В результате этого поток из левого желудочка спирально закручивается вокруг потока из правого желудочка.
Очень рано начинает развиваться межжелудочковая перегородка и становится все более заметной по мере роста желудочков. Щель между межжелудочковой перегородкой и эндокардиальными карманами называется первичным межжелудочковым окном и в норме никогда не облитерируется. Позже первичное окно становится аортальным преддверием левого желудочка. Желудочки соединяются друг с другом, и это вторичное межжелудочковое окно закрывается вследствие пролиферации структуры из нескольких соседних участков: «конической перегородки» (особенно той части, которая называется правым «коническим гребнем») и слившимися предсерд- но-желудочковыми карманами. На месте окна вскоре формируется фиброзная ткань, и оно становится мембранозной частью межжелудочковой перегородки. Развитие межжелудочковой перегородки происходит не вполне симметрично по отношению к желудочкам, и небольшая ее часть становится пред- сердно-желудочковой — между правым предсердием и левым желудочком.
Все отделы сердца имеют определенные структуры:
Правое предсердие
Лимб овальной ямки Обычно устье нижней полой вены
140
Левое предсердие
Остатки первой перегородки Обычно устья легочных вен
Правый желудочек
Обычно трехстворчатый предсердно-желудочковый клапан Трабекулы на внутренней стороне перегородки Наджелудочковый гребень и артериальный конус (воронка) Полулунный передний клапан
Левый желудочек
Обычно двухстворчатый предсердно-желудочковый клапан Гладкая поверхность перегородки Отсутствие наджелудочкового гребня Полулунный задний клапан
Область оттока крови. Сердечный конус, артериальный ствол и сердечная мезенхима сохраняются в виде двух конус- но-стволовых гребней, или, вероятнее всего, — в виде четырех карманов, которые укладываются в виде спирали и объединяются. Возможно, раннее разделение аортального и легочного кровотоков приводит к тому, что сердечная мезенхима только механически заполняет область между кровотоками. Так, спиральная организация постнатальной аорты и легочного ствола не должна зависеть ни от предполагаемого скручивания или раскручивания гребней, ни от резорбции конуса. Хотя аортально-легочное разделение развивается проксимально слиянием конусно-стволовых гребней, дистально оно образуется при формировании аортально-легочной перегородки, чему способствует эктомезенхима нервного гребня.
Считается, что сердечный конус позднее дает начало артериальному конусу правого желудочка и, возможно, аортальному преддверию левого желудочка. Артериальный ствол, вероятно, участвует в развитии области оттока крови в желудочках, но не в развитии восходящей аорты и легочного ствола, которые являются производными аортальных дуг.
Полулунные, т. е. аортальный и легочный клапаны, по-ви- димому, развиваются в дистальном конце конусно-стволовых гребней. В настоящее время обсуждается вопрос об участии нервного гребня в формировании полулуний. Слияние гребней и возникновение двух возвышений делят общую клапанную область на узкую аортальную и легочную пластинки. Последующее перемещение относительных позиций аорты и легочного ствола приводят к тому, что в сердце взрослого челове-
141
ка клапан легочного ствола состоит из левого, правого и заднего полулуний, тогда как аортальный — из переднего, левого и правого.
Проводящая система. В проводящую систему сердца входят: синусно-предсердный узел, предсердно-желудочковый узел
инервные волокна. Эти структуры возникают в 4,5–5 недель
истановятся хорошо развитыми к 8 неделям. Электрокардиограмма взрослого типа наблюдается у 23 миллиметрового зародыша. Сердечный пульс зародыша/плода может определяться ультразвуком, и самые большие значения его (около 165 уд/мин) — в конце зародышевого периода.
Опущение сердца. Изначально сердце располагается цефалически относительно сомитов. При этом будущие желудочки по отношению к будущим предсердиям находятся в цефалическом конце сердца. Предсердная и желудочковая области затем становятся дорзальной и вентральной и быстро принимают цефалокаудальные взаимоотношения. Сердце опускается до уровня верхних сомитов среднегрудного уровня в 8 постовуляторных недель, а у взрослых находится на уровне нижних грудных позвонков.
Позднее развитие сердца. В процессе развития сердечные камеры изменяют свое расположение. Относительно устойчивая позиция сердца наблюдается в 6 недель, а далее подвергается повороту таким образом, что правые камеры находятся на его передней поверхности, а левый желудочек — на задней. Затем желудочки располагаются вентрально по отношению к предсердиям, а горизонтальный срез приблизительно соответствует венечному срезу у взрослого органа.
Крождению сердце относительно большое пропорционально туловищу, и обычно имеет овальную или округлую форму. Оно располагается выше и более «поперечно», чем у взрослого. Характерное косое положение оно занимает между 2 и 6 годами. Частота сокращений также выше (120—140 уд/мин). Межпредсердная и межжелудочковая перегородки располагаются на одной линии под углом 45° к медиальной плоскости. С этого момента правые камеры расположены больше спереди и справа, чем левые. После рождения стенка левого желудочка растет быстрее, чем правого, и к концу 2-го года левый желудочек в два раза больше правого.
Перикард. Спланхническая мезодерма, покрывающая сердце, является висцеральным листком перикарда — эпикардом.
142
Она непосредственно переходит в соматическую мезодерму, выстилающую перикардиальную полость, т. е. в париетальный листок перикарда. Висцеральный и париетальный листки идут параллельно вдоль крыши дорзального мезокарда. Когда мезокард заканчивается, сердце удерживается только за венозный (венозный синус) и артериальный (артериальный ствол) концы. Внедрение ростков 4 легочных вен в стенку левого предсердия приводит к изменению формы перикарда — слепо-
го мешка, названного косым перикардиальным синусом. Дор-
зальный мезокард формирует между венозным и артериальным концами сердца поперечный перикардиальный синус.
Кровеносные сосуды
Кровеносные сосуды развиваются как эндотелиальные трубки (капилляры), вокруг которых затем формируется соединительнотканная оболочка. Добавление гладкой мышечной ткани из окружающей мезенхимы превращает капилляры в артерии и вены.
Внезародышевые кровеносные сосуды первоначально разви-
ваются в стенке желточного мешка, где возникают скопления мезенхимных клеток (кровяные островки). Центральные клетки островков становятся гемоцитобластами, тогда как периферические (ангиобласты) — эндотелиальными клетками. Этот процесс называется ангиогенезом. Тем не менее, хотя эндотелий развивается из мезенхимы, следует помнить, что мезенхимные клетки являются производными мезодермы.
Внутризародышевые кровеносные сосуды развиваются в виде эндотелиальных пузырьков, образованных из мезенхимы, а затем соединяются с внезародышевыми. Вполне возможно, что определенный вклад в этот процесс вносят также отдельные мезенхимные клетки с ангиогенным потенциалом. Предполагают, что новые кровеносные сосуды образуются, главным образом, путем «отпочковывания» от имеющихся капилляров: эндотелиальные выросты внедряются в окружающие ткани. Эти выросты удлиняются и соединяются с другими капиллярами. В образующихся сплетениях более крупные сосуды формируются при слиянии мелких сосудов (капилляров). Сосуды, из которых кровь оттекла, исчезают. Окончательная васкуляризация зависит как от генетических факторов, так и от местных гемодинамических влияний. Вначале движение кро-
143
ви происходит по типу «прилив—отлив». Первая закрытая циркуляторная система обнаруживается почти в 4 недели.
Артерии
Развиваются правая и левая аорты, которые соединяются с будущим артериальным концом сердца. Каждая их них проходит вокруг латеральной стороны глотки в виде аортальной дуги (вначале одной, затем нескольких), затем спускаются дорзально к кишке как соответствующая дорзальная аорта. Правая и левая дорзальные аорты сливаются, формируя срединный сосуд (у взрослого — нисходящая аорта).
Ветви дорзальной аорты могут разделяться на три группы.
1.Непарные висцеральные ветви: чревный ствол, верхняя и нижняя брыжеечные артерии, кровоснабжающие кишечник. Эти сосуды изначально формируются как парные и более многочисленные.
2.Парные висцеральные ветви, снабжающие промежуточ-
ную мезодерму и включающие надпочечниковые, почечные и гонадные (яичковые или яичниковые) артерии. Пупочные артерии подвергаются сложным изменениям, преобразуясь в подвздошные артерии. После рождения часть каждой пупочной артерии между ее последней ветвью и пупком атрофируется и превращается в медиальную пупочную связку. Проксимальная часть каждой пупочной артерии остается действующей. Она дает начало обычно верхней пузырной артерии и артерии семявыносящего протока.
3. Париетальные ветви являются межсегментными сосудами и включают межреберные и поясничные артерии на каждой стороне и, каудально, среднюю крестцовую артерию. На шее продольный анастомоз между шейными межсегментными сосудами формирует позвоночную артерию с каждой стороны. Подключичные артерии образуются из шестых межсегментных артерий. Краниально правая и левая позвоночные артерии соединяются и образуют базилярную артерию.
Аортальные дуги
Аортальные дуги — группа сосудов, которые соединяют с каждой стороны аортальный мешок (расширение артериального ствола) с соответствующей дорзальной аортой. Аортальные дуги у высших позвоночных формируют дугу аорты и ее главные ветви. Принято считать, что большое значение в нормальном развитии аортальных дуг имеет нервный гребень.
144
Аортальные дуги образуются в глоточных дугах. Первая и вторая аортальная дуги практически исчезают ко времени появления третьей и шестой дуг. Верхнечелюстная и (временно) стременная артерии являются производными соответственно первой и второй дуг. Третья аортальная дуга формирует зачаток внутренней сонной артерии. Четвертая левая аортальная дуга относится к дуге аорты, а четвертая правая дуга — к правой подключичной артерии. Пятая аортальная дуга — непостоянный сосуд и может соединяться с аортальным мешком или четвертой и шестой аортальными дугами.
Шестая аортальная дуга, часто называемая легочной дугой, формируется при слиянии вентрального выроста аортального мешка с дорзальным выростом дорзальной аорты. Дистальная часть вентрального выроста (которая соединяется с легочным сплетением, сформировавшимся ранее) становится легочной артерией, затем превращающейся в ветвь шестой аортальной дуги. С левой стороны дорзального выроста образуется артериальный проток, соединяющий легочную артерию с дорзальной аортой.
Симметричное расположение аортальных дуг нарушается вследствие исчезновения четырех соединений.
У взрослых дугу аорты образуют рога аортального мешка, левая четвертая аортальная дуга и левая дорзальная аорта. Плечеголовной ствол и общие сонные артерии, а также внутренняя сонная, включая третью аортальную дугу, являются производными рогов аортального мешка. Правая подключичная артерия формируется из четвертой аортальной дуги, правой дорзальной аорты и межсегментных сосудов. Левая подключичная артерия имеет межсегментное происхождение. Возможны варианты формирования сосудов, например, левая общая сонная артерия может развиваться из плечеголовного ствола или он может располагаться слева.
По-видимому, внутренняя сонная артерия развивается из третьей аортальной дуги. Она заканчивается разветвлением на переднюю, среднюю и заднюю мозговые артерии. Последняя позже становится задней соединяющей артерией, достигающей основной артерии, из которой затем образуется окончательная задняя мозговая артерия.
Нервы глоточных дуг тесно связаны с аортальными дугами, например, языкоглоточный нерв и третья аортальная дуга. Возвратный гортанный нерв (ветвь блуждающего нерва) рас-
145
положен каудальнее шестой аортальной дуги. Когда дистальная часть дуги справа исчезает, правый возвратный нерв идет краниально, огибая четвертую аортальную дугу и правую подключичную артерию. Слева возвратный нерв поддерживается артериальным протоком, а у взрослых находится позади артериальной связки.
Артериальный проток
Дистальная часть шестой аортальной дуги слева является продолжением легочного ствола, который заканчивается в дорзальной аорте и называется артериальным протоком. Он служит для снижения общей рабочей нагрузки на желудочки, благодаря тому, что большая часть крови отводится от легких в плаценту, минуя правый желудочек. По строению проток представляет собой артерию мышечного типа. Существование артериального протока в пренатальном периоде поддерживается действием простагландинов, проникающих, вероятно, через плаценту. К рождению длина протока около 1 см, диаметр —
0,5 см.
Вены
У ранних зародышей вены сгруппированы в три системы.
Пупочно-брыжеечная система. Левая и правая пупочно-
брыжеечная вены (или вителлиновые) выходят из стенки желточного мешка, входят в поперечную перегородку, где они формируют анастомозы и распадаются на печеночные синусоиды. Правая вена затем образовывает конечную (или печеночную) часть нижней полой вены, тогда как левая является временной.
Два вентральных анастомоза и между ними один дорзальный образуют петлю вокруг двенадцатиперстной кишки. Когда части их исчезают, формируется воротная вена.
Пупочная система. Правая и левая пупочная вены выходят из ворсин хориона, направляются в составе пупочного канатика в поперечную перегородку и заканчиваются в венозном синусе. Однако в печени в них входят печеночные синусоиды. Правая пупочная вена исчезает и насыщенная кислородом кровь из плаценты попадает в организм зародыша через левую пупочную вену. Венозный проток образуется из печеночных синусоидов и впадает в правый рог венозного синуса. Кровь также проходит через вены, дающие начало синусоидам пече-
146
ни, формируя затем ветви воротной вены, далее — через собирательные сосуды, впадающие в печеночные вены. После рождения левая пупочная вена и венозный проток облитерируются, а их остатки становятся круглой и венозной связками.
Кардинальная система. Эта система полностью внутризародышевая. Она дает начало основной венозной системе взрослого.
Правая и левая прекардинальные вены собирают кровь от цефалической области зародыша. Они соединяются с соответствующими посткардинальными венами, собирающими кровь из более каудальных отделов зародыша, образуя в результате правую и левую общие кардинальные вены, впадающие в венозный синус.
Из прекардинальных вен позже образуются мозговые вены и внутричерепные синусы твердой мозговой оболочки. Они входят в главные (подключичные) вены, собирающие кровь из верхних конечностей. Правая и левая прекардинальные вены соединяются поперечным анастомозом в области шеи. Кровь из головы, шеи и обеих верхних конечностей направляется затем в правую прекардинальную и общую кардинальную вены, которые формируют верхнюю полую вену. Черепные порции прекардинальных вен становятся внутренними яремными венами. Наружные яремные вены образуются позже.
Правая и левая посткардинальные вены присоединяются к соответствующим крестцово-кардинальным, которые анастомозируют, формируя общие подвздошные вены. Правая крес- тцово-кардинальная вена образует наиболее каудальную часть нижней полой. Другие представители посткардинальной системы входят в корень непарной вены.
Правая и левая субкардинальные вены, связанные с мезонефральными, появляются медиально по отношению к посткардинальным венам, с которыми они анастомозируют. Между правой и левой субкардинальными венами также формируется анастомоз. Субкардинальные вены дают начало почечному сегменту нижней полой вены, а также надпочечниковым, почечным и гонадным (яичковым или яичниковым) венам.
Правая и левая супракардинальные вены появляются латеральнее симпатического ствола и заканчиваются в посткардинальных венах. Посредством проходящих анастомозов супракардинальные вены дают начало непарной и полунепарной венам.
147

Нижняя полая вена от каудального конца к краниальному содержит следующие сегменты: 1) послепочечный, образующийся, вероятно, из правой крестцово-кардинальной вены; некоторые исследователи считают, что из правой супракардинальной вены; 2) почечный и предпочечный, развивающиеся, по-видимому, из правой субкардинальной вены; 3) печеночный, сформированный правой печеночной (пупочно-брыжеечной) веной.
Легочная вена образуется в 4 недели из синусно-предсерд- ной области и контактирует с капиллярами легочного сплетения. Прогрессирующее внедрение сосудов и их четырех основных стволов в стенку левого предсердия приводит к образованию обычно четырех легочных вен.
Кровообращение плода
Движение крови по типу «прилив—отлив» сменяется однонаправленным током, при котором обогащенная кислородом кровь из плаценты попадает к зародышу через пупочную вену, а деоксигенированная выходит через пупочные артерии. Пренатальная циркуляция происходит таким образом, чтобы максимально насыщенная кислородом кровь (насыщение 85–90 %) из плаценты попадала к голове и шее зародыша, а деоксигенированная, минуя легкие, оттекала в плаценту (рис. 2.2.4).
Кровь из плаценты проходит через пупочную вену в печень, откуда основная ее часть переходит в венозный проток, а оттуда — в нижнюю полую вену. После этого кровь содержит меньше кислорода вследствие разведения кровью, оттекающей от каудальной части тела и из воротной вены. Кровь из нижней полой вены попадает в правое предсердие, где она разделяется свободным краем второй перегородки (разделительный гребень) на два потока. Большая часть этой хорошо оксигенированной крови входит через овальное окно непосредствен-
Рис. 2.2.4. Упрощенная схема кровообращения плода. Стрелками показано направление тока крови. Уровень оксигенации отмечен различными оттенками. Можно различить наличие трех шунтов, по которым кровь минует печень и легкие: 1) венозный проток; 2) овальное окно; 3) артериальныйпроток
148
