- •Общие реакции на стресс
- •Краткий исторический экскурс
- •Психоаналитические и психосоматические модели
- •Модель эмпирического цикла без рефлексии (рис. 2)
- •Модель эмпирического цикла с рефлексией (рис. 3)
- •Модель репрезентируемого мира (рис. 4)
- •Иерархическая организмическая модель личности (рис. 5)
- •Понимание болезни на основе структуры сверх-я
- •Структура я и психосоматическая патология
- •Влечения и проявления влечений у психосоматических больных
- •Соотношение между истерическими и психосоматическими синдромами
- •Свобода и ограничения в развитии психосоматических синдромов
- •Психоанализ и возможности его применения при лечении психосоматических больных
- •Возможности групповой терапии психосоматических больных
- •Литература
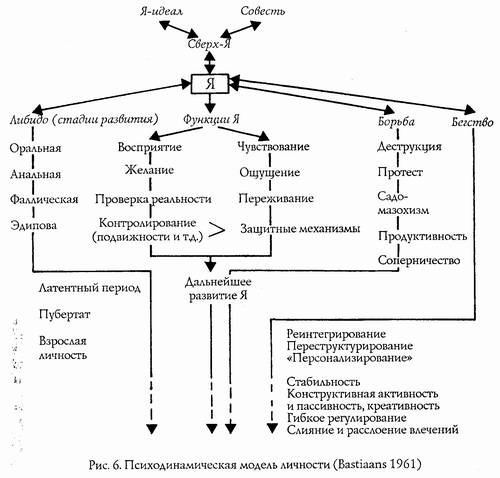
Иерархическая организмическая модель личности (рис. 5)
Эта модель, основанная на работе П. Б. Вайсса, облегчает интегративный анализ психиатрических, невротических и психосоматических синдромов. Она состоит из иерархически связанных единиц и кластеров поведения. Самые нижние единицы относятся уже к уровню молекулярной активности. Такие единицы являются менее гибкими, чем те, что расположены выше. Для психиатров, аналитиков и психологов важны в первую очередь те единицы поведения, которые можно наблюдать с помощью разработанных ими техник.
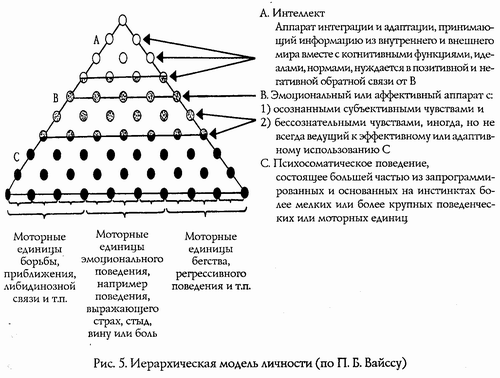
Высшая ступень в модели включает в себя функциональные единицы человеческого интеллекта, которые могут рассматриваться как инструмент процессов психической интеграции. Здесь является важным, какие идеи, мысли и представления ассоциированы с осознанными в той или иной степени чувствами. В данной модели чувства рассматриваются как интрапсихические репрезентанты эмоционального поведения. Они выполняют функцию обратной связи. Идеи и чувства являются важнейшим интрапсихическим аппаратом управления поведением.
Эта модель позволяет более четко разграничить психоневротические и психосоматические синдромы. В случае развития психосоматического синдрома чувства боли, страха, вины и стыда полностью вытесняются.
Люди, предрасположенные к развитию психосоматического синдрома, как правило, уже в детстве научились подавлять чувства, которые расценивались окружением как инфантильные или высмеивались. Поэтому они не способны оптимально использовать свои чувства в борьбе за адаптацию, даже если внешняя ситуация требует эмоциональной адаптации. У психоневротических пациентов также редко можно встретить оптимальное использование чувств. Чаще всего такие пациенты испытывают либо слишком сильные, либо слишком слабые эмоции, и лишь в редких случаях полезные чувства оказываются полностью пригодными для мышления и планирования. В модели это отмечено. Само собой разумеется, модель — всего лишь схематическое изображение без указания на количественные аспекты вытеснения чувств при определенных синдромах.
При лечении психосоматических болезней чрезвычайно важно то, в какой степени аналитик способен мобилизовать вытесненные чувства. До тех пор пока пациент понимает проблематику своей болезни исключительно рационально и не может пережить ее или переработать эмоционально, едва ли следует ожидать существенного изменения в функционировании и в поведении. Существуют пациенты, у которых развитие психосоматического синдрома, без сомнения, психогенно обусловлено, но эта психогенная детерминация не может быть переработана психотерапевтически именно потому, что подобная переработка требует мобилизации чувств. В таких случаях большего можно ожидать от систематической поведенческой терапии, чем от психоаналитической переработки внутренних процессов. Тем не менее позитивные результаты поведенческой терапии у этих пациентов также весьма ограничены. В связи с этим следует указать на то, что психоаналитики в первую очередь пытаются повлиять на интрапсихические репрезентанты, которые вызывают нарушение, и тем самым на сознательно или бессознательно ассоциированные чувства. Как и при научении в целом, в случае психоаналитической терапии речь идет о прогрессивном структурном преобразовании, то есть об изменении связей между интрапсихическими репрезентантами. При этом могут возникать также и новые иерархические схемы мышления, чувствования и поведения. В психоанализе работают прежде всего с идеаторными компонентами идео-эмоцио-мо-торных репрезентантов. Терапевт предполагает, что правильное “представление о поведении” вместе со связанными с ним чувствами будет способствовать правильному поведению в реальности. Здесь, однако, существует одно важное отличие от поведенческой терапии, где акцент делается на изменении поведения, то есть прежде всего на моторных компонентах идеомоторных репрезентантов, и ожидается, что при этом изменится и представление о поведении. Если психоаналитик хочет изменить поведение психосоматического больного, то тогда он должен выяснить для себя, в какой мере такое поведение можно изменить с помощью автохтонной техники. Считается, что психосоматические синдромы могут быть результатом патологических интрапсихических процессов переработки, но если этот результат ассоциирован с психической жесткостью и ригидностью, то аналитических техник не всегда бывает достаточно, чтобы уменьшить эту жесткость. То, каким образом психосоматические синдромы могут возникать вследствие односторонних попыток адаптации в ситуациях кризиса и в результате травма-тизации, показано в следующей модели.
Модель симптоматического реактивного образования после травматизирующего стресса (табл. 1)
В этой модели психиатрические и психосоматические синдромы и симптомы упорядочены в соответствии с принципами общего адаптационного синдрома по Селье. По существу, эти принципы заимствованы из области донаучного опыта. Селье транспонировал их в область “фундаментальных наук”. Так, например, в отношении воспалительных процессов в определенных тканях были подробно описаны четыре хорошо известные фазы: шока, сигнала тревоги, адаптации и истощения. Эти фазы по-новому были использованы автором (Bastiaans 1957) для классификации психобиологических форм реакции.

Шок является результатом интенсивного травматизирующего стресса. Если сознание не исключается, то организм может оказаться в состоянии повышенной тревоги или возбуждения. Чувства тревоги, возбуждения, общей нервозности, раздражительности, беспокойства, боли, страха, вины и стыда побуждают индивида защищаться и выбирать адаптационные реакции, которые, если это возможно, обеспечивают возвращение равновесия. Страх как сигнал тревоги был описан еще Фрейдом.
Тревога означает также, что организм на какое-то время останавливается. В момент страха или испуга пациент может оказаться “парализованным”, временно становясь неспособным решиться на борьбу или бегство. Но если тревога адекватна ситуации и реактивным возможностям индивида, то через какое-то время проявления тревожного поведения могут постепенно исчезнуть, в частности благодаря активации адаптационных реакций.
С помощью этой модели, которая характеризует различие между синдромами шока, тревоги, адаптации и истощения, можно точно описать, в каком направлении и в какой степени может быть достигнута или уже имеется — здоровая или болезненная — адаптация. Психосоматические синдромы большинства психосоматических заболеваний в этой модели в основном следует искать под рубрикой “адаптация с акцентом на борьбе”. Интенсивные усилия, направленные на достижение активного приспособления, иногда могут выражаться в гиперактивности. Если эта гиперактивность характеризуется значительным напряжением, связанным со стремлением контролировать и сдерживать агрессивные тенденции, то в результате создающегося напряжения могут возникать психосоматические синдромы. Если такой контроль отсутствует, то клиническим результатом иногда является девиантное психопатическое поведение с акцентом на агрессивности. Стратегии борьбы используются при адаптации прежде всего тогда, когда активная борьба в той или иной форме поощрялась в юности. Если такого поощрения или подкрепления активно-агрессивной борьбы при адаптации не было, то скорее вырабатывалось и подкреплялось поведение, связанное со стратегиями избегания, в результате чего могли развиться такие синдромы, как депрессия, нарциссические способы поведения или апатия, а иногда также аутистические синдромы.
Модель последствий травматизирующего стресса полезна также для понимания смещений синдромов. Невроз страха является, по существу, болезнью, протекающей под знаком тревоги. Чистая депрессия без страха является результатом адаптации с акцентом на борьбе и бегстве. Тревожная депрессия является фактически сочетанием синдромов тревоги и адаптации. Это важно иметь в виду при лечении депрессивных состояний, поскольку терапевтическое смещение депрессивного синдрома в направлении реакций тревоги может означать усиление суицидальных тенденций. Другим примером является хорошо известное смещение гипертонии в направлении депрессивного синдрома. При гипертонии основной акцент приходится на подавленную борьбу, тогда как при депрессии преобладает момент избегания. Такие смещения имеют большое прогностическое значение. Если человек более не способен преследовать определенную цель с помощью хорошо регулируемых форм поведения или психосоматических симптомов, то прогноз иногда является менее благоприятным, чем в том случае, когда пациент по-прежнему может целенаправленно бороться.
Если речь идет о депрессивном состоянии, то это означает, что индивид патологическим способом борется с интроектами утраченных ключевых фигур и в состоянии апатии уже больше не может реагировать активно.
Психодинамическая модель личности (рис. 6)
Эта модель включает в себя не только традиционную модель личности, но и психобиологическую модель борьбы и бегства. В этой модели присутствуют традиционные психоаналитические структуры, такие, как Я и Сверх-Я. Сверх-Я включает в себя как аспекты строгой совести, так и структуры Я-идеала. Со структурой Я связаны функции Я и защитные механизмы. От влечений взяты не только либидинозные и агрессивные побуждения, относящиеся к Оно, но и тенденции к бегству, которые в аналитической теории чуть ли не целиком связывают с понятием регрессии. Расширенная аналитическая модель позволяет, как и предыдущие модели, дескриптивно сравнить развитие психосоматических синдромов. Вклад амстердамской психосоматической рабочей группы (Гроен и его сотрудники) выражается прежде всего в новом освещении проблемы агрессивности. В дальнейшем на основе этой модели будут представлены типичные признаки развития психосоматических синдромов, связанные с динамическими изменениями в личности. Особый акцент при этом делается на развитии Сверх-Я, Я и влечений.