
- •Часть 1. Оказание скорой медицинской помощи взрослым пациентам
- •Классификация степени тяжести травматического шока по Keith
- •Протокол: гиповолемический шок
- •Первичный осмотр, оценка вида, площади и глубины ожогов
- •Оценка состояния дыхания и гемодинамики
- •П ротокол: перегревание
- •Протокол: поражение электротоком
- •Экстренная госпитализация с мониторированием сердечного ритма и дыхания, респираторной поддержкой и инфузионной терапией
- •Протокол; Гипертонический криз
- •Неосложненный гипертонический криз
- •Осложненный гипертонический криз
- •Неотложная помощь при гипертоническом кризе
- •Пациентам показаны:
- •3. При умеренной (систолическое давление 75—90 мм рт. Ст.) артериальной гипотензии:
- •4. При выраженной артериальной гипотензии:
- •5. Срочная госпитализация или вызов кардиореанимационной бригады
- •Определение степени угнетения сознания (шкала Глазго)
- •Пневмония
- •Пневмония маловероятна
- •Симпатические синдромы
- •Парасимпатические синдромы
- •Токсические агенты, при отравлении которыми могут наблюдаться симптомы "острого живота":
- •Запахи некоторых токсичных соединений
- •Протокол: Острые психотические состояния
- •Протокол: Онейроид
- •Протокол: Острая алкогольная энцефалопатия Гайе-Вернике
- •Протокол: злокачественный нейролептический синдром
- •2 Мл 50% р-ра внутримышечно
- •Протокол: Пароксизмальный экстрапирамИдный синдром
- •Протокол: Депрессии и другие состояния аффективного спектра, обусловливающие непосредственную физическую угрозу для больного
- •Протокол: тяжелые контузии и ранения глазницы
- •Протокол: Абсцесс и флегмона века
- •Протокол:острый приступ глаукомы
- •Часть II. Оказание скорой медицинской помощи детям
- •2. Суммарная оценка степени тяжести на основе семиотики ус.
- •Лечебно-тактические мероприятия при судорожном синдроме
- •Лечебно-тактические мероприятия при лихорадке
- •Лечебно-тактические мероприятия при синдроме острой бронхиальной обструкции
- •Неотложная помощь при синдромах Стивенса-Джонсона и Лайелла
- •Неотложная помощь при остром стенозирующем ларинготрахеите
- •Протокол: Инородное тело дыхательных путей (продолжение)
- •Протокол: Инородное тело дыхательных путей (продолжение)
- •Протокол: Менингококковая инфекция
- •Терапия инфекционно-токсического шока:
- •Лечебно-тактические мероприятия при итш
- •Неотложные мероприятия при острых кишечных инфекциях
- •Протокол: Острые кишечные инфекции (продолжение)
- •Врачебная тактика при болях в животе
- •Часть III. Основные принципы тактических решений при оказании экстренной медицинской помощи на догоспитальном этапе.
- •Принятие решения о дальнейшем лечении.
- •Летальные исходы до прибытия и в присутствии бригады скорой медицинской помощи.
- •О транспортировке больных.
- •Взаимодействие с лечебно-профилактическими и другими учреждениями. Вызов специализированной бригады.
- •Доставка больного
— ацетилсалициловая
кислота (аспирин) 0,25 г (разжевать); —
нитроглицерин
аэрозоль (нитроминт и др.) под язык
повторно;
в
зависимости от выраженности боли и
состояния пациента:
— морфин
до 10 мг; либо фентанил 0,05—0,1 мг с 2,5—5
мг дроперидола; либо анальгин 1—2 г с 5
мг диазепама (седуксен, реланиум)
внутривенно дробно;
оксигенотерапия. Стабилизировать
артериальное давление на привычных
(«рабочих») для пациента значениях.
Примечание.
Для решения вопроса
о тромболитической терапии на
догоспитальном этапе (типичный ангинозный
приступ, время от его начала менее 3
часов, подъем сегмента ST на 1 мм и более
в двух и более соседних отведениях)
необходимо: оценить
противопоказания, получить
информированное согласие пациента,
связаться
с кардиореаниматологом – консультантом
ГССМП (тел. 595-80-21) для включения пациента
в регистр ОИМ приготовить
и ввести раствор тромболитика в
соответстии с инструкцией по его
применению.
Для
проведения баллонной дилятации и
стентированию коронарных артерий при
ОКС с учетом кратчайшего плеча
госпитализации пациентов доставляют
в следующие лечебные учреждения:
Север
– Больница №2, Центр им. В.А.Алмазова,
Медицинская академия им.И.И.Мечникова Центр
– Мариинская больница, Покровская
больница, ВМА им. С.М.Кирова, Медицинский
университет им.И.П.Павлова Юг
– НИИ скорой помощи им. И.И.Джанелидзе
Пациентам показаны:
ПРОТОКОЛ: ТАХИАРИТМИИ
Диагностика
Выраженная
тахикардия, аритмия.
При затруднении
с диагностикой — выделять аритмии с
нормальной продолжительностью комплексов
QRS и широкими комплексами QRS.
Неотложная
помощь
Экстренное
восстановление синусового ритма
показано только при тахиаритмиях,
осложненных значимым снижением
гемодинамики. В остальных случаях
необходимо обеспечить экстренную
госпитализацию и плановое лечение
При тяжелом
состоянии больного (шок, отек легких,
вызванных тахиаритмией) показана
экстренная ЭИТ.
При применении
дефибрилляторов с бифазной формой
импульса следует использовать разряды
с энергией от 120 до 200 Дж.
При ЧСЖ меньше
150 в 1 мин, при очаговых наджелудочковых
тахикардиях и предсердной многофокусной
тахикардии экстренная ЭИТ не показана.
В случае необходимости
проведения экстренной ЭИТ по абсолютным
жизненным показаниям предварительно
вводят внутривенно 5000–10 000 ЕД
гепарина. При лечении аритмий у пациентов
с сердечной недостаточностью препаратом
выбора является амиодарон (кордарон).
При выраженной
тахикардии и отсутствии показаний к
срочному восстановлению сердечного
ритма целесообразно снизить частоту
сокращения желудочков.
Нельзя одновременно
или последовательно использовать
верапамил (дилтиазем) и блокаторы
-адренорецепторов.
При применении
нескольких антиаритмических препаратов
возрастает вероятность побочных
эффектов.
Перед введением
антиаритмических средств следует
назначить препараты калия и магния.
Ускоренный (60–100
в 1 мин) идиовентрикулярный или АВ-ритм
обычно является замещающим, поэтому
применение антиаритмических средств
в этих случаях не показано.
Оказание неотложной
помощи при повторных пароксизмах
тахиаритмии следует проводить с учетом
опыта лечения предыдущих пароксизмов
и факторов, которые могут изменить
реакцию больного на введение привычных
для него антиаритмических средств. В
случаях, когда привычный пароксизм
аритмии сохраняется, но состояние
больного стабильное, экстренная
госпитализация может быть отсрочена
при обеспечении активного наблюдения.

При пароксизме тахикардии с узким комплексом QRS:
— массаж каротидного синуса (или другие вагусные приемы);
— нет эффекта — АТФ 10 мг внутривенно быстро;
— нет эффекта — через 2 мин АТФ 20 мг внутривенно быстро;
— нет эффекта — через 2 мин верапамил 2,5—5 мг внутривенно за 2 мин (верапамил может быть применен у пациентов без сердечной недостаточности);
— нет эффекта — через 15 мин верапамил 5—10 мг внутривенно за 2 мин;
— вместо верапамила можно назначить метопролол по 5 мг внутривенно медлено, при необходимости инъекции повторяют в той же дозе через 5 мин до эффекта или суммарной дозы 15 мг;у пациентов с сердечной недостаточностью возможно применение амиодарона 150 мг внутривенно;
При пароксизме тахикардии с широким комплексом QRS: — амиодарон (кордарон) 150 мг или прокаинамид (новокаинамид) 1000 мг (до 17 мг/кг) внутривенно медленно.
При остром нарушении сердечного ритма (кроме повторных пароксизмов с восстановленным синусовым ритмом) показана экстренная госпитализация
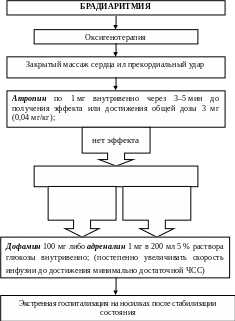
ПРОТОКОЛ: БРАДИАРИТМИИ
Брадиаритмия
- выраженная (ЧСС менее 50 в 1 мин)
брадикардия.
Дифференциальная
диагностика
Дифференциальную
диагностику проводят по ЭКГ. Следует
дифференцировать синусовую брадикардию,
остановку СА-узла, СА- и АВ-блокады;
различать АВ-блокады по степени и уровню
(дистальный, проксимальный); при наличии
имплантированного электрокардиостимулятора
— оценить эффективность стимуляции в
покое, при изменении положения тела и
нагрузке; учесть возможность влияния
полученных пациентом лекарственных
средств и их сочетаний.
Неотложное лечение
необходимо,
если брадикардия вызывает синдром МАС
или его эквиваленты, шок, отек легких,
обморок, артериальную гипотензию,
ангинозную боль либо резкое увеличение
эктопической желудочковой активности.
Основные опасности
и осложнения:
— асистолия;
— эктопическая
желудочковая активность (вплоть до
фибрилляции), в том числе после или на
фоне применения эпинефрина, допамина,
атропина;
— острая сердечная
недостаточность (отек легких, шок);
— артериальная
гипотензия;
— ангинозная
боль;
— невозможность
проведения или неэффективность ЭС; болевые
ощущения при проведении чрескожной
ЭКС.
Примечание.
Интенсивная
терапия необходима, если тяжелая
брадикардия (частота сердечных сокращений
менее 40 в 1 мин) вызывает синдром MAC или
его эквиваленты, шок, отек легких,
артериальную
гипотензию, ангинозную боль либо
наблюдается прогрессирующее уменьшение
ЧСС или увеличение эктопической
желудочковой активности. У
больных с острым инфарктом миокарда и
АВ-блокадой II степени 2-го типа (дистальной)
или III степени атропин малоэффективен
и может вызывать ангинозную боль,
желудочковую экстрасистолию или
фибрилляцию желудочков.
При
брадикардии, угрожающей жизни и
отсутствия эффекта от атропина,
невозможности проведения или
неэффективности ЭС учащение сердечного
ритма может быть получено после
медленного внутривенного введения
аминофилина (эуфиллина) в дозе 240 мг.
ПРОТОКОЛ: ИСТИННЫЙ КАРДИОГЕННЫЙ ШОК
Диагностика
Выраженное снижение артериального
давления в сочетании с признаками
нарушения кровоснабжения органов и
тканей. Систолическое артериальное
давление обычно ниже 90 мм рт. ст.,
несмотря на адекватную инфузионную
терапию и инотропную поддержку.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ КАРДИОГЕННОМ ШОКЕ
1. При отсутствии выраженного застоя в легких:
— уложить с приподнятыми под углом 20° нижними конечностями (при выраженном застое в легких — см. «Отек легких»);
— проводить оксигенотерапию;
— при ангинозной боли провести полноценное обезболивание (фентанил);
— ввести гепарин 5000 ЕД внутривенно струйно.
2. При низком ЦВД или при отсутствии набухания вен шеи и влажных хрипов в легких провести пробу с внутривенным введением жидкости:
— 200 мл 0,9 % раствора натрия хлорида внутривенно капельно за 10 мин с контролем артериального давления, частоты дыхания, ЧСС, аускультативной картины легких и сердца (по возможности — ЦВД), при повышении артериального давления и отсутствии признаков трансфузионной гиперволемии (ЦВД ниже 15 см вод. ст.) проводить инфузионную терапию (реополиглюкин, 5 % раствор глюкозы) со скоростью до 500 мл/ч, контролируя указанные показатели каждые 15 мин.
Если артериальное давление быстро стабилизировать не удается, то переходить к следующему этапу.
3. Вводить допамин 200 мг в 400 мл 5 % раствора глюкозы внутривенно капельно, увеличивая скорость вливания, начиная с 3 мкг/(кг х мин) до достижения минимально достаточного артериального давления;
— нет эффекта — дополнительно назначить норадреналина гидротартрат 4 мг в 200 мл 5 % раствора глюкозы внутривенно капельно, повышая скорость инфузии с 0,5 мкг/мин до достижения минимально достаточного артериального давления.
4. Обеспечить экстренную доставку в отделение интенсивной терапии
ПРОТОКОЛ: ОТЕК ЛЁГКИХ
Причины
— инфаркт миокарда, порок сердца,
гипертонический криз, хроническая
сердечная недостаточность.
Диагностика:
удушье, инспираторная одышка, усиливающиеся
в положении лежа, что вынуждает больных
садиться; тахикардия, акроцианоз,
потливость, гипергидратация тканей,
влажные хрипы в легких, обильная пенистая
мокрота.
