
- •Онкологические заболевания органов грудной клетки
- •1.1. Эпидемиология
- •1.2.2. Профессиональные вредности
- •1.3. Предраковые заболевания легких
- •1.4. Профилактика рака легкого
- •1.5. Классификация рака легкого
- •1.5.1. Клинико-анатомическая классификация
- •1.5.3. Международная классификация рака легкого по системе tnm
- •Международная классификация стадий рака легкого (1997 год)
- •1.6. Закономерности метастазирования рака легких
- •1.7. Диагностика рака легкого
- •1.7.1. Принципы диагностики рака легкого
- •1.7.3. Клиническая картина
- •I. Симптомы, вызванные внутриторакальным распространением опухоли
- •II. Симптомы, обусловленные внеторакальным распространением опухоли
- •III. Паранеопластические синдромы
- •1.7.4. Методы первичной диагностики рака легкого
- •I. Центральный рак легкого
- •III. Верхушечный рак Панкоста.
- •1.7.5. Скрытый рак легкого
- •1.7.6. Методы уточняющей диагностики рака легкого
- •1.7.7. Скрининг в диагностике рака легкого
- •1.8. Лечение рака легкого
- •1.8.1. Общие принципы лечения немелкоклеточного рака легкого
- •1.8.2. Хирургический метод
- •1.8.3. Лучевое лечение
- •1.8.4. Химиотерапия
- •1.8.5. Лечение мелкоклеточного рака
- •1.9. Симптоматическое лечение рака легкого
- •1.10. Результаты лечения и прогноз
- •1.11. Контрольные вопросы
- •1.12. Тестовые задания
- •Рекомендуемая литература
- •2.1. Эпидемиология рака пищевода
- •2.2. Анатомия средостения и пищевода
- •2.3. Этиология и патогенез рака пищевода
- •2.3.1. Предрасполагающие факторы этиопатогенеза
- •2.3.2. Предраковые заболевания
- •2.3.3. Аденокарциномные предраки
- •2.4. Классификация рака пищевода
- •2.4.1. Клиническая классификация
- •2.4.2. Международная классификация tnm
- •2.4.3. Японская классификация лимфоузлов
- •2.5. Диагностика рака пищевода
- •2.5.1. Клинические проявления рака пищевода
- •2.5.2. Дифференциальная диагностика заболевания
- •2.5.3. Эндоскопическая диагностика рака пищевода
- •2.5.4. Рентгенодиагностика рака пищевода
- •2.5.5. Дополнительные методы исследования
- •2.5.6. Скрининг в ранней диагностике рака пищевода
- •2.6. Лечение рака пищевода
- •2.6.1. Хирургическое лечение рака пищевода
- •2.6.1.1. Историческая справка хирургии рака пищевода
- •2.6.1.2. Противопоказания к оперативному лечению
- •2.6.1.3. Характеристика доступов в хирургии рака пищевода
- •2.6.1.4. Эндоскопическая хирургия рака пищевода
- •2.6.1.5. Лимфодиссекция при раке пищевода
- •2.6.1.6. Вопросы пластики пищевода
- •2.6.1.7. Прогноз хирургического лечения рака пищевода
- •2.6.1.8. Результаты хирургического лечения рака пищевода
- •2.6.2. Лучевая терапия рака пищевода
- •2.6.3. Химиотерапия рака пищевода
- •2.6.4. Комбинированное лечение рака пищевода
- •2.6.5. Паллиативное лечение рака пищевода
- •2.7. Контрольные вопросы
- •2.8. Тестовые задания
- •Рекомендуемая литература
- •3.1. Анатомия и физиология средостения
- •3.2. Классификация опухолей и кист средостения
- •3.3. Характеристика опухолей средостения
- •3.3.1. Опухоли тимуса
- •I. Органоспецифические опухоли вилочковой железы.
- •II. Органонеспецифические опухоли вилочковой железы.
- •3.3.2. Неврогенные опухоли средостения
- •I. Неврогенные опухоли из собственно нервной ткани.
- •II. Неврогенные опухоли из оболочек нервов.
- •3.3.3. Мезенхимальные опухоли средостения
- •I. Опухоли волокнистой соединительной ткани.
- •II. Опухоли жировой ткани.
- •III. Мезенхимальные опухоли из сосудов.
- •VI. Опухоли из гладкомышечной ткани.
- •V. Опухоли из нескольких тканей мезенхимальной природы.
- •3.3.4. Опухоли из лимфоретикулярной ткани
- •3.3.5. Опухоли из нескольких тканей, смещенных в средостение
- •3.4. Характеристика кист средостения
- •I. Врожденные кисты средостения.
- •II. По локализации:
- •3.5. Клиника опухолей средостения
- •3.5.1. Объективные признаки опухолевых образований средостения
- •3.5.2. Осложнения, вызываемые опухолями средостения
- •3.6. Диагностика опухолей средостения
- •3.6.1. Рентгенодиагностика
- •3.6.2. Компьютерная томография в диагностике опухолей средостения
- •3.6.3. Узи в диагностике опухолей средостения
- •3.6.4. Эндоскопическая и морфологическая диагностика опухолей средостения
- •3.6.5. Необходимый минимум обследования
- •3.6.6. Дифференциальная диагностика
- •3.7. Лечение опухолей средостения
- •3.7.1. Хирургическое лечение
- •3.7.2. Типы оперативных вмешательств
- •3.7.3. Выбор оперативного доступа
- •Основные принципы выбора оперативного доступа при новообразованиях средостения
- •3.7.4. Выбор объема операции
- •Основные принципы выбора объема операции при новообразованиях средостения
- •3.7.5. Особенности хирургической техники
- •3.7.6. Хирургическое лечение синдрома компрессии
- •3.7.7. Лечение злокачественных лимфом
- •3.8. Контрольные вопросы
- •3.10. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Тестовые задания для самопроверки знаний Вариант I
- •Вариант II
- •Матрицы ответов к заданиям в тестовой форме для самопроверки знаний Модуль 1. Рак легкого
- •Модуль 2. Опухоли пищевода
- •Матрицы ответов к итоговым тестам Вариант 1.
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов грудной клетки
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
2.2. Анатомия средостения и пищевода
Средостение. Пространство между правой и левой плевральными полостями, выполненное жировой клетчаткой с расположенным в ней комплексом органов. Спереди средостение ограничено грудиной, сзади грудным отделом позвоночного столба, с боков правой и левой медиастинальной плеврой. Вверху средостение простирается до верхней апертуры грудной клетки, внизу до диафрагмы.
В хирургии средостение подразделяют на переднее и заднее. Граница между отделами фронтальная плоскость, проведенная через трахею и корни легких. В переднем средостении располагаются сердце с выходящими и впадающими в него крупными сосудами, перикард, дуга аорты, тимус, диафрагмальные нервы, диафрагмально-перикардиальные кровеносные сосуды, внутренние грудные кровеносные сосуды, окологрудинные, средостенные и верхние диафрагмальные лимфатические узлы. В заднем средостении находятся пищевод, грудная часть аорты, грудной лимфатический проток, непарная и полунепарная вены, правые и левые блуждающие и внутренностные нервы, симпатические стволы, задние средостенные и предпозвоночные лимфатические узлы.
По Международной анатомической номенклатуре средостение делят на верхнее и нижнее. Граница между ними горизонтальная плоскость, проведенная через соединение рукоятки с телом грудины спереди и межпозвоночный диск между IV и V грудными позвонками.
В верхнем средостении располагаются тимус, правая и левая плечеголовные вены, верхняя часть верхней полой вены, дуга аорты и отходящие от нее сосуды (плечеголовной ствол, левая общая сонная и левая подключичная артерии), трахея, верхняя часть пищевода и соответствующие отделы грудного (лимфатического) протока, правого и левого симпатических стволов, блуждающих и диафрагмальных нервов.
Нижнее средостение в свою очередь подразделяется на переднее, среднее и заднее. Переднее средостение, лежащее между телом грудины спереди и передней стенкой перикарда сзади, содержит внутренние грудные сосуды (артерии и вены), окологрудинные, передние средостенные и предперикардиальные лимфатические узлы.
В среднем средостении находятся перикард с расположенным в нем сердцем и внутрикардиальными отделами крупных кровеносных сосудов, главные бронхи, легочные артерии и вены, диафрагмальные нервы с сопровождающими их диафрагмально-перикардиальными сосудами, нижние трахеобронхиальные и латеральные перикардиальные лимфатические узлы.
Заднее средостение ограничено стенкой перикарда спереди и позвоночным столбом сзади. К органам заднего средостения относятся грудная часть нисходящей аорты, непарная и полунепарная вены, соответствующие отделы левого и правого симпатических стволов, внутренностных нервов, блуждающих нервов, пищевода, грудного лимфатического протока, задние средостенные и предпозвоночные лимфатические узлы.
Пищевод (esophagus). Трубка длиной у взрослых около 25 см, соединяющая глотку с желудком. Место перехода глотки в пищевод у взрослого соответствует уровню VI шейного позвонка или нижнему краю перстневидного хряща. Язык и глотка функционируют как поршневый насос с тремя клапанами. Глотание представляет собой рефлекторный процесс. Регулируется процесс глотательным центром продолговатого мозга через V, VII, Х, ХI, ХII черепно-мозговые нервы и моторные нервы С1-С3. Сдавливание этих нервов опухолью или повреждение во время операции приводит к нарушению ларинго-фарингеальной функции и аспирации жидкости и пищи в дыхательные пути. Парасимпатическая иннервация глотки и пищевода осуществляется в основном посредством блуждающего нерва.
При движении языка кзади мягкое небо поднимается, что предупреждает попадание пищи и воды в нос. Язычок отклоняется кзади и перекрывает открытую гортань, что предупреждает аспирацию. Пища передвигается за счет перистальтических сокращений задних фарингеальных констрикторов глотки и засасывается в грудной отдел пищевода за счет пищеводного градиента – разница между давлением в глотке и грудном отделе пищевода. Градиент всегда ниже атмосферного давления. Место перехода пищевода в желудок проецируется на уровне XI грудного позвонка. В этом отделе располагается нижний сфинктер пищевода, который является одновременно и пищеводным клапаном и насосом.
В пищеводе различают три отдела: шейную часть, грудную часть и брюшную часть (рис. 40, 41).
Шейный отдел пищевода простирается от уровня VI шейного позвонка до I-II грудного (5-8 см). От передних резцов около 20 см. Пищевод в этом отделе спускается между трахеей и позвоночным столбом до уровня надгрудинной выемки спереди. Возвратные и ларингеальные нервы находятся в правой и левой бороздах между трахеей и пищеводом. С обеих сторон расположены фасции сонных артерий и доли щитовидной железы. Мускулатура шейного отдела пищевода представлена только поперечнополосатой мускулатурой продольного слоя, внутренний циркулярный слой выражен слабо. Кровоснабжается этот отдел пищевода из нижних щитовидных артерий. Сосуды формируются в продольный пучок, увеличивающий интрамуральную сосудистую сеть мышечного слоя. Отток крови происходит через нижние щитовидные вены. Иннервация идет от обоих возвратных ларингеальных нервов. Поражение этих нервов приводит не только к нарушению функции голосовых связок, но и к регургитации пищи и воды. Лимфоотток из шейного отдела пищевода осуществляется к глубоким шейным лимфатическим узлам.
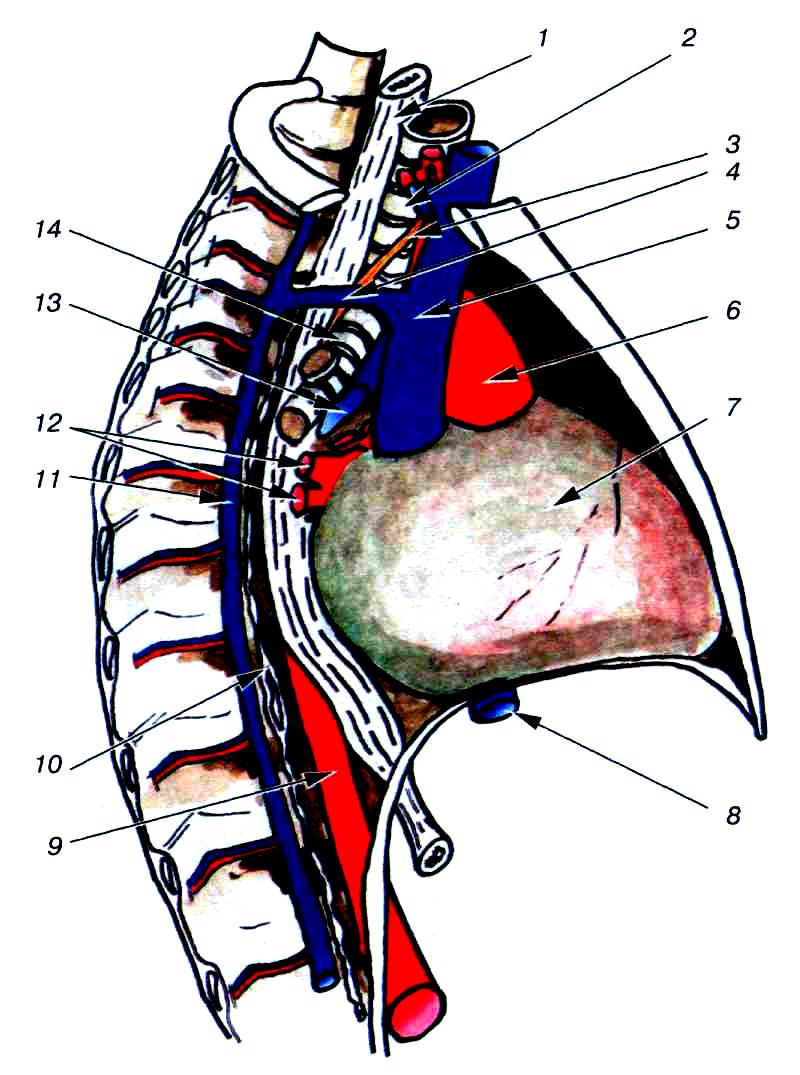
Рис. 40. Топография пищевода (вид справа). 1 пищевод; 2 трахея; 3 блуждающий нерв (правый); 4 дуга непарной вены; 5 верхняя полая вена; 6 восходящая часть аорты; 7 перикард; 8 нижняя полая вена; 9 нисходящая часть грудной аорты; 10 грудной лимфатический проток; 11 непарная вена; 12 ветви правой нижней легочной вены; 13 легочная артерия (правая); 14 главный бронх (правый).
Грудной отдел пищевода имеет наибольшую длину около 15-18 см и заканчивается на уровне X-XI грудных позвонков. В свою очередь он делится на три отдела верхнегрудной, среднегрудной, нижнегрудной. В верхней части грудной клетки пищевод тесно соприкасается с задней стенкой трахеи и предподзатылочной фасцией. Точно над бифуркацией трахеи пищевод проходит справа от аорты. Книзу от бифуркации как блуждающие нервы, так и пищеводный нервный пучок расположены в тесном контакте с телами позвонков. В полости грудной клетки грудной лимфатический проток находится позади пищевода, между непарной веной справа и нисходящей частью грудного отдела аорты слева.
Мускулатура грудного отдела состоит из двух слоев. Наружного (продольного) и внутреннего (циркулярного), который в 2 раза толще продольного слоя. По структуре мышцы циркулярного слоя похожи на спираль, в результате чего перистальтика происходит в виде червеобразного движения. Нарушения перистальтики распространяются в основном на нижние 2/3 грудного отдела пищевода. Кровоснабжение идет из бронхиальных артерий. Две пищеводные артерии отходят непосредственно от аорты. Пищеводные вены этого отдела впадают в непарную и полунепарную бронхиальные вены, а также в венечную вену. Непарная вена имеет коммуникантные связи с верхней полой и нижней полой веной, но они раскрываются только при портальной гипертензии, вызывая варикоз подслизистых вен. Иннервация идет от симпатического ствола и блуждающего нерва. Сенсорные болевые волокна пищевода анатомически объединены с сенсорными волокнами сердца. Отличительной особенностью их является очень малое количество опиатных болевых рецепторов, поэтому болевые ощущения при заболеваниях пищевода появляются только при сильном раздражении. Лимфоотток из грудного происходит к узлам заднего средостения.
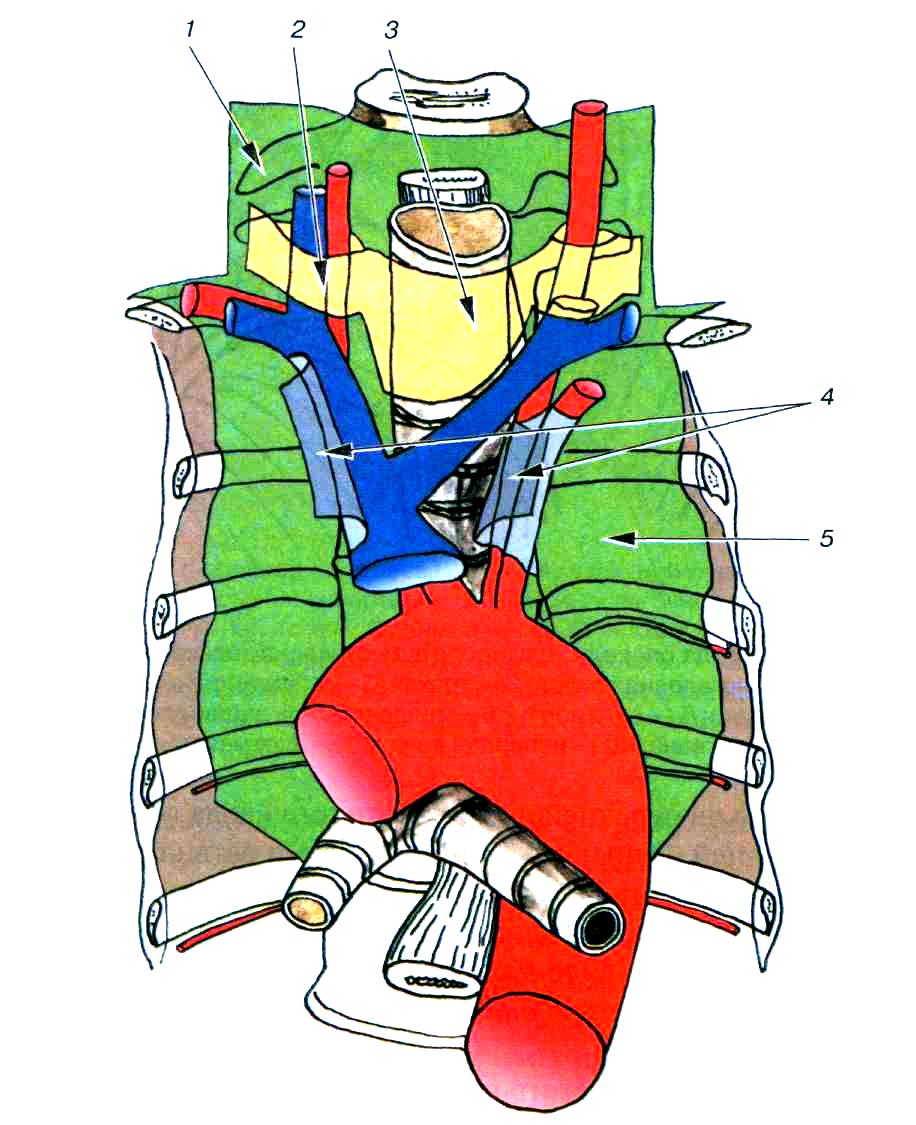
Рис. 41. Отношение пищевода к фасциям шеи и верхнего средостения. 1 предпозвоночная фасция шеи; 2 сосудисто-нервное влагалище; 3 предтрахеальная фасция шеи; 4 сагиттальные (медиастинальные) листки
Брюшной отдел пищевода наиболее короткий, достигает в длину 1-3 см. У места перехода в желудок пищевод несколько расширяется за счет циркулярного мышечного сфинктера, который препятствует забрасыванию содержимого желудка в пищевод (рефлюкс). Он открывается рефлекторно вместе с глотательным движение глотки. Этот отдел пищевода находится под положительным давлением брюшной полости. Кровоснабжение пищевода в брюшном отделе осуществляется за счет левой желудочной и диафрагмальной левой артерий. Венозная сеть тесно связана с венозной системой желудка, нижней полой веной. Лимфооток из брюшного осуществляется к паракардиальным лимфатическим узлам желудка.
Просвет пищевода неодинаков, и на всем его протяжении принято различать три сужения и два расширения. Первое сужение находится на месте перехода глотки в пищевод (C6-C7), второе там, где пищевод прилегает к аорте и перекрещивается с левым главным бронхом (Th4-Th5), и третье – в месте прохождения через hiatus esophageus диафрагмы (Th10). Между указанными сужениями имеются два расширения.
Впадение пищевода в кардиальный отдел желудка происходит под острым углом (угол Гисса) (рис. 42). Состояние этого угла играет большую роль в рентгенологической диагностике патологии кардиопищеводной зоны пищеварительного тракта.
1
2
2
3
4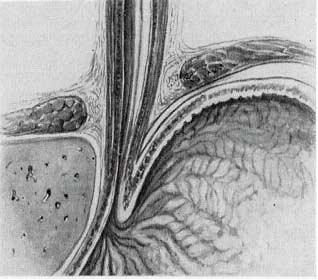
Рис. 42. Угол Гиса, образуемый пищеводом (1) и кардиальным отделом желудка (4). 2 диафрагма, 3 печень.
Стенка пищевода имеет три оболочки: 1) внутреннюю (слизистую), 2) среднюю (мышечную) и 3) наружную (адвентициальную). Серозная оболочка покрывает только брюшную часть пищевода. Это способствует быстрому распространению опухоли за пределы органа.
