
Глава 4. Неспецифический язвенный колит
Неспецифический язвенный колит (НЯК) – хроническое рецидивирующее воспалительное заболевание кишечника неустановленной этиологии, характеризующееся наличием диффузного воспалительного процесса в слизистой оболочке толстой кишки.
Эпидемиология.
В среднем ежегодно выявляется от 7 до 15 новых случаев НЯК на 100 000 населения. Распространенность – от 150 до 250 на 100 000 населения. НЯК чаще манифестирует в молодом возрасте, пик заболеваемости приходится на возрастной диапазон от 20 до 40 лет. Мужчины болеют несколько чаще, чем женщины (1,4:1).
Этиология и патогенез НЯК.
Этиология неспецифического язвенного колита до сих пор неизвестна.
В развитии заболевания последовательно рассматривалась роль инфекционных факторов (эшерихии, иерсинии, кампилобактер, клостридии), генетической предрасположенности, нарушений иммунорегуляции и аутоиммунный компонент.
Последовательность патогенетических механизмов, приводящих к деструкции ткани при НЯК, можно представить в виде схемы 28-1.
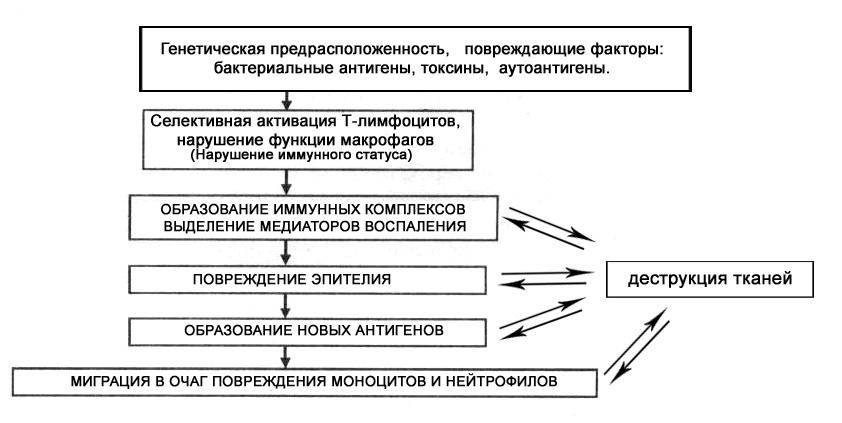
Схема 28-1. Патогенез неспецифического язвенного колита.
Нарушение иммунного ответа выражается в селективной активации различных субпопуляций Т-лимфоцитов и изменении функции макрофагов, что приводит к выделению медиаторов воспаления и деструкции ткани. Этому же способствует образование иммунных комплексов, фиксированных в очаге поражения. Повреждение эпителия, вызванное этими факторами, сопровождается образованием новых антигенов уже эпителиального происхождения. Миграция в очаг повреждения мононуклеарных клеток и нейтрофилов из сосудистого русла усиливает воспалительную инфильтрацию слизистой оболочки и приводит к высвобождению новых порций медиаторов воспаления. Персистенция прежних антигенов и появление новых замыкают порочный круг.
При НЯК воспалительные реакции преимущественно связаны с избыточным количеством цитокинов макрофагального происхождения, в частности, фактора некроза опухоли; дефицитом некоторых противовоспалительных цитокинов.
Классификация НЯК.
По характеру течения:
- рецидивирующее;
- непрерывное течение (обострение два раза в год и чаще);
- фульминантная форма.
По распространенности поражения:
- дистальный колит: проктит, проктосигмоидит;
- левосторонний колит (до селезеночного изгиба);
- субтотальный колит;
- тотальный колит (панколит).
По тяжести течения заболевания:
- легкая;
- средней тяжести;
- тяжелая.
Клиническая картина.
Клинические симптомы НЯК: гематохезия, частый жидкий стул, стул в ночное время, тенезмы, запор, боли в животе, похудание.
Жалобы на наличие крови в кале (гематохезию). При дистальном поражении толстой кишки (проктите) кровь чаще покрывает поверхность кала, а для более проксимальных поражений толстой кишки характерно смешение кала и крови.
Второй важнейший симптом НЯК – диарея. Частота стула может достигать 15-20 раз в сутки, но объем каловых масс при каждой дефекации, как правило, бывает небольшим.
Тенезмы – ложные позывы, часто мучительные, астенизирующие больного, возникают при высокой активности воспалительного процесса, прежде всего в прямой кишке.
Внекишечные проявления НЯК, связанные с активностью процесса в кишечнике.
Кожные изменения: узловатая эритема, гангренозная пиодермия.
Поражение полости рта: афтозный стоматит, гиперпластические изменения, вегетирующий гнойный стоматит.
Поражение суставов: моно- и полиартрит, сакроилеит, анкилозирующий спондилит.
Поражение глаз: эписклерит, ирит, иридоциклит.
Внекишечные проявления НЯК, связанные с нарушением гомеостаза вследствие дисфункции кишечника: синдром мальабсорбции, желчекаменная болезнь, мочекаменная болезнь, гидронефроз.
Внекишечные проявления НЯК непосредственно несвязанные с проявлением основного заболевания.
Заболевания печени: первичный склерозирующий холангит, аутоиммунный гепатит, амилоидоз.
