
Zabolevania_parodonta_-_Danilevsky_N_F
.pdfГлава 3
КЛИНИКА И ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ПАРОДОНТА
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА
Болезни пародонта по происхождению, механизму развития, клиническо му течению довольно разнообразны. Одни заболевания протекают преимуще ственно с проявлением хронического или острого и подострого воспаления, для других присущи дистрофические изменения. В пародонте могут развивать ся глубокие воспалительные, деструктивные и дистрофические процессы одновременно, а также заболевания, которые носят опухолевый или опухолеподобный характер. Такое разнообразие форм и характера течения обусловило создание классификации болезней пародонта.
К настоящему времени в специальной литературе описано большое ко личество классификаций, в которых сделана попытка отразить этиологи ческие, патогенетические или клинические принципы. Эти классифика ции отличались терминологией, различием взглядов на происхождение за болеваний.
Первую попытку создания единой классификации в 30-е годы XX в. пред приняла Международная организация по изучению болезней пародонта (ARPA). Классификация пародонтопатий (ARPA) была основана на принципе выделения основных характерных патологических процессов — воспалитель ных, дистрофических и опухолевых и выглядела следующим образом:
I. Воспалительные пародонтопатий:
а) поверхностная воспалительная пародонтопатия (гингивит); б) глубокая воспалительная пародонтопатия (пародонтит). II. Дистрофическая пародонтопатия (пародонтоз).
III. Смешанная пародонтопатия (дистрофический пародонтит, воспали тельный пародонтоз).
IV. Идиопатический внутренний пародонтоз (десмодонтоз, юношеский па родонтоз).
V. Неопластическая пародонтопатия (пародонтома).
Данная классификация правильно объединяла основные поражения тка ней пародонта, однако сам термин «пародонтопатия» был больше собиратель ным и не всегда отображал патогенетическую суть заболеваний.
Близка к классификации ARPA систематика заболеваний пародонта ВОЗ (1973):
I.Воспалительные процессы.
1.Гингивит: а) острый; б) хронический (простой, гипертрофический, яз венный, десквамативный).
2. Атрофия десны: а) генерализованная; б) локализованная.
3. Хронический пародонтит: а) простой; б) сложный. II. Дегенеративные процессы.
Периодонтоз.
110
III. Неопластические процессы.
І .Фиброматоз.
2.Локализованная гипертрофия десны.
В40—50-е годы широко пользовались классификациями, разработанными А.И.Евдокимовым, И.Г.Лукомским, И.О.Новиком, Е.Е.Платоновым, Я.С.Пеккером, классификацией ММСИ и др. Располагая многочисленными собственными наблюдениями, Н.Ф.Данилевский и ПН.Вишняк (1977) пред ложили собственную классификацию болезней пародонта с учетом патогене тических особенностей:
I. Воспалительные процессы в тканях пародонта (папиллит, гингивит, пародонтит).
По форме: катаральные, язвенные, гипертрофические и атрофические. По глубине:
а) поражение мягких тканей пародонта; б) поражение мягких тканей и альвеолярной кости.
По локализации: ограниченный или диффузный процесс. II-. Дистрофические процессы в тканях пародонта.
Пародонтоз — генерализованная сосудисто-нервная дистрофия тканей пародонта:
а) дистрофическая форма; б) дистрофически-воспалительная форма.
I I I . Дистрофически-воспалительные процессы в тканях пародонта при заболеваниях внутренних органов и костной системы:
а) при заболеваниях органов кроветворения: лейкоз, агранулоцитоз, ретикулогистиоцитозы (эозинофильная гранулема, болезнь Леттерера—Зиве, бо лезнь Хенда—Шюллера—Крисчена);
б) при врожденной патологии: болезнь Гоше, болезнь Ниманна—Пика, бо лезнь Папийона—Лефевра, болезнь Такахара (акаталазия), нейтропения, фиб розная остеоплазия и др.
IV. Продуктивные процессы тканей пародонта:
а) доброкачественные (фиброматоз, эпулид и др.); б) злокачественные.
Классификация позволяет определить патогенетическую сущность, клини- ко-морфологическую, нозологическую форму той или иной болезни пародон та и, исходя из этого, наметить правильную врачебную тактику.
Решением XVI пленума Всесоюзного научного общества стоматологов (1983) была утверждена классификация болезней пародонта для применения
внаучной, педагогической и лечебной работе. В ее основу также был положен нозологический принцип, который использует ВОЗ.
I. Гингивит — воспаление десны, обусловленное неблагоприятным воз действием местных и общих факторов и протекающее без нарушения целост ности зубодесневого соединения.
Форма: катаральный, гипертрофический, язвенный. Тяжесть процесса: легкая, средняя, тяжелая.
Течение: острое, хроническое, обострившееся, ремиссия. Распространенность процесса: локализованный, генерализованный.
111
II. Пародонтит - воспаление тканей пародонта, характеризующееся про грессирующей деструкцией периодонта и кости.
Тяжесть процесса: легкая, средняя, тяжелая.
Течение: острое, хроническое, обострившееся (в том числе и абсцедирующее), ремиссия.
Распространенность процесса: локализованный, генерализованный. I I I . Пародонтоз — дистрофическое поражение пародонта. Тяжесть процесса: легкая, средняя, тяжелая.
Течение: хроническое, ремиссия. Распространенность процесса: генерализованный.
IV. Идиопатические заболевания с прогрессирующим лизисом тканей пародонта (синдром Папийона—Лефевра, гистиоцитоз X, гаммаглобулинемия, сахарный диабет некомпенсированный и др.).
V. Пародонтомы — опухоли и опухолеподобные процессы в пародонте. Положительным в этой классификации является дифференцированный
подход к различным заболеваниям тканей пародонта в соответствии с клини- ко-морфологическими особенностями патологического процесса, в ней систе матизирован весь комплекс заболеваний пародонта, использованы принятые международные термины. Вместе с тем, в данной систематике допущен ряд неточностей. Так, при определении течения генерализованного пародонтита трудно согласиться с предложением разделять его по тяжести на легкое, средней тяжести и тяжелое. Такое деление с патофизиологической точки зре ния закономерно только лишь тогда, когда при развитии болезни возможна различная динамика ее течения и обратное развитие вплоть до полного выздоровления.
На самом же деле при генерализованном пародонтите наступает необрати мая резорбция альвеолярной кости и добиться ее восстановления практически невозможно. Поэтому такое определение течения не отражает патогенетичес кой сущности заболевания и более приемлима формулировка, отражающая стадию или степень прогрессирующей убыли альвеолярной кости.
Подобный подход и был отражен в предложенной классификации заболе ваний пародонта (Н.Ф.Данилевский, 1994). Республиканская конференция стоматологов Украины (Одесса, 1998) рекомендовала использовать ее как рабочую классификацию в учебных и лечебных учреждениях страны.
I.ВОСПАЛИТЕЛЬНЫЕ
1.Папиллит, гингивит.
Форма: катаральный, гипертрофический, язвенный, атрофический. Течение: острое, хроническое.
Глубина поражения: мягкие ткани, остеопороз межальвеолярных перегоро док.
Распространенность процесса: ограниченный, диффузный. 2. Локализованный пародонтит.
Форма: катаральный, гипертрофический, язвенный, атрофический. Течение: острое, хроническое.
Глубина поражения: мягкие ткани и альвеолярная кость.
112
Степень развития: начальная, I степень, II степень, III степень. Распространенность процесса: ограниченный.
II. ДИСТРОФИЧЕСКИ-ВОСПАЛИТЕЛЬНЫЕ 1. Генерализованный пародонтит.
Течение: хроническое, обострившееся, стабилизация.
Степень развития: начальная степень, I степень, II степень, III степень. Распространенность процесса: диффузное поражение пародонта.
2. Пародонтоз. Течение: хроническое.
Степень развития: начальная степень, I степень, II степень, III степень. Распространенность процесса: диффузное поражение пародонта.
III. ПРОГРЕССИРУЮЩИЕ ИДИОПАТИЧЕСКИЕ ЗАБОЛЕВАНИЯ
1. Сопровождающие заболевания крови: лейкоз, циклическая нейтропения, агранулоцитоз.
2.Гистиоцитоз X: болезнь Леттерера—Зиве, болезнь Хенда—Шюлле- ра—Крисчена, эозинофильная гранулема (болезнь Таратынова).
3.Сопровождающие нарушения обмена: болезнь Ниманна—Пика, болезнь Гоше, синдром Папийона-Лефевра.
4.При врожденных заболеваниях: болезнь Дауна, акаталазия, десмодонтоз. IV. ПРОДУКТИВНЫЕ ПРОЦЕССЫ (ПАРОДОНТОМЫ) Доброкачественные, злокачественные.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЗАБОЛЕВАНИЙ ПАРОДОНТА
Причиной патологического процесса в тканях пародонта могут быть раз личные факторы как экзогенного, так и эндогенного происхождения. Несмот ря на разнообразие этих факторов, воспалительный или дистрофически-вос палительный процесс в тканях пародонта протекает довольно однотипно и в зависимости от локализации, длительности воздействия этиологических факторов проявляется различными морфологическими и патофизиологичес кими вариантами. Состояние физиологических защитных механизмов тканей пародонта и организма в целом определяет степень распространенности дис трофически-воспалительного процесса и его интенсивность.
Реализация действия различных патогенных факторов осуществляется в случае, если они по силе превосходят приспособительно-защитные возмож ности тканей пародонта, а также при снижении реактивности организма. Условно все этиологические факторы можно разделить на общие и местные.
МЕСТНЫЕ ФАКТОРЫ
Из комплекса местных факторов, влияющих на состояние тканей пародонта, следует выделить зубные отложения, микрофлору, травматическую окклюзию, несанированную полость рта; неполноценные пломбы, протезы,

|
|
ортодонтические аппараты; |
вредные |
|
|
привычки, неправильное расположе |
|
|
|
ние уздечек губ, языка и пр. |
|
|
|
Зубные отложения. Среди ме |
|
|
|
стных повреждающих факторов, со |
|
|
|
четающих в себе механическое, хи |
|
|
|
мическое и биологическое (микробы, |
|
|
|
токсины) действие, особое значение |
|
|
|
имеют отложения на зубах (рис.123). |
|
|
|
Многочисленными эпидемиологиче |
|
|
|
скими, биохимическими, микробио |
|
|
|
логическими исследованиями в кли |
|
|
|
нике и эксперименте установлено па |
|
|
|
тогенетическое значение |
зубного |
Рис.123. |
Зубные отложения |
налета в возникновении воспали- |
|
|
|
||
тельных и дистрофически-воспали тельных заболеваний пародонта.
Определяя место зубных отложений среди прочих патогенетических факторов, G.Cowley, T.Macphee (1969) считают, что на возникновение заболеваний паро донта влияют: I) состояние и продукты обмена в зубных отложениях; 2) факто ры полости рта, способные усиливать или ослаблять патогенетический потен циал микроорганизмов и продуктов их обмена; 3) общие факторы, от которых зависит ответная реакция организма на патогенные воздействия. Различают мягкие (неминерализованные) и твердые (минерализованные) зубные отложе ния, или зубной налет и зубной над- и поддесневой камень.
Из неминерализованных зубных отложений наиболее важное значение для возникновения поражения пародонта имеют мягкий зубной налет (белое вещество) и зубная бляшка. Белый зубной налет — это поверхностное приобре тенное образование на зубах, покрывающее их пелликулу. Он представляет собой желтое или серовато-белое мягкое и липкое отложение, менее плотно прилегающее к поверхности зуба, чем зубная бляшка. Наибольшее количество зубного налета находится у шеек зубов, в межзубных промежутках, на контакт ных поверхностях и на щечных поверхностях коренных зубов. Налет довольно легко снимается ватным тампоном, струей воды, зубной щеткой и стирается при пережевывании твердой пищи.
В основном налет состоит из конгломерата пищевых остатков (пищевого де - бриса), микроорганизмов, постоянно слущивающихся эпителиальных клеток, лейкоцитов и смеси слюнных протеинов и липидов (S.S.Socransky, 1977). Зуб ной налет содержит неорганические вещества — кальций, фосфор, натрий, ка лий, микроэлементы — железо, фтор, цинк и органические компоненты — бел ки, углеводы, протеолитические ферменты. Основную массу зубного налета со ставляют микроорганизмы: в I мг налета их может содержаться до нескольких миллиардов (до 2,5 х 1010). Из микроорганизмов превалируют стрептококки — 70% колоний, 15% составляют вейлонеллы и нейссерии, 15% — стафилококки, лептотрихии, фузобактерии, актиномицеты, дрожжеподобные грибы и др.
114
Интенсивность образования и ко |
|
||
личество зубного налета зависят от |
|
||
многих факторов: количества и каче |
|
||
ства пищи, вязкости слюны, харак |
|
||
тера микрофлоры, степени очищения |
|
||
зубов, |
состояния тканей пародонта. |
|
|
При |
повышенном |
употреблении |
|
углеводов скорость образования на |
|
||
лета и его количество увеличиваются. |
|
||
Разновидностью |
зубного налета |
|
|
является зубная бляшка. Это мягкое |
|
||
аморфное гранулированное образо |
|
||
вание, |
накапливающееся на зубах, |
|
|
пломбах, протезах и др. Она плотно |
|
||
прилипает к их поверхности и отде- |
рис.424. Схема налета и зубной |
||
ляется |
только путем |
механической |
бляшки |
очистки.
В малых количествах бляшка не видна, но когда ее скапливается много, она приобретает вид массы серого или желто-серого цвета. Бляшка образуется
вравной степени на верхней и нижней челюстях, больше — на вестибулярных поверхностях боковых зубов и язычных поверхностях нижних фронтальных зубов.
Зубная бляшка состоит главным образом из воды - 70% и пролиферирующих микроорганизмов, эпителиальных клеток, лейкоцитов и макрофагов.
Всухом остатке 70% составляют микроорганизмы, остальное — межклеточный матрикс. Матрикс в свою очередь состоит из комплекса гликозаминогликанов,
вкотором главными компонентами являются углеводы и протеины (примерно по 30% каждый), 15% липидов и продуктов жизнедеятельности бактерий бляшки, остатков их цитоплазмы и клеточной мембраны, пищи и производ ных слюнных гликопротеинов.
Главными неорганическими компонентами матрикса бляшки являются кальций, фосфор, магний, калий и в малых количествах натрий.
Зубная бляшка — это в основном бактериальное образование, которое характеризуется прогрессирующим ростом и довольно прочно присоединяется к твердым тканям зубов (W.Bowen, 1976). По мере роста и организации бляш ки в ней возрастает количество микроорганизмов примерно до 70—80 % ее массы, в среднем составляя около 2,5 х 1010 бактерий в 1 мг. Изменяется и их видовой состав: от простого преобладания кокков (которые и в зрелой бляшке составляют до 50 % ее бактериальной флоры) до более сложных их популяций (J. Carlsson, 1967). Зрелая бляшка (рис. 124) имеет довольно организованную структуру и состоит из: 1) приобретенной пелликулы, обеспечивающей связь бляшки с эмалью; 2) слоя палисадникообразно размещенных волокнистых микроорганизмов, которые оседают на пелликулу; 3) густой сетки волокнис тых микроорганизмов, в которых имеются колонии других видов микробов;
4)поверхностного слоя коккоподобных микроорганизмов (Z.Broukal,
8* |
115 |
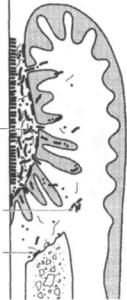
|
I.Svejda, 1977). В зависимости от рас |
||||
|
положения по отношению кдеснево- |
||||
|
му краю |
различают |
наддесневые |
||
|
(коронковые и маргинальные) и под- |
||||
|
десневые |
бляшки. |
На |
основании |
|
|
многочисленных исследований под- |
||||
|
десневую бляшку подразделяют на 2 |
||||
зубная бляшка |
части: связанную с зубом и связан |
||||
ную с эпителием. Бактерии из под- |
|||||
|
|||||
|
десневой бляшки, связанной с эпите |
||||
|
лием, могут легко проникать в соеди |
||||
|
нительную ткань десны и альвеоляр |
||||
|
ной кости (R.Saglie и соавт., 1982). |
||||
бактерии в |
Бактерии бляшки используют пи |
||||
соединительной |
тательные вещества пищи для обра |
||||
ткани |
|||||
бактерии на |
зования компонентов матрикса. Наи |
||||
более легко используются легкоус- |
|||||
альвеолярной- |
ваиваемые углеводы |
(сахароза, глю |
|||
кости |
|||||
|
коза), в меньшей мере — крахмал. |
||||
|
Некоторые виды бактерий бляшки |
||||
|
синтезируют из углеводов полисаха |
||||
Рис. 125. Схема воздействия зубной |
риды: декстраны и леваны, обладаю |
||||
бляшки на десну |
щие способностью адгезии к твердым |
||||
тканям зубов (R.Gibbons, 1969). Ско рость образования бляшки зависит от характера питания, гигиенического со стояния полости рта, свойств слюны, но в среднем для созревания бляшки не обходимо около 30 дней. По мере роста бляшка распространяется под десну, вызывая раздражение тканей пародонта, повреждение эпителия и развитие воспаления подлежащих тканей. Выделяемые микроорганизмами бляшки эндо- и экзотоксины оказывают токсическое действие на ткани пародонта, нару шают клеточный обмен, вызывают вазомоторные расстройства, сенсибилиза цию тканей пародонта и организма в целом.
Микроорганизмы бляшки в результате активного выделения разнообраз ных ферментов (гиалуронидаза, хондроитинсульфатаза, протеазы, глюкуронидаза, коллагеназа и др.) обладают выраженной протеолитическои активностью (Л.А.Хоменко, 1980). Эти ферменты способствуют развитию микроциркуляторных нарушений в пародонте, запускают ряд реакций воспаления, вызывают деполимеризацию гликозаминогликанов, белков тканей пародонта, в первую очередь коллагена. Такой механизм развития патологического процесса зани мает важное место в патогенезе заболеваний пародонта воспалительной и дис трофически-воспалительной природы (рис. 125, 126).
Со временем в зубной бляшке повышается концентрация неорганических веществ, и она становится матрицей для образования зубного камня. Фосфат кальция, преобладающий в бляшке, импрегнирует ее коллоидную основу, изменяя соотношение между гликозаминогликанами, микроорганизмами,
116

Рис. 126. Распространение воспалительного процесса в десне:
А - в межзубном промежутке; Б — с вестибулярной (язычной) стороны: I - из десны в альвео лярную кость; 2 - из кости в периодонт: 3 - из десны в периодонт
опущенным эпителием, лейкоцитами и пр. В зависимости от локализации по отношению к десневому краю различают надцесневой и поддесневой зубной камень. Минеральные компоненты (кальций, фосфор, магний, карбонаты, микроэлементы) наддесневого зубного камня слюнного происхождения, а поддесневого — из сыворотки крови. Примерно 75% из них составляет фос фат кальция, 3% карбонат кальция, остальное — фосфат магния и следы разных металлов. Чаще неорганическая часть зубного камня имеет кристаллическую структуру и представлена гидроксиапатитом и другими апатитами (H.T.Schroeder, H.U. Bambauer, 1966).
Органическую основу зубного камня составляет конгломерат протеинполисахаридного комплекса, десквамированных эпителиальных клеток, лей коцитов и различных видов микроорганизмов. Значительную часть составляют углеводы, представленные галактозой, глюкозой, глюкуроновой кислотой, протеины и аминокислоты (M.F.Little и соавт., 1966).
117
В строении зубного камня выделяют поверхностную зону бактериального налета без признаков минерализации, промежуточную зону с центрами крис таллизации и зону собственно зубного камня (Л.Т.Малышкина, 1979). Наличие большого количества бактерий в зубном камне объясняет его выраженное сен сибилизирующее, протеолитическое и токсическое действие.
Зубной камень оказывает (особенно поддесневой) выраженное механи ческое повреждающее действие на пародонт, способствует развитию местного С-гиповитаминоза. В его составе обнаружены окислы металлов (ванадия, свинца, меди и пр.), оказывающие выраженное токсическое действие на паро донт (А.П.Грохольский, 1965). На поверхности зубного камня всегда имеется определенное количество неминерализованных бляшек, которые являются важнейшими раздражителями тканей пародонта и во многом определяют характер патогенного действия зубного камня. Механизм повреждающего дей ствия зубного камня на пародонт в значительной мере связан с действием ми крофлоры, содержащейся в нем. Выявлена высокая протеолитическая актив ность зубного камня (Л.А.Хоменко, 1980), что, вероятно, обусловлено фермен тативными свойствами микрофлоры. Это способствует развитию микроциркуляторных нарушений в пародонте и вызывает деструкцию соеди нительной ткани.
Существует несколько теорий образования зубного камня. Согласно физи ко-химической теории, коллоиды слюны поддерживают перенасыщенное содержание кальция и фосфора в слюне. При застое слюны изменяется состо яние коллоидов, что приводит к выпадению этих солей в осадок; процесс зна чительно ускоряется при снижении рН слюны, выделении аммиака микроор ганизмами зубных бляшек. Согласно энзиматической теории, неорганические фосфорные радикалы, вызывающие выпадение кальция в осадок, освобожда ются при гидролизе фосфорных компонентов пищи и слюны ферментами микроорганизмов и слюны (I.D.Mandel и соавт., 1957; W.F.Neuman, M.W.Neuman, 1958; B.H.Wasserman и соавт., 1958; I.D.Mandel, 1974).
Травматическая окклюзия. При пережевывании пищи зубы и соответ ственно пародонт подвергаются действию значительной жевательной нагруз ки. Жевательные мышцы человека способны развить суммарную силу, которая достигает 4000 Н (ньютон). Учитывая относительно небольшую поверхность режущих краев и жевательных поверхностей зубов, на них действует огромное жевательное давление. Оно передается на волокна периодонта, кость альвео лярного отростка, контрфорсы челюсти, связки, височно-нижнечелюстные суставы и др. Эти анатомические образования приспособлены к восприятию такой перемежающейся нагрузки: она способствует улучшению их крово- и лимфообращения, обеспечивая нормальную трофику и обмен веществ в их тканях. При отсутствии подобной нагрузки начинается атрофия опорноудерживающего аппарата зубов, в первую очередь тканей пародонта.
С другой стороны, при значительной перегрузке также могут возникнуть патологические изменения в тканях пародонта. Пародонт может практически без изменений выдержать довольно сильную кратковременную перегрузку. Но более вредное воздействие оказывает меньшая по силе, но длительно
118
