

Министерство образования и науки РФ
Федеральное государственное бюджетное образовательное учреждение
высшего профессионального образования
«Ульяновский государственный университет»
Институт медицины, экологии и физической культуры
Медицинский факультет имени Т. З. Биктимирова
М.В. Марковцева, м.А. Визе-Хрипунова, с. М. Шаршова
Актуальные вопросы хронических лейкозов
Электронное учебно-методическое пособие
Ульяновск
2017
ББК 54.11
УДК 616-00:616.411
Издаетсяпо решению Ученого совета Института медицины, экологии и физической культуры Ульяновского государственного университета
Рецензенты:
Хохлов М.П., к.м.н., доцент кафедры семейной медицины и постдипломного образования
Есефьева Н.Б., главный внештатный гематолог Ульяновской области, зав. гематологическим отделением ГУЗ "Ульяновская областная клиническая больница"
Актуальные вопросы хронических лейкозов: учебно-методическое пособие для студентов старших курсов, клинических ординаторов, врачей / М.В. Марковцева, М.А. Визе-Хрипунова, С.М. Шаршова. – Ульяновск: УлГУ, 2017. – 33 с.
Учебно-методические пособие раскрывает основные моменты патогенеза, особенности клинической картины, диагностики, современных методов лечения хронического миелолейкоза и хронического лимфолейкоза. Предназначено для студентов старших курсов медицинских ВУЗов, ординаторов, терапевтов, врачей общей практики.
ББК 54.11
УДК 616-00:616.411
Оглавление
Введение 3
Понятие Хронического миелолейкоза 4
Патогенез Хронического миелолейкоза 4
Клиническая характеристика Хронического миелолейкоза 6
Лечение Хронического миелолейкоза 10
Задания по теме 12
Понятие Хронического лимфолейкоза 17
Патогенез Хронического лимфолейкоза 17
Клиническая характеристика Хронического лимфолейкоза 17
Лечение Хронического лимфолейкоза 26
Задания по теме 28
Список литературы 32
Введение
Проблема хронических лейкозов с каждым годом становится все более актуальной. Связано это с ростом онкологических заболеваний в целом, как в России, так и во всем мире. Эта группа заболеваний влечет за собой сложное, нередко дорогостоящее лечение, несмотря на которое инвалидизация и смертность от соответствующих нозологий все еще остаются высокими. Успех реабилитации на фоне этих нозологий напрямую зависит от времени постановки диагноза. В связи с этим, на этапе первичной врачебной помощи хронические лейкозы должны быть диагностированы в наиболее ранние сроки. В современных условиях часто приходится констатировать факт несвоевременной диагностики гематологической патологии. Именно поэтому следует крайне внимательно относиться к тем неспецифическим симптомам, которые появляются у пациентов в дебюте хронических лейкозов. В данной работе мы преследуем цель подготовки студентов старших курсов, ординаторов к работе с пациентами хроническими лейкозами, раскрываем особенности диагностики и дальнейшего ведения этих пациентов.
Понятие Хронического миелолейкоза
Хронический миелолейкоз (ХМЛ) - заболевание крови опухолевой природы, субстратом которого являются гранулоциты, преимущественно нейтрофилы. Заболеваемость ХМЛ составляет 1-1,5 случая на 100 000 населения в год (15-20% от всех случаев гемобластозов у взрослых). Болеют преимущественно люди среднего возраста: пик заболеваемости приходится на возраст 30-50 лет, около 30% составляют больные старше 60 лет. У детей ХМЛ встречается редко, составляя не более 2-5%о от числа всех лейкозов. Мужчины болеют несколько чаще женщин (1:1,5).
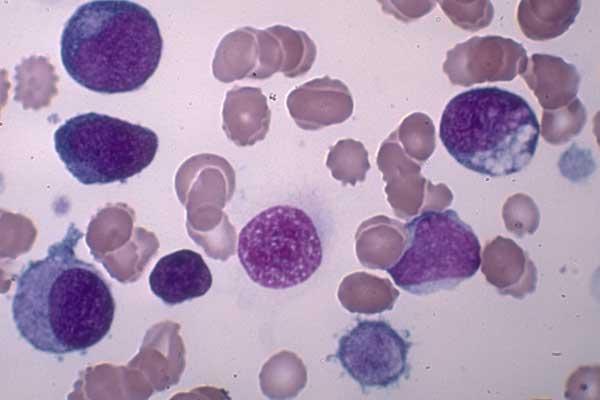
Рисунок 1. Мазок крови при ХМЛ.
Патогенез Хронического миелолейкоза
Как и подавляющее большинство других лейкозов, хронический миелоидный лейкоз возникает в результате приобретенного (т. е. не врожденного) повреждения хромосомного аппарата одной стволовой клетки костного мозга. Специфической для данной формы лейкоза является патологическая хромосома из 22-й пары с укороченным длинным плечом, называемой филадельфийской (Ph) хромосомой. Впервые такая хромосома была обнаружена в университете штата Пенсильвания в г. Филадельфия, и поэтому ее назвали филадельфийской.
Уже после открытияфиладельфийской хромосомы было установлено, что
утраченный участок хромосомы 22 в большинствеслучаев соединяется с
хромосомой 9. В свою очередь определенный участок хромосомы 9 соединяется схромосомой 22 (рисунок 2). Этот процесс называют сбалансированной транслокацией, поскольку в транслокации участвуют практически равные фрагменты хромосом 9 и 22.
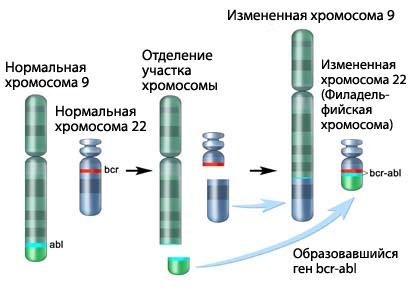
Рисунок 2. Механизм образования Ph-хромосомы.
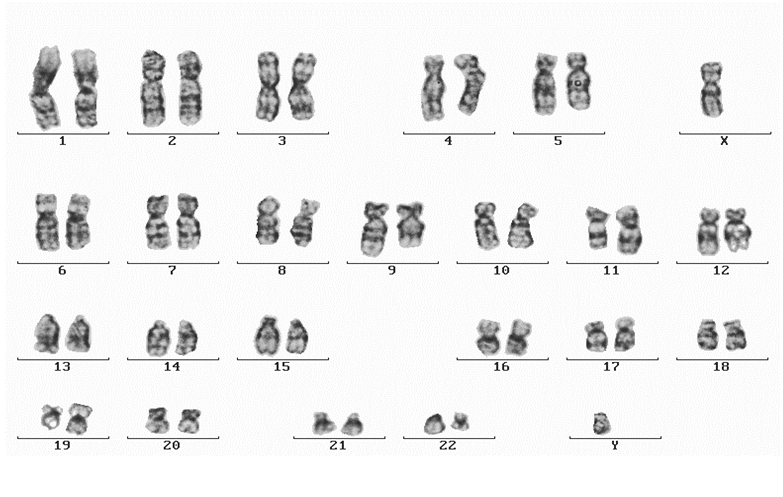
Рисунок 3. Филадельфийская хромосома (Ph+) транслокация t(9;22)
Следует отметить, что филадельфийская хромосома присутствует в 95% случаев ХМЛ и может обнаруживаться не только в клетках-предшественниках гранулицитарного ряда, но также и в самих гранулоцитах, моноцитах, эритроцитах и даже мегакариоцитах. На оставшиеся 5% приходятся варианты заболевания, в которых выявить Ph-хромосому не удается.
Точная причина изменения хромосом у пациентов с ХМЛ пока неизвестна. Скорее всего, происходит случайный обмен генетическим материалом между хромосомами, которые на определенной стадии жизни клетки расположены в непосредственной близости друг от друга.
Остается спорным вопрос о влиянии на заболеваемость ХМЛ таких факторов, как малые дозы радиации, слабое электромагнитное излучение, гербициды, инсектициды и т. д. Достоверно доказано увеличение частоты развития ХМЛ у лиц, подвергшихся воздействию ионизирующей радиации. Среди химических агентов связь с возникновением ХМЛ установлена только для бензола и иприта.
Клиническая характеристика Хронического миелолейкоза
Морфологически принято выделять две стадии хронического миелолейкоза: развернутую (моноклоновую доброкачественную) и терминальную (поликлоновую злокачественную). В первой стадии склонность к нерегулируемому росту обнаруживает в первую очередь гранулоцитопоэз. Поэтому клеточный субстрат в этой стадии представлен в основном созревающими и зрелыми гранулоцитами, преимущественно нейтрофильными. При исследовании общего анализа крови обнаруживается лейкоцитоз с регенераторным сдвигом влево, другие ростки могут не реагировать на процесс, либо наблюдается легкая нормохромная анемия, тромбоцитопения. В терминальной стадии способность к опухолевому росту ярко проявляется, как правило, со стороны всех трех ростков миелопоэза. Поэтому наряду с изменениями лейкрцитарного ростка присоединяются явления выраженной анемии и тромбоцитопении. При этом миелоидная гиперплазия при хроническом миелолейкозе наблюдается не только в костном мозге, но также в селезенке, печени, лимфоузлах и других органах.
Клинически хронический миелолейкоз подразделяют на три стадии: I — начальную, II — выраженных клинических проявлений (развернутую) и III — терминальную (бластный криз).
В начальной стадии больные жалоб не предъявляют, трудоспособность их сохранена, изменений функций внутренних органов не наблюдается; заболевание нередко выявляется при случайном исследовании крови, где обнаруживают незначительный лейкоцитоз со регенераторным, либо гипорегенераторным сдвигом влево.
Во II стадии, в связи с прогрессированием лейкемического процесса, появляются симптомы интоксикации (слабость, повышенная потливость, боль в суставах и костях), геморрагического синдрома (кожные проявления - петехии и экхимозы, а также кровоточивость слизистых). Увеличиваются селезенка и печень. Первая на ощупь плотная, иногда занимает всю левую половину брюшной полости. Вследствие растяжения капсулы больные ощущают постоянную тупую боль, принимающую более острый характер при развитии в селезенке инфарктов или периспленита, о котором свидетельствует появление шума трения брюшины. Отмечается болезненность при поколачивании грудины (стерналгия). Нередко присоединяется вторичная инфекция в виде очаговой пневмонии, связанной с развитием ателектазов в нижних отделах легких вследствие сдавления последних увеличенными печенью и селезенкой, а также экссудативного плеврита, обусловленного распространением воспалительного процесса с капсулы селезенки на плевру. В редких случаях возможны лейкемические инфильтраты в легких, симулирующие пневмонию. На фоне лейкозного процесса может развиться туберкулез, который принимает иногда диссеминированный характер. Появляются признаки дистрофических изменений миокарда. Поражение пищеварительной системы проявляется диспепсическими явлениями и болью в животе, что обусловлено кровоизлияниями и изъязвлениями слизистой оболочки пищевого канала. Возможно развитие пиелита или раздражение канальцевого аппарата почек с появлением протеинурии и цилиндрурии. В осадке мочи отмечается большое количество мочекаменных солей в связи с усиленным распадом лейкоцитов, иногда наблюдается почечная колика.
Терминальная стадия хронического миелолейкоза характеризуется выходом патологического кроветворения за пределы костного мозга, селезенки и печени, появлением лейкемид, лейкозной инфильтрации мозговых оболочек и других органов, резким истощением и развитием различных осложнений - анемии, тромбоцитопении с кожно-геморрагическим синдромом, присоединением, ввиду иммунологической недостаточности, различных инфекций, а также глубокой интоксикацией организма.
Изменения крови на ранних стадиях заболевания характеризуются незначительным лейкоцитозом (10— 10,5 Г/л) и сдвигом лейкограммы влево, чаще до миелоцитов (регенераторного типа). Увеличивается содержание базофильных гранулоцитов, часто сочетающееся с гиперэозинофилией — эозинофильно-базофильная ассоциация. Красная кровь в начальной стадии заболевания без особых отклонений от нормы.
ПРИМЕР ОБЩЕГО АНАЛИЗА КРОВИ
Гемоглобин 122 г\л
Эритроциты 3,6*1012/л
Тромбоциты 318*109/л
Лейкоцитов 17,5*109/л
Метамиелоциты (норма - ) 5%
Палочкоядерные нейтрофилы (норма 1-6%) 10%
Сегментоядерные нейтрофилы (норма 47-72%) 62%
Базофилы (норма 0-1%) 3%
Эозинофилы (норма 0,5-5%) 5%
Лимфоциты (норма 18-37%) 12%
Моноциты (норма 3-11%) 3%
СОЭ 22 мм\ч
По мере генерализации лейкемического процесса общее количество лейкоцитов нарастает, достигая порой нескольких сотен тысяч, со сдвигом лейкограммы влево до промиелоцитов и миелобластов (гиперрегенераторного типа). В терминальной стадии анемия и тромбоцитопения резко выражены, в крови появляются в большом количестве бластные клетки (миелобласты, недифференцируемые бласты, а иногда монобласты и эритробласты), т. е. развивается бластный криз. Количество зрелых гранулоцитов значительно уменьшается, прогрессирует анемия, которая является показателем тяжести течения лейкемического процесса. Постепенно снижается количество тромбоцитов. При исследовании костного мозга также отмечается резкое его омоложение, преобладание в миелограмме бластных элементов.
ПРИМЕР ОБЩЕГО АНАЛИЗА КРОВИ
Гемоглобин 72 г\л
Эритроциты 1,8*1012/л
Тромбоциты 118*109/л
Лейкоциты 135,2*109/л
Бласты (норма - ) 10%
Миелоциты( норма - ) 12%
Метамиелоциты (норма - ) 15%
Палочкоядерные нейтрофилы (норма 1-6%) 10%
Сегментоядерные нейтрофилы (норма 47-72%) 33%
Базофилы (норма 0-1%) 2%
Эозинофилы (норма 0,5-5%) 7%
Лимфоциты (норма 18-37%) 11%
Моноциты (норма 3-11%) 4%
СОЭ 32 мм\ч
Диагноз хронического миелолейкоза в классических случаях не представляет затруднений. Трудности обычно возникают в начальном периоде заболевания, когда еще нет четких лейкемических изменений крови и выраженных признаков системной метаплазии в органах.
Дифференциальный диагноз следует проводить с лейкемоидной реакцией миелоидного типа, возникающей при различных инфекциях (сепсисе, туберкулезе), а также при метастазах рака в костный мозг. Опорными диагностическими критериями для хронического миелолейкоза являются следующие: наличие анемии и тромбоцитопении, не свойственной лейкемоидной реакции; увеличение количества базофильных и эозинофильных гранулоцитов в лейкограмме; данные миелограммы, которая при миелолейкозе характеризуется увеличением количества миелоцитов и резким сдвигом влево, тогда как при лейкемоидной реакции миелограмма мало изменена; динамика картины крови (лейкемоидная реакция обычно исчезает с устранением вызвавшей ее причины, в то время как изменения в крови при миелолейкозе неуклонно прогрессируют).
В период бластного криза дифференциальную диагностику необходимо проводить с острым лейкозом. Длительность течения процесса, а также степень метаплазии в органах в этих случаях не являются решающими критериями, если учитывать, с одной стороны, возможность раннего обострения хронического лейкоза, когда возникают известные трудности в определении времени возникновения и длительности течения заболевания, а с другой — наличие форм острого лейкоза, протекающих со значительным увеличением печени и селезенки. В подобных случаях опорными пунктами дифференциальной диагностики являются некоторые отличия в картине крови: наличие при хроническом миелолейкозе промежуточных форм между бластными элементами и зрелыми гранулоцитами (промиелоцитов, миелоцитов, метамиелоцитов), в то время как для острого лейкоза характерен лейкемический провал; наличие эозинофильно-базофильной ассоциации, отсутствующей при остром лейкозе.
Лечение Хронического миелолейкоза
Для лечения ХМЛ в хронической фазе традиционно используется ряд лекарств, которые тормозят развитие болезни, хотя и не приводят к излечению. Так, бусульфан и гидроксимочевина (гидреа) позволяют в течение некоторого времени контролировать уровень лейкоцитов крови, а использование альфа-интерферона (иногда в комбинации с цитарабином) в случае успеха существенно замедляет развитие болезни. Определенное клиническое значение эти лекарства сохранили до сих пор, но сейчас есть намного более действенные современные препараты.
Специфическим средством, позволяющим целенаправленно «нейтрализовать» результат генетической поломки в клетках при ХМЛ, является иматиниб (гливек); этот препарат существенно эффективнее более ранних средств и лучше переносится. Иматиниб позволяет резко увеличить продолжительность и повысить качество жизни больных. Большинство больных должны принимать гливек постоянно с момента установления диагноза: прекращение лечения связано с риском рецидива, даже если уже была достигнута клинико-гематологическая ремиссия.
Лечение гливеком проводится амбулаторно, лекарство принимается в виде таблеток. Ответ на лечение оценивается на нескольких уровнях: гематологический (нормализация клинического анализа крови), цитогенетический (исчезновение или резкое уменьшение количества клеток, где цитогенетическим анализом обнаруживается филадельфийская хромосома) и молекулярно-генетический (исчезновение или резкое уменьшение количества клеток, где при проведении полимеразной цепной реакции удается обнаружить химерный ген BCR-ABL.
Именно гливек является основой современной терапии ХМЛ. Постоянно разрабатываются также новые мощные лекарства для больных с непереносимостью или неэффективностью терапии иматинибом. В настоящее время существуют препараты дазатиниб (спрайсел) и нилотиниб (тасигна), которые способны помочь значительной части таких больных.
Сложен вопрос о лечении бластного криза, так как болезнь на этой стадии уже плохо поддаётся терапии. Возможны различные варианты, включая и подходы, аналогичные индукционной терапии при остром лейкозе.
Кроме лекарственной терапии ХМЛ, могут понадобиться также вспомогательные процедуры. Так, при очень высоком уровне лейкоцитов, когда их агрегация внутри сосудов и повышенная вязкость крови препятствуют нормальному кровоснабжению внутренних органов, может применяться частичное удаление этих клеток с помощью процедуры афереза (лейкафереза).
К сожалению, как уже упоминалось, в ходе терапии гливеком и другими лекарственными препаратами часть клеток с генетической поломкой может сохраняться в костном мозге (минимальная остаточная болезнь), а это означает, что полное излечение не достигнуто. Поэтому молодым пациентам с ХМЛ при наличии совместимого донора, особенно родственного, в ряде случаев бывает показана трансплантация костного мозга– несмотря на риски, связанные с этой процедурой. В случае успеха трансплантация приводит к полному излечению ХМЛ.
Прогноз Прогноз при ХМЛ зависит от возраста больного, количества бластных клеток, ответа на терапию и других факторов. В целом новые лекарства, такие как иматиниб, позволяют на много лет увеличивать продолжительность жизни большинствапациентов при существенном повышении ее качества.
При аллогенной трансплантации костного мозга есть существенный риск посттрансплантационных осложнений (реакция «трансплантат против хозяина», токсическое воздействие химиотерапии на внутренние органы, инфекционные и другие проблемы), но в случае успеха наступает полное выздоровление.
