
Климанов Дозиметрическое планирование лучевой 2007
.pdf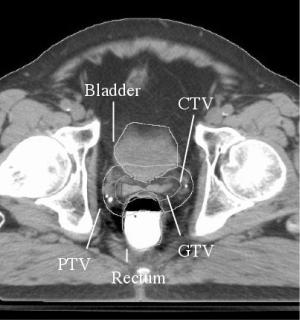
Рис. 3.1. . Контуры GTV, CTV, PTV и органов риска (Bladder – мочевой пузырь
иRectum – прямая кишка) на срезе от КТ при планировании облучения простаты
1.1.Контур тела
Существует много устройств для определения контуров тела. Простейшее – свинцовая проволока в пластиковой оболочке.
Наиболее точным из механических устройств является пантограф, в котором для измерения внешнего контура используется специальный подвижный щуп, связанный с самописцем. В более поздних разработках применяются оптические и ультразвуковые методы. Наиболее универсальным устройством, определяющим как внешние контуры, так и внутреннюю структуру тела пациента, является компьютерный рентгеновский томограф (КТ). При определении контуров важно учитывать следующие моменты:
91
•контур необходимо измерять в той же позиции, в какой производится облучение, поэтому лучшее место для этого – стол симулятора;
•линия, представляющая плоскость стола, должна четко указываться в контуре для установки углов падения пучков;
•на контуре должны отмечаться метки костей и точки входа пучков;
•в ходе курса облучения необходима проверка контуров;
•при значительном изменении толщины тела в пределах поля облучения необходимо измерение контуров в нескольких плоскостях.
1.2.Внутренние структуры
Для получения данных о внутренних структурах применяются следующие устройства и методы: рентгенодиагностическая аппаратура, поперечная томография, компьютерная рентгеновская томография, ядерно-магнитный резонанс (ЯМР), ультразвук и позитронная томография. Изображения, получаемые в традиционной рентгеновской диагностике, не выявляют многих мелких деталей так как:
•проектирование трехмерной анатомической информации на двумерный приемник затушевывает различия в прохождении X- лучей через трехмерные структуры тела;
•традиционные средства визуализации изображений в рентгенодиагностике (рентгеновские пленки, флуоресцентные экраны, усиливающие экраны) неспособны разрешить разницу в интенсивности падающего на них излучения порядка нескольких процентов;
•широкие пучки X-лучей, применяемые при рентгенодиагностике, создают много рассеянного излучения, которое мешает выявлению мелких деталей.
Отмеченные недостатки существенно смягчаются в современной рентгеновской компьютерной томографии (КТ). Поэтому в настоящее время КТисследования пациентов приобрели статус обязательных в онкологических клиниках.
Реконструкция изображения в томографии представляет сложный математический процесс. В процессе реконструкции при КТ генерируются CT-числа, которые связаны с коэффициентами ослабления. Нормализованные КТ-числа (-1000 для воздуха и + 1000 для кости) называют числами Хаунсфильда (Hounsfield):
92
H = µtissue −µwater 1000 ,
µwater
где µ – линейный коэффициент ослабления.
Хотя КТ-числа коррелируют с электронной плотностью, эта связь не является линейной во всем диапазоне плотностей. Нелинейность вызывается атомным номером тканей. На рис. 3.2 видно, что связь линейна между легкими и мягкой тканью и нелинейна между мягкой тканью и костью.
Информация от КТ очень полезна в двух аспектах:
а) очерчивание объема мишени и окружающих структур в отношении внешних контуров;
б) количественные данные (распределение ρe) для определения поправок на гетерогенность ткани.
С практической точки зрения первый аспект более важен, чем второй. Даже поправку на гетерогенность для пучков мегавольтного излучения можно выполнить с приемлемой точностью, используя литературные данные по электронной плотности органов и КТ
–поперечные сечения для определения протяженности негомогенности. Авторитетные медицинские физики утверждают [19]: «Наиболее серьёзные ошибки в расчете дозовых распределений вызываются неточным очерчиванием геометрических контуров тканевых негомогенностей. Менее суровые ошибки в дозовых расчетах вызываются использованием неточных относительных электронных плотностей для негомогенностей при условии точного внешнего контура».
2.Симулирование и проверка облучения
2.1. Симулирование (имитация) лучевой обработки
Перед процедурой облучения рекомендуется проводить как бы его репетицию на специальном устройстве – симуляторе. Симулятор – это аппарат с диагностической рентгеновской трубкой, который копирует облучающее устройство в плане геометрических, механических и оптических свойств, и имеет радиографическую и флуоресцентную систему. Главная функция симулятора – отображение полей облучения с целью аккуратного обозначения объема
93
мишени для уменьшения облучения нормальных тканей. Выполнение процедуры симулирования позволяет, в частности, провести:
КТ - числа
500
головка бедра
300
100 |
{ |
|
|
} кровь |
|
-100 |
|
|
|
}подкожный жир |
|
|
|
|
|||
|
|
|
|||
|
|
|
|
|
|
-300
-500
-700
}легкие
-900
0 |
1.0 |
1.5 |
0.5 |
ρе ρH2O
ρH2O
Рис. 3.2. Типовая зависимость чисел Хаунсфильда от электронной плотности для разных видов тканей и органов.
-определение позиции пациента при облучении;
-идентификацию объемов мишени и ОР;
-определение и верификацию геометрии облучения;
-генерацию симуляционных рентгенограмм для каждого пучка, используемого при облучении, с целью сравнения их с контрольными снимками (англ.“film ports” – пленочные порты) во время облучения пациента;
-получение данных о пациенте необходимых для планирования.
94
С помощью радиографической визуализации внутренних органов можно проводить корректное позиционирование полей и защитных блоков относительно внешней разметки.
Необходимость в симуляторах связана со следующим:
-геометрическое соответствие между радиационным пучком и внешней и внутренней анатомией пациента не может быть сдублировано на обычном рентгеновском аппарате;
-хотя локализация поля и определяется на контрольном снимке (пленочном порте), качество радиографии является неважным для фотонов высокой энергии;
-локализация поля – времязатратный процесс, который существенно уменьшает эффективность использования терапевтических машин;
-во время симуляции можно решить непредвиденные проблемы укладки пациентов или техники облучения, экономя время зала облучения.
При отсутствии в клинике специализированного симулятора процедуры симуляции можно выполнить и непосредственно на самом облучателе, используя устройства для выполнения контрольных снимков (пленочные порты). Однако такой вариант не позволяет решить многие задачи и является экономически невыгодным.
Большие перспективы открываются перед компьютерными системами виртуальной симуляции, использующими информацию от КТ.
Эти перспективы связаны с возможностью создавать при помощи программной обработки КТ-данных синтетические цифровые рентгенограммы (ЦР) пациента для произвольных геометрий (рис. 3.3). Такие ЦР получаются путем лучевого анализа от точки виртуального источника излучения через КТ-данные пациента к виртуальной плоскости пленочного детектора. Сумма коэффициентов ослабления вдоль определенного луча дает количественный аналог оптической плотности радиографической пленки. Такие суммы вдоль множества лучей от виртуального источника затем визуализируются в соответствующей позиции на виртуальной пленке.
В настоящее время возможности виртуальной симуляции активно используются для получения изображений с точки зрения пучка, т.е. от источника через пациента. В английской литературе этот прием называется “Beam’s eye view ” (BEV), в отечественной литературе часто используется термин «вид в пучке».
95
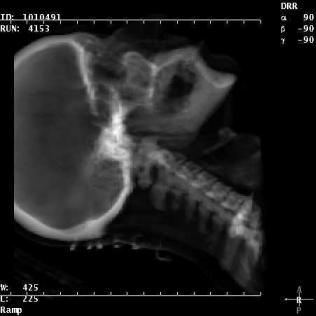
Рис. 3.3. Рентгенограмма реконструированная в цифровом виде
Отметим следующие особенности BEV:
•BEV является проекцией осей пучка, границ поля и выделенных структур через пациента на соответствующую виртуальную плоскость пленки;
•BEV часто накладывается на соответствующую ЦР (цифровую рентгенограмму), создавая таким образом синтетическое симуляционное изображение;
•форма поля определяется как по отношению к анатомии, визуализированной на ЦР, так и по отношению к выделенным структурам, проектируемым с помощью BEV ( рис. 3.4).
2.2. Верификация (проверка) облучения
Верификация (проверка) лучевого лечения включает:
• штатные порты машины (пленочные порты или “on line” визуализационные системы) и сравнение их с симуляционной радиографией или с ЦР;
96
• проведение “in vivo” дозиметрии с помощью диодов, термолюминесцентных дозиметров и других детекторов.
Рис. 3.4. Цифровая рентгенограмма с наложением проекции от источника ( beam’s eye view) для бокового поля для пациента с опухолью простаты
Чаще всего для верификации применяются пленочные порты. Пленочный порт представляет собой пленку с эмульсией, которая располагается в зоне пучка за пациентом. Главная цель пленочного порта – верификация облучаемого объема в реальных условиях лучевой обработки. Хотя качество изображения мегавольтных пучков на пленочном порте хуже, чем с помощью диагностической или
97
симуляционной пленки, эта процедура является в клиниках обязательной, так как выполняет роль официальной записи.
В настоящее время получают распространение электронные портальные системы, использующие флуоресцентные экраны и видеокамеры, регистрирующие изображение, матричные ионизационные и кремниевые детекторы (англ. electronic portal).
3. Поправки на нерегулярность контуров
До сих пор мы рассматривали дозовые распределения, полученные в стандартных условиях, которые включают гомогенную тканеэквивалентную среду единичной плотности и нормальное падение пучка на плоскую поверхность. Реальные же условия лучевого лечения сильно отличаются от стандартных. Поэтому важным этапом дозиметрического планирования является введение поправок на негомогенность тела пациента, нерегулярность формы контуров пациентов и наклонное падение пучков. Ниже рассматриваются методики расчета поправок на нерегулярность контуров, описанные в работе [6].
3.1. Метод эффективного РИП ( SSD)
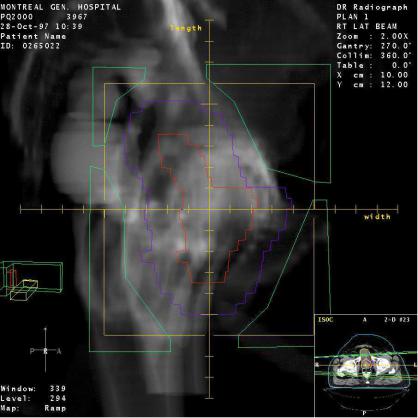
Пусть SS – нерегулярный контур (рис.3.5). Необходимо определить процентную дозу в т.А относительно Dmax в точке Q при наличии дефицита ткани h над точкой А.
Так как Р% не быстро меняется с РИП (когда РИП велико), относительное глубинное дозовое распределение вдоль линии, соединяющей источник и т.А, не изменится, если изодозовую карту опустить на расстояние h и установить на позицию S’ – S’. Предполагая, что пучок падает на плоскую поверхность S’–S’, получаем:
DA = Dmax′ P′,
где P′– процентная доза в т.А относительно Dmax′ в точке Q′.
Пусть Рcorr – процентная доза в т. А относительно Dmax в т. Q. Тогда:
DA=Dmax·Pcorr .
Отсюда
98
′ |
|
′ |
|
|
Dmax |
||
Pcorr = P |
|
|
. |
|
|||
|
|
Dmax |
|
Но так как вследствие перемещения дозовой карты SSD увеличилось на h, то
|
′ |
|
|
|
SSD + dm |
2 |
|
|
|
Dma x |
= |
|
|
|
|
||
|
|
|
|
|
. |
|
||
|
Dmax |
|
|
|
||||
|
|
SSD + dm + h |
|
|||||
Следовательно |
|
|
|
|
|
2 |
|
|
|
|
′ |
|
|
SSD + dm |
|
|
|
|
|
|
|
|
|
|
||
Pcorr = P |
|
|
|
|
. |
(1) |
||
|
|
|||||||
|
|
|
|
SSD + h + dm |
|
|||
Таким образом метод эффективного РИП состоит в перемещении изодозовой карты вниз на величину дефицита ткани, определении процентной дозы в т.А и умножении на фактор обратных квадратов.
Такая же методика применяется, когда над т. А имеется избыток ткани. Изодозовая карта перемещается вверх на величину h и в формуле (1) h берется со знаком «–».
3.2. Метод отношения ткань-воздух (или ткань – максимум)
Метод основан на принципе, что ОТВ (TAR) и ОТМ (TMR) не зависят от РИП (SSD). Поправочный фактор для точки А рассчитывается из выражения:
CF = |
T (d,rA ) |
, |
T (d + h,r ) |
||
|
A |
|
где Т – или TAR, или TMR для размера поля в точке А, т.е. на расстоянии SSD+d+h от источника.
Таким образом, если нескорректированное значение процентной дозы в т.А с поверхностной линией изодозовой карты при S′′- S′′равно P′′, то скорректированное значение равно:
Pcorr = P′′ CF .
99
Рис. 3.5. К определению поправки на нерегулярность контура [6]
3.3. Метод сдвига изодоз
Предыдущие методы удобны для расчета в отдельных точках. Однако при ручном планировании желательно корректировать дозовое распределение как целое. Пусть линия S – S является контуром пациента на планшете, а S′- S′след плоской поверхности, проходящей через точку пересечения центральной оси с контуром (рис. 3.6). С линии S′- S′ проводятся через 1 см вертикальные линии, параллельные центральной оси. На эту сетку накладывается стандартная изодозовая карта. Отмечается P% на центральной оси. На каждой линии сетки изодозовая карта сдвигается верх или вниз в зависимости от того, избыток или недостаток ткани вдоль данной линии по сравнению с центральной осью на величину k•h, где k<1.
Значения k приводятся в табл. 3.1. После отметки изодозовых позиций вдоль каждой линии через них проводится новая изодозовая кривая. Фактор «k» зависит от качества пучка, размера поля и
100
