
51-120
.pdf-лечение должно быть комплексным, воздействующим на все звенья патогенеза;
-лечение должно быть этиотропным, учитывающим вид и свойства возбудителя;
-лечение должно проводится с учетом стадии процесса;
-лечение должно проводится с учетом особенностей организма больного.
Комплекс лечебных мероприятий включает методы воздействия непосредственно на инфекционный очаг — местное лечение и на весь организм больного – общее лечение.
94. Фурункул. ЭПКЛ. Особенности клинического течения фурункула лица. Понятие о фурункулезе.
Фурункул (furunculus) - острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной жировой клетчатки. Наиболее частой локализацией фурункулов являются задняя поверхность шеи, предплечья, тыльная сторона кисти, лицо, бедро. Появление двух и более фурункулов свидетельствует о фурункулёзе. В возникновении фурункулов играют роль микротравмы, например расчёсы кожи при заболеваниях, сопровождающихся зудом.
Этиология и патогенез
Наиболее частым возбудителем фурункулёза является золотистый стафилококк, реже - другие гноеродные микробы. Предрасполагающими к развитию фурункула моментами являются ослабление организма, нарушение обмена веществ (чаще сахарный диабет), авитаминоз, кожные заболевания. Развитие фурункула начинается с образования гнойной пустулы: после распространения микрофлоры из волосяного мешочка в сосочковый слой кожи возникает воспалительный инфильтрат. В центре инфильтрата образуется очаг некроза (некротический стержень), вокруг него скапливается гной. После отторжения гноя и некротического стержня дефект кожи заполняется грануляциями с последующим образованием соединительной ткани.
Больные в начале заболевания жалуются на появление гнойничка (пустулы) или болезненного уплотнения в толще кожи. С нарастанием воспаления присоединяются жалобы на общее недомогание, повышение температуры тела, боль в области увеличивающегося уплотнения. Наиболее выраженную болезненность отмечают при локализации фурункула на участках кожи, плотно прилежащих к подлежащим тканям:
на волосистой части головы, затылке, наружном слуховом проходе, тыльной стороне пальцев.
Клинические проявления и диагностика
При осмотре больных в начале заболевания в области воспаления отмечают небольшой гнойничок (пустулу) с гиперемией кожи вокруг. Реже можно определить уплотнение в толще кожи и гиперемию кожи над уплотнением, гнойничок при этом отсутствует. По мере развития фурункула, нарастания воспаления образуется конусовидно возвышающийся над кожей инфильтрат диаметром 0,5-1,5 см, не имеющий чётких границ. Кожа над ним багрово-красного цвета. В центре инфильтрата появляется покрытый коркой участок размягчения, изпод корки выделяется небольшое количество гноя. После отхождения гноя в центре инфильтрата определяется участок ткани зелёного цвета - верхушка некротического стержня. С образованием некротического стержня количество гнойного отделяемого увеличивается, с гноем и кровью отделяется и стержень. В центре инфильтрата после отхождения стержня появляется довольно глубокая, умеренно кровоточащая ранка, которая быстро заполняется грануляциями и заживает через 2-3 дня с образованием втянутого рубца.
Иногда при осмотре на месте фурункула определяются шаровидная припухлость, размягчение, незначительное гнойное отделяемое. Это абсцедирующий фурункул, образовавшийся вследствие полного гнойного расплавления некротического стержня и нарушения оттока гноя.
Выявленные при осмотре больных на коже красные полосы, идущие от фурункула, свидетельствуют о присоединении лимфангиита, увеличение и болезненность при пальпации регионарных лимфатических узлов - о присоединении лимфаденита.
При локализации фурункула на лице (рис. 97) - верхней губе, веках, надбровных дугах - больные иногда жалуются на сильную головную боль, высокую температуру тела, которые являются признаками осложнения фурункула гнойным тромбофлебитом лицевых вен. Последний иногда сопровождается гнойным менингитом вследствие перехода воспаления по венам лица через глазную вену на кавернозный синус.
Присоединение таких симптомов болезни, как перемежающаяся лихорадка, потрясающий озноб, проливной пот, бред, помрачение сознания, бледность кожных покровов, указывает на возникновение сепсиса, а появление гнойников в других органах (метастатических абсцессов) подтверждает диагноз септикопиемии.
Лечение
Лечение фурункула консервативное. Больных следует предупредить о возможных серьёзных осложнениях при выдавливании фурункула, срезании пустулы бритвой, применении согревающих компрессов. В начале заболевания обрабатывают кожу 70% раствором этанола, 2% салициловым спиртом, проводят УВЧ-терапию. После вскрытия фурункула делают повязки с протеолитическими ферментами, гипертоническим раствором хлорида натрия, применяют УФ-облучение. После отхождения стержня накладывают мазевые повязки с эмульсией хлорамфеникола, мазью диоксометилтетрагидропиримидина. При осложнении фурункула лимфангиитом и лимфаденитом показана антибиотикотерапия.
Больные с фурункулом лица подлежат срочной госпитализации в хирургическое отделение, где проводят местное и общее лечение, включающее антибиотикотерапию. Больным назначают постельный режим, протёртую пищу.
При абсцедировании фурункула прибегают к хирургическому лечению - вскрытию абсцесса.

При рецидивирующих одиночных фурункулах и фурункулёзе необходимо специальное обследование больных, позволяющее выявить нарушения обмена веществ (сахарный диабет, авитаминоз). С целью повышения устойчивости организма к стафилококковой инфекции проводят иммунизацию стафилококковым анатоксином.
95. Карбункул. ЭПКЛ. Лимфангит (краткая характеристика).
Карбункул (carbunculus) - острое разлитое гнойно-некротическое воспаление нескольких волосяных мешочков и сальных желёз, сопровождающееся образованием общего инфильтрата и некрозом кожи и подкожной клетчатки вследствие тромбоза сосудов.
Этиология и патогенез
Наиболее частый возбудитель карбункула - золотистый стафилококк, реже - стрептококк, иногда - смешанная инфекция (стафилококк и стрептококк). Предрасполагающими к развитию карбункула моментами являются ослабление общей резистентности организма при отягчающих заболеваниях, гипо- и авитаминозах, болезнях обмена веществ (сахарном диабете).
Основная локализация карбункула - задняя поверхность шеи, затылок, верхняя и нижняя губа, спина, поясница. Заболевание начинается с появления инфильтрата, охватывающего несколько волосяных фолликулов и сальных желёз. Возникает расстройство кровообращения, обусловленное местным тромбозом сосудов, с образованием некроза кожи, подкожной клетчатки, иногда и глубжележащих тканей. Наряду с некрозом происходит гнойное расплавление тканей с выделением гноя через устья волосяных фолликулов. После отторжения образуется гнойная рана с глубоким дефектом тканей, заживление которой происходит вторичным натяжением.
Клинические проявления и диагностика
Больные жалуются на сильную боль, наличие болезненного инфильтрата, повышение температуры тела, озноб, недомогание, слабость, разбитость, потерю аппетита, головную боль. При сборе анамнеза уточняют возможное наличие сахарного диабета, авитаминоза, истощения.
При обследовании больных, кроме общих признаков гнойного воспаления (например, повышение температуры тела, учащение пульса), отмечается сине-багровая припухлость в области задней поверхности шеи, спины, поясницы, лица, реже - конечностей. В начале заболевания может быть несколько инфильтратов, которые затем сливаются между собой с образованием выраженной припухлости, возвышающейся над поверхностью кожи. Кожа над инфильтратом напряжённая, лоснящаяся, с наиболее интенсивной сине-багровой окраской в центре, она постепенно бледнеет по направлению к периферии. На поверхности инфильтрата определяется несколько гнойнонекротических пустул, которые в центре сливаются между собой с образованием обширного некроза кожи (рис. 98). Истончённый участок некроза прорывается в нескольких местах с образованием отверстий (симптом «сита»), из которых выделяется
Рис. 98. Карбункул лица.
гной. Инфильтрат плотной консистенции, резко болезнен, вокруг него - выраженный отёк тканей. Регионарные лимфатические узлы увеличены и болезненны (лимфаденит), реже возникает лимфангит.
При самостоятельном отторжении некротизировавшихся тканей в центре инфильтрата образуется большая полость, покрытая серо-зелё- ными некротическими тканями, с обильным отделением гноя.
Если при наблюдении за больным отмечаются увеличение отёка тканей, прогрессирование некроза, нарастание симптомов общей интоксикации (тахикардия, головная боль, слабость), присоединение потрясающего озноба, проливного пота, лимфангиита, лимфаденита, тромбофлебита, это следует расценивать как неблагоприятное течение карбункула, развитие флегмоны, сепсиса.
Особую опасность представляет карбункул лица из-за возможного развития менингита.
Карбункул следует дифференцировать с сибиреязвенным карбункулом, для которого характерны наличие геморрагического пузырька, отсутствие гнойного отделяемого, безболезненность инфильтрата, резко выраженный отёк тканей; образующаяся некротическая ткань чёрного цвета и окружена мелкими пузырьками с геморрагическим содержимым. В содержимом пузырьков находят сибиреязвенную палочку.
Лечение
Лечение карбункула в начальной стадии консервативное. Оно включает полный покой для поражённого органа. При карбункулах лица больным необходим постельный режим. Им запрещают разговаривать, назначают жидкую пищу. После обработки карбункула 70% раствором этанола накладывают асептическую повязку, назначают УВЧ-терапию. Парентерально вводят антибиотики, перорально - сульфаниламидные препараты длительного действия. При карбункулах у больных, страдающих сахарным диабетом, необходимы коррекция нарушений обмена веществ, тщательное проведение инсулинотерапии, что уменьшает развитие воспалительного инфильтрата и некроза.

Безуспешность консервативной терапии в течение 2-3 дней, нарастание некроза, гнойной интоксикации являются показанием для операции, которую выполняют под наркозом. Крестообразным разрезом рассекают инфильтрат до фасции и иссекают некротизированные ткани на всём протяжении, отделяя их от фасции, кожи, вскрывают гнойные затёки (рис. 99). Кровотечение при этом незначительное (сосуды в области воспалительного инфильтрата тромбированы), оно прекраща-
Рис. 99. Рассечение карбункула (а) и иссечение некротизированных тканей (б).
ется при введении в рану тампонов с гипертоническим раствором натрия хлорида или протеолитическими ферментами. На лице карбункул вскрывают линейным разрезом после его абсцедирования. В послеоперационном периоде лечение карбункула проводят по принципу лечения гнойных ран, для окончательного удаления некротических тканей применяют протеолитические ферменты.
При своевременно начатом лечении карбункула прогноз благоприятный, но у истощённых больных с тяжёлой формой сахарного диабета, а также при карбункуле лица не исключена возможность плохого исхода.
Лимфангит — воспаление лимфатических сосудов.
Лимфангит может развиться при воспалении кожи и слизистых оболочек и др., если инфекция распространяется с током лимфы по направлению к лимфатическим узлам. Возбудители процесса — стрептококки, стафилококки, кишечная палочка и др. — проникают из межтканевых щелей воспалённой области в отводящие поверхностные, а затем и глубокие лимфатические сосуды.
При лимфангите поражается вся стенка сосуда, в просвет его выпадают сгусткифибрина, что прерывает ток лимфы (имеет значение для отграничения воспаления). Лимфангит проявляется узкими красными полосами на коже. При некоторых формах в области полос развиваются уплотнение и болезненность. Одновременно повышается температура тела, появляется озноб, ухудшается общее самочувствие. При лимфангите глубоких сосудов наблюдаются отёк, болезненность. Хронический лимфангит характеризуется закупоркой лимфатических протоков с образованием отёков.
Ликвидация первичного очага, покой пораженной части тела, физиотерапевтические процедуры, компрессы, антибиотики. При хроническом лимфангите —физиотерапия, грязелечение, рентгенотерапия.
96. Абсцесс. ЭПКЛ. Лимфаденит (краткая характеристика).
Абсцесс (гнойник, abscessus) - отграниченное скопление гноя в различных тканях и органах вследствие гнойного расплавления тканей и образования полости (в отличие от эмпиемы, при которой скопление происходит в естественных полостях тела и полых органах).
Различают абсцессы клетчаточных пространств шеи, средостения, забрюшинного пространства, таза и органов (лёгкого, печени и др.). Подкожный абсцесс - ограниченное скопление гноя в подкожной клетчатке.
Этиология и патогенез
Возбудителями гнойной инфекции являются стафилококки - монокультура или в ассоциации с другими микроорганизмами (кишечной палочкой, стрептококком, бактероидами и др.).
Возбудитель инфекции чаще проникает извне (экзогенная инфекция), хотя возможна и эндогенная инфекция - проникновение из соседних или отдалённых органов, метастатические абсцессы при сепсисе. Причиной подкожного абсцесса может быть введение в ткани концентрированных растворов лекарственных веществ - 25% раствора сульфата магния, 50% раствора метамизола натрия и др. Развивающееся гнойное воспаление приводит к расплавлению тканей и иногда к некрозу и отторжению омертвевших тканей - секвестрации. Секвестры могут подвергаться в дальнейшем ферментативному расплавлению.
Полость абсцесса может быть как простой округлой формы, так и сложной, с многочисленными карманами. Стенки абсцесса вначале покрыты гнойно-фибринозными наложениями и обрывками некротизированных тканей. Затем по периферии абсцесса развивается зона воспаления, что приводит к формированию пиогенной мембраны, образованной соединительной тканью.
Возникшие в результате гнойного или асептического воспаления абсцессы имеют различный исход: спонтанное вскрытие с прорывом наружу (абсцесс подкожной жировой клетчатки, мышечный абсцесс, мастит, парапроктит и др.); прорыв и опорожнение гнойника в закрытые полости (брюшную, плевральную, полость суставов и т.д.) с развитием гнойных процессов (перитонита, плеврита, перикардита, артрита и т.д.). Возможен прорыв гнойника в полость органов, сообщающихся с внешней средой (полость кишки, мочевого пузыря и др.). Опорожнившаяся полость абсцесса при благоприятных условиях уменьшается в размерах, спадается и подвергается рубцеванию, при неполном
опорожнении процесс может перейти в хронический с образованием свища на месте прорыва гнойника.
Клинические проявления и диагностика
При поверхностно расположенных острых абсцессах отмечаются краснота, припухлость, боль, местное повышение температуры, нарушение функций, иногда определяется флюктуация. Воспалительные явления могут занимать различную площадь. Характер гноя, содержащегося в полости абсцесса (консистенция, цвет, запах), определяется видом возбудителя: зловонный запах, грязно-серый цвет гноя характерны для гнилостной флоры, густой жёлто-зелёный гной - для стафилококка, сине-зелёный цвет и сладковатый запах - для синегнойной палочки и т.д.
Общие клинические проявления абсцесса: повышение температуры тела от субфебрильной до высокой, общее недомогание, слабость, потеря аппетита, головная боль. В периферической крови - лейкоцитоз с нейтрофилёзом и сдвигом лейкоцитарной формулы влево, СОЭ увеличена.
Тяжёлое течение абсцесса с преобладанием явлений интоксикации может быть обусловлено как всасыванием токсичных продуктов из очага поражения (гнойно-резорбтивная лихорадка), так и развитием сепсиса
(см.Сепсис).
Абсцесс необходимо отдифференцировать от гематомы, кисты, распадающихся опухолей. Большое значение имеет диагностическая пункция: получение гноя позволяет, помимо установления диагноза в сомнительных случаях, провести бактериологическое исследование - выделение возбудителя и определение его чувствительности к антибиотикам.
При наличии газообразующей флоры в полости абсцесса может образовываться и скапливаться газ - газовый абсцесс. При перкуссии над областью абсцесса появляется тимпанический звук, на рентгеновских снимках в полости абсцесса определяется пузырёк газа и горизонтальный уровень жидкости под ним (наиболее часто это наблюдается при абсцессе, вызванном гнилостной инфекцией).
Лечение
Лечение абсцесса заключается во вскрытии, опорожнении и дренировании его полости. Не подлежат вскрытию холодные абсцессы туберкулёзной этиологии вследствие неизбежно возникающей при этом суперинфекции гноеродной микрофлорой. Сформировавшийся небольшой абсцесс с хорошо выраженной капсулой удаляют полностью.
Для вскрытия абсцесса выбирают кратчайший оперативный доступ с учётом анатомических особенностей и топографии органа. Нередко применяют метод вскрытия абсцесса по игле: первоначально пунктируют абсцесс, затем по игле рассекают ткани. При вскрытии гнойника по возможности подходят к нижнему его полюсу, чтобы создать хорошие условия для дренирования.
С целью уменьшения инфицирования оперативного поля по ходу вскрытия гнойника окружающие ткани тщательно изолируют марлевыми салфетками и, сделав небольшое отверстие в стенке абсцесса, удаляют гной электроотсосом. Аспирировав гной, разрез расширяют, полость абсцесса обследуют пальцем, разделяя имеющиеся перемычки, удаляют секвестры тканей. Следует избегать грубых манипуляций, нарушающих пиогенную мембрану. Полость абсцесса промывают антисептическим раствором, затем дренируют одним или несколькими резиновыми или полихлорвиниловыми трубками или вводят в неё марлевые тампоны, смоченные раствором протеолитических ферментов и антисептических средств. При недостаточном опорожнении гнойника через основной разрез делают дополнительный - контрапертуру. Лечение абсцесса после вскрытия проводят по принципу лечения гнойных ран.
Общее лечение включает укрепляющую терапию, переливания крови и плазмы, применение антибиотиков с учётом чувствительности микробной флоры, средств специфической терапии (иммунизация стафилококковым анатоксином, применение специфического γ-глобулина и др.).
Лимфаденит - острое или хроническое воспаление лимфатических узлов, чаще всего вследствие поступления с притекающей лимфой элементов, вызывающих воспалительную реакцию (микроорганизмов, их токсинов, продуктов тканевого распада, мельчайших инородных тел и т. д.).
Лимфаденит чаще наблюдается при острых, подострых и хронических воспалительных процессах (фурункул, язва, гнойная рана, свищи, кариес зуба и др.), реже при общих инфекционных заболеваниях. Лимфаденит обычно сопровождается увеличением лимфатических узлов, однако не всякое увеличение означает их воспаление. В некоторых случаях, особенно при множественном распространенном увеличении лимфатических узлов, при процессах, близких к бластоматозному росту, или при различных эндокринных заболеваниях, при "лимфатическом статусе" имеет место не лимфатический процесс, а переразвитие лимфаденоидной ткани узлов.
Острый лимфаденит
Острый лимфаденит начинается с боли в области пораженных регионарных узлов и их увеличения. При серозной и гиперпластической формах увеличенные лимфатические узлы хорошо прощупываются, болезненность их незначительна, общие явления могут отсутствовать или быть маловыраженными. При переходе процесса в нагноение боли увеличиваются, в области регионарного лимфатического узла появляется плотное болезненное уплотнение, повышается температура тела, исчезает аппетит. Малозаметная в начале заболевания покраснение и отек в этой области резко увеличиваются, контуры лимфатического узла утрачивают четкость, узел становится малоподвижен (периаденит).
Больной щадит пораженную область, т. к. движения усиливают боли (особенно сильной болезненностью отличается паховый гонорейный лимфаденит). Вскоре в области инфильтрата (воспалительного образования) начинается флюктуация вследствие гнойного расплавления лимфатического узла. Если абсцесс лимфатического узла не будет вскрыт вовремя, гной прорывается наружу или просачивается в глубину и по окружности, в
процесс вовлекаются окружающие ткани. Возникает аденофлегмона, признаками которой служат быстро нарастающий плотный и болезненный инфильтрат в подкожной и межклеточной клетчатке, иногда с отдельными очагами размягчения, а при гнилостных формах - с газовой крепитацией (похрустыванием). Возможен переход нагноительного процесса на соседние лимфатические узлы. Высокая температура, учащенный пульс, озноб указывают на прогрессирующее гнойное воспаление. Общие явления особенно выражаются при стрептококковой и гнилостной инфекции.
Хронический лимфаденит
Хронический неспецифический лимфаденит развивается при инфекции, вызванной возбудителями со слабой способностью к заражению при инфицированной (импетигинизированной) экземе у детей, при кожных проявлениях экссудативного диатеза, пиодермии и др. Причиной развития заболевания также могут быть повторные слабые инфекционные раздражения регионарного лимфатического аппарата вследствие частых поверхностных повреждений кожи в связи с профессиональной травмой. Нередко хронический лимфаденит связан с хроническим воспалением слизистой носа или хроническим отитом. Хронический лимфаденит специфического происхождения обычно имеет туберкулезное происхождение и поражает чаще шейные лимфатические узлы; реже бывает универсальное поражение лимфатических узлов различных областей тела, включая бронхиальные и забрюшинные. Хроническое увеличение лимфатических узлов наблюдается при врожденном и приобретенном сифилисе. Клиническая картина хронического лимфаденита характеризуется увеличением лимфатических узлов различной консистенции и подвижности. При неспецифической инфекции преобладают отдельные, отчетливо прощупывающиеся подвижные увеличенные лимфатические узлы, обычно безболезненные при прощупывании. При туберкулезе чаще прощупываются пакеты средней плотности узлов; при сифилисе увеличенные лимфатические узлы вследствие склероза отличаются большей плотностью.
ДИАГНОСТИКА И ДИФДИАГНОСТИКА
Диагноз поверхностного лимфаденита не представляет затруднений. Распознать лимфаденит, исходящий из глубоких лимфатических узлов, бывает трудно. При глубоком лимфадените конечностей отмечаются выраженные боли, отек, иногда свойственное только для данного заболевания положение конечностей, зависящее от той или иной локализации глубоких регионарных лимфатических узлов, выраженные общие явления. Диагноз уточняется, если удается обнаружить первичный воспалительный очаг, послуживший источником развития лимфаденита. Диагноз может представить трудности. Иногда приходится решать вопрос о происхождении хронического лимфаденита (туберкулез, сифилис, лимфогранулематоз), что имеет большое значение для правильного и наиболее эффективного лечения.
Важнейшее значение имеет дифференциальный диагноз лимфаденита и метастазов злокачественной опухоли в лимфатические узлы. Бугристая поверхность инфильтрата при некоторых формах хронического лимфаденита и периаденита может вызвать подозрение на новообразование. В этих случаях иногда приходится использовать метод диагностической пункции лимфатического узла или биопсии. Исходом хронического лимфаденита неспецифического происхождения чаще бывает рубцевание и постепенное сморщивание и атрофия лимфатической ткани. Лимфоузлы уменьшаются в размерах и становятся плотными на ощупь. В некоторых случаях с исчезновением первичного очага, поддерживающего состояние хронического воспаления регионарных узлов, процесс в узлах заканчивается излечением.
Туберкулезный лимфаденит может закончиться процессом обызвествления и рассасывания. Разрастание соединительной ткани в лимфатических узлах конечностей при хроническом лимфадените, особенно если этому сопутствует запустение лимфатических сосудов, может повлечь за собой стойкий лимфостаз с развитием плотного отека конечностей и, нередко, слоновости.
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА Острый лимфаденит
Лечение серозной формы острого или подострого лимфаденита, пока нет перехода в нагноение, - консервативное. Рекомендуется покой, тепло, асептические повязки, пенициллинотерапия, новокаиновая блокада по А.В. Вишневскому. Существует в практике блокада очага путем введения в ткани вокруг инфильтрата и в толщу очага пенициллина 100-150 млн ЕД с новокаином 0,25%-ным 10-15 мл. Одновременно необходимо лечение первичного очага (вскрытие гнойника, послужившего причиной лимфаденита).
При гнойных лимфаденитах, особенно осложненных прогрессирующим флегмонозным или некротическим процессом, показан разрез и удаление гноя, омертвевших тканей и дренирование вскрытой гнойной полости, антибиотики, сульфаниламиды. Лечение аденофлегмоны.
Хронический лимфаденит
Лечение хронического лимфаденита должно быть прежде всего направлено на ликвидацию основного заболевания - источника хронического воспаления регионарных лимфатических узлов.
В случаях, когда обнаружить причины и источник лимфаденита не удается, показано общеукрепляющее лечение и местная рентгенотерапия. Оперативное лечение (удаление поврежденных лимфатических узлов) не показано, т. к. оно нередко приводит к лимфостазу (затеддению тока лимфы) с хроническим плотным отеком конечности и развитием слоновости. Лечение специфических лимфаденитов см. в соответствующих разделах сифилис, туберкулез.
Для предупреждения лимфаденита необходимо правильное и своевременное лечение первичных очагов инфекции (своевременное вскрытие и дренирование гнойных очагов и др.).
97. Флегмона. ЭПКЛ. Гидраденит (краткая характеристика)
Флегмона (phlegmona) - острое разлитое гнойное воспаление жировой клетчатки, не склонное к отграничению. В зависимости от локализации различают подкожную, межмышечную, забрюшинную флегмону и другие её виды. Флегмоны некоторых локализаций носят специальные названия: гнойный медиастинит, парапроктит, паранефрит, параартикулярная флегмона и др. Флегмоны, развившиеся вследствие перехода гнойного воспаления с лимфатических узлов, называются аденофлегмонами. Флегмоны склонны к распространению по клеточным пространствам, сосудистому ложу, фасциальным футлярам.
Этиология и патогенез
Возбудителем заболевания являются различные гноеродные микроорганизмы (грамположительные и грамотрицательные, аэробные и анаэробные), но чаще - стафилококки, стрептококки, энтеробактерии, протей, кишечная палочка. Микроорганизмы проникают в жировую клетчатку прямым или гематогенным путём. Возможно образование вторичных флегмон - распространение гнойного воспаления на жировую клетчатку при остеомиелите (параоссальная флегмона), гнойном артрите (параартикулярная флегмона), пиелонефрите (паранефрит) и др.
Развитие флегмоны начинается с серозной инфильтрации подкожной жировой клетчатки. Экссудат быстро приобретает гнойный характер, образуются участки некрозов, которые затем сливаются. Некроз и расплавление клетчатки приводят к абсцедированию флегмоны, Изменения в тканях при флегмоне зависят от характера возбудителя: гнилостная и анаэробная инфекция
приводит к некрозу тканей с образованием пузырьков газов. При кокковой микрофлоре идёт гнойное расплавление тканей. Воспалительный процесс при флегмоне не имеет тенденции к отграничению, как это наблюдается при абсцессе, а распространяется по межклетчаточным прослойкам соединительных тканей.
Воспалительный процесс в жировой клетчатке проходит определённые стадии развития, начиная с серозного отёка, с последующим образованием воспалительного инфильтрата и затем некроза тканей.
Клинические проявления и диагностика
Признаки флегмон такие же, как и симптомы гнойно-воспалительных процессов (повышение температуры тела, слабость, недомогание, головная боль). Они и определяют жалобы больных, которые отмечают также боль и припухлость в месте развития воспаления, болезненность при движении, перемене положения тела.
Местные проявления подкожной флегмоны характеризуются классическими признаками воспаления (рис. 101, см. цв. вкл.). Припухлость, как правило, нарастает, кожа над ней красная, лоснится, затем постепенно бледнеет и становится нормальной окраски. При пальпации определяется болезненное уплотнение без чётких границ, неподвижное, горячее на ощупь. При абсцедировании флегмоны можно определить размягчение инфильтрата, симптом флюктуации. Регионарные лимфатические узлы увеличены, болезненны. В некоторых случаях вокруг инфильтрата определяется сеть красных полос или тяжей (сетчатый, или тубулярный, лимфангиит).
Активные и пассивные движения конечностей, поворот головы, перемена положения тела вызывают резкое усиление болей в области флегмоны.
При глубоко расположенных (межмышечных) флегмонах конечности её объём увеличивается по сравнению со здоровой. Измерение сантиметровой лентой позволяет более точно определить увеличение объёма конечности. Иногда возникает выбухание ткани в зоне расположения флегмоны. При пальпации определяют
глубокий, резко болезненный инфильтрат. Попытки к движению конечностью резко болезненны, иногда возникает защитная (болевая) контрактура мышц в виде вынужденного положения конечности, при котором боль выражена в меньшей степени. Регионарные лимфатические узлы увеличены и болезненны. Обнаружение при пункции гноя подтверждает диагноз глубокой межмышечной флегмоны.
На шее при слабовыраженной общей клинической картине гнойного воспаления может определяться инфильтрат деревянистой плотности с синеватой окраской кожи над ним - деревянистая флегмона. Инфильтрат малоболезнен, спаян с кожей, фасцией, апоневрозом, абсолютно неподвижен, увеличивается медленно. Нагноение инфильтрата отмечается крайне редко. Заболевание течёт медленно, температура тела субфебрильная, явления интоксикации слабо выражены.
Лечение
Лечение флегмон оперативное. Лишь в самой начальной стадии, когда предполагается серозное воспаление, допустимо консервативное лечение: постельный режим, покой для поражённой конечности, антибиотикотерапия, УВЧ-терапия, электрофорез с химотрипсином. Эффективны футлярные прокаиновые блокады с антибиотиками по Вишневскому. Улучшение общего состояния больных, стихание местных воспалительных явлений являются благоприятными признаками, указывающими на отграничение или обратное развитие процесса. При отсутствии эффекта в течение 12-24 ч или при прогрессировании процесса показана операция.
В экстренном порядке оперируют больных, поступивших поздно, с выраженной интоксикацией, прогрессирующим процессом, наличием гнойного воспаления. Под наркозом производят вскрытие флегмоны, удаление гноя, некротизированных тканей. Вскрывают гнойные затёки и карманы, рану тщательно промывают антисептическими растворами, дренируют. Для обеспечения хорошего дренирования иногда делают дополнительные разрезы - контрапертуры. Лечение после операции проводят по принципу лечения гнойных ран.
Гидраденит (hidradenitis) - гнойное воспаление апокринных потовых желёз.
Этиология и патогенез
Гидраденит вызывает в основном золотистый стафилококк, проникающий через выводной проток потовой железы. Предрасполагающими моментами к развитию заболевания служат несоблюдение личной гигиены, повышенная потливость, загрязнения кожи, заболевания кожи (дерматит, экзема).
В потовой железе развивается воспалительная инфильтрация тканей с последующим гнойным расплавлением.
Клинические проявления и диагностика
При обследовании больных отмечается болезненная припухлость - чаще в подмышечной, реже в паховой или перианальной областях (местах расположения апокринных потовых желёз). Из анамнеза удаётся выяснить наличие предрасполагающих моментов: повышенной потливости, несоблюдения правил гигиены, применения депиляториев, бритья волос в подмышечных впадинах.
Заболевание начинается остро, с появления небольшого болезненного узелка, который увеличивается в диаметре до 1-2 см и резко выступает над поверхностью окружающей кожи (рис. 100, см. цв. вкл.).
При осмотре отмечают припухлость багрово-красного цвета. При вовлечении в процесс нескольких потовых желёз узлы сливаются в плотный инфильтрат, который может занимать всю подмышечную впадину. Одиночные узлы располагаются поверхностно, спаяны с кожей. Через 10-15 дней в центре припухлости появляется размягчение, определяется флюктуация, из вскрывшегося инфильтрата начинает выделяться сливкообразный гной. После отхождения гноя происходит заживление с формированием рубца. Заболевание может рецидивировать.
При вовлечении в процесс окружающей подкожной жировой клетчатки может развиться флегмона, при вовлечении лимфатических узлов - лимфаденит.
В отличие от фурункула выступающий инфильтрат не имеет фолликулярной пустулы и некротического центра. Для подмышечного лимфаденита характерны глубокое расположение инфильтрата, увеличенных лимфатических узлов, отсутствие спаянности опухолевидного образования с кожей.
Лечение
Для лечения гидраденита используют антибиотики, сульфаниламиды длительного действия. Проводят иммунизацию стафилококковым анатоксином. В подмышечной впадине сбривают волосы, кожу протирают спиртом, смазывают 3% раствором бриллиантового зелёного. Применяют физиотерапию - токи УВЧ, УФоблучение.
При абсцедировании гидраденита прибегают к хирургическому лечению, вскрытию абсцесса, удалению гноя. При длительном безуспешном лечении гидраденита и угрозе развития сепсиса иссекают всю жировую клетчатку в подмышечной впадине, как при карбункуле.
98. Рожа. ЭПКЛ.
Рожа (erysipelas) - прогрессирующее острое воспаление собственно кожи, реже - слизистых оболочек.
Этиология и патогенез
Рожа вызывается различными формами стрептококка, относится к контагиозным заболеваниям. В доантисептический период это было одно из основных осложнений ран в госпиталях. Рожа может приводить к внутрибольничным заболеваниям значительного контингента раненых и больных.
Микрофлора проникает в кожу из внешней среды, лимфогенный и, особенно, гематогенный путь инфицирования крайне редок.
Вместе внедрения патогенного стрептококка развивается очаг серозного воспаления, локализованный в сетчатом слое кожи. В экссудате определяются нейтрофильные лейкоциты, стаз в кровеносных, лимфатических капиллярах. Отмеченные воспалительные изменения распространяются по ширине, захватывая всё новые участки кожи. Подобные изменения характерны дляэритематозной формы рожи.
По мере развития процесса происходят десквамация эпидермиса, его отслойка воспалительным экссудатом с образованием пузырей (буллёзная форма рожи). Содержимым пузырей является прозрачный желтоватый экссудат, иногда отмечается скопление гноя, редко экссудат в пузырях бывает геморрагического характера. Прогрессирование воспалительного процесса в коже с гнойной инфильтрацией тканей приводит к образованию флегмоны подкожной клетчатки (флегмонозная форма рожи).
Развитие воспалительного процесса в коже может привести к расстройству кровообращения, тромбозу сосудов с образованием некрозов кожи (некротическаяформа рожи).
Впатогенезе рожи важное значение имеет аллергический фактор. Рожа склонна к рецидивам, в основе которых также лежит сенсибилизация организма. Рецидивы воспаления приводят к склерозу подкожной клетчатки и расстройствам лимфообращения с образованием вначале лимфостаза, а затем слоновости
(см. Недостаточность лимфообращения в главе 13).
Рожа может развиваться как результат первичного инфицирования из экзо- и эндогенного источников. Но возможно развитие рожи как проявление вторичного процесса - как следствие осложнений различных гнойновоспалительных заболеваний (фурункула, карбункула, остеомиелита и др.).
Отдельные формы рожи, диагностированные на основании клинических признаков, по существу являются фазами развития процесса, течение которого может быть приостановлено на той или иной стадии.
Клинические проявления и диагностика
Заболевание протекает с выраженными клиническими проявлениями. Нарушению общего состояния предшествует развитие местных симптомов. У небольшой группы больных отмечается продромальный период, который характеризуется недомоганием, слабостью, головной болью. Заболевание часто начинается
остро, с потрясающего озноба, сильной головной боли. Возникают резкая тахикардия, учащение дыхания, температура тела за короткий период достигает 40-41 ?С. Из общих проявлений интоксикации отмечается бессонница, уменьшается количество мочи, в ней определяются белок, эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
Вкрови - выраженный лейкоцитоз и нейтрофилёз, умеренная анемия, уменьшено количество эозинофилов, однако с началом выздоровления нейтрофилёз уменьшается, исчезает эозинопения, появляется лимфоцитоз. Иногда можно отметить увеличение печени и селезёнки. В ряде случаев тяжёлая интоксикация приводит к изменениям ЦНС с появлением возбуждения, сильной головной боли, иногда бреда.
Местные симптомы эритематозной формы рожи - жгучая боль, ощущение жара в поражённой области, появление яркой красноты с чёткими, как бы зазубренными, границами. Чаще рожа локализуется на лице, голове, нижних конечностях. По очертаниям вся зона поражения похожа на географическую карту, участки гиперемии напоминают языки пламени. Кожа в зоне воспаления отёчна, температура её повышена, болезненность более интенсивно выражена по периферии, там же отмечается более выраженная краснота, интенсивность которой в центре поражения постепенно уменьшается. На участках, где кожа малоподвижна, плотно соединена с подлежащими тканями, краснота обычно обрывается.
Для буллёзной формы рожи, кроме признаков эритематозной формы, характерно возникновение пузырей различной величины, наполненных серозным, гнойным или геморрагическим экссудатом, в котором выявляются стрептококки. Экссудат очень заразен и может стать источником передачи рожи контактным путём. Продолжительность этой формы заболевания обычно 1-2 нед. К концу болезни критически падает температура тела с обильным потоотделением. После стихания местных воспалительных явлений остаётся сильное шелушение эпидермиса, на волосистых частях кожи отмечается значительное выпадение волос. При флегмонозной форме рожи изменения на поверхности кожи (гиперемия, зуд, боль) могут быть менее
выраженными, но общие симптомы проявляются сильнее, чем при эритематозной и буллёзной формах. Общее состояние больного тяжёлое: тахикардия, высокая температура тела, озноб. У истощённых, ослабленных и пожилых больных заболевание из флегмонозной формы может перейти в некротическую, для которой характерно появление некрозов кожи - чёрных ограниченных безболезненных плотных участков на местах выраженной гиперемии, отёка, пузырей.
Локализация рожи определяет некоторые особенности течения заболевания. На лице процесс характеризуется отёком лица, особенно век. Флегмонозная форма рожи волосистой части головы сопровождается большим количеством гноя, гнойными затёками, отслойкой кожи.
На туловище рожу характеризует активное распространение процесса, сопровождающееся тяжёлой интоксикацией. При этом воспаление может перемещаться, последовательно захватывая всё новые участки кожи и даже участки, поражённые ранее (ползучаярожа). Рожа может поражать участки поверхности тела на определённом расстоянии между ними (мигрирующаярожа). При локализации рожи на конечностях преимущественно отмечаются эритематозная и буллёзная её формы, но клинически она протекает тяжело, при выраженных общих явлениях. Эта форма часто сопровождается лимфаденитом, флебитом, тромбофлебитом.
Вместах скопления рыхлой соединительной ткани рожа протекает с заметным отёком тканей, расстройством кровообращения и развитием распространённого некроза кожи (область век, мошонки).
Рожа слизистых оболочек характеризуется такими же общими и местными симптомами, как и при поражении кожи: чётко очерченная гиперемия, отёчность, болезненность в эритематозной фазе, развитие пузырей, содержащих серозную жидкость в буллёзной фазе, образование некрозов при некротической форме рожи. Рожу отличают частые рецидивы (в 20-25% случаев), рецидивы заболевания на конечностях приводят к лимфостазу с развитием слоновости (см.Недостаточность лимфообращения, глава 13).
Процесс может распространиться с кожи на окружающие ткани, вызвать метастазирование стрептококковой инфекции с развитием очагов воспаления с тяжёлой токсемией. Воспалительный процесс при флегмонозной роже может распространяться на слизистые сумки, сухожильные влагалища, суставы, мышцы.
Втипичных случаях диагноз рожи не представляет затруднений. Он основывается на таких проявлениях, как озноб, резкое повышение температуры тела при наличии выраженной красноты с чёткими границами, припухлости и гиперестезии определённого участка кожи, нередко локализующихся вблизи ссадин, потёртостей, царапин, ран и т.д. Отсутствие красноты, наблюдающееся у резко ослабленных больных (престарелых и истощённых), или маскирование её волосяным покровом значительно затрудняют диагностику. В этих случаях
правильно диагностировать рожу позволяют наличие тяжёлой интоксикации, повышение температуры тела и обнаружение по периферии поражения кожи приподнятого воспалительного валика, отличающегося резкой болезненностью.
Дифференциальную диагностику рожи следует проводить с эритемами, дерматитом, флегмонами, лимфангиитом, эризипелоидом, в отдельных случаях с сибирской язвой.
Значительные затруднения встречаются при дифференциации рожи с обычной флегмоной. При роже процесс локализуется в коже и больше выражен по периферии поражения; в отличие от этого при флегмоне воспалительный процесс поражает подкожную и межмышечную клетчатку, изменения кожи (отёк, краснота) носят вторичный характер и усиливаются от периферии к центру поражения. Максимальная болезненность при флегмоне также локализуется в центре припухлости, а не на периферии, как при роже. Кроме того, при
флегмоне в зоне поражения кожи отмечается плотный инфильтрат в подлежащих тканях, чего не бывает при эритематозной и буллёзной формах рожи.
При флегмонозной форме рожи процесс обычно начинается с поражения кожи, а при флегмоне подкожной и межмышечной клетчатки изменения кожи присоединяются к другим проявлениям. При подозрении на буллёзную и гангренозную формы рожи, особенно при тяжёлом общем состоянии и контакте больного с животными, кожами, шерстью, необходимо проводить дифференциацию с кожной формой сибирской язвы. Для сибирской язвы характерно наличие в центре поражения участка некротизированных тканей с дочерними пузырьками по периферии и обширного отёка мягких тканей (сибиреязвенный карбункул). В этих случаях, как правило, значительно увеличены регионарные лимфатические узлы. Местные изменения при роже отличаются от описанной клинической картины.
Исход рожи зависит от тяжести процесса и состояния больного, его иммунобиологических сил, наличия или отсутствия сопутствующих заболеваний, своевременности и правильности лечения. Лучшие результаты отмечают при эритематозной и буллёзной формах рожи, значительно хуже прогноз при флегмонозной и гангренозной формах.
Лечение
Лечение проводят в стационаре. Значительных успехов в лечении рожи удалось достичь после того, как начали использовать УФ-лучи и, особенно, комплексную терапию с применением антибактериальных средств (сульфаниламидных препаратов, антибиотиков). При УФ-облучении обычно назначают эритемные или субэритемные дозы. При эритематозной или буллёзной формах рожи облучение дозируют с учётом локализации процесса: на конечности - 4-5 биодоз, на лице - 3 биодозы. Если облучение начато с первых дней заболевания, обычно уже после одногодвух сеансов температура тела снижается, краснота уменьшается, самочувствие больного улучшается, т.е. процесс прекращается. При флегмонозной форме рожи облучение проводят осторожно, так как оно может привести к усилению отёка и тромбозу мелких сосудов кожи. При гангренозной форме рожи облучение противопоказано.
Одновременно с облучением назначают антибиотики и сульфаниламидные препараты. Из антибиотиков чаще используют пенициллины, полусинтетические пенициллины (до исчезновения красноты и нормализации температуры тела). Эффективно в этих случаях одновременное применение сульфаниламидов продлённого действия. Чем раньше начато лечение, тем быстрее наступает выздоровление. В тяжёлых случаях рожи конечностей используют эндолимфатическое введение антибиотиков.
Влажные повязки, компрессы, ванны абсолютно противопоказаны. При буллёзной форме пузыри после обработки спиртом вскрывают, на участок поражения накладывают повязку с эмульсией хлорамфеникола, стрептоцидной суспензией, тетрациклиновой мазью и др. При флегмонозной и гангренозной формах, помимо описанного лечения, производят вскрытие скоплений гноя, дренирование, удаление некротизированных тканей. Большое значение имеют тщательный уход, высококалорийная молочно-растительная диета с большим содержанием витаминов. Необходимо строжайшее соблюдение асептики, больного лучше изолировать в отдельную палату.
Профилактика рожи сводится к лечению микротравм, тщательному соблюдению правил асептики в хирургических стационарах, выполнению противоэпидемических мероприятий.
99. Мастит. Классификация по локализации и стадиям развития. ЭПКЛ острого гнойного мастита
Мастит (mastitis) - воспаление паренхимы и интерстициальной ткани молочной железы. Острый мастит в основном встречается в первые 2 нед послеродового периода у кормящих женщин - послеродовой (лактационный) мастит, реже - у некормящих, крайне редко - у беременных. Частота развития послеродового мастита колеблется от 1,5 до 6% (по отношению к количеству родов). Возникновению маститов способствует изменение видового состава возбудителей гнойной инфекции, их антигенных свойств и антибиотикорезистентности. Обычно мастит развивается в одной молочной железе, двусторонний мастит встречается редко.
Классификация мастита
I. Отёчная форма.
II. Инфильтративная форма.
III. Гнойно-деструктивная форма:
1)абсцедирующий мастит;
2)флегмонозный мастит;
3)гангренозный мастит.
IV. Острый мастит, хронический мастит.
Этиология и патогенез
Возбудителем мастита чаще является стафилококк в виде монокультуры и в ассоциациях с кишечной палочкой и стрептококком, реже - в изолированном виде кишечная палочка или стрептококк, иногда встречаются протей, синегнойная палочка, анаэробная флора, грибы. Выделяют также специфические редко встречающиеся формы мастита - туберкулёзный, сифилитический. Источником инфекции являются бактерионосители и больные со стёртыми формами гнойно-воспалительных заболеваний из окружения пациента. Первостепенное значение в возникновении мастита имеет внутрибольничная инфекция.
Входными воротами инфекции чаще всего являются трещины сосков. Возможно и интраканаликулярное проникновение инфекции при кормлении грудью или сцеживании молока, реже распространение инфекции
происходит гематогенным или лимфогенным путём из эндогенных очагов инфекции. Наличие патогенных бактерий на коже и сосках матери, а также в ротовой полости ребёнка не всегда приводит к маститу. Предрасполагающими факторами для развития заболевания являются ослабление организма матери сопутствующими заболеваниями, снижение иммунобиологической реактивности организма, тяжело протекающие роды (особенно первые или крупным плодом), различные осложнения родов и послеродового периода (кровопотеря, инфекция родовых путей и др.). Существенным фактором, способствующим заболеванию, является нарушение оттока молока с развитием его застоя, что нередко наблюдается у первородящих в связи с недостаточностью млечных протоков, неправильным строением сосков и нарушениями функциональной деятельности молочной железы. При проникновении микробов в расширенные млечные протоки молоко свёртывается, стенки протоков отекают, что усугубляет застой молока и при повреждении эпителия протоков способствует проникновению микроорганизмов в ткань железы.
Особенностями гнойного процесса в железистых органах являются слабовыраженная способность к его отграничению и почти безудержное распространение с вовлечением в воспаление всё большего количества железистой ткани. Это распространение нередко не останавливается и при вскрытии очага, после чего образуются всё новые и новые абсцессы в паренхиме железы.
Воспалительный процесс в железе может ограничиваться воспалением млечных протоков (галактофоритом),которое сопровождается выделением молока с примесью гноя, или воспалением
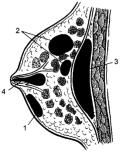
желёз околососкового кружка(ареолиом). При переходе процесса на ткань и его развитии могут последовательно наблюдаться фазы серозного и гнойного воспаления, нередко с выраженными деструктивными изменениями. В фазе серозного воспаления ткань железы пропитана серозной жидкостью, вокруг сосудов отмечается скопление лейкоцитов. При прогрессировании воспалительного процесса серозное пропитывание паренхимы молочной железы сменяется диффузной гнойной инфильтрацией с мелкими очагами гнойного расплавления, которые в последующем сливаются, образуя абсцессы. Последние вследствие резкого истончения междольковых перегородок, обусловленного воспалительным процессом и увеличением секреторного аппарата во время лактации, могут сливаться и прорываться в подкожную клетчатку или ретромаммарное пространство (рис. 117). Наиболее частая локализация гнойников - интрамаммарная, субареолярная. При расположении абсцесса в дольках на задней поверхности
железы он может вскрываться в клетчаточное пространство позади неё с образованием редкой формы - ретромаммарного абсцесса. Иногда вследствие вовлечения в воспалительный процесс сосудов и их тромбирования происходит некроз отдельных участков железы, развивается гангренозная форма мастита. В основе хронического гнойного мастита лежит образование мелких абсцессов с выраженной индурацией окружающих тканей. Развивается он как следствие неправильно леченого острого мастита (нерациональное местное применение антибиотиков путём их повторных введений в воспалительный инфильтрат).
Рис. 117. Локализация гнойников при мастите: 1 - подкожный; 2 - интрамаммарный; 3 - ретромаммарный; 4 - галактофорит.
Различают острый и хронический мастит. Воспалительным процессом может поражаться преимущественно паренхима (паренхиматозный мастит) или интерстиций молочной железы (интерстициальный мастит). Однако разграничить эти формы на основании клинических данных практически не представляется возможным, тем более что чаще всего они комбинируются.
Для практических целей наиболее приемлема клиническая классификация острого мастита с учётом течения воспалительного процесса: серозный (начальная стадия),острый инфильтративный и деструктивный -
абсцедирующий, флегмонозный, гангренозный. В группе хронических маститов различают гнойную и негнойную формы.
Клинические проявления и диагностика
Своевременная диагностика начальных форм мастита и рано начатое лечение позволяют в большинстве случаев добиться обратного развития процесса, предупреждают его переход в гнойную, деструктивную фазу.
Острый воспалительный процесс в молочной железе необходимо дифференцировать с острым застоем молока. У первородящих застой молока встречается в 2 раза чаще. Больные жалуются на ощущение тяжести и напряжения в железе, которое
постепенно усиливается. Опухолевидное образование соответствует контурам долек молочной железы, оно достаточно подвижное, с чёткими границами, бугристой поверхностью, безболезненное. При надавливании на него молоко выделяется свободно, сцеживание безболезненно. После сцеживания наступает облегчение. Общее состояние страдает незначительно, температура тела, клинические анализы крови чаще остаются нормальными.
