
1.Десмургия
Под повязкой принято понимать комплекс средств, используемых в целях зашиты ран и патологически измененных поверхностей кожи от нежелательного воздействия внешней среды (защитная повязка).
Фиксация перевязочного материала (марля, вата, лигтин) на определенных областях тела пациента может быть осуществлена разными средствами и приемами (лейкопластырь, коллодий, клеол, клей БФ-6, косынки, трикотажные трубчатые бинты, бинтование, гипсование т.п.).
Весьма распространенным, удобным, экономичным, достаточно надежным способом защиты различных открытых поражений и местных, поверхностно расположенных воспалительных процессов являются клеевые повязки, которые обеспечивают удержание перевязочного материала.
Используемый для подклеивания свободных краев марлевой салфетки клей либо наносят тонким слоем на кожу (креол) вокруг уложенного перевязочного материала и, как только начинает тускнеть блеск от нанесенного слоя клея, поверх повязки укладывается растянутая марлевая салфетка, которая прочно приклеивается к коже и потому надежно удерживает перевязочный материал на нужном месте.
Пластырная повязка. Лейкопластырь в медицине используется как для создания защиты от неблагоприятных внешних влияний небольших свежих незагрязненных ранах (непосредственное заклеивание их полоской только что развернутого пластыря), так и в качестве средства фиксации перевязочного материала.
Косыночная повязка. Под косынкой, используемой в десмургии, понимают треугольный кусок материи.
С помощью косынки на короткое время можно удержать материал на поврежденных или пораженных поверхностях почти любой области человеческого тела.
Пращевидная повязку. Для удержания перевязочного материала на носу, подбородке, на затылочной области и т. д. использование пращи оказывается наиболее простым и целесообразным приемом.
Т-образная повязка на промежность. Напоминает пращевидную повязку, но в отличие от нее выполняется в два этапа: создается пояс из бинта или марли вокруг живота; полоса марли или другой материи фиксируется к поясу со стороны спины, а затем после проведения через область промежности для удержание перевязочного материала указанная полоса марли или другой материи фиксируется к поясу со стороны живота.
Бинтовые повязки. Бинт—длинная полоса марли или другой материи, предназначенная для укрепления перевязочного материала и позволяющая создать иммобилизирующие повязки при повреждениях и заболеваниях опорно-двигательного аппарата, если пропитать её затвердевающими веществами (гипс, крахмал). Узкие бинты используют для наложения повязок на пальцы и кисть, широкие— для бинтования живота, таза, груди и т. д.
Общие правила наложения мягкой бинтовой повязки
Бинтуемая часть в процессе наложения повязки должна быть совершенно неподвижна. Бинт должен катиться по бинтуемой части тела без предварительного отматывания. При типичном наложении повязки начало бинта находится в левой руке, головка бинта - в правой. Исключение делается только для повязок, накладываемых справа налево( повязка на правый глаз, повязка Дезо на правую верхнюю конечность и т. д.).При наложении повязки каждый последующий тур должен прикрывать от половины до двух третей предыдущего.
Основные варианты бинтовых повязок (рис.1).
Циркулярная повязка. Является началом любой мягкой бинтовой повязки. Первый тур накладывается несколько косо (под углом 30 градусов) по отношению к циркулярной повязки. Его конец на 5—10 см. должен выходить за пределы предполагаемой повязки. После наложения первого тура конец загибается и фиксируется последующими турами циркулярной повязки. Каждый последующий тур полностью закрывает предыдущий.
Спиральная повязка. Накладывается на конечности и туловище, когда требуется закрыть большее по протяжности, чем в предыдущем случае, повреждение. Начинается с наложения циркулярной повязки, желательно в стороне от зоны повреждения. Известны два варианта спиральной повязки: спиральная повязка без перегибов, которые накладывается на цилиндрические части тела (грудная клетка, плечо, бедро). Второй вариант — спиральная повязка с перегибами — накладывается на участки тела, приближающие по форме к конусу (голень, предплечье).
Ползучая повязка. Применяется для фиксации большого по протяженности собственно перевязочного материала на верхней и нижней конечности. Является предварительным этапом перед наложением спиральной или какой - либо другой повязки.
Черепашья повязка. Накладывается в области локтевого, коленного и голеностопного суставов. Существует в виде двух вариантов: расходящейся повязки и сходящейся. Выбор определяется участком повреждения.
Крестообразная или восьмиобразная повязка. Накладывается на затылочную область, заднюю поверхность шеи, грудную клетку, лучезапястный сустав, подколенную ямку и т. д. Начинается с циркулярной повязки. Далее следуют перекрещивающиеся туры, чередующиеся с циркулярными.
Колосовидная повязка. Названная так за характерную фигуру колоска, образующуюся на латеральной поверхности конечности. Применяется для бинтование плеча, надплечья и подмышечной области, области тазобедренного сустава и т. д. Бинтование производится от больной конечности через область плечевого сустава и надплечья по поверхности груди через противоположную подкрыльцовую область с возвратом на больное надплечье и плечо.
Возвращающаяся повязка. Накладывается на культю после ампутации конечности, на голову при оказании экстренной помощи на месте происшествия, на дистальные отделы конечностей. Фиксация мягкой бинтовой повязкой достигает продольным разрывом конца бинта с последующим завязыванием простым узлом.

Рисунок 1. Различные типы бинтовых повязок: а – циркулярная; б – черепашья; в - ползучая; г – крестообразная; д – колосовидная; е, ж, з – пращевидная.
Виды бинтовых повязок.
Циркуляционная повязка на голову. Накладывается бинтом шириной 5 см. Направление бинтование типичное слева на право.
Циркулярными турами могут быть закрыты ограниченные участки повреждении в области лба, височной и затылочной области.
Возвращающаяся повязка на голову. Применяется при обширном повреждении волосистой волосистой части головы. У пострадавших, находящихся в бессознательном состоянии, т. е. в тех случаях, когда наложение других типов повязок оказывается затруднительным. Особенностью возвращающейся повязки на голову в этих случаях является отсутствие чередования возвращающихся и циркулярных туров. Сначала накладываются все возвращающиеся туры, которые затем фиксируются обычной циркулярной повязкой. Возвращающаяся повязка на голову является временной и должна после оказания помощи заменяться одной из основных повязок.
Чепец. Повязка для фиксации перевязочного материала на волосистой части головы. Является одной из самых простых и удобных. Может быть наложена без помощника. Начинается наложение одиночного куска бинта, проведённого через наиболее выступающие часть темнено-височной области. Концы его могут быть даны в руки пострадавшего, который держит их в несколько расходящемся положении в течении всего периода бинтования. Первый тур фиксируется в височной области несколько спереди от ушной раковины простым проведением под завязку. Дальше следует тур через область лба до противоположной завязки, проходит снаружи от неё, затем внутрь и вперёд после перекрещивания завязки накладывается заднее полукольцо. Последующие туры проводя, чередуясь вперед и назад, все, более смещаясь в сторону завязки. Конец бинта укрепляется под одной из завязок и последняя фиксируется под подбородком.
Шапочка Гиппократа. Более сложна по технике наложения, но, тем не менее, может быть наложена без помощников одним оператором и надежно фиксирует собственный перевязочный материал. Будучи наложено аккуратно, отличаете» большим изяществом. Для шапочки Гиппократа требуется так называемый "двуглавый бинт", который может быть всегда получен частичным перематыванием обычною бита. Первый тур накладывался спереди назад по типу циркулярной повязки. Перекрест происходит в затылочной области. Головка бита, находящегося в правой руке оператора, после перекреста точно по средней линии уходит на лоб (рис.2).

Рисунок 2. Шапочка Гиппократа.
Повязка на правый глаз. Накладывается типично. Начало бинта в левой руке, головка в правой. Бинт ведут по передней поверхности лба, и после закрепления циркулярного тура, по затылочной области бинт спускается вниз, проходит над ушной раковиной по правой боковой поверхности шеи и выходит снизу вверх на лицо, закрывая поврежденный глаз. Далее накладывается несколько восходящих туров. Повязка фиксируется вокруг головы
Повязка на левый глаз накладывается атипично. Начало бинта в правой, а головка в левой руке. Дальнейшие этапы бинтования проводятся, как и в предыдущем случае (первый тур можно провести через глаз), но в обратном направлении.

Рисунок 3. Повязка на один и оба глаза.
Повязка на оба глаза накладывается типично и начинается с туров, аналогично наложению повязки на правый глаз. Затем бинт ведут по затылочной области и проводят на левый глаз из правой височной области атипично сверху вниз. Далее следует закрепляющий тур и последовательное чередование туров, закрывающих правый и левый глаз (рис.3).
Циркуляционная повязка шеи и восьмиобразная повязка на лоб начинается с циркулярных ходов на шее. Нельзя применять тугое бинтование. После предварительной фиксации перевязочного материала по задне-боковой поверхности шеи повязка уходит на лоб и с левой половины лба выше ушной раковины опускается назад, перекрещиваясь с восходящим туром. Далее идет чередование циркулярных и восьмиобразных ходов. Фиксация на задней поверхности шеи в стороне от зоны повреждения.
Циркуляционная повязка шеи и кресторбразная повязка на задневерхние отделы грудной клетки накладывается при локализации повреждения в нижних участках шеи и распространения их на заднюю поверхность грудной клетки. Начинается с фиксации перевязочного материала свободно лежащими циркулярными ходами бинта, проведенные по грудной клетке. Дополнительно накладывается циркулярные туры на переднем, в средних отделах шеи. Как и предыдущая, повязка при наложении циркулярных туров должна лежать совершенно свободно для исключения неприятных ощущений, связанных со сдавливанием вен шеи.
Поддерживающая повязка на правую молочную железу. Применяется при лактационных маститах, сочетающихся с постоянным кормлением ребенка, выгоднее пользоваться специальными бюстгальтерами из простой ткани. Наложение повязки начинается с циркулярных туров, фиксированных тотчас ниже молочной железы. Направление туров на передней поверхности грудной клетки должно быть от больной стороны к здоровой, т.е. на правую молочную железу повязка накладывается типично, а на левую - атипично. После циркулярной фиксации, подхватывая снизу молочную железу, очередной тур проводят по передней поверхности грудной клетки и в сторону здорового надплечья, затем по задней поверхности грудной клетки косо в больную сторону и спереди циркулярным туром, прикрывающим на 3/4 как предыдущий циркулярный, так и косой ход бинта. Постепенно смещая последующие туры латерально и вверх, достигают полной фиксации молочной железы.
Поддерживающая повязка на левую молочную железу накладывается атипично, т.е. начало бинта располагается в правой руке оператора, а головка в левой. В таком положении проводится и фиксируется тур. Далее следуют восходящие туры, идущие от левой половины грудной клетки под молочной железой вверх к правому иадплечью. При этом каждый последующий тур закрывает примерно две трети предыдущего. Повязка не должна заходить значительно в область наружно-внутреннего квадранта.
Поддерживающие повязка на обе молочные железы накладывается типично как на правую молочную железу. После фиксации циркулярного тура на грудной клетке, тотчас ниже молочных желез, восходящий тур перебрасывается на здоровое надплечье, а оттуда, циркулярным ходом, возвращаясь на левую половину грудной клетки назад и вверх и по правой половине шеи, опускается вниз, приподнимая и фиксируя левую молочную железу. Затем следует циркулярный тур и поддерживающий тур на правую молочную железу.
Косая повязка на грудную клетку накладывается главным образом для фиксации перевязочного материала в подмышечной впадине. Однако, с одной стороны она сдавливает сосуды боковой поверхности шеи, а с другой недостаточно надежно фиксирует повязку. Поэтому мы рекомендуем при необходимости накладывать колосовидную или крестообразную повязку.
Спиральная повязка на грудную клетку. Показания для наложения: наружный плевральный свищ, инфицирование раны грудной клетки, остеомиелит грудины и ребер и.т.п. В силу естественной конусовидной формы грудной клетки спиральные и циркулярные повязки имеют тенденцию смещаться к низу. Для предотвращения сползания повязки применяются перекидной бит через плечо (портупея), который после наложения повязки фиксируется на здоровой надключичной области.
Техника наложения: 1 этап - накладывается порчупея через надключную область со стороны раны; II этап - фиксирующий циркулярный тур в нижних отделах грудной клетки. Затем грудная клетка бинтуется по типу спиральной повязки снизу вверх. Ш этап -последние верхние ходы бинта накладываются как можно выше в области большой грудной мышцы спереди и лопаточной области сзади; IV этап - фиксация перекидного бинта на здоровой надлопаточной области.
Крестообразная повязка на заднюю поверхность грудной клетки отводит назад оба плеча. Врач стоит позади больного и начинает бинтование с проксимальной области надплечья поврежденной стороны. Повязка поднимается вертикально вверх, затем косо назад и сзади в противоположную подмышечную область, далее кпереди вверх косо сзади к исходной подмышечной области. Ходы бинта повторяются три раза. Передняя поверхность грудной клетки остается свободной (рис.4).

Рисунок 4. Крестообразная повязка на заднюю поверхность грудной клетки.
Повязка Вельпо накладывается при переломах ключицы. В настоящее время она применяется только в качестве временной защиты на месте происшествия. Длительная фиксация указанной повязкой может в силу нефизиологического положения плеча привести к тугоподвижности. Бинтование начинается со стороны повреждения. Первый тур от середины спины идет на боковую поверхность грудной клетки и, плотно прижимая дистальные отделы плеча вблизи локтевого сустава, уходит на здоровую сторону назад. Сзади тур поднимается косо и по медиальной поверхности надключичной области спускается вертикально вниз и, подхватывая плечо, уходит к здоровой подмышечной области. Далее следует третий - циркулярный тур и четвертый, подобный первому, но после перекрещивания плеча поднимающийся наверх почти вертикально по здоровой стороне в подмышечную область. Далее - начало чередования туров (рис.5).

Рисунок 5. Повязка Вельпо.
Повязка Дезо - одна из самых сложных повязок и выполняется, как правило, в двух вариантах (мягкий бинтовый и гипсовый). Показания к наложению - лечение переломов ключицы.
Iэтап фиксация специального валика в подмышечной области поврежденной стороны. Наличие валика позволяет при помощи циркулярных туров отвести плечо от туловища и способствует устранению смещения ключицы по длине.
II этап - циркулярные ходы бинта накладываются по направлению от здоровой стороны к больной и обеспечивают, помимо отведения плеча, некоторую наружную ротацию.
III этап - второй тур бинта проводится из здоровой подмышечной области по передней поверхности грудной клетки косо вверх па здоровую надключичную область и по медиальной поверхности трапециевидной мышцы спускается вертикально вниз до перекрещивания с больным предплечьем.
IV этап - третий тур бинта. Подхватывает снизу предплечье поврежденной стороны и по дистальным отделам его уходит косо вверх в сторону здоровой подмышечной впадины.
V этап - четвертый тур бинта, после косо восходящего хода по задней поверхности грудной клетки через медиальный отломок спускается вертикально вниз и, подхватывая снизу предплечья перекрещивания плеча поднимающийся наверх почти вертикально по здоровой стороне в подмышечную область. Далее - начало чередования туров (рис.6).

Рисунок 6. Повязка Дезо.
Повязки на живот и таз.
Простая спиральная повязка на живот. Показания к наложению: раны живота, ожоги, отвислый живот.
Техника наложения спиральной повязки: I этап - фиксация циркулярного тура тотчас над лобком; II этап - наложение соответственно спиральной повязки на туловище. Необходимо следить, чтобы туры по задней поверхности ложились несколько плотнее, чем спереди.
Повязка на таз представляет собой различные варианты колосовидной повязки. Показанием к наложению являются раны нижних отделов живота, промежности, пролежни в области крестца и большого вертела.
Техника наложения: I этап - фиксирующий циркулярный тур в средних отделах живота над пупком; II этап - следует нисходящий тур по боковой поверхности живота на переднюю поверхность бедра, далее с его латеральной поверхности вперед на живот; III этап -повторение предыдущего тура, последовательно со смещением вниз; IV этап - фиксация повязки циркулярным туром, выходящим на живот косо сзади со здоровой стороны.
Повязки на верхнюю конечность.
Спиральная повязка на палец. Показания к наложению заболевания и повреждения пальцев кисти за исключением первого. Фиксация повязки осуществляется на запястье. Ширина бинта 3-5 см.
I этап - циркулярный тур в нижней трети предплечья.
II этап - по тыльной поверхности кисти бинт идет к концевой фаланге больного пальца и отсюда возвращается по направлению к кисти спиральными ходами.
III этап по тылу кисти бинт возвращается на предплечье с противоположной стороны от приводящего тура. Фиксация на предплечье по типу циркулярной повязки (рис.7).

Рисунок 7. Спиральная повязка на палец
Возвращающаяся повязка пальца. Показания к наложению -заболевания и повреждения ногтевой фаланги пальцев кисти (кроме первого).
I этап - возвращающийся тур от основания через вершину и по тыльной стороне пальца вновь к основанию, где и делают перегиб и переход к спиральной повязке.
II этап - фиксация спиральными турами, наложенными в дистальном направлении.
Колосовидная повязка I пальца кисти. Показания к наложению -заболевания и повреждения I пальца.
Iэтап - фиксация циркулярных туров в области лучезапястного сустава.
II этап - с ладонной поверхности тур бинта уходит как можно более дистально на тыльную поверхность второй фаланги и, пройдя по полярной поверхности вокруг пальца, возвращается после перекреста на область предплечья.
III этап - последующие туры накапливаются точно по типу колосовидной повязки, последовательно приближаясь к области пястно-фалангового сочленения. Фиксация повязки циркулярными турами в области лучезапястного сустава.
Повязка на все пальцы кисти (перчатка). Показания к наложению повязки - множественные повреждения пальцев кисти (ожоги, отморожения). Левую кисть начинают бинтовать от V пальца, правую - от I пальца.
I этап - фиксация первого тура у области лучезапястного сустава.
II этап - по тыльной поверхности кисти бинт уходит по направлению к концевой фаланги пальца и после наложения спиральных туров от основания пальца опять по тылу уходит на предплечье.
III- IV этапы - последовательное наложение аналогичных туров на остальные пальцы кисти. Окончательная фиксация вновь осуществляется в области лучезалястного сустава (рис.8).

Рисунок 8. Повязка на все пальцы кисти (перчатка).
Повязка на предплечье накладывается при заболеваниях и повреждениях .данной области.
I этап - фиксация в области лучезапястного сустава и несколько спиральных туров в проксимальном направлении.
II этап - далее до верхней трети предплечья включительно накладывается циркулярные туры с перегибами. Фиксация повязки в проксимальной трети предплечья циркулярной повязкой (рис.9).

Рисунок 9. Повязка на предплечье.
Черепашья повязка на область локтевого сустава накладывается при согнутой конечности в суставе. В отдельных случаях при разогнутой локтевом суставе может быть наложена простая спиральная повязка.
Повязка на подмышечную область накладывается при гидроаденитах. Представляет из себя комбинированную повязку в виде колосовидной повязки на плече, косой повязки, проходящей через здоровую надключичную область, и фиксирующих циркулярных ходов, наложенных в средней трети грудной клетки.
Повязки на нижнюю конечность.
Повязка на один палец по типу возвращающейся и фиксируется у основания пальца.
На область 1 пальца стопы может быть также наложена колосовидная повязка с фиксацией вокруг голеностопного суставаили спиральная повязка, также фиксированная в области нижней трети голени.
Возвращающаяся повязка на дистальные отделы стопы может быть наложена при ожогах, отморожениях, атеросклеротической гангрене и т.п.
I этап - фиксация циркулярных туров в средних отделах стопы.
II этап - наложение возвращающихся туров последовательно по всей ширине стопы.
III этап - фиксация возвращающихся туров спиральной повязкой.
Возвращающаяся повязка на всю стопу накладывается несколько иначе. Показанием к ее наложению являются любые патологические процессы на стопе, требующие закрытого способа лечения.
I этап - циркулярная фиксация повязки в дистальных отделах голени.
II этап - наложение круговых туров на стопу, расположенных в горизонтальной плоскости и проходящих по боковой поверхности стопы от пяточной области до кончиков пальцев, и далее обратно по противоположной стороне стопы.
III этап - фиксация круговых туров спиральной повязкой.
Колосовидная повязка стопы накладывается после дисторзий в различных суставах стопы, в качестве фиксирующей повязке, а также при повреждениях (рис.10).

Рисунок 10. Возвращающаяся повязка на всю стопу.
Крестообразная повязка на стопу накладывается главным образом при растяжениях в области голеностопного сустава. Является фиксирующей для стопы и закрывает незначительную поверхность на тыле голеностопного сустава.
I этап - фиксирующий тур в нижней трети голени по циркулярному типу.
II этап - перекрещивающиеся туры на передней поверхности голеностопного сустава.
Повязка на пяточную область выполняется по типу расходящейся черепашьей повязки. Отдельные туры бинта могут быть дополнительно фиксированы косым туром, проведенным от области прикрепления пяточного сухожилия по наружной поверхности стопы, через подошвенную поверхность и далее обратно по внутреннему краю стопы. Указанный тур дополнительно фиксируется ходами черепашьей повязки (рис.11).

Рисунок 11. Крестообразная повязка на стопу.
На голень накладывается типичная спиральная повязка с перегибами по передней поверхности голени. Направление бинтования снизу вверх. Фиксация повязки циркулярным туром ниже коленного сустава.
Коленный сустав закрывается за редким исключение повязки при выпрямленном положении конечности.
На бедро накладывается спиральная повязка с перегибами или без них. В верхней трети бедра дополнительно накладывается колосовидная повязка на таз.
Косыночные повязки.
Треугольный затылочно-лобный чепчик. Накладывается основанием на затылочную область, а вершина косынки свисает спереди в области носа. Концы обводятся и завязываются спереди после чего вершина заворачивается к верху над узлом и фиксируется булавкой.
Малая косынка на кисть представляет собой импровизированную повязку, накладываемую до получения больным квалифицированной медицинской помощи. Основное показание - термические повреждения кисти.
I этап: косынка накладывается сверху на кисть слегка косо. Основание косынки в проксимальном направлении. Вершина - над кончиками пальцев и загибается на ладонную поверхность последних. Первый палец свободен.
П этан: боковые углы косынки заворачиваются вокруг кисти и завязываются на тыле последней. При этом боковыми углами нужно прихватить все свободно висящие участки и вершину косынки.
Подвешивающаяся повязка для предплечья и кисти. Вершина треугольника должна быть обращена к локтю. Кисть - у середины основания повязки. Конец косынки, прилежащей к груди больного проводится через больное плечо и завязывается на задней поверхности шеи с противоположным концом, проведенным через здоровее плечо.
Треугольная косынка на молочную железу. Основание косынки проводится косо под грудной железой и завязывается концами на здоровом плече и задней поверхности грудной клетки. Вершина косынки, подхватывая молочную железу уходит через надплечье на заднюю поверхность грудной клетки, где и фиксируется к концам косынки. Основание косынки проводится вокруг туловища под обеими молочными железами. Вершина проводится через надплечье поврежденной стороны и фиксируется к узлу, образованному предварительно завязанными концами косынки.
Колпачок на обе ягодичные области основание косынки обводится вокруг талии и связывается на передней поверхности живота. Вершина проводится через промежность на переднюю брюшную стенку, где и фиксируется на концах косынки.
Косынка на голень предварительно располагается под конечность так, чтобы один из углов и вершина были расположены с наружной стороны конечности, а другой угол - у дистальных отделов внутренней стороны. Затем косынка туго закручивается вокруг голени и фиксируется булавками.
Косынка на всю стопу накладывается следующим образом.
I этап - стопа укладывается на косынку дистальными отделами к основанию а вершины по направлению к голени.
II этап — концы косынки дважды оборачиваются вокруг стопы и голени и связываются на передней поверхности последней, подхватывая и вершину косынки.
Колпачок на пятку может быть приготовлен из носового платка, сложенного по типу косынки. Основание треугольника проводится через середину стопы. Вершина по заднему краю пяточной области поднимается вверх на голень. Далее концы косынки проводятся вокруг противоположных сторон стопы и, обойдя вокруг дистальных отделов голени завязываются на ее передней поверхности. Свободно лежащая вершина косынки отгибается книзу и фиксируется булавкой.
Треугольная косыночная повязка на культю. Основание треугольной повязки обводится вокруг культи и завязывается на ее передней поверхности. Вершина проводится под узел и свободный конец ее свисает книзу поверх узла, где и фиксируется булавкой. Повязка хорошо удерживает перевязочный материал, но не совместима с ношением протеза.
Паховый галстук фиксирует перевязочный материал в паховой области. Середина повязки приходится на промежность. Концы обводятся вокруг бедра поврежденной стороны, перекрещиваются на латеральной поверхности его и уходят на здоровую поверхность туловища, где и фиксируются.
Транспортировка больных.
Транспортная иммобилизация.
Иммобилизация — обездвиживание конечностей или других частей тела. Транспортная иммобилизация — временная профилактическая иммобилизация на период транспортировки пострадавшего до того лечебного учреждения, где будет оказана хирургическая помощь, и транспортная иммобилизация будет сменена на длительную, лечебную.
Транспортная иммобилизация осуществляется с помощью шин — специальных (рис.13) или импровизированных конструкций, аппаратов или простых вспомогательных средств (рис.12).
При осуществлении транспортной иммобилизации следует придерживаться следующих основных правил:
1) При переломах необходимо выключение из подвижности по меньшей мере двух суставов (расположенных проксимально и дистально от места повреждения кости).
2) Конечность, за исключением специальных показаний (при повреждении сухожилий и эпифизов), фиксируется в среднефизиологическом функционально выгодном положении.
3) Желательно оставить открытыми дистальные отделы конечности для наблюдения за состоянием кровообращения и иннервации.
4) В зимнее время транспортные шины накладывают поверх одежды — профилактика дополнительного повреждения холодом.

Рисунок 12. Иммобилизация при помощи подручных средств: а, б - при переломе позвоночника; в, г - иммобилизация бедра; д - предплечья; е - ключицы; ж-голени.



а б в



г д е



ё ж з



и к л
Рисунок 13. Средства иммобилизации и транспортировки: а - шина эластическая; б - шина вакуумная; в - шина пневматическая; г, д, е – шина складная; ё – шина пластиковая; ж, з - фиксирующий шейный воротник;
и, к – носилки вакуумные; л - фиксатор головы
Важнейшей задачей первой помощи является организация быстрой, безопасной, щадящей транспортировки (доставки) больного или пострадавшего в лечебное учреждение. Причинение боли во время транспортировки способствует ухудшению состояния пострадавшего, развитию шока. Выбор способа транспортировки зависит от состояния пострадавшего, характера травмы или заболевания и возможностей, которыми располагает оказывающий первую помощь.
При отсутствии какого-либо транспорта следует осуществить переноску пострадавшего в лечебное учреждение на носилках, в т. ч. импровизированных (рис.14).


а б


в г
Рисунок 14. Носилки а - медицинские; б, в – импровизированные; г - спинальный щит.
Первую помощь приходится оказывать и в таких условиях, когда нет никаких подручных средств или нет времени для изготовления импровизированных носилок. В этих случаях больного необходимо перенести на руках. Первую помощь приходится оказывать и в таких условиях, когда нет никаких подручных средств или нет времени для изготовления импровизированных носилок. В этих случаях больного необходимо перенести на руках. Один человек может нести больного на руках, на спине, на плече (рис.15).

а б в
Рисуонк 15. Переноска пострадавшего одним носильщиком:
а - на руках; б - на спине; в - на плече.
Переноску способом "на руках впереди" и "на плече" применяют в случаях, если пострадавший очень слаб или без сознания. Если больной в состоянии держаться, то удобнее переносить его способом "на спине". Эти способы требуют большой физической силы и применяются при переноске на небольшие расстояния. На руках значительно легче переносить вдвоем. Пострадавшего, находящегося в бессознательном состоянии, наиболее удобно переносить способом "друг за другом" (рис.16, а). Если больной в сознании и может самостоятельно держаться, то легче переносить его на "замке" из 3 или 4 рук (рис.16, б, в).
Значительно облегчает переноску на руках или носилках носилочная лямка.
В ряде случаев больной может преодолеть короткое расстояние самостоятельно с помощью сопровождающего, который закидывает себе на шею руку пострадавшего и удерживает ее одной рукой, а другой обхватывает больного за талию или грудь.


а б в
Рисунок 16. Переноска пострадавшего двумя носильщиками: а - способ "друг за другом"; б - "замок" из трех рук; в - "замок" из четырех рук.
Пострадавший свободной рукой может опираться на палку. При невозможности самостоятельного передвижения пострадавшего и отсутствии помощников возможна транспортировка волоком на импровизированной волокуше - на брезенте, плащ-палатке.
Таким образом, в самых разнообразных условиях оказывающий первую помощь может организовать тем или иным способом транспортировку пострадавшего. Ведущую роль при выборе средств транспортировки и положения, в котором больной будет перевозиться или переноситься, играют вид и локализация травмы или характер заболевания. Для предотвращения осложнений во время транспортировки пострадавшего следует перевозить в определенном положении соответственно виду травмы.
Очень часто правильно созданное положение спасает жизнь раненого и, как правило, способствует быстрейшему его выздоровлению. Транспортируют раненых в положении лежа на спине, на спине с согнутыми коленями, на спине с опущенной головой и приподнятыми нижними конечностями, на животе, на боку (рис.17). В положении лежа на спине транспортируют пострадавших с ранениями головы, повреждениями черепа и головного мозга, позвоночника и спинного мозга, переломами костей таза и нижних конечностей.


а б
Рисунок 17. Положение больного на спинальном щите (а) и противоскользящая одноразовая накладка из пенорезины для детей (б), обеспечивающая правильное положение на любом спинодержателе!
В этом же положении необходимо транспортировать всех больных, у которых травма сопровождается развитием шока, значительной кровопотерей или бессознательным состоянием, даже кратковременным, больных с острыми хирургическими заболеваниями (аппендицит, ущемленная грыжа, прободная язва и т.д.) и повреждениями органов брюшной полости.
Пострадавших и больных, находящихся в бессознательном состоянии, транспортируют в положении лежа на животе, с подложенными под лоб и грудь валиками. Такое положение необходимо для предотвращения асфиксии. Значительную часть больных можно транспортировать в положении сидя или полусидя. Необходимо также следить за правильным положением носилок при подъеме и спуске по лестнице (рис. 18).


а б
Рисунок 18. Правильное положение носилок при подъеме (а) и спуске (б).
В период транспортировки необходимо проводить постоянное наблюдение за больным, следить за дыханием, пульсом, сделать все, чтобы при рвоте не произошла аспирация рвотных масс в дыхательные пути.
Очень важно, чтобы оказывающий первую помощь своим поведением, действиями, разговорами максимально щадил психику больного, укреплял в нем уверенность в благополучном исходе заболевания.
Перекладывание больного
Необходимо уметь правильно переложить больного с кушетки на каталку. Для этого каталку ставят перпендикулярно кушетке, так чтобы ее головной конец подходил к ножному концу кушетки, после чего один санитар подводит руки под голову и лопатки больного, второй - под таз и верхнюю часть бедер, третий - под середину бедер и голени. Поднимают больного одновременно согласованными движениями, вместе с ним поворачиваются на 90° в сторону каталки и укладывают больного на носилки.
Перекладывание больного можно производить и вдвоем: первый санитар подводит руки под шею и лопатки больного, второй - под поясницу и колени. При небольшой массе тела больного переложить его может и один человек. Для этого больного берут на руки, подводя одну руку под лопатки, а другую под бедра. Сам больной обхватывает руками шею санитара.
Перекладывание тяжелых больных с каталки на кровать производится в следующем порядке: головной конец каталки ставят к ножному концу кровати, при малой площади палаты каталку ставят параллельно кровати, поднимают больного и, повернувшись на 90° (если каталка поставлена параллельно, то на 180°), кладут его на кровать. Существует способ расположения каталки по отношению к кровати вплотную. Этот способ требует от больного определенных усилий, поэтому не всегда может быть разрешен.
Если каталки под носилки нет, то носилки переносят вручную два или четыре санитара. При подъеме по лестнице носилки несут головой вперед, при спуске - ногами вперед. В обоих случаях поднимают ножной конец носилок и шагают "не в ногу".
Особенности транспортировки больных зависят главным образом от характера и локализации заболевания.
При переломе костей черепа транспортировку производят на носилках в положении на спине с опущенным подголовником и без подушки. Вокруг головы укладывают валик из одеяла, одежды или умеренно надутого воздухом подкладного круга.
При переломах позвоночника в грудном и поясничном отделах на жестких носилках, на щите укладывают пострадавшего на спину лицом вверх.
При переломе таза пострадавшего укладывают на спину, под разведенные колени подкладывают валик, свернутое одеяло, подушку.
При переломах ребер больному придают полусидячее положение.
При кровотечениях из ран конечностей им придают возвышенное положение.
Больных с ожогами укладывают по возможности на неповрежденную сторону, тщательно укутывают одеялами, а обожженную поверхность закрывают стерильным бинтом или стерильной простыней.
При транспортировке больного, находящегося в бессознательном состоянии, необходимо следить, чтобы у него не западал язык, а при рвоте рвотные массы не попали в дыхательные пути. Для этого голову больного поворачивают на бок, нижнюю челюсть выдвигают вперед и удерживают в этом положении. Больных с сердечно-сосудистой и легочной недостаточностью из-за сильной одышки перевозят на носилках в полусидячем состоянии.
Если у больного налажена и работает система для длительней инфузии в центральную или периферическую вену, то при его перекладывании участвует еще одна медсестра, которая отвечает за сохранность системы и ее работоспособность. Она снимает флакон со стойки, держит его в левой руке и при перекладывании и транспортировке больного правой рукой контролирует и фиксирует положение иглы или катетера в вене. При этом необходима особенная слаженность в работе всех, кто принимает в ней участие.
Гигиена медицинского персонала и больных
Санобработка больных
Санитарная обработка больного в приемном отделении включает следующие мероприятия:
дезинсекция - уничтожение вредных насекомых (вшей), если они обнаружени при осмотре больного;
гигиеническая ванна, душ или обтирание больного, стрижка волос, ногтей, бритьё;
3) переодевание больного в чистое больничное бельё и одежду.
Вопрос о способе и объеме санитарной обработки решает врач, а выполняется она младшим медицинским персоналом под руководством медицинской сестры.
У всех остальных больных начинать санитарно-гигиеническую обработку медсестра приемного отделения должна с тщательного осмотра тела, волосистых частей больного, его белья для выявления педикулеза (вшивости).
Вши особенно часто локализуются в затылочной и височной областях (головные вши) или в области лобка (лобковые вши). Платяные вши живут и откладывают яйца преимущественно в складках белья. Размеры вшей от 1,4 до 4 мм, а их яиц (гнид) - не более 0,6-1 мм. Гниды головных вшей продолговатой формы, они как бы приклеены к волосяному стержню особой клейкой массой, причем почти всегда располагаются вблизи корней волос. Головные и платяные вши являются переносчиками тяжелых инфекционных заболеваний - сыпного и возвратного эпидемического тифа, поэтому при обнаружении вшей или гнид медицинская сестра немедленно проводит дезинсекцию.
Прежде всего, необходимо надеть дополнительный халат и косынку. У больного по возможности коротко остригают волосы, их собирают в бумагу и сжигают.
Волосы на голове или лобке обрабатывают одним из растворов:
0,15% водно-эмульсионным раствором карбофоса;
0,5% раствором метилацетафоса в равных количествах с уксусной кислотой;
0,25% эмульсией дикрезила;
мыльно-порошковой эмульсией; 450мл жидкого мыла + 350 мл керосина + 200мл теплой воды.
Затем волосы покрывают косынкой на 20 минут, промывают теплой водой, ополаскивают 6% раствором столового уксуса. После этого в течение 10-15 минут вычесывают волосы частым гребнем. Белье больного складывают в мешок и отправляют в дезинфекционную камеру.
После проведения дезинсекции больного помещение и предметы, с которыми он контактировал, необходимо обработать теми же дезинфицирующими растворами с помощью гидропульта. Халат и косынку, в которых медицинская сестра проводила обработку больного и помещения, нужно сложить в мешок и отправить в дезинфекционную камеру.
Далее санитарная обработка больного проходит в ванной комнате. В зависимости от состояния больного санитарная обработка может быть полной (ванна, душ) или частичной (обтирание, обмывание).
Больные в удовлетворительном состоянии самостоятельно принимают душ, более тяжелые подвергаются гигиенической обработке в ванне. Температура воды должна быть 36-40°С. Уровень воды должен доходить только до мечевидного отростка. Чтобы больной не соскальзывал ниже, в ножном конце ванны устанавливают подставку для упора ног. Моют больного мочалкой с мылом: сначала голову, затем туловище, верхние и нижние конечности, паховую область, промежность.
Продолжительность процедуры не более 20 минут. Присутствие медсестры при этом обязательно, она всегда готова оказать первую медицинскую помощь при возможном ухудшении состояния больного.
Для выполнения обтирания больной укладывается на застеленную клеенкой кушетку. Губкой, смоченной теплой водой, обтирают шею, грудь, руки. Насухо вытирают эти части тела полотенцем и прикрывают их одеялом. Таким же образом обтирают живот, потом спину и нижние конечности.
После санитарной обработки больному одевают нательное больничное чистое белье, халат (пижаму), тапочки. Иногда разрешается пользоваться собственным бельем, смена которого должна производиться по графику больницы.
После этого больного транспортируют в отделение больницы. Способ доставки больного в отделение определяет врач в зависимости от тяжести состояния больного: на носилках (вручную или на каталке), на кресле-каталке, на руках, пешком.
При удовлетворительном состоянии больные идут в палату пешком в сопровождении среднего или младшего медицинского работника. В ряде случаев целесообразно доставлять больных в отделение на кресле-каталке. Тяжелых больных транспортируют в отделение лежа на носилках, установленных на специальную каталку. Такое положение позволяет полностью расслабить мускулатуру тела, не требует усилий от больного и обеспечивает оптимальные условия транспортировки,
Каждая каталка должна быть заправлена чистой простыней и одеялом в зависимости от сезона. Белье следует менять после каждого больного.
Гигиена белья.
Белье больничное: простыни, наволочки, пододеяльники, полотенца и др. Чистое белье хранится в бельевой, находящейся в отделении, а грязное — в отдельном помещении, расположенном недалеко от отделения, в специальных ящиках или бачках, которые по мере накопления белья опорожняют и белье отправляют в прачечную. Один раз в 7—10 дней производится банный день со сменой белья, но если в отделении имеются тяжелобольные с непроизвольным мочеиспусканием или дефекацией, то сестра - хозяйка обязана оставлять младшей медицинской сестре несколько комплектов чистого белья для смены при необходимости.
Смена нательного белья в стационаре производится один раз в 7—10 дней после гигиенической ванны. Неопрятным, потливым или очень ослабленным больным по мере надобности белье меняют чаще. Для больных инфарктом миокарда имеются специальные рубашки-распашонки, которые легко надеть и снять. Чтобы снять рубашку с больного, медицинская сестра подводит руки под его крестец, захватывает края рубашки и осторожно подводит ее к голове, затем поднимает обе руки больного и скатанную рубашку у шеи переводит через голову больного, после чего освобождает руки. Надевают рубашку в обратном порядке: вначале рукава, затем перекидывают рубашку через голову и расправляют под больным. При повреждении руки у больного сначала снимают рукав со здоровой руки, надевают — сначала на больную руку (рис.19).
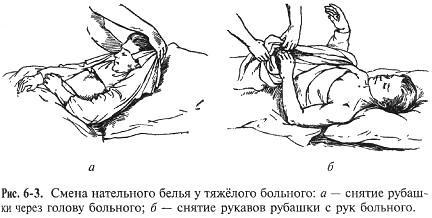
а б
Рисунок 19. Снятие нательного белья у больного: а – снятие рубашки через голову; б – снятие рукавов рубашки с рук больного
Смена постельного белья производится регулярно, не реже одного раза в неделю, после гигиенической ванны. В отдельных случаях белье меняют чаще по мере необходимости. Менять постельное белье, в особенности тяжелобольным, должна медицинская сестра. Способ смены постельного белья зависит от состояния больного. Если больному разрешают ходить, он сам может поменять постельное белье. Когда больному разрешают сидеть, его пересаживают с постели на стул, а медицинская сестра перестилает ему постель. При смене постельного белья лежачих больных грязную простыню складывают или скатывают валиком со стороны спины и ног и осторожно удаляют. Чистую простыню, скатанную, как бинт, с двух сторон валиком, осторожно подводят под крестец больною и затем расправляют в направлении к голове и ногам (рис.20). На простыне не должно быть рубцов, заплат, складок. Можно менять простыню и другим способом: больного передвигают на край постели, складывают грязную простыню по длине в виде бинта, на ее месте расправляют чистую, на которую перекладывают больного, а на другой стороне снимают грязную простыню и расправляют чистую. Постельное белье меняют два человека с минимальной затратой физических сил со стороны больного.


а б
Рисунок 20. Смена постельного белья:
а – первый способ; б – второй способ
Подмывание больных.
Больных, длительное время находящихся в постели и не принимающих каждую неделю гигиеническую ванну, а также страдающих недержанием мочи и кала, необходимо несколько раз в день подмывать, так как скопление мочи и кала в области паховых и ягодичных складок может привести к мацерации целости кожи и образованию пролежней. Подмывание производят слабым раствором калия перманганата или другим дезинфицирующим веществом. Раствор должен быть теплым (до..38°с). Для подмывания нужно иметь кувшин, корнцанг и стерильные ватные шарики. При подмывании под ягодицы подкладывают судно (рис.21). Пациент должен лежать на спине, согнув ноги в коленных суставах и немного разведя в бедрах. Подмывание можно производить из кружки Эсмарха, снабженной резиновой трубкой, зажимом и влагалищным наконечником, направляя на промежность струю воды или слабого раствора калия перманганата.


Рисунок 21. Подмывание больных
В левую руку берут кувшин с теплым дезинфицирующим раствором и поливают на наружные половые органы. Ватный тампон, зажатый в корнцанг, направляют от половых органов к заднему проходу (сверху вниз) один раз, затем сухим ватным тампоном вытирают кожу в том же направлении и выбрасывают тампон, чтобы не занести инфекцию с области заднего прохода в мочевой пузырь.
Стрижка ногтей.
Для стрижки ногтей используют маленькие ножницы. Стричь следует так, чтобы не поранить кожу. После процедуры ножницы дезинфицируют, протирают ваткой, смоченной спиртом или 0,5% раствором хлорамина.
Уход за кожей.
Больных, длительно находящихся в постели и не принимающих гигиенические ванны, следует протирать полотенцем, смоченным водой или одним из дезинфицирующих растворов: камфорным спиртом, одеколоном, спиртом пополам с водой, столовым уксусом и т. д. У больных, длительно находящихся в постели, особенно в положении на спине, нередко появляются пролежни (чаще всего на крестце, лопатках, пятках и локтях). Способствуют образованию пролежней плохой уход, за кожей тяжелобольного, неудобная постель, редкое перестилание ее. При покраснении кожи на крестце или других местах следует хорошо растереть ее камфорным спиртом, досуха вытереть, провести облучение кварцевой лампой и систематически следить за состоянием кожи (рис.22). Если пролежни все же появились, необходимо смазать их крепким раствором калия перманганата, раствором бриллиантовой зелени.

Рисунок 22. Места наиболее частого образования пролежней
Для профилактики пролежней каждый раз, перестилая постель, нужно осматривать тело больного и обращать внимание на те места, где они чаще всего возникают. Необходимо ежедневно протирать кожу дезинфицирующим раствором, а под места возможного образования пролежней подкладывать резиновый круг, покрытый подстилкой или в наволочке. Круг подкладывают таким образом, чтобы крестец находился над его отверстием. Промышленностью выпускается устройство для профилактики пролежней, состоящее из надувного прорезиненного матраца с гофрированной поверхностью и электрическим подогревом.
Уход за полостью рта.
Ходячие больные ежедневно утром или вечером чистят зубы, а после приема пищи полоскают рот подсоленной водой (1/4 чайной ложки поваренной соли на стакан воды) или слабым раствором калия перманганата. Тяжелобольным, которые не могут самостоятельно чистить зубы, после каждого приема пищи медицинская сестра должна протирать рот. Для этого она берет пинцетом ватный шарик, смачивает его в 5% растворе борной кислоты, 2% растворе натрия гидрокарбоната, слабом растворе калия перманганата или в теплой кипяченой воде и протирает больному язык и зубы. После этого больной хорошо ополаскивает рот.
Зубные протезы на ночь следует снять, тщательно промыть с мылом и до утра хранить в чистом стакане, а утром снова промыть и надеть.
У больных с высокой температурой или тяжелым нарушением кровообращения иногда встречается афтозный стоматит, при котором появляется очень неприятный запах изо рта, удручающе действующий на больного и окружающих. Борьба с афтозным стоматитом заключается в лечения основного заболевания, а также назначении веществ, уничтожающих запах: полоскание полости рта 0,5% раствором хлорамина, 2% раствором натрия гидрокарбоната или 1% раствором натрия хлорида.
3.07.Уход за глазами
Уход за глазами требует от медицинской сестры особого внимания. Глаза промывают при выделениях, склеивающих ресницы. Применяют стерильные марлевые тампоны, смоченные в теплом растворе 2% борной кислоты. При заболевании глаз закладывают и втирают глазные мази. Пипетку для закапывания перед употреблением должна быть стерильной. Перед процедурой медицинская сестра тщательно моет руки с мылом и щеткой, протирает их спиртом, чтобы не внести инфекцию в глаза. Техника закапывания: левой рукой слегка оттягивают нижнее веко и, предложив больному посмотреть в противоположную сторону, медленно впускают одну каплю ближе к носу; переждав немного, впускают вторую каплю и просят больного закрыть глаза.


а б
Рисунок 23. Закладывание глазной мази (а) и
закапывание глазных капель (б).
Глазные мази накладывают на веки специальной стеклянной лопаточкой (рис.23). Мази и лопаточки должны быть стерильными. Веко больного оттягивают вниз, за него закладывают мазь и мягкими движениями пальцев растирают ее по слизистой оболочке.
3.08.Уход за ушами.
Ходячие больные во время ежедневного утреннего туалета самостоятельно моют уши. Больным, длительно находящимся в постели, периодически чистит уши медицинская сестра. Если образовалась серная пробка, ее удаляют. Для закапывания капель в ухо нагибают голову больного в здоровую сторону (рис.24). Левой рукой оттягивают мочку уха, а правой держат пипетку, из которой вводят капли в слуховой проход. После этого в ухо закладывают небольшой ватный тампон на несколько минут.


а б
Рисунок 24. Промывание уха (а) и закапывание ушных капель (б).
3.09. Уход за носом.
Если больной слаб и не может освобождать носовые ходы самостоятельно, медицинская сестра должна ежедневно удалять образовавшиеся корочки (рис.25). Для этого в носовые ходы вводят ватную турунду, смоченную в вазелиновом масле, глицерине или любом масляном растворе, запрокидывая голову больному, и через 2 - 3 мин вращательными движениями удаляют корочки.

Рисунок 25. Удаление корочек из носа.
3.10. Уход за волосами.
У больных, находящихся длительное время в постели, требуется постоянное наблюдение за волосами. Мужчин стригут коротко и раз в неделю проводят гигиеническую ванну с мытьем головы. Женщинам, имеющим длинные волосы, ежедневно расчесывают их густым гребешком, индивидуальным для каждой больной. Чужими расческами пользоваться категорически запрещается. Короткие волосы расчесывают от корней к концам, а длинные разделяют на параллельные пряди и медленно расчесывают от концов, стараясь не выдергивать их. Густой гребень, смоченный в растворе уксуса, хорошо вычесывает перхоть и грязь. Чтобы лучше промыть голову, следует применять различные шампуни, детское мыло или воду с примесью хны. Если состояние больного позволяет, голову ему моют во время гигиенической ванны. Если больной длительное время не встает, ему моют голову в постели. Во время намыливания следует хорошо протереть кожу под волосами. Затем волосы ополаскивают и насухо вытирают, после чего тщательно расчесывают. После мытья головы, особенно женщинам с длинными волосами, медицинская сестра надевает им на голову полотенце или косыночку, чтобы избежать переохлаждения. Ежедневно сестра следит за состоянием волосистой части головы больных и проводит профилактику педикулеза.
