
Основные манипуляции, применяемые во время ухода за больным
В связи с тем, что больной большую часть времени находится в постели, важно, чтобы она была удобной и опрятной, сетка – хорошо натянутой с ровной поверхностью. На сетку укладывается матрац, без бугров и впадин. Для ухода за больными очень удобен матрац, состоящий из отдельных секций. Наматрацник необходимо периодически чистить и дезинфицировать. Для больных страдающих недержанием мочи и кала, на наматрацник по всей ширине кладут клеенку и хорошо подгибают ее края для предупреждения загрязнения постели. Пациентам при обильных выделениях из ран, свищей подкладывают клеенку, а сверху подстилку, которую меняют по мере надобности.
Ножки кровати снабжаются колесиками для удобства передвижения. Имеются также особые подставки, которые позволяют поднять ножной или головной конец кровати.
В зависимости от общего состояния больного выделяют следующие виды его положения в постели: активное, пассивное и вынужденное. Лежачие больные и пациенты, которым назначен постельный режим (режим I при желудочно-кишечных кровотечениях) все физиологические оправления осуществляют в постели. Поэтому при необходимости в постель больному подают судно, которое может быть металлическим с эмалевым покрытием, надувным резиновым или пластмассовым (рис.26)


а б
Рисунок 26. Резиновое (а) и пластмассовое (б) судна.
При мочеиспускании таких пациентов используют стеклянные или пластиковые мочеприемники (утки) емкостью 1,5-2 л. (рис.27) После использования судно и утки ополаскиваются горячей водой и дезинфицируют 10% р-ром хлорамина.


а б
Рисунок 27. Пластиковый (а) и стеклянный (б) мочеприемники.
Промывание желудка .
Опорожнение и промывание желудка осуществляется желудочным зондом. Желудочный зонд бывает толстым и тонким, после использования зонд промывают теплой проточной водой и дезинфицируют 10% р-ром хлорамина. Необходимая длина желудочного зонда составляет размер роста минус сто сантиметров. (рис. 28)

Рисунок 28. Желудочный зонд.
Для искусственного опорожнения кишечника выполняют постановку очистительной или сифонной клизмы (рис.29). Для выполнения очистительной клизмы используют грушевидный резиновый баллон емкостью 50-100 мл. или набор, состоящий из кружки Эсмарха, резиновой трубки длиной 1,5 метра и эбонитового наконечника -10 см.


а б
Рисунок 29. Резиновый клизменный баллон (а) и
набор для сифонной клизмы (б)
Клизмы
Клизма — введение в нижний отрезок толстого кишечника через заднепроходное отверстие различных жидкостей с лечебной и диагностической целями. Клизмы бывают очистительные, масляные, гипертонические, эмульсионные, сифонные, питательные, лекарственные и капельные.
Очистительная клизма. Применяют для удаления из нижнего отдела кишечника каловых масс и газов при задержке стула; при подготовке к рентгенологическому исследованию желудка, кишечника, почек; перед операцией, родами, искусственным абортом; перед постановкой лекарственных клизм.
Противопоказанием к применению клизмы являются острые воспалительные заболевания в области заднего прохода, кровоточащий геморрой, опухоли прямой кишки в стадии распада, кровотечение из желудоч-но-кишечного тракта.
Для постановки очистительной клизмы пользуются кружкой Эсмарха, которая представляет собой резервуар (стеклянный, эмалированный или резиновый) емкостью 1-2 л. Наполнив кружку водой нужной температуры, открывают кран или зажим, чтобы заполнить трубку водой и выпустить воздух. Больного укладывают на левый бок на край постели или кушетки с прижатыми к животу ногами, что способствует расслаблению мышц брюшного пресса и облегчает введение жидкости в кишечник (рис. 34, а).
Проверяют, не разбит ли наконечник, смазывают его вазелином и, раздвинув ягодицы больного, вводят в заднепроходное отверстие легкими вращательными движениями. Первые 3—4 см наконечник вводят по направлению к пупку, а затем еще на 5—8 см параллельно копчику. Недопустимо вводить наконечник с усилием, так как это может привести к ранению стенки прямой кишки.
Кружку Эсмарха подвешивают на высоту 1 м над больным, открывают кран и вода под давлением поступает в толстую кишку.
Необходимо следить за скоростью поступления воды в кишечник, регулируя ее высотой положения кружки, быстрое поступление воды может вызвать появление болта, позывы на дефекацию.
При запорах, сопровождающихся вялостью кишечной мускулатуры, ставят прохладные (20°С, реже 16—14°С) клизмы. При спастических запорах применяют горячие (10'С) клизмы.
Оставив на дне кружки немного воды, чтобы в кишечник не попал воздух, закрывают кран, регулирующий поступление жидкости и извлекают наконечник.
Желательно, чтобы больной удерживал воду в течение 10 мин. Для этого он должен лежать на спине и глубоко дышать Клизма из простой воды не всегда приводит к опорожнению кишечника. Для усиления ее действия к воде можно добавить 1/2 чайной ложки растертого в порошок детского мыла, 2 столовые ложки поваренной соли, I стакан отвара ромашки и т.д. Если клизма не подействовала, через несколько часов ее можно повторить.
Масляная клизма применяется при упорных запорах. Для этого используют подсолнечное, оливковое, конопляное или вазелиновое масло. Для одной клизмы берут 50—100 мл подогретого до 37—38°С масла. Вводят масло обычным резиновым баллоном или шприцем Жане через катетер, который продвигают в прямую кишку на глубину 10 см. Больной должен лежать спокойно 10—15 мин, чтобы масло не вытекало. Если действие масляной клизмы через 10—12 ч (утром) не наступит, то следует сделать обычную очистительную клизму.
Эмульсионная клизма также оказывает хороший опорожняющий эффект. Эмульсию приготавливают следующим образом. Смешивают 1/2 столовой ложки воды и 1 столовую ложку рыбьего жира, разводят в 50—100 мл воды и вводят грушевидным баллончиком в прямую кишку. Эмульсию можно приготовить, смешав 2 стакана настоя ромашки, желток яйца, 1 чайную ложку натрия гидрокарбоната и 2 столовые ложки вазелинового масла рли глицерина.
Гипертоническая клизма вызывает усиление перистальтики и опорожнение кишечника. Чаще всего используют гипертонические растворы сернокислой магнезии, сернокислого натрия (20—30% раствор или 2 столовые ложки соли растворяют в 1 стакане воды) или 10% раствор натрия хлорида. Гипертонические клизмы вызывают обильный жидкий стул. В связи с тем, что такие клизмы очень раздражают слизистую оболочку кишечника, делают их редко.
Очистительные клизмы (масляные, эмульсионные, гипертонические и из воды) делают только при упорных запорах.
Сифонная клизма. Если обычные очистительные клизмы не дают эффекта, применяют сифонные клизмы. Их используют при кишечной непроходимости, а также для удаления из кишечника продуктов брожения, гниения, при отравлении ядами и для удаления газов. Сифонный метод промывания кишечника (многократное промывание кишечника) основан на использовании принципа сообщающихся сосудов (рис.30).

Рисунок 30. Постановка сифонной клизмы.
Одним из них является кишечник, а другим — воронка на наружном конце введенной в прямую кишку резиновой трубки. Для сифонной клизмы приготавливают простерилизованную трубку длиной 1 м и диаметром 1,5 см с надетой на наружный конец воронкой, вмещающей около 1 л жидкости, кувшин, 10—12 л чистой воды или слабый раствор калия перманганата, раствор натрия гидрокарбоната, подогретого до 38°С, а также ведро или таз для сливания вод (рис. 27, б). Больного укладывают на левый бок, под ягодицы подкладывают клеенку, а у кровати ставят ведро для слива и кувшин с жидкостью. Конец трубки, вводимой в прямую кишку, обильно смазывают вазелином и продвигают вперед на 20—30 см. Нужно следить, чтобы трубка не свернулась в ампуле прямой кишки, контролируя ее положение, если это необходимо, пальцем. Воронку следует держать немного выше больного в наклонном положении. Затем, постепенно наполняя ее жидкостью, приподнимают над больным на высоту 1 м. Вода начинает поступать в кишечник. Как только уровень убывающей воды достигнет сужения воронки, последнюю опускают над тазом, не переворачивая до тех пор, пока вода из кишечника не заполнит воронку. При таком положении воронки хорошо видны пузырьки воздуха и комочки кала. Содержимое воронки выливают в ведро или таз, снова наполняют воронку водой и повторяют процедуру несколько раз, пока не прекратится отхождение газов и в воронку не будет поступать чистая вода (рис. 34, в). Для сифонной клизмы может потребоваться до 10—12 л воды. После окончания процедуры воронку снимают, моют и кипятят, а резиновую трубку оставляют в прямой кишке на 10— 20 мин, опустив ее свободный конец в таз для стока 'оставшейся жидкости и отхождения газов.
Установка газоотводной трубки
Показанием для введения газоотводной трубки является метеоризм — вздутие кишечника, связанное с повышенным газообразованием в кишечнике, реже — с паре-4ом кишечника.
Газоотводная трубка — мягкая толстостенная резиновая трубка длиной 30—50 см, диаметром 3— 5 мм. Конец, вводимый в кишечник, закруглен вокруг центрального отверстия, другой конец косо срезан. Трубку надо прокипятить, смазать вазелином и ввести в заднепроходное отверстие на расстояние 20—30 см так, чтобы наружный конец ее выступал из заднего прохода на 5—6 см. Вводить трубку надо не спеша, вращательными движениями. Трубка остается в кишечнике до тех пор, пока не отойдут газы. Держат трубку не более 2 ч, затем удаляют и при необходимости вводят снова.
В течение суток трубку можно вставлять 2—3 раза через некоторые промежутки времени. При скоплении в кишечнике плотных каловых масс необходимо сделать перед введением газоотводной трубки микроклизму с глицерином или настоем ромашки. После извлечения трубки окружность заднего прохода вытирают марлевым тампоном, а в случае раздражения смазывают мазью, обрабатывают присыпкой.
Определение артериального давления и пульса.
Артериальное давление и пульс является важнейшими показателями функции сердечно-сосудистой системы.
Артериальное давление определяется методом Рива-Роччи-Короткова. (рис.31) Суть метода заключается в следующем: на предплечье накладывается пневматическая манжета. После нагнетания в нее воздуха наступает полная компрессия плечевой артерии. Постепенно выпуская воздух из манжеты, с помощью фанендоскопа, установленного в кубитальной ямке констатируют появление первого пульсового удара, что соответствует систолическому давлению. Прекращение пульсовых ударов соответствует дисталическому давлению. В норме в среднем систолическое давление ровно 110-120 мм.рт.ст., а диасталическое 70-80мм.рт.ст. Более высокие цифры свидетельствуют о гипертензии, ниже о гипотензии.


Рисунок 31. Аппарат для измерения артериального давления (электронный (а) и Рива-Роччи (б)).
Определение пульса, как и артериального давления необходимо для оценки работы сердца и сосудов. Различают центральный и периферический пульс. Центральный пульс определяется на сонных артериях и аорте, периферический на плечевой, лучевой, локтевой, бедренной, подколенной, заднеберцовой и тыльной артерии стопы. При пальцевом определении пульсации артерий отличают следующие параметры: симметричность (на симметричных артериях), ритм (совпадения с ритмом сердечных сокращений); частота – 66-84 уд/мин, выше – тахикардия, ниже-брадикардия; наполнение – удовлетворительное, сниженное (определяется с трудом), нитевидный пульс.
Термометрия.
Изменение температуры тела является одним из показателей нарушения функций организма. Различают гипертермические (лихорадочные) и гипотермические состояния. Для измерения температуры тела используют ртутные термометры. Определение температуры тела осуществляется установкой термометра в подмышечной впадине или паховой складке. Наиболее достоверные результаты дает термометрия в ротовой полости или прямой кишке. Нормальная температура считается: 36,5о- 36,9оС.
Уход за больным с гипсовой повязкой.
Гипсовые повязки широко применяются в травматологической практике, в связи с чем необходимо знать правила ухода за этими больными.
Гипсовая повязка затвердевает 10—20 мин в зависимости от качества гипса. В это время загипсованный участок тела необходимо удерживать в необходимом положении. При застывании повязка становится твердой на ощупь и при постукивании издает ясный звук твердого тела. Окончательное высыхание гипса происходит в течение суток. Повязка из серой становится белой, и при постукивании слышен звонкий звук. Для ускорения высыхания гипса повязку не нужно накрывать простыней или одеялом. Можно производить умеренное подогревание лампой
«Соллюкс».
После наложения гипсовой повязки, пока она еще не высохла, на ней химическим карандашом пишут: дату травмы, дату наложения повязки, дату предполагаемого снятия гипса.
Особенно внимательно наблюдают за больным в первые сутки после наложения повязки. При тугой повязке у больного появляются боль в конечности, цианоз, увеличивается отек, онемение пальцев.
В этих случаях необходимо разрезать гипсовую повязку и временно укрепить ее бинтом. Необходимо следить, чтобы во время акта дефекации и мочеиспускания гипсовая повязка не загрязнялась. Надо своевременно подмывать больного. Важным профилактическим мероприятием различных осложнений у этой категории больных является лечебная физкультура.
Уход за больными при лечении переломов вытяжением.
При лечении больных с переломами методом вытяжения они длительное время должны находиться в вынужденном положении. Однако в отличие от лечения гипсовыми повязками этот метод создает большие возможности для применения лечебной физкультуры. Особенно обращают внимание на выполнение активных движений симметричной здоровой конечностью. При этом рефлекторно усиливается кровообращение и в поврежденной конечности, что улучшает консолидацию перелома. Начиная с первых дней после травмы рекомендуются активное сокращение мышц бедра, движение надколенника («играть чашечкой»), производить движения в голеностопном суставе и межфаланговых суставах. Необходимо ежедневно осматривать зону введения спицы. Между фиксаторами спицы и кожей рекомендуется вставлять марлевые шарики, пропитанные спиртом (профилактика нагноения). В случае, если наступило нагноение, спицу удаляют и переходят к другому методу лечения. Больной на скелетном вытяжении должен находиться не более 4 нед, после чего накладывают гипсовую повязку.
Оксигенотерапия.
Назначение оксигенотерапии требуется при развитии у больного гииоксемии (низкого уровня кислорода в артериальной крови). Причиной гииоксемии может быть нарушение вентиляции легких при параличе дыхательной мускулатуры, передозировке, лекарственных средств, угнетающих дыхательный центр, отеке легких, тяжелых инфекционных заболеваниях, поражениях сердца различной этиологии.
Физиологическое действие кислорода при увеличении ВГО содержания в тканях основано на снижении метаболического ацидоза благодаря удалению недоокисленных продуктов обмена, что ведет к улучшению функции внутренних органов, уменьшению частоты дыханий. За счет уменьшения концентрации углекислого газа в тканях происходит снижение уровня эндогенных катехоламинов в крови, артериального давления и уменьшение частоты сердечных сокращений.
Способы применения кислорода. Можно выделить местное и общее применение кислорода. Гипербарическая оксигенация включает общее и местное его действие.
Местное применение кислорода показано при лечении ран, зараженных анаэробной инфекцией, вялотекущих воспалительных процессах, трофических расстройствах. При местном использовании кислород может вводиться субконъюнктивально, ретробульбарно, в переднюю камеру глаза, внутриплеврально. внутрибрюшинно, в полость сустава, внутрикостно, подкожно, накожно (общие и местные кислородные ванны).
К способам введения кислорода, при которых проявляется его общее действие, относятся ингаляционные и неингаляционные методы применения. Ингаляция кислорода — самый распространенный способ его применения. Она осуществляется с помощью масок, носовых катетеров, интубационных и трахеостомических трубок. До настоящего времени в ряде лечебных учреждений при отсутствии централизованной системы подачи кислорода еще используется ингаляция с помощью кислородной подушки.
Ингаляция кислорода с помощью масок осуществляется с использованием ингаляционных аппаратов непрерывного и прерывистого потоков. Обязательным условием при масочной подаче кислорода является его увлажнение и согревание. Это препятствует высушиванию слизистых оболочек дыхательных путей и обеспечивает нормальную функцию эпителия бронхов. Увлажнение производится пропусканием кисло рода через сосуд с водой (аппарат Боброва). Влажность газа при таком способе достигает 50%.


а б в
Рисунок 32. Подача кислорода с помощью носового катетера: а — определение длины вводимой части катетера, б — положение катетера в носоглотке; в — ингаляция кислорода из баллона через катетер.
Более удобной является подача кислорода через носовой катетер (рис.32, а). При этом максимально возможная концентрация кислорода составляет не более 35—40%. Такая подача кислорода является средством выбора при длительной оксигенотерапии. Носовой катетер может быть одинарным, двойным (для введения и оба носовых хода), резиновым или пластиковым. Катетер имеет боковые отверстия.
Перед введением катетера необходимо следить за сохранностью его эластичности, отсутствием в нем трещин. В противном случае катетер может оторваться и быть асиирирован. Резиновые катетеры дезинфицируют кипячением, обрабатывают стерильным вазелиновым маслом. Перед введением полость носа очищают и катетер вводят до задней стенки глотки по нижнему носовому ходу на глубину 15 см (рис.32, б, в). Кончик введенного катетера должен быть виден при осмотре зева и его можно прощупать. Для удобства катетер может быть фиксирован к коже лица лейкопластырем (рис.32, г). Увлажнение кислорода обязательно. При применении носового катетера необходимо через 30—60 мин менять положение катетера (из правого носового хода в левый и наоборот) с целью предупреждения пролежней и высушивания слизистой оболочки носовых ходов. При возникновении першения в носу, и носоглотке показано закапывание масляных капель.
Кислородная подушка состоит из резиновой емкости для кислорода, резиновой трубки и мундштука. При заполнении подушки мундштук снимают, резиновую трубку надевают на кран кислородного редуктора. После заполнения подушки кран редуктора закрывают, а трубку пережимают зажимом. Дезинфекция мундштука осуществляется протиранием ватным тампоном со спиртом. Увлажнение кислорода при таком способе введения достигается оборачиванием мундштука мокрыми марлевыми салфетками.
Методика сбора мокроты.
Всем больным, выделяющим мокроту, должны быть розданы карманные плевательницы — специальные градуированные сосуды с плотно завинчивающейся крышкой. Выделяемая больным мокрота должна собираться и эти плевательницы, с одной стороны, для профилактики инфицирования воздуха, окружающих предметов, других больных, а с другой для оценки суточного количества отделяемой мокроты. Плевательницу перед дачей больному дезинфицируют кипячением, а для обеззараживания мокроты на 1/2 заполняют 2% раствором хлорамина.
Чрезвычайно важное диагностическое значение имеет не только количество мокроты, которое больной собирает и плевательницу в течение суток, но и ее качественный состав. Это позволяет определить характер патологического процесса в легких.
Сбор мокроты для общего клинического анализа осуществляется утром натощак, когда в бронхах скапливается наибольшее ее количество и в полости рта нс-т остатков нищи. Перед забором полость рта тщательно прополаскивается раствором питьевой соды, фурацилина (1:5000), 0,01% раствором калия перманганата. После этого больной, откашливаясь, собирает в сухую чистую стеклянную банку 3—5 мл мокроты. Мокроту необходимо направить в лабораторию в течение 2 ч с момента забора, так как длительное стояние ведет к размножению микробной флоры и лизису (разрушению) клеточных элементов. Во время нахождения в отделении мокрота должна храниться в прохладном месте. В лаборатории проводится макро- и микроскопическое ее исследование.
Сбор мокроты на чувствительность к антибиотикам наиболее целесообразно проводить до начала антибиотикотераиии. Утром натощак, после полоскания полости рта, больной откашливается и сплевывает мокроту (не слюну) в стерильную чашку Петри, принесенную из бактериологической лаборатории. В ряде случаев больной не может собрать мокроту на исследование в связи с ее малым количеством или трудностью отделения. Тогда накануне сбора мокроты больному дают отхаркивающие или муколитические средства.
Катетеризация мочевого пузыря.
Катетеры бывают: резиновые и металлические. Длинный металлический катетер со специфическим изгибом применяется для катетеризации уретры у мужчин. Короткий металлический катетер для катетеризации у женщин. Катетеризацию металлическим катетером должен выполнять врач. Резиновые катетеры более безопасны для применения и могут использоваться как для однократной катетеризации так и для многосуточной (катетер Фолли) (рис.33).



а б в
Рисунок 33. Уретральные катетеры: резиновый (а), металлический (б) и Фолли (в).
Катетеризация моченого пузыри осуществляется с помощью уретрального катетера—трубки, которую проводят по мочеиспускательному каналу в мочевой пузырь. Катетеры, предназначенные для мужчин (так называемые мужские катетеры), бывают резиновые (мягкие), эластические полужесткие) и металлические (жесткие). Все катетеры заканчиваются слепо, а отверстия располагаются на боковой стороне вблизи кончика. Обычный резиновый катетер (катетер Нелатона) равномерной толщины, длиной около 25 см, с закругленным концом. Резиновый катетер, имеющий суженный, плотный и несколько изогнутый в виде клюва конец, носит название катетера Тиманна. На его расширенном в виде раструба наружном конце (павильоне) имеется небольшой гребешок, указывающий направление клюва.
Металлический мужской катетер имеет дугообразный изогнутый конец; кривизна инструмента соответствует изгибу мужского мочеиспускательного канала, что позволяет провести его в мочевой пузырь. Женский металлический катетер значительно короче мужского (16— 17 см) и имеет слегка изогнутый клюв.
Катетеризацию мочевого пузыря у мужчин производят сначала резиновым катетером. В том случае, если его не удается провести по мочеиспускательному каналу, применяют эластический катетер и в последнюю очередь прибегают к металлическому катетеру.
Проведение в мочевой пузырь мужчины резинового катетера и все виды катетеризации мочевого пузыря у женщин может выполнять средний медицинский персонал (медицинская сестра, фельдшер, акушерка), имеющий соответствующий опыт. Эластический и металлический катетер у мужчин вводит только врач!
Техника введения резинового катетера в мочевой пузырь у мужчин следующая. Больной лежит на спине. Крайнюю плоть сдвигают и обнажают головку полового члена. Между III и IV пальцами левой руки захватывают половой член ниже головки, а I и II пальцами раздвигают наружное отверстие мочеиспускательного канала. Правой рукой головку полового члена в окружности наружного отверстия обрабатывают ватным шариком, смоченным дезинфицирующим раствором (0,02% раствор фурацилина, 0,1% раствора пиванола, 2% раствор борной кислоты и др.). Затем в правую руку берут стерильный пинцет, которым захватывают лежащий на стерильном столе или в стерильном лотке катетер вблизи его кончика на расстоянии 5—6 см от отверстия. Наружный конец катетера удобнее всего удерживать между IV и V пальцами той же руки. Перед введением катетер поливают стерильным вазелиновым маслом, глицерином, синтомициновой эмульсией, мазью Вишневского и т. д. Кончик катетера вводят в наружное отверстие мочеиспускательного канала и, постепенно перехватывая его, продвигают по уретре глубже, а половой член левой рукой подтягивают кверху, как бы натягивая на катетер (рис. 29). Когда катетер достигает наружного сфинктера, может встретиться препятствие, обычно легко преодолеваемое.

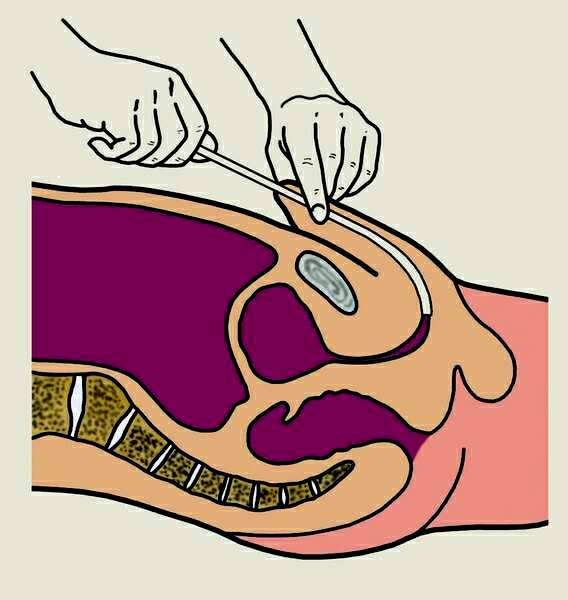
Рисунок 34. Катетеризация мочевого пузыря у мужчин.
Лишь изредка стойкий спазм сфинктера оказывается непреодолимым для катетера. Для ликвидации спазма рекомендуют больному успокоиться, расслабиться, глубоко дышать, а если это не помогает, прибегают к инъекции обезболивающих и спазмолитических средств. О проникновении катетера в пузырь можно судить по начинающемуся вытеканию из него мочи.
Удаляют катетер путем простого вытягивания его обезболивающих и спазмолитических средств. О проникновении катетера в пузырь можно судить по начинающемуся вытеканию из него мочи.
Удаляют катетер путем простого вытягивания его.
Катетеризация мочевого пузыря у женщин обычно не представляет особых трудностей (рис.35). Больная лежит с согнутыми и разведенными ногами. Большим и указательным пальцами левой руки разводят большие и малые половые губы и обнажают наружное отверстие мочеиспускательного канала. Его обрабатывают ватным шариком с дезинфицирующим раствором. Правой рукой в мочеиспускательный канал вводят катетер, который обычно беспрепятственно входит в мочевой пузырь. Насильственное проведение катетера как у мужчин, так и у женщин недопустимо.
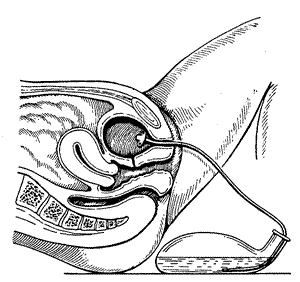

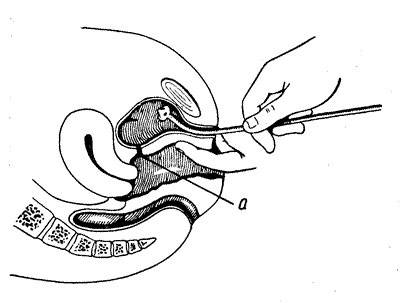
Рисунок 35. Катетеризация мочевого пузыря у женщин.
После катетеризации мочевого пузыря возможны осложнения. Несоблюдение правил асептики грозит внесением инфекции; грубое, насильственное проведение катетера усиливает эту опасность, а также чревато другими осложнениями (травма, кровотечение).
Уход за мочевым катетером.
Наличие у больного постоянного катетера для удаления мочи из мочевого пузыря предусматривает тщательный гигиенический уход и соблюдение больным оптимального питьевого режима. Больному необходимо чаще употреблять жидкость, снижая концентрацию мочи и уменьшая, таким образом, вероятность развития инфекции мочевых путей. Гигиенические мероприятия должны включать уход за промежностью и собственно за катетером.
При этом необходимо: мыть промежность в направлении спереди назад; следить, чтобы трубка катетера была надежно прикреплена к внутренней поверхности бедра с помощью пластыря; прикреплять дренажный мешок к кровати таким образом, чтобы он находился ниже мочевого пузыря больного, но не касался пола; следить за тем, чтобы трубка катетера не перекручивалась и не образовывала петель.
Для ухода за промежностью необходимо приготовить: резиновые перчатки, полотенце, клеенку, салфетки или бумажное полотенце, мешок для мусора, мешок для грязного белья, ватные тампоны, зажим, кувшин или тазик для подмывания, мыло.
Для выполнения процедуры необходимо: опустить изголовье кровати, чтобы больной лежал на спине горизонтально; накрыть больного одеялом, оставив открытыми таз и ноги; подложить клеенку под ягодицы больного и поставить на нее судно; попросить больного, чтобы он, согнув колени, приподнял ягодицы. Если он не в состоянии этого сделать, перевернуть его набок и постелить клеенку, затем перевернуть вновь на спину; налить в кувшин теплой воды;надеть перчатки, затем встать справа от больного, в правую руку взять зажим с ватным тампоном, а в левую руку — кувшин с теплой водой. Обработку промежности начать сверху вниз: от половых органов до заднепроходного отверстия (ватные тампоны нужно менять после каждого движения сверху вниз); сухой салфеткой подсушить кожу промежности в том же направлении; с помощью ватных тампонов вымыть и высушить 10 см катетера, начиная с того места, где он выходит из мочеиспускательного канала; осмотреть область вокруг катетера, не подтекает ли моча; прикрепить трубку катетера с помощью пластыря к внутренней поверхности бедра больного. Чтобы катетер не вытягивался из входа в мочеиспускательный канал, ослабьте натяжение трубки и убедитесь, что дренажный мешок прикреплен к кровати; убрать судно, клеенку, снять перчатки, уложить больного поудобнее и накрыть его одеялом; поинтересоваться о его самочувствии.
Для опорожнения мочевого дренажного мешка необходимо: надев перчатки, поместить под отводной трубкой дренажного мешка мерную емкость для сбора и измерения мочи; освободить отводную трубку из держателя, находящегося сбоку дренажного мешка, и открыть зажим трубки. Мочу слить в мерную емкость; закрыть зажим, конец отводной трубки протереть салфеткой, смоченной спиртом, закрепить отводную трубку в держателе; снять перчатки и вымыть руки после процедуры.
Уход за эпицистостомой.
Эпицистостома — искусственно сформированный свищ из мочевого пузыря, выведенный на переднюю брюшную стенку. Если эпицистостома наложена на длительное время, выделение мочи осуществляется через головчатый резиновый катетер (катетер Пеццера или Малеко). Меняют катетер 1 раз в месяц, так как он может закупориваться мочевыми солями, трескаться при замене или удалении, надрываться на уровне головки. При наличии эпицистостомы больной нуждается в промывании мочевого пузыря не реже 2 раз в неделю.
В домашних условиях уход за эпицистостомой и сбор мочи в течение суток осуществляется следующим образом: при уходе за кожей вокруг эпицистостомы необходимо промывать кожу вокруг эпицистостомы теплой кипяченой водой или раствором фурацилина (также можно использовать слабый раствор марганцовокислого калия).
По мере необходимости подсушивать с помощью салфеток поверхность кожи; на кожу вокруг эпицистостомы нанести пасту Лассара или мазь «Стомагезин»; после впитывания остатки мази удалить с помощью салфетки.
При уходе за эпицистостомой необходимо наблюдать за функционированием дренажей. Если в отделяемой жидкости появилась свежая кровь и сгустки, то это не опасно только в первые дни после операции. Важно вовремя заметить прекращение оттока мочи по дренажу, так как это может быть связано с закупоркой дренажа, выпадением или перегибом катетера.
При смене головчатого резинового катетера необходимо: обработать кожу вокруг эпицистостомы после удаления старого катетера дезинфицирующим раствором; ввести в новый стерильный катетер «проводник» (длинный металлический штырь), натягивая катетер до упора, так что его головка растягивается; ввести катетер с проводником через эту цистостому в мочевой пузырь; удалить «проводник» из мочевого пузыря, при этом расправленная головка фиксирует катетер в мочевом пузыре; для проверки работы головчатого катетера с помощью шприца Жанэ ввести в мочевой пузырь стерильный раствор фурацилина или борной кислоты.
Для сбора мочи в дневное время наружный конец катетера опускают в мочеприемник, который у ходячих больных подвешивают под одеждой у живота или бедра. На ночь, а также если больной не ходит, наружный конец катетера опускают в контейнер, прикрепленный к кровати.
При замене мочеприемника необходимо приготовить чистый мочеприемник; отделить трубку мочеприемника от катетера; слить мочу из использованного мочеприемника, а старый мочеприемник положить в целлофановый пакет и выбросить (если мочеприемник не будет заменен на новый, его можно повторно использовать, промыв водой и замочив на 1 ч в 3%-м растворе хлорамина, затем вновь промыв его водой); соединить чистый мочеприемник с катетером; проверить размер эпицистостомы с помощью мерки; снять перчатки и вымыть руки после процедуры.
Методика сбора мочи для лабораторных исследований.
Для большинства исследований мочу берут утром, - разу после сна. И у мужчин, и у женщин перед выделением мочи для анализа необходимо обработать наружное отверстие мочеиспускательного канала теплой водой, что больные делают самостоятельно.
В настоящее время в клинической практике применяют количественные способы определения лейкоцитурии эритроцитурии, цилиндрурии. Первым из них является метод Каковского — Аддиса, при котором подсчитывают число форменных элементов в суточной моче (в норме до 2- 106/сут лейкоцитов, 1- 106/сут эритроцитов и 100 000 гиалиновых цилиндров). Для анализа мочи по этому способу мочу собирают за 12 ч (лучше в течение ночи с 22 до 10 ч) в одну посуду и посылают в лабораторию. Для точного учета количества мочи, выделившейся за 12 ч, в 22 ч мочевой пузырь опорожняют.
По методу Амбюрже после опорожнения мочевого пузыря собирают трехчасовую порцию мочи; используют также определение «минутной лейкоцитурии», т. е. числа лейкоцитов в моче, выделившейся за 1 мин, для чего в лабораторию посылают порцию мочи, выделившейся за определенное количество минут.
Наиболее распространен в настоящее время анализ мочи по методу Нечипоренко, при котором подсчитывают лейкоциты и эритроциты, содержащиеся в 1 мл мочи (норма соответственно 2000 и 1000). Для анализа по этому методу пригодна любая порция мочи, в любое время суток и любого объема, начиная с 2—3 мл. Обычно на анализ посылают утреннюю порцию мочи, в лаборатории ее центрифугируют, осадок исследуют в счетной камере Горяева (как при анализе крови), определяя число лейкоцитов, эритроцитов и цилиндров в 1 мм осадка. Это число затем пересчитывают на общий объем осадка и делят на количество миллилитров в исследованной порции мочи.
Чрезвычайно важное значение в клинической практике имеет определение бактериурии. Уже в общем анализе мочи путем микроскопии осадка можно установить наличие и примерное количество в моче микроорганизмов, но не вид бактерий и точную степень бактериурии. Эту информацию позволяют получить бактериологические исследования мочи, т.е. посевы ее на специальные питаельные среды, а также современные химические методы анализа. Получать мочу для бактериологического исследования следует, соблюдая абсолютную стерильность, чтобы исключить попадание в мочу бактерий из окружающей среды.
Ряд методов исследования мочи направлен на определение функциональной способности почек. Простейшим in них является определение суточного диуреза — количества мочи, выделяемой за сутки. Обычно выбирают какое-то определенное время суток (например, 8 ч), которое условно принимается за точку отсчета — границу условных суток: учитывается количество введенной 1. выведенной жидкости с 8 ч утра одного дня до 8 ч утра следующего. Для этого тщательно измеряется вся жидкость, выпитая больным. Стараются с возможно большей точностью определить количество жидкости, поступившей продуктами питания. Условно овощи и фрукты считают продуктами, на 100% состоящими из воды и, таким обрати, количество жидкости, получаемой с ними, определяется их массой. Учитывается объем жидкости, вводимой больному парентерально.
Более точные сведения о состоянии мочеотделения и почечной функции дает проба Зимницкого. Эту пробу проводят следующим образом. В 6 ч утра больной опорожняет мочевой пузырь и после этого до 6 ч утра следующего дня собирает мочу в 8 сосудов. При этом с б до 9 ч больной мочится в первый сосуд, с 9 до 12 ч — во второй и т.д. Результаты пробы Зимницкого следует считать хорошими, если общее количество мочи за сутки достаточное (1 — 2 л), в отдельных 3-часовых порциях объем ее разный (колеблется от 100 до 300 мл), а относительная плотность мочи варьирует от 1,010 до 1,025. Такие колебания в течение суток совершенно нормальны и свидетельствуют о хорошей реакции почек на изменение водно-пищевого режима на протяжении дня и ночи.
