
Chastnaya_mikrobiologia
.pdf
ovale, в отличие от P. vivax, ядра крупные, неправильной формы, отсутствуют крупные «разорванные» амебовидные трофозоиты, мерозоиты крупные и их меньше в моруле.
Женские гаметоциты (гамонты) P. vivax и P. malariae в толстой капле не удается отличить от взрослых трофозоитов. Мужские гаметоциты имеют крупное ядро, окруженное узким ободком бледно-голубой цитоплазмы с рассеянными по ней зернами пигмента. Гаметоциты P. falciparum имеют характерную полулунную форму.
Серологический метод - определение антител к плазмодиям малярии с помощью РИА или ИФА с диагностическими целями проводится редко.
Генодиагностика - ПЦР.
Криптоспоридиоз
Криптоспоридии (Cryptosporidium parvum, Cryptosporidium muris) вызывают холероподоб-
ное заболевание или воспаление легких, преимущественно у лиц, страдающих иммунодефицитами, в частности, ВИЧ-инфекцией.
Материалом для исследования являются испражнения, биоптаты слизистой оболочки кишечника, желчных протоков, желчного пузыря, мокрота и биоптаты легочной ткани. Основной метод диагностики - микроскопия исследуемого материала.
Микроскопический метод направлен на обнаружение ооцист в мазках из материала от больного, окрашенных по Цилю-Нильсену. Ооцисты криптоспоридий представляют собой округлые образования диаметром около 5 мкм, они кислотоустойчивы и поэтому окрашиваются в красный цвет, тогда как другие микроорганизмы - в голубой.
Ооцисты криптоспоридий или их антигены в исследуемом материале можно также выявить с помощью РИФ и ИФА.
Токсоплазмоз
Возбудитель токсоплазмоза (Toxoplasma gondii) является внутриклеточным паразитом, поражающим практически все органы и ткани теплокровных животных, птиц и человека.
Исследованию на токсопламоз подвергают пунктат лимфатических узлов, спинномозговую жидкость, кровь, гистологические срезы лимфатических узлов, миндалин, кусочки органов трупа, головной мозг, печень, селезенку, легкие, плаценту и околоплодную жидкость.
Микроскопический метод – обнаружение токсоплазм в мазках из материала от больного, окрашенных по Романовскому-Гимзе. Токсоплазмы имеют полулунную или аркообразную форму, размеры 4-7х 2-4 мкм, один из концов простейшего заострен, другой закруглен. Цитоплазма токсоплазм голубого цвета, ядро рубиново-красного цвета располагается в центре паразита, занимая 1/3-1/4 цитоплазмы (рис. 42).
Биопроба - заражение материалом от больных белых мышей, у которых развивается острая форма токсоплазмоза, при этом паразиты обнаруживаются в перитонеальном экссудате, реже во внутренних органах. Через 2-3 недели в головном мозге появляются цисты токсоплазм, которые можно обнаружить при микроскопии нативных или окрашенных по Романовскому-Гимзе препаратов.
208
Рис. 42. Возбудитель токсоплазмоза (Toxoplasma gondii)
Серологический метод - постановка реакции с красителем Сэбина—Фельдмана (РСФ - ан- тиген-нейтрализующая реакция, основанная на утрате токсоплазмами способности прижизненно воспринимать окраску после воздействия специфических антител), РИФ, РСК, РНГА с парными сыворотками крови больных с целью определения антител к токсоплазмам. Применяется также аллергическая проба с токсоплазмином.
Аллергодиагностика – постановка внутрикожной аллергической пробы с токсоплазмином выявляет наличие сенсибилизации организма в результате инфицирования токсоплазмами. Результаты аллергической пробы учитывают в сочетании с данными серологического исследования. Положительная проба с токсоплазмином при отрицательных результатах серологических реакций указывает на давно перенесенную инвазию; положительная РИФ в низких титрах в сочетании с отрицательной РСК свидетельствует о затухании процесса; свежая инфекция характеризуется наличием антител, выявляемых с помощью РИФ при отрицательных РСК и аллергической пробе. Диагноз врожденного токсоплазмоза ставят при наличии типичных клинических проявлений и нарастания титра специфических антител у ребенка в сочетании с положительными результатами серологических реакций у матери.
Трипаносомоз
У человека трипаносомоз описан в 2 формах - африканской (сонная болезнь) и американской (болезнь Шагаса).
Возбудителями сонной болезни являются Trypanosoma brucei вариант gambiense и Trypanosoma brucei вариант rhodesiense, болезни Шагаса - Trypanosoma cruzi. Морфологически эти три вида трипаносом сходны между собой.
Материалом для исследования являются кровь, спинномозговая жидкость, пунктат лимфатических узлов, грудины, кусочки пораженных тканей.
Микроскопический метод – выявление трипаносом в мазках из исследуемого материала, окрашенных по Романовскому-Гимзе. Трипаносомы располагаются внеклеточно, имеют размеры 17-30х1,4-2,0 мкм, красно-фиолетовое ядро, расположенное в средней части тела простейшего; на заднем конце трипаносомы имеется блефаропласт, от которого отходит волнообразный жгутик, направляющийся к наружной оболочке трипаносомы и далее - до переднего конца трипаносомы. Между телом трипаносомы и жгутиком находится прозрачная ундулирующая мембрана. Сзади от блефаропласта расположен палочковидный или круглый кинетопласт (рис. 43).
При острой стадии болезни Шагаса трипаносомы можно обнаружить в крови. При хронической форме заболевания микроскопическое исследование малоинформативно из-за небольшого количества трипаносом в крови.
Серологический метод (РСК, РП, РА, РИФ, ИФА для определения антител в крови больных) применяется при болезни Шагаса.
Биопроба – заражение морских свинок (Т. cruzi), белых мышей или крыс (Т.rhodesiense), мартышек (Т.gambiense) с последующим микроскопическим исследованием окрашенных по Рома- новскому-Гимзе мазков-отпечатков из внутренних органов с целью выявления трипаносом.
209

Рис. 43. Возбудитель трипаносомоза (Trypanosoma gambiense)
Лейшманиоз
Возбудителем кожного лейшманиоза является Leishmania tropica, висцерального лейшманиоза - Leishmania donovani. Лейшмании паразитируют у позвоночных животных и человека в лейшманиальной (внутриклеточной, амастиготной безжгутиковой) форме. Другим хозяином и переносчиком являются москиты, у которых паразиты находятся в лептомонадной (промастиготной, жгутиковой) форме. Жгутиковые формы образуются также при культивировании лейшманий на искусственных питательных средах.
Микроскопический метод (микроскопия мазков костного мозга, пунктата лимфатических узлов и селезенки, окрашенных по Романовскому—Гимзе) является наиболее информативным в диагностике висцерального лейшманиоза. Амастиготы расположены в цитоплазме гистиоцитов, имеют овальную или круглую форму размером 3-5x1-3 мкм, цитоплазму серо-голубого цвета, центрально расположенное ядро красно-фиолетового цвета и лежащий рядом с ним ярко окрашенный кинетопласт.
Культуральный метод – посев на среду NNN, культивирование при 22 °С в течение 8-40 дней. В препарате «раздавленной» капли лейшмании удлиненной формы (10-12 мкм), имеется жгутик (рис. 44).
Биопроба – заражение лабораторных животных, микроскопия окрашенных по РомановскомуГимзе мазков-отпечатков из внутренних органов с целью поиска паразита.
Серологический метод - постановка РИФ, РСК, ИФА с целью определения антител к лейшманиям с диагностическими и эпидемиологическими целями. Чувствительным, специфичным, экономичным и высокоинформативным является ИФА (диагностический титр 1:400).
210

Рис. 44. Возбудитель лейшманиоза - Leishmania donovani
Лямблиоз
Возбудитель лямблиоза — Giardia lamblia (Lamblia intestinalis) имеет грушевидную форму с билатеральной симметрией, встречаясь как в вегетативной форме в дуоденальном содержимом или жидком кале, так и в виде цист исключительно в кале.
Материалом для исследования служат дуоденальное содержимое или фекалии. Микроскопический метод. В нативных препаратах лямблии обладают плавной поступа-
тельной и вращательной подвижностью вокруг продольной оси. Передний конец лямблий широкий, закругленный с присасывательным диском в виде светлого округлого участка; задний (хвостовой) - вытянутый, заостренный, загнутый на выпуклую дорсальную сторону; размеры паразита
10-28х 8-12 мкм .
В окрашенных препаратах в цитоплазме вегетативных форм лямблий расположены 2 симметрично расположенных ядра, внутри тела по средней линии 2 аксостиля, отходящих от базальных зерен вблизи ядер и выходящих наружу в виде хвостовых жгутиков на заднем конце паразита (рис.45). От самостоятельных базальных зерен отходят передняя, средняя и вентральная пары жгутиков, а между задней и средней частями тела лямблий располагаются медиальные или парабазальные тела серповидной или треугольной формы.
Цисты лямблий при окраске раствором Люголя имеют правильную овальную форму, размеры 7-17х 5-12 мкм, коричневый или желтый цвет, тонкую, гладкую, двуконтурную оболочку, в передней части - слабо очерченные ядра (2 в незрелых, 4 в зрелых цистах), внутри цитоплазмы - нити аксонем и свернутые жгутики, а в задней части - серповидные парабазальные тела. Могут встречаться более мелкие погибшие или дегенеративные цисты серо-голубого цвета. Более четкая микрокартина наблюдается в препаратах, окрашенных железным гематоксилином.
211

Рис. 45. Возбудитель лямблиоза - Giardia lamblia
Трихомониаз
Трихомонады вызывают у человека кишечный трихомоноз (возбудитель Trichomonas hominis, паразитирует только в вегетативной форме и обнаруживается лишь в жидких фекалиях) и мочеполовой трихомониаз (возбудитель Trichomonas vaginalis). Трихомонады цист не образуют.
Материалом для исследования являются жидкие фекалии, выделения из влагалища, шейки матки, мочеиспускательного канала, секрет предстательной железы.
Микроскопический метод - исследование нативных или окрашенных по РомановскомуГимзе и по Граму препаратов.
В нативных препаратах Trichomonas hominis имеют веретенообразную форму с передним закругленным и задним заостренным концом тела, размеры 5-10х5 мкм; движения толчкообразные поступательные и вокруг продольной оси за счет пучка из 3-5 жгутиков, отходящих от переднего конца тела, и ундулирующей мембраны (расположена продольно, окружена аксиальной нитью, заканчивается у заднего конца паразита в виде свободного концевого жгутика). Ундулирующая мембрана и концевой жгутик совершают периодические, волнообразные движения от переднего конца тела трихомонады к заднему. Ядро трихомонад в нативных препаратах обнаружить не удается. В цитоплазме трихомонад обнаруживают бактерии, реже — эритроциты.
Аналогична морфология Trichomonas hominis в окрашенных препаратах. В передней части паразита расположен малозаметный цитостом и пузырьковидное ядро, впереди от него блефаропласты с отходящими от них жгутиками и аксиальной нитью c плохо заметной ундулирующей мембраны, с противоположной стороны от ядра - парабазальное тело. Жгутики трихомонад в окрашенных препаратах заметны мало. Сбоку от ядра вдоль тела трихомонады проходит аксостиль, заканчивающийся на заднем конце в виде длинного шиловидного выроста или хвоста.
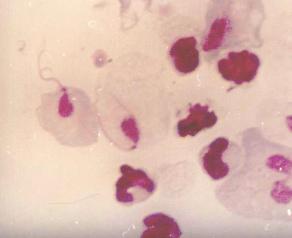
Т. vaginalis имеют грушевидную или веретеновидную форму, длину 10-30 мкм. Ядро расположено в передней части широкого конца тела паразита, спереди ядра от блефаропластов отходит 4 одинаковых жгутика длиной, равной длине тела трихомонады; ундулирующая мембрана занимает переднюю половину длины тела и не имеет свободной концевой нити. На заднем конце трихомонады тонкий аксостиль выглядит в виде шипика. Со стороны, противоположной аксостилю, ядро огибает удлиненная парабазальная фибрилла. В цитоплазме трихомонад находят многочисленные хроматоидные гранулы. Окрашенные трихомонады выглядят как округлые клетки с вытянутыми или треугольными ядрами (рис. 46).
Культуральный метод. Кишечные трихомонады удается выделить путем посева испражнений на среду Рейса (сывороточный МПБ). Для культивирования Т. vaginalis используют среды Павловой (натрия хлорид, натрия фосфат, калия гидрофосфат, лошадиная сыворотка), Джонсо- на—Трассела (пептон, агар, цистеин солянокислый, мальтоза, печеночный экстракт, раствора Рингера, раствор метиленового синего, сыворотка человека или лошади, пенициллин и стрептомицин
212
для подавления роста сопутствующей микрофлоры; рН 5,8-6,0) или на среде, содержащей МПБ, 1 % глюкозы и 5-10 % инактивированной сыворотки крови человека или лошади, антибиотики (пенициллин и стрептомицин) для подавления роста посторонней микрофлоры.
Рис. 46. Возбудитель трихомониаза - Trichomonas vaginalis
Амебиаз
Возбудителем амебиаза является дизентерийная амеба (Entamoeba histolytica), цикл развития которой состоит из вегетативной стадии и стадии покоя (цисты). Описано 4 формы амебы в вегетативной стадии: 1) тканевая; 2) большая вегетативная (magnum) 3) просветная - мелкая вегетативная (minuta) и 4) предцистная.
Острый амебиаз характеризуется наличием тканевой и большой вегетативной форм; у реконвалесцентов и цистовыделителей обычно обнаруживают просветную и предцистную формы. Просветные формы в дистальном отделе кишечника превращаются в цисты, способные выживать в неблагоприятных условиях.
Материалом для исследования являются испражнения, гной из пораженных органов, мокрота и др.
Микроскопический метод. При исследовании нативного препарата тканевая форма дизентерийной амебы выглядит в виде крупных сильно преломляющих свет образований неправильной формы, размером 18-45 мкм, с разграничением цитоплазмы на внутреннюю зернистую темную часть (эндоплазма) с пищеварительными вакуолями и наружную светлую прозрачную (экзоплазма). При температуре 20 — 400 С амебы подвижны за счет выброса псевдоподий.
В окрашенных препаратах тканевая форма дизентерийной амебы имеет вытянутое или округлое тело, размеры 12-45 мкм, светлую гомогенную эктоплазму и мелкозернистую темную эндоплазму, в которой видны темноокрашенные эритроциты, ядро размером 3-5 мкм с тонкой оболочкой, в центре которого расположена пятиугольная кариосома (рис. 47).
213

Рис. 47. Дизентерийная амеба (Entamoeba histolytlca)
Просветная форма дизентерийной амебы обнаруживается в значительных количествах в начальной стадии кишечного амебиаза или в конце периода обострения, в небольшом количестве у здоровых носителей. Эта форма имеет размеры 7-25 мкм. Разграничение тела амебы на эндо- и эктоплазму можно выявить только при образовании псевдоподий. В пищеварительных вакуолях эритроциты отсутствуют. В окрашенных препаратах просветная форма дизентерийной амебы имеет те же размеры, выявляется ядро диаметром 2-5 мкм, зерна периферического хроматина образуют серповидное скопление под ядерной оболочкой, что позволяет дифференцировать тканевую и просветную форму.
Цисты дизентерийной амебы при обработке раствором Люголя имеют правильную округлую или овальную форму, гладкую оболочку желтого или коричневого цвета, размеры 10-15 мкм; цитоплазма зрелых цист содержит 4 мелких ядра, незрелых – 1-2 крупных ядра правильной округлой формы с тонкой оболочкой и мелкую точечную или пятиугольную центрально расположенную кариосому. Цитоплазма незрелых цист содержит гликогеновые вакуоли светло-бурого цвета со смазанными контурами. В одном и том же препарате обнаруживают цисты различной степени зрелости.
Культуральный метод - посев исследуемых материалов на среды Павловой, с печеночным экстрактом и др.
Серологический метод - постановка РНГА, РА, РСК, РВИЭФ, ИФА для определения антител в крови больных, особенно для диагностики внекишечных форм амебиаза.
Балантидиаз
Возбудитель балантидиаза является Balantidium coli. Материалом для исследования при этой инвазии служит кал.
Микроскопический метод – исследование нативных и окрашенных препаратов. Балантидии имеют большие размеры (30-200х20-55 мкм), яйцевидную форму, макронуклеус, цитостом, сократительную и пищеварительные вакуоли, в которых находят эритроциты, лейкоциты или бактерии на разных стадиях переваривания. На поверхности балантидий обычно видны реснички с прилипшим к ним питательным субстатом.
Цисты В. coli, размером 40 — 65 мкм, в содержимом кишечника человека образуются редко, они имеют круглую форму, двухконтурную оболочку и бобовидное ядро.
214
Самостоятельная работ студентов
1. Изучение морфологии простейших (возбудителей малярии, криптоспоридиоза, токсоплазмоза, трихомониаза, лямблиоза, амебиаза, балантидиоза) в окрашенных препаратах, на слайдах и рисунках (демонстрация).
2.Демонстрация питательных сред (Павловой, Рейса и др.), применяемых для культивирования простейших.
3.Серодиагностика лейшманиоза – ИФА (демонстрация).
4.Серодиагностика токсопламоза – РСК, РНГА (демонстрация).
Педиатрические аспекты темы
Аллергическую пробу с токсоплазмином не ставят детям до двух лет, так как из-за возрастных особенностей реактивности возможны ложноотрицательные реакции.
После изучения темы студент должен знать: таксономию, морфологические и биологические свойства патогенных простейших, а также патогенез, эпидемиологию, основные клинические проявления вызываемых ими заболеваний, особенности иммунитета; основные методы диагностики, профилактики и лечения протозойных инфекций.
Изучив тему, студент должен уметь: оценивать результаты микробиологических анализов при заболеваниях, вызванных простейшими.
215
Приложение 1 ПРАВИЛА ВЗЯТИЯ И ДОСТАВКИ БИОЛОГИЧЕСКИХ МАТЕРИАЛОВ ДЛЯ
МИКРОБИОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ Взятие крови.
Для посева следует брать, соблюдая правила асептики во избежание попадания микроорганизмов из внешней среды. Кожу над пунктируемой веной обрабатывают 70% спиртом, затем 5% настойкой йода, затем снова спиртом. Кровь для посева следует брать во время подъема температуры, в начале появления лихорадки до назначения специфического антибактериального химиотерапевтического лечения, или через 12—24 часа после последнего введения препарата больному (в зависимости от скорости выведения примененного препарата из организма). В случаях острого сепсиса исследуют 2-3 образца крови, взятых раздельными венопункциями с интервалом 30 минут, что увеличивает вероятность выделения микроорганизма. Если в предшествующие 1-2 недели проводилась антимикробная терапия, кровь исследуют 2 раза в сутки в течение 3 дней. Необходимо учитывать стадию заболевания для того, чтобы взять кровь для посева в момент бактериемии (например, при брюшном тифе в первые 10—15 дней от начала заболевания).
Для результативного бактериологического исследования необходимо засевать не менее 10 мл крови у взрослых и 5 мл у детей в большой объем жидких питательных сред для того, чтобы путем разведения крови (соотношение крови и среды 1:10 – взрослые, 1:5 - дети) преодолеть естественные бактерицидные свойства крови. Для нейтрализации антибактериальных факторов крови, включая комплемент, рекомендуется, по возможности, применять по- лианитол-сульфонат натрия 0,025—0,03%.
Кровь на посев берут у постели больного или в перевязочной стерильным шприцем или системой для взятия крови одноразового пользования с соблюдением всех правил асептики и засевают тут же у постели больного. Для этого снимают защитную плоскую крышку с флакона со средой, не снимая резиновой пробки флакона и протирают резиновую пробку спиртом. Сменив на шприце иглу, прокалывают иглой резиновую пробку, засевают по стенке флакона 10 мл крови, после чего протирают резиновую пробку спиртом и надевают защитную крышку;
Необходимо следить за соблюдением правил асептики на всех этапах взятия и пос е- ва крови. Если возникает подозрение, что в посев крови могли попасть микроорганизмы из внешней среды (с кожи больного, с рук персонала, воздуха и т. п.) и нет возможности повторить посев, следует сделать специальную пометку на флаконе, чтобы впоследствии соответствующим образом оценить результаты посева.
Взятие спинномозговой жидкости
Для микробиологического анализа обычно используют спинномозговую жидкость, взятую врачом при люмбальной пункции или при пункции боковых желудочков мозга.
Взятие спинномозговой жидкости проводят как можно раньше, желательно до начала антибактериального лечения. Проба отбирается со строгим соблюдением правил асептики. Свежевзятый ликвор из шприца без иглы над спиртовкой вносят в стерильную (ж е- лательно центрифужную пробирку) в количестве 1-2 мл и немедленно доставляют в лабораторию, т.к. некоторые микроорганизмы, (например, N. menigitidis, быстро погибают). Допускается хранение спинномозговой жидкости при 370 С в течение нескольких часов. Для пересылки ликвора используют изотермальные ящики, грелки, термос или любую другую упаковку, где поддерживается температура около 370 С.
Взятие мочи
Мочу для исследования следует брать до начала антибактериальной терапии или в интервалах между курсами лечения. Исследованию подлежит средняя порция свободно выпущенной мочи в объеме 3—5 мл, взятой в стерильную посуду после тщательного туалета наружных половых органов. Катетеризация мочевого пузыря для рутинного исследования не применяется, так как она может привести к инфицированию мочевых путей. Катетериза-
216
ция мочевого проводится в некоторых случаях для уточнения локализации инфекции (в мочевом пузыре или в почках). С э той целью мочевой пузырь опорожняют катетером и промывают раствором антибиотика, после чего с интервалом в 10 минут берут пробы мочи для исследования. Если инфекция локализуется в почках, микроорганизмы содержатся во всех порциях мочи. При инфекции мочевого пузыря моча остается стерильной. Нельзя собирать мочу из мочеприемника. При наличии постоянного катетера, протирают его наружное отверстие 70 % спиртом, затем шприцом с иглой через отверстие собирают мочу (желательно взять несколько проб с интервалом в 10 минут) и переносят ее в стерильную баночку или пробирку. Наиболее достоверные результаты получают при надлобковой пункции мочевого пузыря.
При подозрении на простатит у мужчин забирают 4 пробы: «первую» и «среднюю» порции мочи при самопроизвольном мочеиспускании, секрет предстательной железы при ее массаже и «последнюю» порцию мочи через 5-10 минут после массажа.
Содержащиеся в моче микробы быстро размножаются при комнатной температуре, что может дать ложные результаты при определении степени бактериурии. В связи с этим, от момента взятия пробы мочи до начала ее исследования в лаборатории должно пр о- ходить не более 1—2 часов при хранении при комнатной температуре и не более суток — при хранении в холодильнике.
Взятие желчи.
Желчь получают либо путем зондирования, собирая ее по порциям (A, B, C) в 3 стерильные пробирки, либо в одну пробирку шприцем во время операции с соблюдением правил асептики. Пробирки доставляют в лабораторию в течение 1-2 часов от момента взятия.
Взятие материала из дыхательных путей
Материалом для изучения этиологии заболеваний дыхательных путей служат отделяемое зева и носа, мокрота, содержимое бронхов, полученное при бронхоскопии или при отсасывании через трахеостому (у больных, находящихся на аппаратном дыхании), экссудаты, резецированные ткани и др. Материал собирают с соблюдением правил асептики в стерильные баночки или пробирки и доставляют в лабораторию. Хранение материала способствует размножению сапрофитной микрофлоры, искажая результаты анализа. Материал должен быть доставлен в лабораторию в течение 1 -2 часов.
Утреннюю мокроту, выделяющуюся во время приступа кашля, собирают в стерильную банку. Перед откашливанием больной должен почистить зубы и прополоскать рот кипяченой водой с целью удаления остатков пищи, клеток слущенного эпителия и микрофлоры полости рта.
Промывные воды бронхов исследуют при отсутствии или скудном количестве мокроты, однако при этом микробиологическая ценность исследования снижается из-за разведения секрета и бактерицидного действия раствора на чувствительные микроорганизмы, поэтому нередко концентрация бактерий в бронхиальном содержимом во много раз ниже, чем в мокроте. Проведение повторных исследований в динамике заболевания ограничивается трудоемкостью эндоскопического взятия материала и тяжестью манипуляции для больного. При бронхоскопии вводят не более 5 мл физиологического раствора с последующим его отсасыванием в стерильную пробирку.
Исследование пунктата из инфильтрата или абсцесса легкого наиболее эффективно до прорыва инфильтрата или абсцесса в дренирующий бронх. При трансторакальной пункции получают материал непосредственно из очага поражения, избегая его обсеменения посторонней микрофлорой.
Материал из ротовой полости берут натощак или через 2 часа после еды стерильным ватным тампоном или ложечкой со слизистой оболочки (или ее пораженных участков), у выходов протоков слюнных желез, поверхности языка, из язвочек. Пленки снимают стерильным пинцетом.
Материал из зева забирают стерильным ватным тампоном натощак или через 2 часа после еды и полоскания горла дезинфицирующим раствором. Тампон вводят, не касаясь губ, щек, языка и миндалин, прижимая язык шпателем. Материал собирают тампоном с задней поверх-
217
