
В-Л-Быков-Частная_Гистология_человека
.pdfВыводные Протоки простатических желез. Выводные протоки слизистых
желез открываются в уретру на разных уровнях, а подслизистых и главных - по краям семенного бугорка.
Строма занимает около 1/4 объема железы, содержит большое количество сосудов и нервных волокон. Окружает концевые отделы и протоки простатических желез в виде системы широких волокнисто-мышечных тяжей (с многочисленными эластическими волокнами), которые связаны с капсулой органа. При своем сокращении во время эякуляции они способствуют выбросу содержимого из простатических желез в уретру. В центре железы строма более плотная, чем по периферии. Вокруг уретры гладкомышечная ткань образует мощное кольцо - внутренний сфинктер мочевого пузыря.
Секрет предстательной железы - водянистая непрозрачная жидкость со слабокислой реакцией (pH 6.5) и низкой концентрацией белка; содержит лимонную кислоту, цинк, ряд протеолитических ферментов, обеспечивающих разжижение эякулята, а также простагландины - гормоны (впервые обнаружены в предстательной железе). Вырабатывается непрерывно в объеме 0.5-2.0 мл/сут; большая часть в отсутствие эякуляции подвергается всасыванию.
Строение и функция предстательной железы являются андроген-
зависимыми; она активно растет с 15 до 20 лет, однако полного развития достигает лишь на 3-м десятилетии. Гормональный фон определяет характер взаимовлияния стромальных и эпителиальных клеток. В частности, при старении вследствие изменения соотношения тестостерон/ эстрогены нарушается баланс воздействия стимулирующих и ингибирующих факторов на эпителий, что приводит к его гиперплазии (развитию аденомы). Последняя обнаруживается у мужчин старше 50 лет, в т.ч. у 80% лиц, достигших возраста 80 лет. Рак предстательной железы поражает приблизительно 5% мужчин.
БУЛЬБОУРЕТРАЛЬНЫЕ ЖЕЛЕЗЫ
Бульбоуретралъные (куперовы) железы располагаются по краям луковицы уретры и впадают в нее своими выводными протоками. Покрыты капсулой из плотной соединительной ткани с включением поперечнополосатых мышечных волокон. Септы, отходящие от капсулы, разделяют орган на мелкие дольки и
также содержат мышечную ткань - как поперечнополосатую, так и гладкую.
Паренхима образована
трубчато-альвеолярными концевыми отделами, соединяющимися друг с другом, и выводными протоками.
Концевые отделы образованы светлыми клетками кубической или призматической формы, уплощающимися при растяжении отдела секретом. Ядра - темные, располагаются базально: в цитоплазме выявляются веретеновидные оксифильиые включения и гранулы муцигена.
Выводные протоки - как внутридольковые, так и общий проток, выстланы секреторным эпителием, аналогичным таковому в концевых отделах. В стенку общего выводного протока входит небольшой слой циркулярно расположенных гладкомышечных клеток.
Секреторный продукт бульбоурвтральных желез – светлая, прозрачная,
тягучая слизистая жидкость, содержащая сиалопротенны и аминосахара, на препаратах окрашивается оксифильио.
СЕМЕННАЯ ЖИДКОСТЬ И ЭЯКУЛЯЦИЯ
Семенная жидкость (сперма) - вязкая беловатая жидкость сложного состава со слабощелочной (pH 7.05-7.7) реакцией и характерным запахом; выделяется при эякуляции в объеме 2-5 мл. Содержит:
1.Спермии, которые составляют менее 10-20% объема эякулята; их концентрация в норме равна 50-170 млн/мл (но новым данным ВОЗ, нижняя гранила показателя - 20 млн/мл). Содержание патологических форм не превышает 20%; не менее 70% (по данным ВОЗ - 30%) спермиев обладают нормальной подвижностью (однако вне женских поповых путей они не совершают направленного движения).
2.Клетки, не относящиеся к половым, образующие выстилку семенных канальцев, семявыносящих путей, предстательной железы и семенных пузырьков (содержатся в относительно малом количестве).
3.Секреторные продукты добавочных желез половой системы -
семенных пузырьков (составляет около 60% объема эякулята), предстательной железы (порядка 20%).
Качественное и количественное изучение спермы проводится в ходе обследования при бесплодии; оно может иметь и судебно-медицинское значение. Недавними исследованиями установлено, что за последние 50 лет средняя концентрация спермиев в эякуляте здоровых мужчин снизилась вдвое, а средний объем эякулята существенно
уменьшился. Эти изменения связывают с действием вредных экологических факторов.
Замораживание спермы человека в присутствия специальных защитных веществ (крнопротекторов) и ее хранение при температуре жидкого азота (- 196оС используется в клинической практике в целях последующего
искусственного осеменения или экстракорпорального оплодотворения. После размораживания спермин сохраняют жизнеспособность, подвижность и способность к оплодотворению яйцеклетки.
Эякуляция (извержение отменной жидкости) является главным проявлением оргазма и включает ряд последовательных процессов:
1.Выделение секрета бульбоуретральных желез, образующего "смазку"
на поверхности уретры, начинается еще во время эрекции; добавочно он выбрасывается при оргазме.
2.Выделение секрета предстательной железы (начало собственно эякуляции) снижает кислотность содержимого уретры, увеличивает подвижность спермиев и разжижает семенную жидкость.
3.Выброс спермиев из протока придатка за счет сокращения гладкомышечных клеток его стенки; их перенос резко ускоряется в семявыносящем протоке, обладающем мощной мышечной оболочкой.
4.Выделение вязкого секрета семенных пузырьков, который проталкивает спермин дистально, очищая уретру (завершение эякуляции). Содержащаяся в секрете фруктоза служит главным энергетическим субстратом спермиев.
Все указанные компоненты поступают в уретру, где смешиваются друг с другом и с находящейся на ее поверхности слизью. Семенная жидкость выбрасывается из луковицы уретры вследствие сокращения луковично-
пещеристой мышцы.
ПОЛОВОЙ ЧЛЕН
Половой член состоит из трех удлиненных пещеристых тел - двух верхних парных и нижнего непарного. Сквозь нижнее тело проходит уретра, а его расширенная передняя часть образует головку полового члена. Способность пещеристых тел увеличиваться в размерах и приобретать ригидность при наполнении кровью (что обеспечивает
эрекцию дню полового члена) обусловлена уникальными особенностями их строения.
Пещеристые тела снаружи окружены толстой белочной оболочкой,
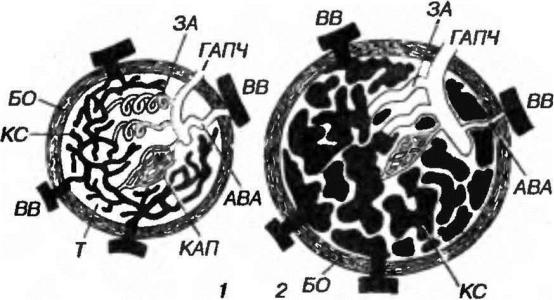
образованной плотной волокнистой соединительной тканью с высоким содержанием гладкомышечных клеток и эластических волокон. Основную массу тел образуют трабекулы и кавернозные синусы (рис. 8-7).
Рис 6-7. Сосудистые механизмы эрекции: пещеристое тело полового члена в покое (1) и состоянии эрекции (2). БО - белочная оболочка; Т - трабекулы; ГАЛЧ - главная артерия полового члена; ЗА - завитые артерии; АВА – артериовенозный анастомоз; КАП - капилляры; КС - кавернозные синусы; ВВ - выносящие вены.
Трабекулы - плотные соединительнотканные септы, состоящие из фиброцитов, отдельных фибробластов, пучков гладкомышечных клеток, коллагеновых и эластических волокон. В них проходят т.н. завитые артерии и капилляры.
Кавернозные синусы - пространства между трабекулами, выстланные эндотелием. Они крупнее в центральных отделах тел, но в состоянии покоя имеют щелевидный просвет и почти не содержат крови. При эрекции переполняются кровью и резко увеличиваются в объеме.
Эрекция обеспечивается сложным нервно-сосудистым механизмом.
В состоянии покоя кровь из глубокой артерии пологого члена, лежащей внутри пещеристого тела, направляется в три системы сосудов:
(1)в артерио-венозные анастомозы, по которым она сразу же оттекает в выносящие вены;
(2)в завитые артерии, открывающиеся в кавернозные синусы, и
(3)в питающие артерии, которые распадаются па капиллярные сети,
впадающие в кавернозные синусы (см. рис. 8-7).
Из синусов кровь оттекает в выносящие вены. При этом основная масса крови направляется в 1-ю из указанных систем, а во 2-ю и 3-ю попадает лишь незначительная ее часть. Завитые артерии резко сужены за счет спиралевидного хода и наличия в интиме утолщений в виде подушечек, образованных подэндотелиальными скоплениями продольно лежащих гладкомышечных клеток.
Эрекция обусловлена действием парасимпатических сосудорасширяющих нервов крестцового отдела спинного мозга (S2-S4), под влиянием которых завитые артерии распрямляются и расширяются, обеспечивая быстрое заполнение синусов кровью. Увеличение объема синусов распространяется от центра пещеристого тела к периферии; давление крови в них в несколько раз превосходит систолическое. При этом пережимаются как анастомозы, так и капиллярные сети трабекул. Резко затрудняется отток крови (что, как полагают многие исследователи, необязательно для эрекции - она развивается и при одном увеличении притока крови). Так как пещеристые тела обладают лишь умеренной растяжимостью, они увеличиваются только до определенных размеров, приобретая значительную ригидность. Усиление симпатической стимуляции сосудов, наступающее после эякуляции, ослабляет приток крови и возвращает орган в состояние покоя.
Глава 9 ЖЕНСКАЯ ПОЛОВАЯ СИСТЕМА
Органы женской полосой системы подразделяются на:
1)внутренние (расположенные в тазу) - яичники, маточные трубы, матка, влагалище;
2)наружные - лобок, малые и большие подовые губы и клитор.
Достигают полного развитая с наступлением полового созревания, когда устанавливается их циклическая деятельность (овариально-менструальный цикл), контролируемая гормональными и невральными механизмами.
Репродуктивный период начинается первым менструальным циклом (менархе) в возрасте 9-14 (в среднем, 13.5) лет, длится около 30-45 лет и завершается в 45-55 лет прекращением циклической активности половой системы (менопауза), после чего органы половой системы утрачивают функцию и атрофируются.
ЯИЧНИК
Яичник выполняет две функции - генеративную (образование зрелых женских половых клеток - овогенез) и эндокринную (синтез женских половых гормонов). В репродуктивном периоде его строение претерпевает постоянные
циклические изменения.
Снаружи яичник одет покровным эпителием и состоит из коркового и мозгового вещества (рис. 9-1).
Покровный эпителий - видоизмененный мезотелий; образован одним слоем кубических клеток с многочисленными микроворсинками на выпуклых апикальных поверхностях. Регулярно разрывается при овуляции, вслед за чем быстро пролиферирует и мигрирует, замещая дефект. Часто служит источником развития опухолей (60% всех новообразований яичника), возможно, вследствие высокой активности регенерации.
Корковое вещество - широкое, нерезко отделено от мозгового. Основную его массу составляют фолликулы, образованные половой

клеткой (овоцитом), окруженной эпителиальными фолликулярными клетками;
Рис. 9-1. Яичник. ПЭ - покровный эпителий, БО - белочная оболочка, КВ - корковое вещество, МВ - мозговое вещество, С - строма, ПРФ, ПФ, ВФ, ТФ - примордиальный, первичный, вторичный и третичный фолликулы, АФ - атретический фолликул, ЖТ - желтое тело, О - овоцит, ФК - фолликулярные клетки, Т - тека, ЯБ - яйценосный бугорок, Г - гранулеза, КС - кровеносные сосуды.
Мозговое вещество - небольшое, содержит крупные извитые кровеносные сосуды и особые гилусные клетки.
Строма органа представлена плотной соединительнотканной белочной оболочкой, лежашей под покровным эпителием, и своеобразной соединительной тканью, в которой в виде завихрений плотно располагаются веретеновидные фибробласты и фиброциты.
Овогенез (за исключением завершающих этапов) протекает в корковом веществе яичника и включает три фазы: (1) размножения, (2) роста и (3)
созревания.
1. Фаза размножения овогоний происходит внутриутробно и завершается до рождения; поэтому па протяжении всей последующей жизни женщины яичник служит "хранилищем" половых клеток и при хирургических операциях на нем требуется максимальное сохранение его коры, содержащей половые клетки.
Большая часть образовавшихся внутриутробно соловых клеток гибнет, меньшая вступает в фазу роста, превращаясь в первичные овоциты (тетраплоидные клетки), развитие которых блокируется на диплотенной стадии профазы первого деления мейоза. На стадии пахитены профазы (как и при сперматогенезе) происходит обмен сегментов хроматид, обеспечивающий
генетическое разнообразие гамет.
2. Фаза роста овоцита складывается из двух периодов: малого и большого. Первый отмечается до полового созревания в отсутствие гормональной стимуляции; второй происходит только после него под действием ФСГ и характеризуется периодическим вовлечением фолликулов в циклическое развитие, завершающееся их созреванием.
Длительность интервала до вовлечения фолликула в окончательное развитие может быть очень значительной (для некоторых более 45 лет), причем их половые клетки в течение этого времени подвергаются воздействию неблагоприятных факторов. Поэтому, чем старше женщина, тем больше у нее доля поврежденных половых клеток и выше риск бесплодия или рождения ребенка с генетически обусловленными аномалиями.
3. Фаза созревания начинается с возобновления деления первичных овоцитов в зрелых фолликулах непосредственно перед наступлением овуляции. При первом явлении созревания образуются вторичный овоцит (с диплоидным содержанием ДНК) и мелкая, почти лишенная цитоплазмы клетка - первое полярное тельце. Вторичный овоцит сразу же вступает во второе деление созревания, которое, однако, останавливается в метафазе.
При овуляции вторичный овоцит выделяется из яичника и поступает в
маточную трубу, где в случае оплодотворения спермием завершает фазу созревания с образованием гаплоидной зрелой женской полевой клетки
(яйцеклетки) и второго полярного тельца. Полярные тельца нежизнеспособны и в дальнейшем разрушаются. В отсутствие оплодотворения половая клетка подвергается дегенерации на стадии вторичного овоцита.
Цикличность роста и созревания половых клеток в половозрелом женском организме проявляется в том, что ежемесячно в процесс большого роста вовлекаются 5-20 овоцитов, но лишь один из них вступит в фазу созревания, а остальные погибнут в процессе атрезии фолликулов. На 5-6-м десятилетиях с наступлением менопаузы развитие
половых ловых клеток прекращается; в дальнейшем она подвергаются дегенеративным изменениям и исчезают из яичника.
Особенности овогенеза по сравнению со сперматогенезом:
1)отсутствие фазы формирования;
2)протекание фазы размножения во внутриутробном периоде;
3)очень длительная фаза роста;
4)образование при созревании неодинаковых клеток;
3) завершение вне гонады и лишь при оплодотворении;
6)гибель большинства клеток, вступивших в этот процесс;
7)выраженная цикличность и
8)прекращение после менопаузы с полным исчезновением половых клеток.
Овогенез протекает при постоянном взаимодействии развивающихся
половых клеток с эпителиальными в составе фолликулов.
Фолликулы личинка погружены в строму и состоят из первичного овоцита, окруженного фолликулярными клетками. В них создается
микроокружение, необходимое для поддержания жизнеспособности и роста овоцита. Снабжение овоцита питательными веществами опосредуется фолликулярными клетками и осуществляется из богатой перифолликулярной сети капилляров. Фолликулы обладают и эндокринной функцией. Размеры и строение фолликула зависят от стадии его развития. Различают:
примордиальные, первичные, вторичные и третичные фолликулы (см. рис. 9-1 и
9-2).
Примордиальные фолликулы численно преобладают во всех возрастных группах, исчезая лишь в постменопаузальном периоде. Располагаются в виде скоплений под белочной оболочкой и состоят из мелкого (25-30 мкм)
первичного овоцита, окруженного одним слоем уплощенных фолликулярных клеток (см. рис. 9-2). Ядро овоцита - округлое, объемное, с крупным ядрышком и мелкодисперсным хроматином; органеллы развиты слабо. Поверхности овоцита и фолликулярных клеток – гладкие, тесно прилежат друг к другу. Дальнейший рост примордиальных фолликулов сопровождается изменениями овоцита, фолликулярных клеток и окружающей их стромы.
Первичные фолликулы состоят из первичного овоцита, окруженного одним слоем кубических или призматических фолликулярных клеток. Обнаруживаются и до полового созревания. Объем овоцита увеличивается преимущественно за счет ооплазмы, в которой нарастает
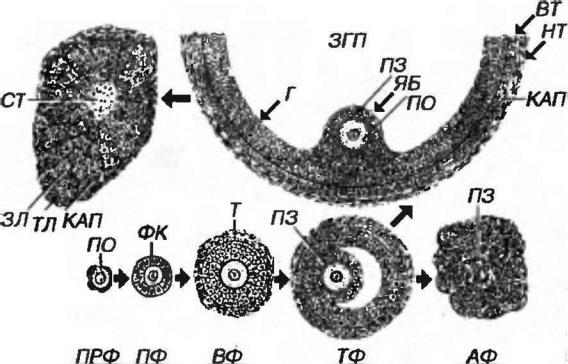
содержание органелл. В фолликулярных клетках также увеличиваются объем комплекса Гольджи, число рибосом, цистерн грЭПС, митохондрий, липидных капель. В первичных фолликулах впервые становится заметной прозрачная зона
(оболочка).
Рис. 9-2. Структурные компоненты яичника. ПРФ, ГФ, ВФ, ТФ - примордиальный, первичный, вторичный и третичный фолликулы: ПО - первичный овоцит, ФК - фолликулярные клетки, ПЗ - прозрачная зона, Т - тека, ЯБ - яйценосный бугорок, Г – гранулеза, ВТ - внутренняя тека, НТ - наружная така, ЗГП - зрелый граафов пузырек, АФ - атретический фолликул, ЖТ - желтое тело: ТЛ - тека-лютеоциты, ЗЛ - зернистые лютеоциты, СТ - соединительная ткань, КАП – капилляры.
Прозрачная зона (оболочка) имеет вид бесструктурного оксифильного слоя между овоцитом и фолликулярными клетками. Она состоит из гликопротеинов и вырабатывается овоцитом, вследствие активации особого гена на определенной стадии его роста. Фолликулярные клетки непосредственно не участвуют в синтезе веществ прозрачной зоны, но, влияя на овоцит, активируют его.
По мере увеличения объема овоцита в растущем фолликуле увеличиваются как площадь, так и толщина прозрачной зоны. Она выполняет ряд важных
функций:
1) способствует увеличению площади поверхности взаимного обмена веществ между фолликулярными клетками и овоцитом, которые обращены в нее своими микроворсинками;
