
- •На правах рукописи Мураков Станислав Вячеславович
- •Защита состоится «19» декабря 2011 года в 14 часов на заседании диссертационного совета д 208.072.10 при гоу впо ргму Росздрава по адресу: 117997, г. Москва, ул. Островитянова, д.1.
- •Общая характеристика работы
- •Содержание работы Материалы и методы исследования Общая характеристика больных
- •Инструментальные и лабораторные методы обследования Инструментальное обследование шейки матки
- •Лабораторные методы обследования
- •Методика (используемая в работе) терапии хронического рецидивирующего хламидийного цервицита
- •Результаты исследований и их обсуждение Инструментальное обследование шм: осмотр шм в зеркалах, цитологическое исследование, кольпоскопия
- •Цитологическое исследование мазков шм, кольпоскопия шм, лабораторная диагностика урогенитальной хламидийной инфекции и других инфекций, передаваемых половым путём
- •Морфологическое исследование тканей шейки матки
- •Результаты исследования цитокинового профиля и содержания иммуноглобулинов в цервикальной слизи
- •Результаты лечения хламидийного цервицита
- •Результаты исследования иммуноглобулинов и цитокинового профиля слизистой пробки после проведённого лечения
- •Практические рекомендации
- •Список печатных работ, опубликованных по теме диссертации
Лабораторные методы обследования
Методы идентификации Chlamydia trachomatis. Забор материала для тестов осуществлялся инвазивными методами из ШМ.
1. Метод прямой иммунофлюоресценции (ПИФ) с моноклональными антителами применяли у женщин до лечения и при проведении контроля излеченности для выявления видоспецифического антигена Chlamydia trachomatis. Материалом для исследования служил соскоб из цервикального канала.
2. Метод полимеразной цепной реакции (ПЦР) использовали параллельно с методом прямой иммунофлуоресценции у 132 женщин до лечения и при проведении контроля излеченности для выявления ДНК Chlamydia trachomatis. Материалом для исследования служил соскоб из цервикального канала.
Идентификация возбудителей других инфекций, передаваемых половым путём. Были проведены исследования на другие инфекции, передаваемые половым путём (сифилис, гонококковую инфекцию, трихомониаз, микоплазмоз, гарднереллёз, вирус папилломы человека (ВПЧ), вирус простого герпеса (ВПГ) 2 типа, вирус иммунодефицита человека (ВИЧ), вирусные гепатиты B и C) по общепринятым методикам.
Методика определения цитокинового профиля и иммуноглобулинов слизистой пробки шейки матки. Уровень цитокинов определяли с помощью ИФА, используя иммуноферментные тест-системы «ProCon» (Санкт-Петербург) и «Amersham Pharmacia Biotech» (Букингемшир, Великобритания). Изучали уровни цитокинов в слизистой оболочке цервикального канала (ИЛ-1β, ИЛ-6, ФНО-α; nг/мл; м±m). Иммуноглобулины цервикальной слизи (sIg A, Ig A, Ig G, IgE, IgM) определяли с помощью твердофазного иммуноферментного анализа, используя биотинилированные антитела. Исследования проводились в фазу пролиферации (на 8-10 день) менструального цикла, так как показатели иммунитета, и, прежде всего местного, зависят от уровня половых гормонов.
Методика (используемая в работе) терапии хронического рецидивирующего хламидийного цервицита
В своей работе мы применяли многокомпонентную терапию хронического рецидивирующего хламидийного цервицита, включающую этиологическое, патогенетическое, симптоматическое лечение и местное воздействие на очаги поражения.
В качестве этиотропной терапии мы применяли джозамицин (вильпрафен) по 500 мг 3 раза в сутки в течение 21 дня, начиная за 7 дней до проведения операции. Системная антибиотикотерапия комбинировалась с назначением системных антимикотиков: флюконазол (дифлюкан) 150 мг 1 раз в неделю 1, 7, 14й день приёма джозамицина (вильпрафена).
В качестве патогенетической терапии применялись следующие средства и методы: На первом этапе – пластические операции, восстанавливающие архитектонику цервикального канала и создающие условия для ликвидации хронического воспаления. При этом операция проводилась на 7-10-й день приёма джозамицина (вильпрафена). На втором этапе – иммунокорригирующие, ферментные препараты, гепатопротекторы и средства, используемые для биокоррекции. Иммунокорригирующая терапия: Генферон: вагинально, суппозитории в дозировке 500 000 МЕ по 1 свече два раза в сутки ежедневно в течение 10 дней. Внутривенное лазерное облучение крови (ВЛОК) низкоэнергетическим гелий-неоновым лазером с длиной волны 0,638 мкм с мощностью выхода 5-10 мВт, 10 сеансов.
Пластическая операция на ШМ методом этапного расслоения. Показанием к проведению операции служили наличие у пациенток посттравматической деформации ШМ. Операции выполняли в плановом порядке после полного клинико-лабораторного и инструментального обследования. Производилась пластика ШМ методом этапного расслоения. Преимуществом данной методики являлось постепенное послойное восстановление анатомической целостности цервикального канала (рис.1,2).
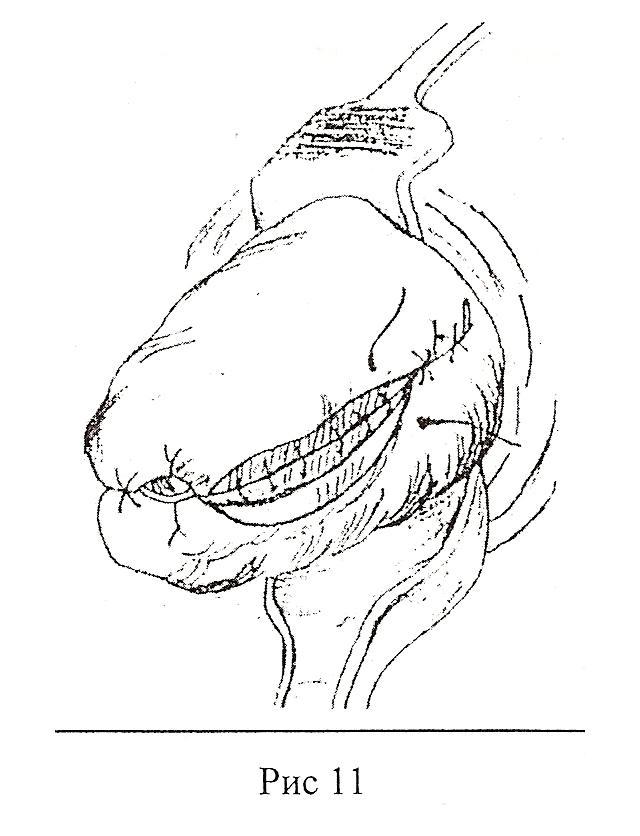
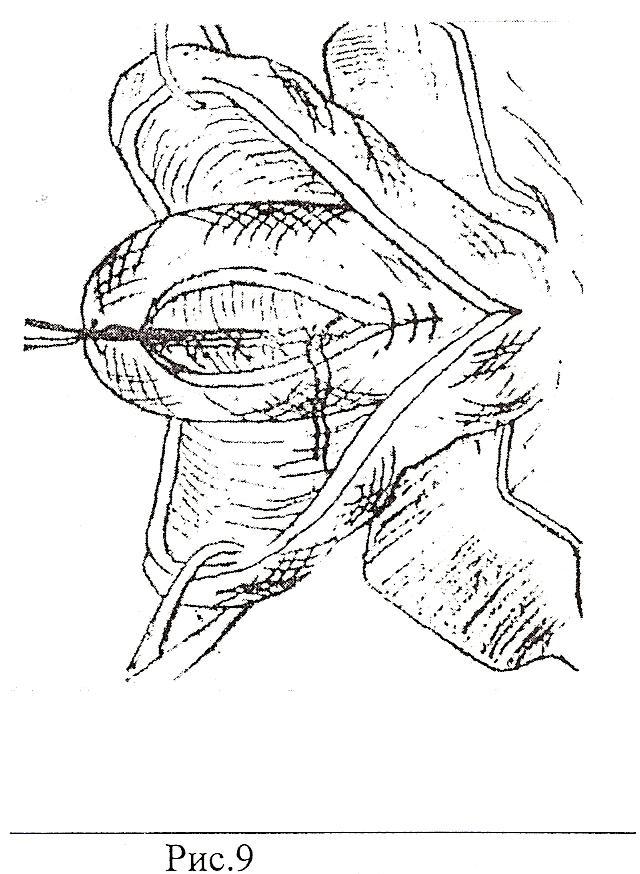
Рис.1 Рис.2
Распределение пациенток по группам. На основании результатов клинико-лабораторной диагностики, а также применяемых методик лечения, пациентки были разделены на три группы:
1 группа – хронический рецидивирующий хламидийный цервицит на фоне деформированной ШМ, где проводилось консервативное лечение (n=50). На основании клинических симптомов и лабораторных методов исследования им был поставлен диагноз «Хламидийная инфекция нижних отделов мочеполового тракта (А.56.0 – по МКБ-10). Рубцовая деформация шейки матки».
2 группа – хронический рецидивирующий хламидийный цервицит на фоне деформированной ШМ, где на фоне консервативной терапии проводились пластические операции, восстанавливающие архитектонику цервикального канала (n=52). На основании клинических симптомов и лабораторных методов исследования им был поставлен диагноз «Хламидийная инфекция нижних отделов мочеполового тракта (А.56.0 – по МКБ-10). Рубцовая деформация шейки матки».
3 группа – контрольная группа, хронический рецидивирующий хламидийный цервицит у рожавших женщин с нормальной архитектоникой цервикального канала, где проводилось консервативное лечение (n=30). На основании клинических симптомов и лабораторных методов исследования им был поставлен диагноз «Хламидийная инфекция нижних отделов мочеполового тракта (А.56.0 – по МКБ-10)».

Рис. 3. Схема разделения пациенток на группы.
