
- •Задачи кафедры оперативной хирургии и топографической анатомии. Содержание и история предмета топографической анатомии и оперативной хирургии.
- •Место топографической анатомии среди смежных дисциплин
- •Ии Пирогов как основоположник хирургической анатомии. Предшественники и последователи его
- •Роль отечественных хирургов в развитии топографической анатомии и оперативной хирургии (Буяльский, Бобров, Дьяконов, Лесгафт, Делицин)
- •Топография поджелудочной железы и желудочно поджелучной связки
- •Топография тонкой кишки, ход брыжейки, кровоснабжение, иннервация, лимфоотток. Топография брыжеечных синусов
- •Топография толстой кишки. Деление на отделы, отношение их к брюшине. Илиеоцекальный угол. Кровоснабжение, лимфоотток
- •Грыжи (общ понятие, элементы, классификация, анатомическая, клиническая, этиологическая, динамическая)
- •Пункция суставов нижней конечности
- •Топография симпатического нервного ствола и диафрагмального нерва
- •Топография наружного шейного треугольника
- •Локтевая область и локтевой сустав
- •Область предплечья. (передняя и задняя поверхности)
- •Передняя область предплечья
- •Задняя область предплечья
- •Синтопия и скелетотопия органов шеи
- •Синовиальные влагалища и клетчаточные пространства ладонной поверхности кисти
- •Грыжи белой линии живота и пупочного кольца. Способы пластики после грыжесечения.
-
Топография тонкой кишки, ход брыжейки, кровоснабжение, иннервация, лимфоотток. Топография брыжеечных синусов
тонкая кишка представляет собой участок пищеварительного тракта между желудком и толстой кишкой. Тонкую кишку подразделяют на три отдела: двенадцатиперстную, тощую и подвздошную кишку. Начало и конец тонкой кишки фиксированы корнем брыжейки к задней стенке брюшной полости и имеют топографическое постоянство. На всем остальном протяжении тонкая кишка имеет различной ширины брыжейку. С трех сторон их окаймляют отделы толстой ободочной кишки, intestinum colon; сверху -- поперечная ободочная, colon transversum; справа -- восходящая ободочная, colon ascendens, слева -- нисходящая, colon descendens, переходящая в сигмовидную кишку, colon sigmoideum.
Край тонкой кишки, прикрепленный к брыжейке, называется брыжеечным, margo mesenterialis, противоположный -- свободным, margo liber. Диаметр тонкой кишки уменьшается от начального отдела. Этим фактом объясняются, по-видимому, наиболее часто встречающиеся обтурационная непроходимость и задержка инородных тел именно в конечном отделе тонкой кишки. Двенадцатиперстно-тощий изгиб, как правило, хорошо выражен и имеет форму буквы «Л». Для облегчения нахождения flexura duodenojejunalis можно пользоваться приемом Губарева. Для этого большой сальник с поперечной ободочной кишкой берут в левую руку, натягивают и отводят несколько вверх; пальцами правой руки идут по брыжейке поперечной ободочной кишки до позвоночника, затем соскальзывают с него влево и захватывают лежащую здесь петлю тонкой кишки. Это будет первая, фиксированная петля тонкой кишки.
Различают внеорганную и внутриорганную системы кровообращения тонкой кишки. Внеорганная артериальная система представлена системой верхней брыжеечной артерии: ее ветвями, аркадами и прямыми сосудами. В толще брыжейки тонкой кишки верхняя брыжеечная артерия идет в сопровождении одноименной вены сверху вниз слева направо, образуя дугообразный изгиб, направленный выпуклостью влево. Заканчивается она в правой подвздошной ямке своей конечной ветвью -- a. ileocolica. Тонкокишечные ветви (12--16) подразделяются на тощекишечные артерии, аа. jejunales, и подвздошно-кишечные, аа. ileales. Каждая из названных артерий делится на две ветви: восходящую и нисходящую. Восходящая ветвь анастомозирует с нисходящей ветвью вышележащей артерии, а нисходящая -- с восходящей ветвью нижележащей артерии, образуя дуги (аркады) первого порядка.
Экстраорганные вены тонкой кишки начинают формироваться из прямых вен в систему венозных аркад, которые образуют вены тощей, vv. jejunales, подвздошной кишки, vv. ileales, и подвздошно-ободочную вену, v. ileocolica. Все экстраорганные вены тонкой кишки, сливаясь, образуют верхнюю брыжеечную вену, v. mesenterica superior.
Лимфатические сосуды по выходе из стенки тонкой кишки входят в брыжейку и располагаются в два слоя соответственно двум листкам брюшины. Отводящие лимфатические сосуды имеют четкообразную форму за счет наличия часто расположенных клапанов. На своем пути от стенки кишки к центральным лимфатическим узлам, расположенным в корне брыжейки вдоль верхней брыжеечной артерии у головки поджелудочной железы, лимфатические сосуды прерываются в промежуточных брыжеечных лимфатических узлах. Они располагаются в три ряда: первый ряд лимфатических узлов находится вдоль брыжеечного края кишки, второй располагается на уровне промежуточных сосудистых аркад, третий -- по ходу главных ветвей верхней брыжеечной артерии.
Иннервация тонкой кишки осуществляется главным образом верхним брыжеечным сплетением, plexus mesentericus superior. В состав его входят вегетативные -- парасимпатические (n. vagus) и симпатические (главным образом от ganglion mesentericum superius чревного сплетения) ветви.
Брыжеечные синусы (пазухи). Правый брыжеечный синус (пазуха), sinus mesentericus dexter, ограничен сверху брыжейкой поперечной ободочной кишки, справа -- восходящей ободочной кишкой, слева и снизу -- брыжейкой тонкой кишки и терминальным отделом подвздошной кишки. Спереди прикрыт большим сальником. Правый брыжеечный синус отграничен от малого таза терминальным отделом тонкой кишки и ее брыжейкой; с левым брыжеечным синусом имеет сообщение над двенадцатиперстно-тощим изгибом тонкой кишки.
Левый брыжеечный синус, sinus mesentericus sinister, располагается слева и книзу от корня брыжейки тонкой кишки. Сверху его ограничивает брыжейка поперечной ободочной кишки, слева -- нисходящая ободочная кишка и брыжейка сигмовидной кишки, справа -- брыжейка тонкой кишки. Левый брыжеечный синус широко сообщается с полостью малого таза. Верхний отдел левого синуса спереди прикрыт большим сальником, поперечной ободочной кишкой и ее брыжейкой.
Топография лопаточной и дельтовидной области
Дельтовидная область (regio deltoidea)
Область соответствует месту расположения дельтовидной мышцы и плечевого сустава.
Границы:
верхняя – линия прикрепления мышцы к наружной трети ключицы, акромиону и наружной трети лопаточной ости;
нижняя – условная линия, соединяющая нижние края m. pectoralis major и m. latissimus dorsi;
передняя и задняя соответствуют краям дельтовидной мышцы.
Послойная топография
Кожа толстая, малоподвижная. Подкожная жировая клетчатка лучше развита над акромиальным участком мышцы и имеет ячеистое строение, может содержать акромиальную подкожную сумку, хорошо выраженную у лиц, переносящих тяжести на плече. Поверхностная фасция фиксирована к акромиону и сращена в этом месте с собственной фасцией. Собственная фасция дельтовидной области образует влагалище для дельтовидной мышцы, причем от фасции идут к мышце многочисленные отростки, проникающие в глубину между ее пучками. Мышца придает области округлую форму и покрывает снаружи плечевой сустав. Глубже дельтовидной мышцы, между ней и плечевой костью, имеется клетчаточное поддельтовидное пространство (spatium subdeltoideum), в котором помимо клетчатки располагаются сухожилия мышц, прикрепляющихся к проксимальному концу плечевой кости, синовиальные сумки, сосуды и нервы. Кровоснабжение области осуществляется за счет a.circumflexa humeri anterior и a.circumflexahumeri posterior, иннервация преимущественно за счет n.axillaris
Сосудисто-нервный пучок области:
Подмышечный нерв (n. axillaris – из сегментов С7-С5), содержащий двигательные волокна для дельтовидной мышцы, переходит в поддельтовидное пространство из подмышечной области, направляется в сопровождении а. et v. circumflexa humeri posterior, огибая сзади наперед хирургическую шейку плечевой кости. N. axillaris дает ветви к плечевому суставу и коже. Кроме задней артерии, огибающей плечевую кость, в поддельтовидное пространство проходит аналогичная передняя ветвь подмышечной артерии – a.circumflexa humeri anterior.
Подмышечный нерв (n. axillaris) и задняя артерия, огибающая плечевую кость (а. circumflexa humeri posterior) проецируются в точке пересечения вертикальной линии, проведенной от заднего угла акромиона с задним краем дельтовидной мышцы.
Лопаточная область
Включает в себя мягкие ткани, лежащие на задней поверхности лопатки.
Границы:
верхняя – линия, соединяющая акромион с остистым отростком С VII;
нижняя – горизонтальная линия, проведенная через угол лопатки;
медиальная – внутренний край лопатки;
латеральная – вертикальная линия, идущая от основания акромиона вниз.
Послойная топография
Кожа толстая с ограниченной подвижностью. Подкожная жировая клетчатка пронизана многочисленными фиброзными тяжами. Поверхностная фасция плотная, фиксирована фиброзными тяжами к коже и собственной фасции. Собственная фасция тонкая, слаборазвитая. Под ней располагаются m. trapezius u m. latissimus dorsi, составляющие поверхностный мышечный слой области.
Лопаточная ость делит область на две ямки: надостную и подостную. Поверхностные мышцы покрывают собой не всю лопатку, наружная часть подостной ямки остается свободной от них.
Под трапециевидной мышцей и широчайшей мышцей спины находятся плотные апоневротические листки под- и надостной фасции, которые вместе с задней поверхностью лопатки образует костно-фиброзные ложа, заполненные мышцами глубокого слоя и небольшим количеством клетчатки. В надостном ложе находится m. supraspinatus, в подостном – m. infraspinatus. От наружного края лопатки начинается m. teres minor, а от нижнего угла ее – m. teres major.
Сосудисто-нервные пучки лопаточной области:
В лопаточной области имеются два сосудисто-нервных пучка:
Первый состоит из a.v. suprascapularis (ветвь щитошейного ствола из подключичной артерии) и n. suprascapularis (из плечевого сплетения), иннервирующего надостную и подостную мышцы. Сосуды и нерв через лопаточную вырезку проходят в надостную ямку, располагаются сначала под надостной мышцей, а затем, обогнув свободный край лопаточной ости, проникают в подостное ложе. Здесь надлопаточная артерия образует многочисленные анастомозы с ветвями артерии огибающей лопатку (из подлопаточной артерии).
Второй сосудисто-нервный пучок состоит из нисходящей ветви поперечной артерии шеи (ramus descendens a. transversae colli)(из подключичной артерии), одноименных вен и тыльного нерва лопатки (n. dorsalis scapulae) (из плечевого сплетения), которые идут по внутреннему, позвоночному, краю лопатки. Артерия принимает участие в образовании лопаточного артериального круга, расположенного непосредственно на кости в подостной ямке. Анастомозы перечисленных артерий образуют «лопаточный артериальный круг» и играют важную роль в развитии коллатерального кровообращения при перевязке подмышечной артерии.
Скелетное вытяжение
Скелетное вытяжение - сопоставление костных отломков путем их дозированного и разнонаправленного растяжения специальными приспособлениями.
Используются металлические спицы Киршнера (спицы для скелетного вытяжения). Врач с помощью дрели проводит спицу через отверстия, проделанные в костной ткани, и крепит в кости специальными фиксаторами. Снаружи в целях предотвращения инфицирования спицы закрываются стерильными повязками или салфетками. Натяжение спицы происходит через скобу, установленную на спице. Кожный покров в местах выхода спиц, места крепления спиц регулярно осматриваются врачом.
Важным моментом эффективности репозиции кости в этой технологии является правильный расчет используемых грузов. Так, при расчете нагрузки на нижнюю конечность при травмах бедренной кости используют массу ноги, составляющую 15 % массы человеческого тела (6-12 кг). При травмах голени данный вес делят наполовину (4-7 кг). При старых травмах, а также в случае повреждения крупных костей вес используемых грузов увеличивается до 15-20 кг. Точный вес нагрузки определяется лечащим врачом через двое суток после наложения устройства.
Вес используемых грузов зависит от характера травмы (длины смещения обломов, давности травмы), возраста пациента, состояния его мышечной ткани и развития мускулатуры. Нагрузка на пострадавшую конечность дается постепенно, с 50% веса от запланированного необходимого веса, что предотвращает сильное сокращение мышечной ткани около перелома кости и позволяет получить достаточную точность репозиции отломков кости.
Пациент укладывается в кровать со щитом, нижний конец кровати приподнимается на 40-50 см для получения эффекта противовытяжения, при этом чем больше используется нагрузка, тем больше приподнят конец кровати.
Гастроэнтероанастомозы (передний, задний) Показания, техника
Анастомоз может быть наложен на передней(anastomosis anterior)и на задней (anastomosis posterior)стенке желудка. В обоих случаях к желудку подводится двойная петля тощей кишки, одна из них —оральная —будет приводящей, вторая —каудальная —отводящей. Согласно этому, может быть наложено четыре способа га строэнтероа на стомозов :

Рис. 5-162. Oastroenteroanastomosis antecolica anterior
1. gastroenteroanastomosis antecolica anterior (Wolfler, 1881),(рис. 5-162)-,
2. gastroenteroanastomosis antecolica posterior (Монастырский, 1885);
3. gastroenteroanastomosis retrocolica anterior (Billroth, 1885),(-рис. 5-163)-,
4. gastroenteroanastomosis retrocolica posterior (Hacker, 1885),(рис. 5-164).
На практике распространены только первый и четвертый способы, третий способ используется только в исключительных случаях. Второй способ анастомоза распространения не получил, мы его никогда не накладываем.
Особой формой гастроэнтероанастомоза является Y-анастомозпо Roux (1893);при нем имеется только отводящая петля кишки, так как к желудку подводится только одна петля тощей кишки. В принципе и этот анастомоз может иметь четыре вышеназванных варианта.
Y-образныйанастомоз по Rouxкак самостоятельная операция не производится, его используют для восстановления пищеварительного канала после резекций или повторных резекций желудка(рис. 5-165).
Gastroenteroanastomosis antecolica anterior
Производится верхняя левосторонняя трансректальная лапаротомия. Сальник и поперечнообо-дочная кишка оттягиваются ассистентом кверху и кпереди, благодаря чему открывается двенадца-типерстно-тощекишечный изгиб (flexura duodeno-jejunalis).Нужно убедиться в том, что именно этот участок кишки обнаружен хирургом, потому что уже случалось, что хирург принимал за первую петлю тощей кишки приросшую к этому месту нижнюю петлю подвздошной кишки. Если гастро-

Рис. 5-163. Oastroenteroanastomosis retrocolica anterior
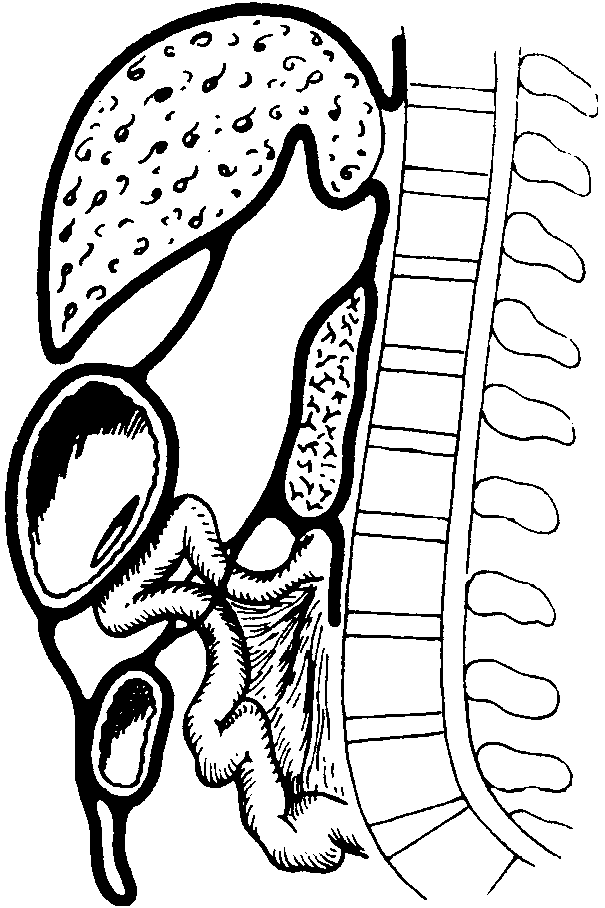

Рис. 5-164. Oasti-oenteroanastomosis retrocolica posterior Рис. 5-165. Y-образный гастроэнтероанастомоз по Roux
энтероанастомоз накладывается на эту последнюю петлю подвздошной кишки, больной в скором времени может погибнуть.
Если нет сращений, то первую петлю тощей кишки легко распознать по тому, как она появляется из забрюшинного пространства. Возможные сращения разделяются ножницами лишь настолько, чтобы отдельные кишечные петли приняли свое первоначальное положение. Верным признаком того, что перед нами двенадцатиперстно-то-щекишечный изгиб, является то, что вправо от него (к правой стороне тела больного) проходит перед последним отделом двенадцатиперстной кишки, вертикально—верхняя брыжеечная артерия и вправо от нее —одноименная вена. Слева от изгиба, за задней париетальной брюшиной проходит снизу вверх нижняя брыжеечная вена. Следовательно, этот изгиб располагается между нижней брыжеечной веной (слева от изгиба) и верхней брыжеечной артерией (справа от изгиба).
Петля тощей кишки берется в 20—25смот двенадцатиперстно-тощекишечного изгиба и поднимается впереди от сальника и поперечноободоч-ной кишки в верхний отдел брюшной полости, где помещается рядом с желудком.
Место для наложения анатомоза выбирается далеко от привратника, чтобы в случае опухоли в области привратника сужение анастомоза происходило как можно позднее. Место для анастомоза выбирается на бессосудистом участке по продольной оси желудка. Принято сшивать тонкую кишку с желудком изоперистальтически, однако и антиперистальтическое расположение не сопровождается никакими последствиями.
Часть желудка, подлежащая вскрытию, поднимается и зажимается в поперечном направлении у ее основания мягким зажимом, чтобы, сильно ин-
фицированное желудочное содержимое (опухоль, анацидность) не попало на брюшину.
Желудок сшивают с тонкой кишкой непрерывными серо-серозными швами на протяжении примерно 10см.На расстоянии около полусантиметра от ряда швов на желудке на протяженииб—8>см рассекается серо-мускулярный слой. На сосуды, проходящие в субмукозном слое, накладываются москитные зажимы, после чего они по линии разреза перевязываются. Затем рассекается слизистая. Просвет кишки вскрывается на такую же длину. В случае опухоли из стенки желудка выкраивается овальный лоскут, чтобы на гипертрофически уплотненной стенке образовалась щель, которую длительное время не сможет закрыть растущая опухоль.
После рассечения слизистой желудка и кишки отсасывается содержимое этих органов и их внутренняя поверхность вытирается салфетками. Накладывается непрерывный прошивной ряд кетгу-товых швов, затем передний непрерывный ряд кет-гутовых швов и, наконец, передним непрерывным серо-серозным швом завершается наложение анастомоза.
После наложения анастомоза по данному способу содержимое двенадцатиперстной кишки (желчь, панкреатический сок, кишечное отделяемое) должно сначала по приводящей петле кишки попасть от двенадцатиперстно-тощекишечного изгиба к месту анастомоза, а уже потом по отводящей петле —в нижний отдел кишечника. Чтобы содержимому кишки не нужно было преодолевать такой обходной путь, обычно между нижележащими частями приводящей и отводящей петель тощей кишки накладывается анастомоз поBraun,илиеюно-еюнальный анастомоз (рис. 5-166).

Рис. 5-166. Gastroenteroanastomosis antecolica anterior. Законченный анастомоз. Между приводящей и отводящей петлями кишки накладывается межкишечный анастомоз по Braun
При гастроэнтероанастомозе, наложенном не при резекции желудка, а в особенности при обычной гастроэнтеростоме, случается, что содержимое желудка попадает не в отводящую, а в приводящую петлю кишки и оттуда —через двенадцатиперстную кишку, если привратник еще несколько открыт, —совершает обратный путь в желудок. Возникаетпорочный круг.Короткий анастомоз между петлями тощей кишки по Braun служит для предупреждения этого осложнения.
Однако многие авторы, в том числе и автор этой главы, не считают обязательным наложение анастомоза по Braunпри gastroenteroanastomosis antecolica anterior.После завершения наложения гастроэнтероанастомоза брюшная полость послойно закрывается наглухо, без дренирования.
Gastroenteroanastomosis retrocolica posterior
Производится верхняя левосторонняя трансректальная лапаротомия. Большой сальник и попе-речноободочная кишка отводятся ассистентом кверху и кпереди. На нижней поверхности натянутой брыжейки поперечноободочной кишки, на ее бессосудистом участке скальпелем наносится разрез в направлении спереди назад, этот разрез затем расширяется тупым путем двумя пальцами до 10см.
Левой рукой желудок отодвигается книзу. После этого в отверстии брыжейки поперечноободочной кишки появляется задняя поверхность же-
лудка. Желудок отводится книзу. Рядим с ним помещается первая после двенадцатиперстно-тоще-кишечного изгиба петля тощей кишки. С этой петлей будет образован анастомоз на н. т. короткой петле. Линия анастомоза может быть выбрана на участке желудка между большой и малой кривизной как по его продольной оси, так и по поперечной.
Как правило, анастомоз накладывается в изопе-ристальтическом направлении, но может быть без неблагоприятных последствий наложен и антиперистальтически. Если анастомоз наложен по поперечнику желудка, то он изоперистальтичен, если приводящая петля обращена к малой кривизне, а отводящая к большой кривизне желудка, то анастомоз наложен антиперистальтично. Четыре ряда швов накладываются, как и при предыдущем варианте анастомоза.
После наложения последнего ряда серо-серозных швов края разреза на брыжейке поперечно-ободочной кишки несколькими серозными швами прикрепляют к задней стенке желудка, чтобы через это отверстие не могла проскользнуть и ущемиться петля тощей кишки (рис. 5-167).
Брюшная полость закрывается послойно, наглухо, дренажная трубка в брюшную полость не вводится.
При иноперабильной карциноме привратники желудка из двух вариантов применяемых анастомозов рекомендуетсяgastroenteroanastomosis antecolica anterior санастомозом по Braunили без него. Дело в том, что раковая опухоль часто распространяется и на брыжейку поперечноободочной кишки и может полностью закрыть gastroenteroanastomosis retrocolica posterior.От наложения

Рис. 5-167. Gastroenteroanastomosis retrocolica posterior под высоко поднятой поперечноободочной кишкой
