
СРЕДСТВА, РЕГУЛИРУЮЩИЕ ГЕМОСТАЗ И ФИБРИНОЛИЗ
2011-1 Н
АНТИТРОМБОТИЧЕСКИЕ препятствующие тромбообразованию |
ГЕМОСТАТИЧЕСКИЕ усиливающие гемостаз |
|
|
|
|
|
|
СРЕДСТВА, ВЛИЯЮЩИЕ НА ГЕМОПОЭЗ :
Средства для лечения ГИПЕРХРОМНЫХ АНЕМИЙ |
Средства для лечения ГИПОХРОМНЫХ АНЕМИЙ |
ФОЛИЕВОДЕФИЦИТНОЙ АНЕМИИ (мегалобластной) |
ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ |
ВИТАМИН В12 – ДЕФИЦИТНОЙ АНЕМИИ (пернициозной) |
|
АНТИКОАГУЛЯНТЫ
ПРЯМОГО ДЕЙСТВИЯ |
НЕПРЯМОГО ДЕЙСТВИЯ
|
1. Гепарин |
1. Производные кумарина: |
Гепарина натриевая соль Гепарибене Тропарин Лиотон –гель местно Гепариновая мазь-комбинированный местно Гепарина кальциевая соль Кальципарин |
Варфарин=Фепромарон Аценокумарол=Синкумар Этилбискумацетат=Неодикумарин
|
2. Низкомолекулярные гепарины |
|
Надропарин кальций = Фраксипарин Фраксипарин Форте Эноксапарин натрий=Клексан Дальтепарин натрий=Фрагмин Цертопарин натрия =Тропарин Ревипарин (Кливарин); |
|
Антагонисты гепарина Протамин-сульфат |
2. Производные фенилиндандиона: |
Препараты, связывающие ионизированный кальций |
Фениндион=Фенилин Омефин |
только для консервированиядонорской крови Гидроцитрат натрия Na2ЭДТА |
АНТИАГРЕГАНТЫ
Ингибиторы циклооксигеназы (ЦОГ) |
Ацетилсалициловая кислота(Аспирин-кардио,Тромбо АСС) Сульфинпиразон (Антуран) Ибустрин (Индобуфен) |
Ингибиторы тромбоксансинтетазы |
Дазоксибен |
Антагонисты с тромбоксаном А2, аналоги и либераторы простациклина |
Простациклин (Циклопрост) |
Блокаторы тромбоксана А2, простагландинов, Н2 рецепторов Султробан (Далтробан) |
Ингибиторы АДФ-индуцированной агрегации |
Тиклопедин (Тиклид) |
Ингибитооры фосфодиэстеразы |
Дипиридамол (Курантил) |
Декстраны |
Помимо лекарственных средств, у которых антиагрегантное действие является ведущим, имеются лекарственные средства, у которых этот эффект является дополнительным (принимать во внимание при назначении:глюкокортикоиды, анаболические стероиды, декстраны).
ФИБРИНОЛИТИКИ
Прямого действия (тромболитики) |
Непрямого действия
|
Фибринолизин=Тромболизин Стрептокиназа=Стрептаза=Целиаза Стрептодеказа Урокиназа Бриназа, Террилитин |
Тканевой активатор плазминогена |
Коагулянты
Прямого действия |
Непрямого действия
|
Фибриноген |
Препараты витамина К Викасол |
Тромбин |
Десмопрессин |
ИНГИБИТОРЫ ФИБРИНОЛИЗА = АНТИФИБРИНОЛИТИКИ
Синтетические |
Животного происхождения |
Эпсилонаминокапроновая кислота=ЭАКК Парааминометилбензойная кислота=ПАМБК=Амбен Транексамовая кислота |
Контрикал Трасилол Инипрол Гордокс |
АКТИВАТОРЫ ОБРАЗОВАНИЯ ТРОМБОПЛАСТИНА
Этамзилат=Дицинон |
АГРЕГАНТЫ
Кальция хлорид Кальция глюконат Карбазохром= Адроксон Серотонин |
СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ НАРУШЕНИИ СВЕРТЫВАЕМОСТИ КРОВИ
Система регуляции агрегатного состояния крови и коллоидов (система РАСК,система гемостаза, система свертывания крови) обеспечивает: -поддерживание жидкого состояния крови -восстановления свойств стенок сосудов, изменяющихся даже при нормальном их функционировании. |
Агрегатное (жидкое) состояние крови обеспечивается динамическим равновесием потенциалов -свертывающей и -противосвертывающей систем. Так как в здоровом организме данные системы взаимосвязаны, изменения функционального состояния одной системы ведет к сдвигам в деятельности другой. Дисфункция взаимосвязей приводит к сложным патологическим изменениям в организме Показатели системы гемостаза важны -для диагностики заболеваний, (сердечно-сосудистых, акушерских, генетических патологий, заболеваний системы крови) -для предотвращения осложнений, вызванных оперативными вмешательствами и т.д. |
Жидкое состояние крови, прежде всего, поддерживается имеющимися в ней естественными антикоагулянтами (противосвертывающая система). 1) Группа антитромбопластинов, тормозящих действие протромбиназы . 2) Гепарин, продуцируемый тучными клетками и базофилами. 3) Система фибринолиза, начинает действовать одновременно с ретракцией сгустка. |
Свертывающая система Принято выделять 13 факторов. Их делят на плазменные, тканевые и клеточные. 1) Фибриноген - белок плазмы крови, который содержится в крови постоянно. 2) Протромбин - гликопротеид, постоянно присутствует в крови. 3) Тромбопластин - фосфолипид, по происхождению - тканевой, но всегда имеется в плазме (активный). 4) Ионы Са. Присутствуют во всех клетках тканей и в плазме. |
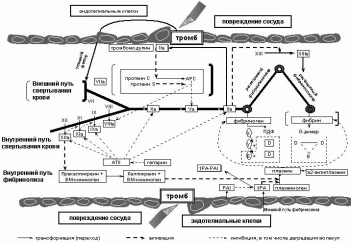
ГЕМОСТАЗ
Гемостаз – процесс остановки кровотечения при повреждении стенки сосуда. Многоступенчатый (каскадный) процесс Последовательная цепь ферментативных реакций, участвуют многочисленные факторы свёртывания с привлечением на ряде этапов ионов кальция. Пусковым фактором являются тромбопластины, освобождаемые при повреждении тканей, тромбоцитов, эритроцитов. Суть каждого этапа гемокоагуляции – в переводе неактивных факторов в активные,после чего осуществляется следующий этап. |
|||||||||||||||||||||||||||||||||||||||||||||
Гемостаз состоит из четырех последовательных процессов: 1. Локальный спазм сосудов 2. Адгезия и агрегация тромбоцитов (Сосудисто-тромбоцитарный механизм) 3. Коагуляционный механизм 4. Фибринолиз (Ретракция тромба) |
|||||||||||||||||||||||||||||||||||||||||||||
1. Локальный спазм сосудов В ответ на повреждение сосуды отвечают спазмом (ограничивает первоначальную кровопотерю). Спазм обусловлен сокращением гладкомышечных клеток сосудов. Поддерживается вазоспастическими агентами, секретируемыми эндотелием и тромбоцитами. Ведет к накоплению тромбоцитов и плазменных факторов свертывания в месте повреждения сосудистой стенки |
|||||||||||||||||||||||||||||||||||||||||||||
2. Адгезия и агрегация тромбоцитов (Сосудисто-тромбоцитарный механизм)
3). Коагуляционный механизм. Тромбоцитарный тромб способен останавливать кровотечение в капиллярах и мелких венах, ноон недостаточно прочен, чтобы противостоять высокому внутрисосудистому давлению в артериальной системе. Здесь тромбоцитарный тромб нуждается в быстром дополнительном укреплении фибрином,который образуется в процессе ферментативного свертывания крови. Тромбоциты вызывают местную активацию свертывания. Образуется ф и б р и н н ы й т р о м б. |
|||||||||||||||||||||||||||||||||||||||||||||
4. Фибринолиз. (Ретракция тромба) По мере заживления раны тромбоцитарный и фибриновый тромбы растворяются. Механизмы фибринолиза восстанавливают кровоток, удаляя из просвета сосудов тромботические массы. |
|||||||||||||||||||||||||||||||||||||||||||||
Свертывание крови может функционировать по 2 механизмам:
Внешний путь – повреждение тканей |
Внутренний путь – повреждение сосудов |
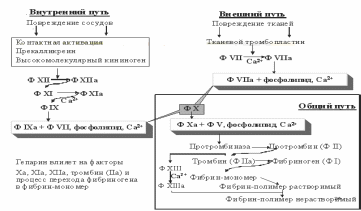
|
|
|
|
|
|
|
|
|
|

Свертывание крови в стеклянной пробирке (invitro)
Происходит в течение 4-8 минут. |
Его можно предотвратить веществами, связывающими ионы кальция (цитрат, ЭДТА). |
При добавлении к такой плазме кальция (рекальцификация) образуется кровяной сгусток (через 2-4 минуты). Отделяем сгусток, получаем плазму. Свертывание рекальцифицированной плазмы запускается добавлением тромбопластина. |
Это время называется протромбиновое время (в норме 12-14 с). |
Антикоагулянты в основном препятствуют образованию нитей фибрина, они препятствуют тромбообразованию, способствуют прекращению роста уже возникших тромбов, а также воздействию на тромбы эндогенных фибринолитических ферментов. Фибринолитики вызывают разрушение образовавшихся нитей фибрина; они способствуют в основном рассасыванию свежих (еще не подвергшихся организации) тромбов. Антиагреганты ингибируют агрегацию тромбоцитов и эритроцитов, уменьшают их способность к склеиванию и прилипанию (адгезии) к эндотелию кровеносных сосудов. Снижая поверхностное натяжение мембран эритроцитов, они облегчают их деформирование при прохождении через капилляры и улучшают "текучесть" крови. Антиагреганты способны не только предупреждать агрегацию, но и вызывать дезагрегацию уже агрегированных кровяных пластинок. |
АНТИКОАГУЛЯНТЫ
Антикоагулянты прямого действия – прямо инактивируют тот или иной фактор.
|
Антикоагулянты непрямого действия– тормозят в печени синтез факторов свёртывания крови. |
Активны в организме и вне его. Действуют быстро. |
Активны только в организме. Действуют медленно. |
АНТИКОАГУЛЯНТЫ ПРЯМОГО ДЕЙСТВИЯ
Гепарин - смесь высокомолекулярных сульфатированных мукополисахаридов -с молекулярной массой 5000-30 000 Дальтон, Наиболее выраженное антикоагулянтное действие – у гепарина 5400 Д. -имеющих значительный отрицательный заряд (обусловлено содержанием сульфогрупп) Гепарин получается из легких и печени крупного рогатого скота. Он является сильнейшей органической кислотой из-за остатков входящей в его состав серной кислоты и наличия карбоксильной групп, что придает ему очень сильный отрицательный заряд. |
Как фармакологический препарат гепарин выпускается в виде натриевойсоли или кальциевойсоли с активностью 5000, 10000 и 20000 МЕ в 1 мл |
Благодаря отрицательному заряду, в крови гепарин соединяется с положительно заряженными комплексами, сорбируется на поверхности мембран эндотелиальных клеток, макрофагов, ограничивая, тем самым, агрегацию и адгезию тромбоцитов. Действие гепарина во многом зависит от концентрации в плазме антитромбина III. Гепарин ингибирует практически все фазы процесса свёртывания крови. 1. Ключевое звено – активация естественных антикоагулянтов (антитромбин III и гепарин-кофактор II). Образуются комплексы, которые связывают тромбин в крови за несколько секунд. 2. Тормозит образование протромбиназы, угнетая активацию факторов XII, XI, IX, X. 3. Тормозит переход протромбина в тромбин в результате влияния гепарина на факторы протромбиназного комплекса 4. Угнетает переход фибриногена в фибрин и стабилизирует фибрин. Уменьшает взаимодействие тромбина с фибриногеном, ингибирует фибринстабилизирующий фактор ф. XIIIа (обладая сильным отрицательным зарядом). 5. Влияет на сосудистую стенку – поддерживает высокий электроотрицательный потенциал интимы. |
Другие эффекты гепарина: (обусловлены высокой реакционной способностью) - Изменение липопротеинового состава крови (активирует липопротеинлипазу, уменьшая содержание в сыворотке липопротеинов низкой плотности). - Изменение гормонального баланса (увеличение секреции альдостерона, активация паратгормона). - Противовоспалительное действие (обусловлено ингибированием некоторых медиаторов воспаления – гистамин, серотонин) иуменьшением проницаемости сосудов. - Сосудорасширяющее, болеутоляющее, противогипоксическое действие.
|
Способы введения Энтеральное введение - гепарин не всасывается в ЖКТ. Внутривенное введение - угнетение свёртывания крови наступает через 1 мин и до 4-5 ч Внутривенно капельно – в дозе 25-50 тыс. МЕ в изотоническом растворе хлорида натрия или 5% растворе глюкозы. При необходимости болюсно 5-10 тыс. МЕ до капельного введения. Внутримышечное введение - эффект наступает через 15-30 минут и продолжается 6 ч. Внутримышечное введение нерекомендуется из-за возникновения гематом. Подкожное введение – через 40-60 минут и продолжается 8-12 часов. Подкожно – 5 тыс. МЕ при профилактическом назначении 2-3 раза в сутки. Местно мазь для лечения поверхностного тромбофлебита конечностей 2-3 раза в день |
Выводится почками в виде метаболита – урогепарина (25-50%) и в неизмененном виде. |
Активность определяется биологическим способом, стандартизуется в МЕ (международных единицах). 1 МЕ - количество гепарина, которое препятствует коагуляции 4 мл крови в течение 24 ч 1 МЕ соответствует 0,0077 мг чистого гепарина. Гепарин для инъекций выпускается активностью 5000, 10000 и 20000 МЕ в 1 мл. |
Применение 1. Состояния гиперкоагуляции, создающие условия для тромбоза. При сепсисе, шоке, обширных операциях, ожогах, обморожении, искусственном кровообращении. 2. Лечение тромбозов и тромбоэмболий различной этиологии. Инфаркт миокарда, предынфарктное состояние, лечение эмболии лёгочной артерии, При тромбозе периферических вен и артерий, Местно – при тромбофлебитах нижних конечностей. 3.Для предупреждения свёртывания крови при экстракорпоральном кровообращении. 4.Синдром диссеминированного внутрисосудистого свертывания крови. 5. При острых нефритах у детей для улучшения почечного кровотока и диуреза. Чувствительность к гепарину увеличивается у больных с заболеваниями печени, почек, при артериальной гипотонии, в ближайшем послеоперационном периоде.
Во всех случаях контролируется выраженность эффекта -по коагулограмме (времени свертывания крови) - должно быть в 2-2,5 раза выше нормы -по изменению тромбоэластограммы |
Эффективность гепарина оценивается по времени свертывания или коагулограмме. Безопасность – по времени свертывания. При применении средних доз время свертывания проверяют не реже 2 раз в сутки. При риске развития кровотечения – перед каждой инъекцией при дробном введении. |
Побочные эффекты Геморрагии проявляются -кровотечениями из ЖКТ, -гематурией, -гемартрозами, -гематомами Тромбоцитопения – вследствие внутрисосудистой агрегации тромбоцитов, индуцированной гепарином. Образование аутоантител к тромбоцитам. Аллергические реакции. Остеопороз – при применении свыше 6 месяцев (т.к. гепарин усиливает действие паратгормона и связывает ионизированный кальций). |
Дозировка
Дозировка должна носить индивидуальный характер. |
Тромбоз легкой до умеренной степени тяжести: 40000-50000 ME внутривенно (от 8 до10 мл гепарина), разделенные на 3-4 отдельных введения. При тяжелом тромбозе и эмболии внутривенное введение суточной дозы в 80000 ME, разделенные на 4 отдельных введения при соблюдении интервалов между введениями. |
При острых случаях, представляющих угрозу для жизни больного, показано назначение суточной дозы препарата в 125000 ME.Начальная доза составляет 25000 ME. Затем с интервалами в 4 часа по 20000 ME до общей суточной дозы в 125000 ME. |
Больным, которым производится внутривенное капельное вливание, к суточному объему инфузионного раствора необходимо добавлять не менее 40000 ME гепарина. В тяжелых случаях или по жизненным показаниям доза может быть увеличена. |
Антикоагулянтная терапия должна быть продолжена на протяжении всего периода иммобилизации больного. |
Искусственное кровообращение: 150-400 ME гепаринана 1 кг массы тела, 1500-2000 МЕ/500 мл крови. |
Гемодиализ: дозировка должна быть подобрана в соответствии с результатами анализа на свертываемость крови. |
Профилактическое введение гепарина для предупреждения послеоперационного тромбоза вен и легочной эмболии: В течение первых 3-4 дней после хирургической операциине следует вводить обычных высоких доз гепарина. По истечении этого интервала в течение последующих двух дней следует производить внутривенное введение от 40000 до 50000 ME (от 8 до 10 мл гепарина). Терапию с применением низких доз гепарина следует начинать за 1-2 часа до хирургической операции, производя подкожное введение 5000 ME (1 мл гепарина). Следующее введение той же дозы не раньше, чем через 6 часов после окончания хирургического вмешательства.7-10 дней с интервалами в 12 часов 5000 ME. |
Доза в 5000 ME (1 мл гепарина) вводится подкожно в область живота. Для этого лучше всего использовать тонкие иглы длиной около 16 мм. Следует осторожно брать двумя пальцами (не сжимая!) складку кожи между пупком и подвздошным гребнем. При повторных введениях препарата следует менять место инъекции. |
Лиотон П р и м е н е н и е Варикозный синдром и его осложнения: флеботромбоз, тромбофлебит, травмы мышечно-сухожильных и капсуло-суставных тканей; ушибы, инфильтраты, локальные отеки; подкожные гематомы. |
Гепариновая мазь Комбинированный препарат для наружного применения. Гепаринпостепенно освобождается из мази, оказывает антитромботическое и умеренное противовоспалительное действие. Он способствует рассасыванию уже имеющихся и препятствует образованию новых тромбов. Бензилникотинат расширяет поверхностные сосуды, способствуя лучшему всасыванию гепарина. Бензокаин Местный анестетик, уменьшает выраженность болевых ощущений. П р и м е н е н и е тромбофлебиты (преимущественно поверхностных вен); флебиты после в/в инъекций Мазь наносят 2-3 раза/сут тонким слоем на область поражения. |
Н и з к о м о л е к у л я р н ы е г е п а р и н ы
Низкомолекулярные гепарины - высокоэффективные антитромботические и слабые противосвертывающие препараты прямого действия.
Препараты короткоцепочечных мукополисахаридов дальтон. При длине полисахаридных цепей от 8 до 18 сахарных единиц (с молекулярной массой 4000-5000 дальтон) препараты в основном подавляют фактор Ха, т. е. проявляют антитромботическую активность при минимальном риске развития кровотечения. Гепарины, имеющие очень короткие полисахаридные цепи и очень низкую молекулярную массу, не дают антитромботического эффекта. Гепарины, имеющие полисахаридные цепи длиной более 18 сахарных единиц и молекулярную массу более 5400 дальтон, ингибируют тромбин (фактор Па), что увеличивает опасность возникновения кровотечений. Достоинство низкомолекулярных гепаринов - способность тормозить свертывание крови на более высокой ступени (на уровне фактора Ха, а не Па). |
Полученыпутём деполимеризации стандартного гепарина. |
Уменьшение размеров молекулы за счет деполимеризации приводит к: 1. Менее частые введения – 1-2 раза в сутки. Не связываются с эндотелиальными клетками, что обеспечивает больший период полужизни в плазме. 2.Антикоагулянтные свойства Сильно ингибирует фактор Xa
у обычного гепарина соотношение активностей антитромбин/анти-Ха-фактор равно 1/1, у низкомолекулярных гепаринов – примерно 1/4. Дозируются в международных единицах «антиХа» активности (аХа МЕ). Не вызывают в терапевтических дозах заметных изменений свертываемости. Редкая частота кровотечений. 3. Действие на тромбоциты. имеют меньшую аффинность к фактору Виллебранда, что способствует уменьшению их влияния на тромбоциты и снижению частоты геморрагических осложнений. 4.Водятся только подкожно имеют бòльшую биодоступность при подкожном введении. менее “жадно”, чем гепарин, связываются с белками плазмы, что обеспечивает лучшую биодоступность небольших доз и быструю всасываемость из подкожных депо. 5. Выпускаются в виде шприцевпо 0,2 –1,2 мл раствора. 6. Биодоступность низкомолекулярных гепаринов достигает почти 100 %. Принципиальное значение имеет то обстоятельство, что лечение низкомолекулярными гепаринами может быть длительным и осуществляться не только в стационарных, но и в амбулаторных условиях. |
Контроль свертываемости не является обязательным. Необходим контроль числа тромбоцитов в периферической крови. Дозу обычно рассчитывают с учетом массы тела больного. |
Применение -для профилактики тромбозов и тромбоэмболий (Тропарин, Кливарин и др.), -для лечения тромбозов и тромбоэмболий, -для лечения нестабильной стенокардии, инфаркта миокарда без патологического зубца Q, -для лечения острого тромбоза глубоких вен, тромбоэмболии легочной артерии (Клексан, Фрагмин, Фраксипарин), -длялечение тяжелого венозного тромбоза (Фраксипарин форте). -дляпрофилактика коагуляции и тромбообразования при проведении гемодиализа и гемофильтрации (Клексан, Фрагмин, Фраксипарин). |
Низкомолекулярные гепарины не являются взаимозаменяемыми. Не рекомендуется в ходе лечения заменять один препарат другим. В зависимости от конкретного препарата вводят только подкожно или подкожно и внутривенно. Нельзя вводить внутримышечно! Дозы определяются индивидуально в зависимости от показаний, массы тела, анализа анти-Ха активности. Длительность лечения зависит от характера заболевания, риска возникновения тромбоза. |
Подкожное введение Необходимо приподнять (не сдавливая) складку кожи между пупком и гребнем подвздошной кости (передне-латеральные области живота, попеременно в левую и правую), вертикально ввести иглу, провести пробную аспирацию, чтобы убедиться в том, что игла не попала в кровеносный сосуд. Складку кожи не расправляют до конца проведения инъекции. В исключительных случаях, можно проводить инъекции в верхнюю область плеча и в верхнюю область бедра. После инъекции место введения не растирать. |
Дальтепарин (фрагмин)при остром тромбозе глубоких вен назначают внутривенно или подкожно 100 МЕ/кг каждые 12 чПродолжительность лечения в 5-7 дней. Для профилактики тромбоэмболических осложнений при хирургических операциях — подкожно 2500 ME за 1-2 ч до операции, затем в той же дозе ежедневно утром в 5-7 дней. При передозировке используют протамин сульфат(1 мг нейтрализует 100 ME фрагмина). Надропарин (фраксипарин) вводят в подкожную клетчатку живота, инъекцию делают перпендикулярно поверхности кожной складки. Для профилактики тромбоэмболии в общей хирургии — 0,3 мл за 2-4 ч до операции, далее по 0,3 мл 1 раз в сутки в течение 7 дней. Для лечения тромбозов препарат вводят каждые 12 ч в тече ние 10 дней. Дозу определяют в зависимости от массы тела пациента. При массе тела 45 кг 0,4 мл; до 55 кг - 0,5 мл; до 70 кг - 0,6 мл; до 80 кг -0,7 мл. При передозировке протамин сульфат (0,6 мл нейтрализуют 0,1 мл фраксипарина). Эноксапарин (клексан) подкожно в передне- или заднелатеральную поверхность брюшной стенки на уровне поясничной области. Инъекцию осуществляют перпендикулярно кожной складке, место инъекции нельзя растирать. При гемодиализе препарат вводят в артериальную линию. Для профилактики венозных тромбозов у пациентов с умеренным риском развития тромбоэмболии — по 20 мг (0,2 мл) 1 р/сутки; с высоким риском — 40 мг (0,4 мл) 1 р/сут. Для лечения тромбоза глубоких вен — по 1 мг/кг каждые 12 ч в течение 10 дней с одновременным назначением непрямых антикоагулянтов.Нельзя вводить внутримышечно. При передозировкепротамин сульфат (1 мг протамина нейтрализует 1 мг клексана). |
А н т а г о н и с т ы г е п а р и н а
Вещества, блокирующие антикоагулянтное действие или препятствующие его проявлению. |
П р о т а м и н – с у л ь ф а т Низкомолекулярный белокс высоким положительным зарядом. Взаимодействуя с гепарином, имеющим выраженный отрицательный заряд, образует малодиссоциирующее комплексное соединение. Устраняет способность гепарина тормозить свертываемость крови. Комплексообразование обусловлено обилием катионных групп (за счет аргинина), которые связываются с анионными центрами гепарина. Действие наступает мгновенно.Длительность эффекта - 2 ч |
Вводитсявнутривенно медленно в виде 1%-го раствора. Обычно вводят 150 мг протамин-сульфата в течение 10 мин. |
Протамин-сульфат малотоксичен, однако при быстром и избыточном введении - аллергические реакции, снижение АД, брадикардия При передозировке может снижать свертываемость крови, т.к. сам проявляет антикоагулянтную активность. |
Показания -передозировка гепарина (гипергепаринемия, кровотечения); -перед операцией у больных, которые принимают гепарин с лечебной целью; -после операций на сердце и кровеносных сосудах с экстракорпоральным кровообращением. |
Режим дозирования Вводят в/в струйно медленно или капельно под контролем свертываемости крови. При передозировке гепарина струйно вводят со скоростью 1 мл 1% раствора за 2 мин. В случае необходимости инъекции повторяют с интервалами 15-30 мин, общая доза обычно составляет 5 мл 1% раствора. При передозировке гепарина 1 мг протамин-сульфата нейтрализует 85-100 МЕ гепарина. низкомолекулярного гепарина 0,6 мл 1% р-ра протамин-сульфата нейтрализует 0,1 мл. |
Со стороны сердечно-сосудистой системы: брадикардия, артериальная гипотензия. Со стороны пищеварительной системы: тошнота, рвота. Аллергические реакции: кожная сыпь, зуд. Прочие: ощущение жара, гиперемия кожи, чувство нехватки воздуха (при чрезмерно быстром введении). |
П р е п а р а т ы, с в я з ы в а ю щ и е и о н и з и р о в а н н ы й к а л ь ц и й
Ионы кальция – необходимый компонент свёртывания крови, поэтому инактивация ионизированного кальция сопровождается антикоагулянтным эффектом Анион лимонной кислоты соединяется с ионом кальция, что связывает активность последнего. Добавляют с избытком. |
Применяется только для консервирования донорской крови (1 мл 4-5% раствора на 10-20 мл крови. Не применяется парентерально в связи с тем, что избыточная инактивация ионизированного кальция приводит к нарушению сократимости и возбудимости сердечной мышцы, скелетных и гладких мышц(аритмия, возможно развитие сердечной недостаточности и остановки сердца). |
Na2Э Д Т А Применяетсядля консервирования донорской крови. |
АНТИКОАГУЛЯНТЫ НЕПРЯМОГО ДЕЙСТВИЯ
Механизм действия основан на антагонизме с витамином К. Витамин К участвует в синтезе в печени II (протромбина), VII, IX, X факторов свёртывания крови. Антикоагулянты ингибируют витамин-К-редуктазу, предотвращают восстановление витамина К в активную форму, что приводит к нарушению синтеза факторов свертывания. Раньше и сильнее страдает образование активного тромбопластина, запускающего каскад, затем ключевого фактора X и протромбина. |
Препараты эффективны только в организме. |
Препараты действуют не сразу, поскольку в крови факторы свёртывания уже есть. Латентный период у разных препаратов составляет 24-72 часа. Эффект наблюдается в течение нескольких суток (1-5). Используются только внутрь, так как хорошо всасываются, затем с током крови вновь приносятся к кишечнику, выделяются в его просвет и снова всасываются (рециркуляция). Все препараты вступают в непрочную связь с белками плазмы и легко вытесняются из нее другими лекарствами. |
Критерии эффективности лечения – протромбиновое время и протромбиновый индекс. |
Фармакологические антагонисты – препараты витамина К (викасол). |
Побочные эффекты 1. Кровотечение. Содержание протромбина в крови определяют каждые 2-3 дня. Исследуют мочу в связи с возможным развитием гематурии. 2. Диспептические расстройства – тошнота, рвота. 3. Кожные аллергические реакции. |
Применение Лечение и профилактика тромбообразования. 1. Для предупреждения тромбообразования при инфаркте миокарда и стенокардии. 2. Лечение и профилактика тромбофлебитов. 3. Предупреждение тромбообразования при облитерирующем эндартериите. 4. Лечение цереброваскулярных синдромов 5. Предупреждение тромбоза при пороках сердца, осложненных аритмией, после протезирования сердечных клапанов и сосудов и т.д. |
После снижения уровня протромбина до 40-50% лечение продолжают малыми дозами. Протромбиновое время должно увеличится в 1,5-2,5 раза относительно нормы. |
Препараты хорошо всасываются в ЖКТ Препараты проникают через плаценту, выделяются в молоко матери. |
Варфарин Наиболее широко применяется в США и странах Западной Европы. Назначают в виде натриевой соли, имеющей 100%-ю биодоступность. Максимальный эффект – через 36-72 часа. |
Этилбискумацетат=Неодикумарин Быстрое, но непродолжительное действие.Максимальный эффект через 18-30 часов. Продолжительность действия 2-3 дня. Хорошо всасывается в ЖКТ. |
Фепромарон Большая длительность действия – до 7-14 дней. Максимальный эффект – на 2-3 сутки. Препарат выбора для продолжительной терапии. |
Аценокумарол=Синкумар Небольшая длительность действия, наибольший эффект через 36-48 часов. Умеренное мочегонное действие. |
Фениндион=Фенилин Быстро всасывается в ЖКТ. Максимальный эффект – через 24-48 часов. Длительность действия 1-3 дня. Выражен кумулятивный эффект. Окрашивание кожи ладоней, а также мочи в красно-оранжевый цвет. |
Омефин Наибольший эффект через 12-20 часов, длится 4-5 дней. |
