
По механизму приложения силы:
Переломы от сдавления или сжатия трубчатых костей в продольном направлении происходят обычно в мета-диафизарной или мета-эпифизарной части кости. Более плотная, прочная и узкая диафизарная часть вколачивается в более широкую и менее прочную мета-эпифизарную часть. При этом нередко происходит разобщение эпифиза на части. Подобного рода переломы наблюдаются в области хирургической шейки плеча, шейки бедра, в верхнем мета-эпифизе большеберцовой кости. Типичным переломом от сжатия является компрессионный перелом позвоночника, при котором происходит сплющивание тела позвонка (чаще XII или I-го поясничного позвонка). При сколоченных переломах происходит сцепление зубчатых поверхностей отломков.
Переломы от сгибания могут возникать под действием прямого и непрямого насилия. На выпуклой стороне возникает разрыв поверхностных ее частей, на вогнутой - сплющивание. В результате выкалывается осколок в форме треугольника. У детей - по типу зеленой ветки (субпериостальный перелом).
Переломы от скручивания по продольной оси характеризуются образованием винтообразной плоскости излома (торзионный перелом). Встречаются при катании на коньках, лыжах, при резком повороте туловища в момент, когда стопы фиксированы.
Отрывные переломы происходят вследствие чрезмерных мышечных сокращений, наступающих внезапно. Мышца или сама отрывается от кости, либо отрывает от нее костный фрагмент. Встречаются в области надмыщелков плечевой кости, надколенника, лодыжек.
Переломы в результате сдвига возникают обычно при прямом действии силы и характеризуются поперечной плоскостью излома (бамперный перелом).
В зависимости от плоскости перелома:
Поперечные, косые, продольные, винтообразные, Т-образные, Y‑образные, звездчатые и дырчатые (при огнестрельных ранениях).
Различают переломы: без смещения и со смещением отломков.
Виды смещения отломков
По ширине (dislocatio ad latum), по длине (dislocatio ad longitudinem), под углом (dislocatio ad axin), по периферии, ротационные (dislocatio ad peripherium).
Причины, приводящие к смещению отломков, можно разделить на три вида:
первичное смещение, зависящее от силы, вызвавшей перелом, и ее направления;
вторичное смещение, обусловленное сокращением мышц, а также силой тяжести тела пострадавшего;
третичное смещение, возникающее уже позже, при различного рода внешних механических действиях на поврежденную часть конечности (при раздевании больного, оказании первой помощи).
Различают:
Простые, полифокальные, оскольчатые, раздробленные переломы.
Изолированные, множественные, сочетанные и комбинированные.
Механизм возникновения перелома (Табл. 2)
К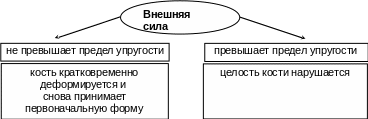 ость
- твердое тело с низким пределом упругости
ость
- твердое тело с низким пределом упругости
РЕГЕНЕРАЦИЯ КОСТНОЙ ТКАНИ (Табл. 3)
I стадия (10 - 14 дней). В поврежденных тканях развивается асептическое воспаление.
В фазе экссудации наблюдается: гиперемия, серозное пропитывание тканей, эмиграция лейкоцитов с образованием отека тканей.
В фазе альтерации, с участием остеокластов, происходит некроз погибших или поврежденных клеток мягких тканей и кости. Из гематомы, с проросшей в нее грануляционной тканью, фибрина, отечной жидкости образуется студенистая масса, удерживающая отломки кости. Отмечается увеличение в ней количества фосфора и кальция.
В фазе пролиферации идет процесс активного образования сосудов за счет капилляров периоста, эндоста, гаверсовых каналов, костного мозга и формирования грануляционной ткани. Начинают функционировать остеобласты.
II стадия сращения перелома продолжается 5 недель:
постепенно происходит процесс образования остеоидной ткани;
костный дефект заполняется фибробластами, грануляционной тканью, остеобластами;
грануляционная тканья замещается гипертрофированными хрящевыми клетками;
происходит кальцинация хряща.
III стадия сращения перелома продолжается до 3 – 4 месяцев
после образования остеоидной ткани происходит обызвествление костной мозоли;
клинически отмечается неподвижность отломков;
через 90 дней на рентгеновских снимках определяется плотная костная мозоль;
через год и >, происходит функциональная перестройка кости - бесформенная кость замещается пластинчатыми трабекулами, располагающимися по линиям функционального напряжения и давления, формируется костно-мозговой канал.
Регенерат, образующийся между отломками в зоне перелома и вокруг них, называется костной мозолью.
***
Составные части костной мозоли (Рис. 1)
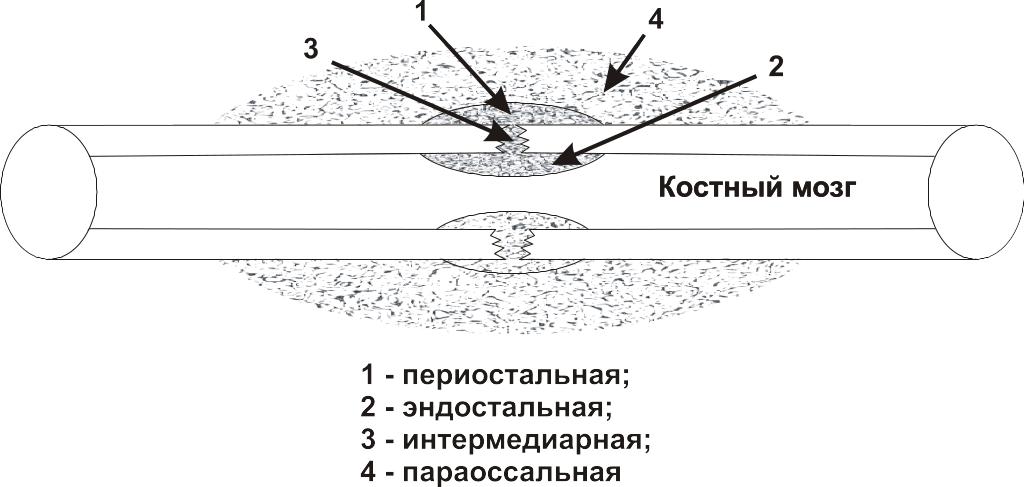
процесс образования КОСТНОЙ МОЗОЛИ (Табл. 4)
Первоначально сращение отломков кости происходит периостальной и эндостальной мозолью.
Затем образуется интермедиарная (межуточная мозоль).
Начинается перестройка периоста, эндоста и интермедиарной ткани.
Периостальная и эндостальная мозоли трансформируются, а интермедиарная перестраивается в нормальную кость.
Развитие костной ткани и сращение отломков могут идти по типу заживления раны первичным или вторичным натяжением. Если костные отломки плотно сопоставлены и фиксированы, образованная между отломками остеоидная ткань сразу подвергается обызвествлению. Происходит сращение отломков за счет эндостального и интермедиарного слоев костной мозоли с образованием тонкой, линейной полосы. Происходит заживление по типу первичного натяжения. Костная мозоль либо не выражена или бывает малых размеров.
Заживление вторичным натяжением происходит через образование из остеоидной ткани гиалинового или волокнистого хряща, который постепенно трансформируется в костную ткань. Процесс более длительный.
Сращение отломков через образование костной мозоли характерно для трубчатых костей. При переломе плоских костей (черепа, таза, грудины, лопатки) такая костная мозоль не образуется. Отломки срастаются за счет образования соединительной ткани. Указанные различия объясняются особенностями эмбриогенеза трубчатых и плоских костей.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА СРОКИ ОБРАЗОВАНИЯ КОСТНОЙ МОЗОЛИ (Табл. 5)
Средние сроки сращения перелома 4-5 месяцев
Р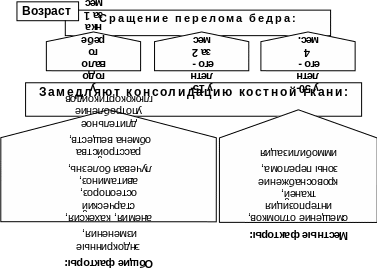 азличают
несросшиеся переломы и ложные суставы,
когда при длительном лечении подвижность
костных отломков сохраняется.
азличают
несросшиеся переломы и ложные суставы,
когда при длительном лечении подвижность
костных отломков сохраняется.
Для дифференциальной диагностики помогает рентгенография зоны перелома (Табл. 6).
НЕСРОСШИЙСЯ ПЕРЕЛОМ И ЛОЖНЫЙ СУСТАВ (дифференцируются рентгенографией зоны перелома) (Табл. 6)
НЕСРОСШИЙСЯ ПЕРЕЛОМ |
ЛОЖНЫЙ СУСТАВ |
костномозговой канал открыт |
концы отломков закруглены |
костная мозоль выражена слабо или не выражена |
костномозговой канал закрыт |
КЛИНИЧЕСКАЯ КАРТИНА перелома кости
Общее состояние пострадавших при большинстве переломов бывает удовлетворительным, средней тяжести, реже - тяжелое. При множественных переломах, особенно при наличии открытых травм, а также при сочетанных повреждениях быстро развивается тяжелое и часто крайне тяжелое состояние, нередко с симптомокомплексом травматического шока. При сочетанных повреждениях тяжесть состояния определяется не столько повреждением скелета, сколько степенью повреждения внутренних органов.
Для постановки диагноза перелома кости учитываются жалобы, анамнез, производится осмотр, ощупывание, перкуссия, рентгенография в 2-х проекциях.
признаки ПЕРЕЛОМА КОСТИ (Табл. 7)
Припухлость, обусловленная кровоизлиянием и асептическим воспалением.
Боль, вследствие раздражения нервных окончаний.
Нарушение функции, довольно постоянный симптом. Может отсутствовать при:
вколоченном переломе;
при переломе одной из параллельных костей (плюсневой, пястной, малоберцовой)
Деформация, обусловленная смещением отломков. Деформации может не быть:
при переломах без смещения;
вколоченных и поднадкостничных переломах
Подвижность на протяжении кости:
выражена при переломе длинной трубчатой кости,
слабо выражена при переломе плоских и коротких костей,
отсутствует при вколоченных переломах
Крепитация (шум трения отломков, костный хруст) - появляется при смещении костных отломков по отношению друг к другу.
Укорочение конечности обусловлено смещением отломков в результате тяги спастически сократившихся мышц.
Нарушение костной проводимости звука. Хуже проводится на стороне перелома.
ОСЛОЖНЕНИЯ ПЕРЕЛОМОВ (Табл. 8)
Ранние
Шок, жировая эмболия, травматический токсикоз, анемия
при множественных и сочетанных травмах;
при открытых переломах;
переломах таза и бедра
Пневмония – у пожилых людей.
Острый психоз – у алкоголиков.
Поверхностное и глубокое нагноение, остеомиелит, столбняк, анаэробная инфекция:
при открытых и огнестрельных переломах
Гангрена конечности, тромбозы, недостаточность кровоснабжения конечности, фолькманновская контрактура:
при повреждении кровеносных сосудов
Парезы, параличи, невриты, остеопороз:
при повреждении нервов
Поздние
Замедленное сращение, образование ложного сустава.
Неправильное сращение, развитие пятнистого посттравматического остеопороза.
Образование гетеротопических оссификатов.
Травматические артрозы.
Миогенные и артрогенные контрактуры.
Посттравматические отеки и др.
Лечение
При каждом травматическом переломе костей всегда происходит повреждение окружающих мягких тканей - мышц, фасций, сосудов, нервов, суставной сумки и т. д. Задача лечебных мероприятий состоит в том, чтобы создать наиболее благоприятные как внешние, так и внутренние условия для восстановления поврежденного органа и его функций.
Установлено, что костная мозоль развивается тем быстрее и успешнее, чем раньше и правильнее установлены отломки, чем надежнее предупреждено их вторичное смещение и чем быстрее удается восстановить нормальные физиологические функции в поврежденной конечности.
Первая помощь при переломах костей заключается во временной иммобилизации шинами Дитерихса, сетчатыми шинами, проволочными шинами Крамера и др. и наложении асептической повязки при открытых переломах. После оказания первой помощи больной должен быть направлен в соответствующее лечебное учреждение для дальнейшего лечения. Одновременно предпринимаются необходимые противошоковые меры.
ОСНОВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ (Табл. 9)
Гипсовая повязка.
Скелетное вытяжение.
Оперативный остеосинтез с погружными (внутренними) фиксаторами.
Наружный чрескостный компрессионно-дистракционный остеосинтез с помощью различных аппаратов.
***
Каждый из этих методов имеет свои показания и противопоказания.
Вправление отломков вскоре после перелома достигается легко и атравматично, с течением времени оно затрудняется. Ввиду нарастания отека, организации кровоизлияния, а главное ретракции мышц, которая тем сильнее выражена и менее обратима, чем больше времени прошло после перелома, вправление отломков становится все труднее, а иногда бывает вообще невозможным без оперативного вмешательства. Своевременно не вправленный перелом срастается хуже и медленнее.
После вправления отломков необходимо обеспечить удержание их в правильном положении до сращения.
Удержание отломков осуществляется гипсовой повязкой, постоянным вытяжением или остеосинтезом.
Большое значение для регенераторных процессов имеет неподвижность отломков и соприкосновение плоскостей излома между собой. Хорошо вправленный перелом заживает в более короткий срок с образованием костной мозоли. Даже небольшая подвижность отломков в процессе лечения может послужить причиной замедленной консолидации или несращения, поскольку движения костных отломков как определенный специфический функциональный раздражитель способствуют образованию в области перелома хрящевой или соединительной ткани, а не костной.
В сращении костных отломков имеет значение правильная ось конечности. При наличии угловых смещений обязательно отмечается нарушение мышечного синергизма в связи с изменением расстояния между точками прикрепления мышц. В этих случаях распределение динамических сил между отломками будет неравномерное, что отрицательно влияет на процессы консолидации. Наблюдается также замедление восстановления кровообращения и лимфооттока.
Если отломки должны находиться в обездвиженном состоянии, то в отношении мышц и всей конечности в целом этого требовать не следует. Неподвижность конечности ухудшает крово- и лимфообращение, способствует образованию отека, приводит к атрофии мышц и контрактурам в суставах.
Функциональный метод лечения в период после вправления отломков до их сращения должен обеспечить неподвижность отломков и возможность раннего включения в функциональные упражнения мышц, суставов, а также всей конечности в целом. Функциональный метод должен быть применен при лечении скелетным вытяжением, гипсовой повязкой и остеосинтезом.
Гипсовая повязка (глухая и лонгетная) как самостоятельный метод лечения переломов применяется часто: почти при всех переломах без смещения отломков, а также нередко для иммобилизации после одномоментной ручной или аппаратной репозиции (при переломах лодыжек, костей предплечья, ключицы, внутрисуставных и околосуставных переломах и др.).
Гипсовую повязку накладывают после первоначального лечения скелетным вытяжением, а также в качестве дополнительной иммобилизации после оперативного лечения переломов.
Она может быть использована как временная иммобилизация при переломах, когда из-за тяжести состояния больного нельзя применить другие методы лечения, а также при переломах почти всех локализаций как транспортная иммобилизация.
Продолжительность иммобилизации зависит от локализации и вида перелома, а также от возраста больного. При переломах костей предплечья в типичном месте гипсовую повязку взрослым накладывают на 4-5 недель, при диафизарных переломах костей предплечья - на 2-3 месяца и более, при переломах лодыжек - на 6-12 недель, при переломах костей голени - на 2-4 месяца.
Гипсовая повязка хорошо моделируется, плотно и равномерно прилегает к телу, быстро твердеет, легко снимается и может быть применена в любых условиях и при большинстве закрытых и открытых переломах.
Покой, достигаемый ее применением, способствует уменьшению боли, нормализации раневого процесса при открытых и инфицированных переломах.
Гипсовая повязка обладает хорошей гигроскопичностью. В нее хорошо всасывается гнойное отделяемое при инфицированных переломах. Мостовидные и окончатые гипсовые повязки дают возможность перевязывать раны, не нарушая обездвижения отломков.
Длительная гипсовая иммобилизация может привести к временному ограничению движений в обездвиженных суставах, реже к стойким контрактурам.
основные принципы постоянного вытяжения
Скелетное вытяжение чаще используют при переломе таза, вертельных и диафизарных, преимущественно винтообразных и оскольчатых переломах костей голени и бедренной кости.
Смещение отломков при переломе происходит от действия травмирующего фактора, его величины и направления и рефлекторно сокращенных мышц. Следовательно, чтобы вправить отломки, необходимо преодолеть эластическое натяжение и рефлекторное напряжение мышц.
Физиологические особенности мышц таковы, что расслабление одной группы вызывает сокращение другой группы мышц - группы антагонистов. Растянуть мышцы легче при их расслаблении. Равномерное расслабление мышц происходит при полусогнутом положении конечности, когда обе группы мышц - антагонистов находятся в одинаковой степени сокращения.
ФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ ПОСТОЯННОГО ВЫТЯЖЕНИЯ (Табл. 10)
Вытяжение следует производить при полусогнутом положении конечности. Обе группы мышц-антагонистов находятся в одинаковой степени сокращения.
Уравновешивание тяжести всех сегментов конечности путем укладки ее на специальные шины (Беллера, Шулутко) или путем подвешивания на широкой петле.
Для нижней конечности сгибание в коленном и тазобедренном суставах до угла 140о, стопы 90-100о.
Установление периферического отломка по оси центрального, который смещается вверх и кнаружи.
Противовытяжение путем придания наклонного положения туловищу больного.
Метод постоянного вытяжения сочетает два принципа: покой и движение. Покой для поврежденного сегмента и движения в суставах создают наиболее благоприятные условия для регенерации не только кости, но и мышц, фасций, апоневрозов. Этот метод и называется функциональным.
ФАЗЫ ПОСТОЯННОГО ВЫТЯЖЕНИЯ (Табл. 11)
1-Я ФАЗА |
репозиционная - вправление отломков |
Длительность |
1-3 дня |
применяются грузы, различные вправляющие и ротирующие петли |
2-Я ФАЗА |
удержание отломков до появления первичной спайки между отломками |
2- 3 недели |
зависит от возраста больного, уровня и характера перелома |
|
3-Я ФАЗА |
репарационная - до прочной консолидации отломков |
2- 4 недели |
зависит от успешного проведения первых 2-х фаз лечения, возраста, условия и характера перелома |
У детей 2-я и 3-я фазы короче на 1 неделю.
Скелетное вытяжение с помощью натянутых спиц и специальных приспособлений, в зависимости от показаний, применяется на различных сегментах конечности и на разных уровнях сегментов (большой вертел, надмыщелки бедра, бугристость большеберцовой кости, нижний метафиз большеберцовой кости, через пяточную кость, в области основания локтевого отростка).
У взрослых обезболивание местное (1% р-р новокаина - 20,0), у детей - наркоз.
Липкопластырное или клеоловое вытяжение применяется при переломах костей верхних конечностей и как вспомогательное вытяжение (за голень) при лечении переломов нижних конечностей (скелетное вытяжение при переломе бедра).
УСЛОВИЯ ДЛЯ НАЛОЖЕНИЯ ЛИПКОПЛАСТЫРНОГО ИЛИ КЛЕОЛОВОГО ВЫТЯЖЕНИЯ (Табл. 12)
Применяется в первые часы после перелома до появления ретракции мышц и травматического отека.
Полосы липкого пластыря прикрепляются ко всему сегменту конечности, независимо от уровня перелома, что обеспечивает равномерное расслабление всех мышц этого сегмента.
Суставы остаются подвижными, что делает возможным ранние движения, начиная со 2-3 дня
Х
13
Показания и противопоказания
