
3 курс / Общая хирургия и оперативная хирургия / Сосудистая_хирургия_по_Хаймовичу_Том_2_Ашер_А_,_Покровский_А_В_2012
.pdf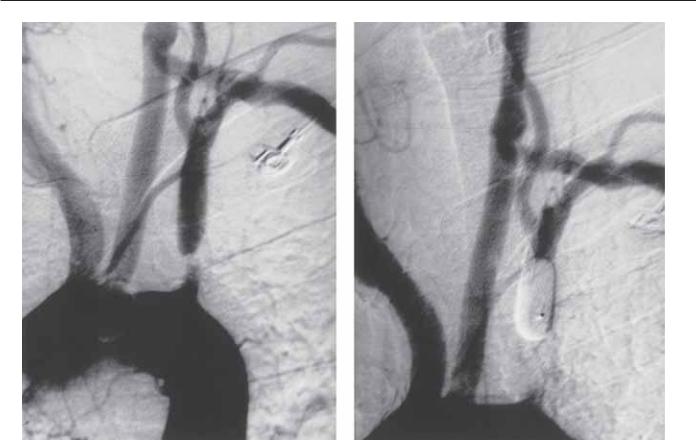
174 Раздел VIII. Цереброваскулярная недостаточность
Рис. 70.2. Больному было выполнено сонно-подключичное шунтирование для лечения эмболизации руки из поражения левой подключичной артерии. У него сохранились ишемические эпизоды в руке и неизбежно развились инфаркты в вертебробазилярном бассейне. Эндоваскулярная баллонная окклюзия проксимального сегмента подключичной артерии устранила перечисленные симптомы.
явиться эмболизацией в руку. При неправильном лечении путем |
Реконструкция позвоночной артерии |
|
сонно-подключичного шунтирования без лигирования прокси- |
в проксимальном сегменте |
|
мального отдела подключичной артерии (рис. 70.2) позднее мо- |
||
|
||
жет возникнуть эмболия в вертебробазилярный бассейн. |
Проксимальный отдел позвоночной артерии (сегмент V1) обычно |
|
|
реконструируется для выключения бляшки в устье вертебральной |
|
Хирургическое лечение |
артерии и последующей реваскуляризации. Наиболее распростра- |
|
ненной и совершенной техникой является транспозиция позвоноч- |
||
|
||
Лигирование позвоночной артерии редко используется для кор- |
ной артерии в заднюю стенку общей сонной. В случаях окклюзии |
|
рекции поражений, приводящих к вертебробазилярной ишемии. |
контрлатеральной общей сонной артерии не следует пережимать |
|
Опасности, связанные с этой процедурой, как однотак и дву- |
ипсилатеральную и предпочтительным является подключично-по- |
|
сторонней, хорошо освещены в хирургической литературе. Мы |
звоночное шунтирование большой подкожной веной. В редких слу- |
|
редко применяем лигирование у больных с вызывающими эмбо- |
чаях, при избыточной длине вертебральной артерии, возможно |
|
лизацию травматическими аневризмами и интактным состояни- |
ее пересечение над бляшкой и транспозиция в новое устье в под- |
|
ем контралатеральной вертебральной артерии. Лигирование в та- |
ключичной артерии. Еще более редко возможно использование |
|
ких случаях может быть выполнено эндоваскулярно с учетом |
восходящей аорты или противоположной стороны шеи в качестве |
|
необходимости окклюзировать артерию выше и ниже аневризмы. |
артериального источника для шунта при реваскуляризации един- |
|
Изолированная проксимальная перевязка сохраняет расширение |
ственной позвоночной артерии. Это обычно требуется у больных |
|
аневризмы за счет пульсирующего давления, передающегося из |
с двусторонней окклюзией внутренних сонных артерий. |
|
противоположной позвоночной артерии. У тех редких пациентов, |
Для позвоночно-сонной транспозиции вертебральная арте- |
|
которым требуется эндоваскулярное или прямое лигирование вер- |
рия выделяется через медиальный доступ. |
|
тебральной артерии и доказано интактное состояние противопо- |
После мобилизации позвоночной артерии на необходимом |
|
ложного сосуда, мы проводим системную гепаринизацию в тече- |
протяжении производится системная гепаринизация. При дос- |
|
нии трех дней после окклюзии для предупреждения восходящего |
таточной длине вертебральной артерии намечается место для ана- |
|
тромбоза, способного достичь места вертебробазилярного слия- |
стомоза на задней стенке общей сонной артерии и маркируется |
|
ния. Для большинства эмбологенных поражений лучшей аль- |
хирургической ручкой. Далее позвоночная артерия пережимает- |
|
тернативой является пересечение позвоночной артерии выше эм- |
ся ниже длинной мышцы шеи и ее устье лигируется нитью по- |
|
болпродуцирующего поражения с реконструкцией дистальнее |
липропилен 6–0. Артерия пересекается над лигатурой, выводит- |
|
выключенного сегмента путем транспозиции или протезирования. |
ся из окружающей ее симпатической петли (рис. 70.3) и |
https://t.me/medicina_free

Глава 70. Вертебробазилярная недостаточность: хириругическое лечение |
175 |
|
|
Рис. 70.3. (Слева) взаимоотношение между позвоночной артерией и средним и нижним симпатическими ганглиями. (Справа) пересечение позвоночной артерии в устье. Далее артерия вытягивается из интактной симпатической петли и становится подготовленной к наложению анастомоза.
подтягивается к общей сонной артерии. Выполняется эндартерэктомия лопаточкой, общая сонная артерия пережимается, производится артериостомия аортальным «выкусывателем» и формируется анастомоз конец-в-бок между позвоночной и общей сонной артериями открытым непрерывным швом. Перед завершением шва производится пробное кровопускание, нить завязывается и кровоток восстанавливается сначала в дистальную порцию общей сонной и затем в вертебральную артерию.
Рис. 70.4. Позвоночная артерия перемещена к задней стенке общей сонной артерии непрерывным «открытым» швом. Позвоночная вена и грудной проток пересечены.
При реконструкции проксимального отдела позвоночной артерии с помощью подключично-позвоночного шунтирования большой подкожной веной, для анастомоза используется дистальный отдел V1 после системной гепаринизации. Анастомоз формируется косым по типу конец-в-бок, по завершении которого восстанавливается кровоток по вертебральной артерии. Проксимальный участок венозного протеза подводится к подключичной артерии в месте, выбранном для наложения анастомоза. Артериостомия подключичной артерии производится 5,2-мм аортальным «выкусывателем». Проксимальный участок венозного протеза анастомозируется с верхней стенкой подключичной артерии, стараясь не допустить избыточной длины первого. Редко проксимальный анастомоз накладывается с щитошейным стволом после пересечения его ветвей [7]. По окончании проксимального анастомоза восстанавливается кровоток и позвоночная артерия лигируется сразу ниже анастомоза с протезом для выключения проксимальной порции сосуда.
Реконструкция позвоночной артерии в дистальном сегменте
Больные, которым проводятся реконструкции дистальной порции позвоночной артерии (сегмент V3), имеют поражение или окклюзию ее сегмента V2. Обычно используется две различные техники. Наиболее часто выполняется шунтирование подкожной веной от общей сонной в вертебральную артерию на уровне С1–2 (рис. 70.5). Для этой техники важно иметь пригодную для шунтирования вену, что должно определяться с помощью дуплексного сканирования дооперационно. Если шунтирование выполняется с анастомозом конец-в-бок (что мы предпочитаем), проксималь-
Рис. 70.5. Общесонно-дистальновертебральное шунтирование. Клипса ниже анастомоза оклкюзирует проксимальный отдел позвоночной артерии.
https://t.me/medicina_free

176 |
Раздел VIII. Цереброваскулярная недостаточность |
|
|
|
|
|
|
но позвоночная артерия лигируется непосредственно под анасто- |
|
|
мозом, функционально превращаясь далее в соединение по типу |
|
|
конец-в-конец. |
|
|
Альтернативной техникой реконструкции дистальной пор- |
|
|
ции вертебральной артерии является скелетизация наружной |
|
|
сонной артерии, перевязка ее ветвей и транспозиция в позвоноч- |
|
|
ную на уровне С1–2 (рис. 70.6). Такая методика не использует- |
|
|
ся у пациентов с атеросклеротическим окклюзирующим пора- |
|
|
жением, вовлекающим наружную сонную артерию или тех, у кого |
|
|
анатомия наружной сонной артерии на артериограмме предпо- |
|
|
лагает недостаточную для достижения вертебральной артерии |
|
|
длину ствола. |
|
|
С другой стороны, больным с компрессией сегмента V2 остео- |
|
|
фитами, молодого возраста и с маловероятным наличием атеро- |
|
|
мы в каротидной бифуркации обычно производится транспози- |
|
|
ция наружной сонной артерии, как описано выше, если анатомия |
|
|
сосуда на дооперационной артериограмме указывает на ствол до- |
|
|
статочного размера, совпадающего по диаметру с позвоночной ар- |
|
|
терией. Техника транспозиции также является методом выбора |
|
|
у пациентов, которым необходима реконструкция дистального от- |
|
|
дела позвоночной артерии и отсутствует подкожная вена прием- |
|
|
лемого калибра. Мы рекомендуем минимальный диаметр вены 3 |
|
|
мм и предпочитаем, по меньшей мере, 3,5 мм. |
|
|
Третьей техникой реконструкций позвоночной артерии в ди- |
|
|
стальной порции является пересечение сосуда над поперечным |
|
|
отростком С2 и его передняя транспозиция в стенку верхнего шей- |
|
|
ного отдела внутренней сонной артерии с помощью анастомоза |
Рис. 70.6. Транспозиция наружной сонной артерии в дисталь- |
конец-в-бок (рис. 70.7). Нет необходимости говорить, что такая |
|
ный отдел позвоночной. |
методика неприменима в случае окклюзии противоположной вну- |
|
|
|
тренней сонной артерии. |
|
|
Субокципитальный доступ |
|
|
У некоторых больных отмечается окклюзия единственной и до- |
|
|
минантной позвоночной артерии костными и связочными стру- |
|
|
ктурами между атлантом и затылочной костью. Таким пациентам |
|
|
требуется декомпрессия артерии и зачастую удаление сдавлива- |
|
|
ющего костного образования, обычно задней дуги атланта. Дос- |
|
|
туп к супраатлантической порции артерии требуется больным с |
|
|
аневризмами, распространяющимися выше С1. Доступ к позво- |
|
|
ночной артерии на указанном уровне описан в гл. 23. |
|
|
Результаты |
|
|
На сегодня имеется три статистических обзора, содержащих дан- |
|
|
ные по срокам наблюдения не менее 10 лет [3, 8, 9]. Уровни про- |
|
|
ходимости и выживаемости при операциях на проксимальном и |
|
|
дистальном отделах позвоночной артерии представлены на рис. |
|
|
70.8–70.11. Анализ опыта, накопленного по реконструкциям по- |
|
|
звоночных артерий, приводит к нескольким значительным выво- |
|
|
дам. Когда кто-либо изучает частоту послеоперационных ослож- |
|
|
нений, этот процесс является предсказуемым. Это подтверждается, |
|
|
к примеру, высокой частотой лимфоцеле в начальной стадии вы- |
|
|
полнения проксимальных реконструкций позвоночной артерии и |
|
|
значительным уровнем непосредственных неудач в первые 5 лет |
|
|
проведения дистальных реваскуляризаций вертебральных арте- |
|
|
рий. Двумя наиболее общими причинами отрицательных исходов |
|
|
дистальных реконструкций являются: |
Рис. 70.7. Транспозиция дистальной порции позвоночной ар- |
1) дефекты анастомоза, тромбирующегося сразу после вмеша- |
|
терии в верхний шейный отдел внутренней сонной артерии. |
тельства и обычно подвергающегося ревизии; или |
|
https://t.me/medicina_free
Глава 70. Вертебробазилярная недостаточность: хириругическое лечение |
177 |
|
|
Выживаемость
Годы
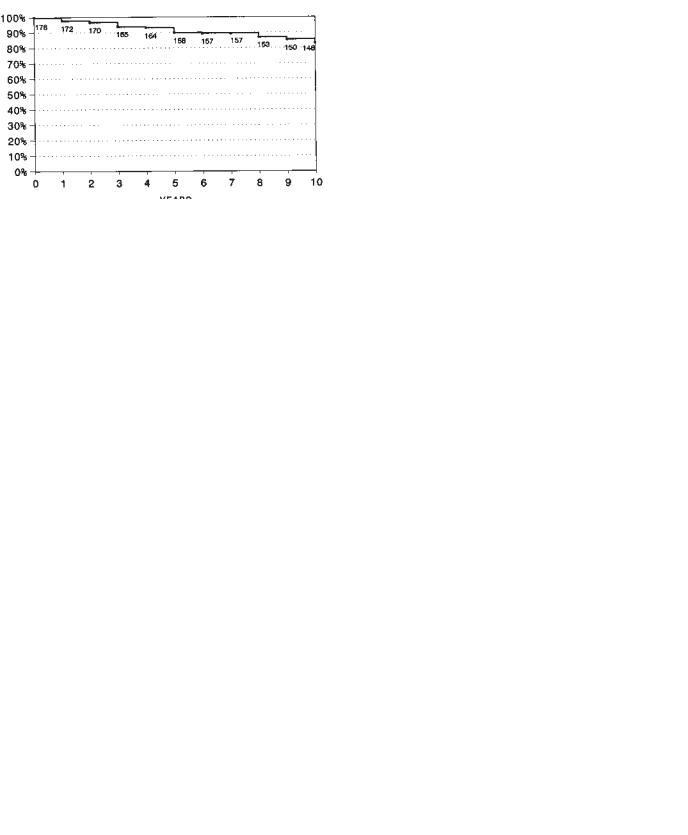
Рис. 70.8. Кумулятивная выживаемость больных после проксимальных реконструкций позвоночной артерий. Числами обозначено количество пациентов. (С разрешения из Berguer R. Long-term results of reconstructions of the vertebral artery. In: Yao J, Pierce W. Long-Term Results in Vascular Surgery. Norwalk, CT: Appleton & Lange, 1993.)
2)тактические ошибки, такие как двойные реконструкции (наружной сонной и позвоночной артерий), создающие ситуацию конкурирующего кровотока.
Внедрение рутинной интраоперационной дигитальной ангиографии радикально уменьшает частоту послеоперационных окклюзий.
Проходимость после вертебральных реконструкций выше таковой при каротидных вмешательствах. Операции на проксимальном отделе позвоночной артерии сопровождаются существенно низкой летальностью и частотой осложнений (менее 1%). Однако при сочетании вмешательств на вертебральной артерии с каротидной эндартерэктомией, смертность и количество осложне-
Выживаемость
Годы
Рис. 70.10. Кумулятивная выживаемость больных после дистальных реконструкций позвоночной артерий. Числами обозначено количество пациентов. (С разрешения из Berguer R. Longterm results of reconstructions of the vertebral artery. In: Yao J, Pierce W. Long-Term Results in Vascular Surgery. Norwalk, CT: Appleton & Lange, 1993.)
Проходимость
Годы
Рис. 70.9. Кумулятивная вторичная проходимость после проксимальных реконструкций позвоночной артерий. Числами обозначено количество пациентов. (С разрешения из Berguer R. Long-term results of reconstructions of the vertebral artery. In: Yao J, Pierce W. Long-Term Results in Vascular Surgery. Norwalk, CT: Appleton & Lange, 1993.)
ний возрастают более суммы таковых при отдельном выполнении каждой из операций. Такие больные с комбинированными каро- тидно-позвоночными реконструкциями, возможно, образуют особую подгруппу с выраженным артериальным поражением, что может объяснять повышенную частоту осложнений у них.
Очевидно, что выживаемость пациентов с реконструкциями вертебральных артерий значительно выше, чем после каротидных вмешательств. Это может убедительно объясняться фактом включения нами в статистику по позвоночным артериям больных с наружной компрессией, которые значительно моложе и не имеют сочетанных кардиальных поражений, характерных для пациентов с заболеванием сонных артерий.
Проходимость
Годы
Рис. 70.11. Кумулятивная вторичная проходимость после дистальных реконструкций позвоночной артерий. Числами обозначено количество пациентов. (С разрешения из Berguer R. Longterm results of reconstructions of the vertebral artery. In: Yao J, Pierce W. Long-Term Results in Vascular Surgery. Norwalk, CT: Appleton & Lange, 1993.)
https://t.me/medicina_free

178 Раздел VIII. Цереброваскулярная недостаточность
Литература
1.Rancurel C, Kieffer E, et al. Hemodynamic vertebrobasilar ischemia: differentiation of hemodynamic and thromboembolic mechanisms. In: Berguer R, Caplan L, eds. Vertebrobasilar Arterial Disease. St Louis: Quality Medical Publishing, 1992; 40–51.
2.Hutchinson EL, Yates PO. The cervical portion of the vertebral artery: a clinico-pathological study. Brain 1956; 79: 319.
3.Kieffer E, Koskas F, et al. Reconstruction of the distal cervical vertebral artery. In: Berguer R, Caplan L. eds. Vertebrobasilar Arterial Disease. St Louis: Quality Medical Publishing, 1992; 279–289.
4.Castaigne P, Lhermitte F, et al. Arterial occlusions in the verte- bral-basilar system. Brain, 1973; 96: 133–154.
5.Amarenco P, Hauw J-J. Cerebellar infarction in the territory of the superior cerebellar artery. Neurology 1990; 40: 1383–1390.
6.Caplan I-R, Tettenborn B. Embolism in the posterior circulation. In: Berguer R, Caplan L, eds. Vertebrobasilar arterial disease. St Louis: Quality Medical Publishing, 1992; 52–65.
7.Berguer R, Kieffer E. Surgery of the arteries to the head. New York: Springer-Verlag, 1992.
8.Berguer R. Long-term results of reconstructions of the vertebral artery. In: Yao J, Pierce W, eds. Long-term results in vascular surgery. Norwalk, CT: Appleton & Lange, 1993; 69–80.
9.Branchereau A, Rosset E, et al. Proximal reconstructions. In: Berguer R, Caplan L, eds. Vertebrobasilar arterial disease. St Louis: Quality Medical Publishing, 1992; 265–278.
https://t.me/medicina_free

Глава 71
Неатеросклеротические
цереброваскулярные
заболевания
Гэри Р. Сибрук
Атеросклероз является ведущим патологическим процессом, поражающим экстракраниальную артериальную циркуляцию, с преимущественной концентрацией внимания на связи между стенозом внутренней сонной артерии и инсультом. Тем не менее множество других заболеваний могут вовлекать экстракраниальную церебральную циркуляцию, и понимание этих клинических синдромов важно для точной диагностики и лечения сосудистых больных. Хотя эти неокклюзирующие состояния не всегда требуют оперативной коррекции, эффективная и успешная терапия заставляет сосудистого хирурга обладать навыками и знаниями по их диагностике, оценке и лечению, будь оно хирургическое или медикаментозное.
К неатеросклеротическим процессам относятся изменения артериальной стенки, включающие различные формы воспаления, нарушения ее строения (представленные удлинением и петлеобразованием сонных артерий), структурные дефекты артериальной стенки в виде аневризматической дегенерации и спонтанного расслоения, фибромышечной дисплазии, последствия воздействия окружающих патологических процессов как каротидной хемодектомы и ответы на повреждение каротидных сосудов. К последним относятся радиационно-опосредованное поражение сонных артерий и рестеноз вследствие миоинтимальной гиперплазии после каротидной эндартерэктомии.
Воспалительные заболевания
Многообразные воспалительные процессы в системе мозговой циркуляции можно описать как артерииты, определяемые как трансмуральные повреждения, или инвазию артериальной стенки бактериями, химическими токсинами, механической травмой, иммунологическими комплексами или ионизирующей радиаци-
ей. Гистологическое исследование инфильтратов выявляет гранулематозные поражения с гигантскими клетками, скапливающимися вдоль внутренней эластической мембраны, нейтрофилами во всех слоях артериальной стенки и фиброз интимы с сохранением интактного состояния внутренней эластической мембраны. Из-за нарастающего сужения просвета при указанных изменениях сосудистой стенки возможно развитие тромбоза, особенно в системе микроциркуляции. После разрешения активности воспалительного процесса возможна реканализация тромбированного сосуда, но часто артерия как структура остается представленной фиброзной рубцовой тканью.
Воспаление артерии также можно определить как васкулит. Этот термин обычно связан с неинфекционным процессом. В такой ситуации поражаются и артерии, и вены, а воспаление чаще сочетается с окклюзиями сосудов, приводящими к разрушению сосудистой системы и снабжаемой ею ткани. Большинство исследователей сегодня полагает, что при васкулитах происходит опосредованное повреждение внутрипросветной поверхности кровеносных сосудов иммунными комплексами, когда клеточные элементы сосудистой стенки воспринимаются как антиген или поверхность эндотелия становится зоной отложения комплексов антиген-антитело и патологические изменения приводят к иммунно-опосредованному процессу. При наличии широкого круга васкулитов (узелковый полиартериит, гигантоклеточный артериит, артериит Такаясу, болезнь Бехчета, облитерирующий тромбоартериит) специфический для них антиген до сих пор не выявлен.
Воспаленные эндотелиальные клетки, вне зависимости от этиологии, становятся местом адгезии, активации и агрегации тромбоцитов, провоцируя тромбообразование. В сосудах церебральной циркуляции указанный окклюзирующий процесс сопровождается симптоматикой, аналогичной таковой при атеросклеротическом
https://t.me/medicina_free

180 Раздел VIII. Цереброваскулярная недостаточность
поражении артерий. Однако более значимыми физиологическими последствиями оказываются сочетание воспалительного процесса с высвобождением цитокинов, прокоагулянтных факторов и метаболических бипродуктов фибринолитической системы или эндотелиальных клеток.
Височный артериит
Височный артериит и артериит Такаясу являются гигантоклеточными артериитами. Они проявляются системным гранулематозным панартериитом, наиболее часто вовлекающим крупные и средние артерии головы и шеи, но не затрагивающим артериолы и капиллярное русло [1]. При обоих заболеваниях артериальная стенка инфильтрируется мононуклеарными лейкоцитами и гигантскими клетками, вовлекающими окружающие сосуд ткани. Гигантские клетки обычно откладываются рядом с внутренней эластической мембраной и ее структурная целостность может нарушаться или местами отсутствовать [2]. Интимальная пролиферация в ответ на воспаление может приводить к тромбозу суженного просвета. Тем не менее воспаление не вовлекает артерию одинаково на протяжении какого-либо сегмента, а представлено «скачкообразными поражениями», что может препятствовать клиническому подтверждению диагноза при артериальной биопсии [3]. При системном исследовании гранулематозные области могут быть обнаружены в сосудах скелетных мышц любой части тела. Женщины болеют, по меньшей мере, в два раза чаще, чем мужчины, а средним возрастом проявления заболевания обычно является восьмая декада жизни [1, 4].
Течение болезни проявляется множеством симптомов, включающих головную и мышечную боли, лихорадку, болезненность кожи черепа, перемежающуюся хромоту нижней челюсти (клаудикация), общее недомогание и/или депрессию. Специфические зрительные симптомы (диплопия, смазанность зрения или amaurosis fugax) встречаются менее чем у четверти больных. Лабораторные показатели, характерные для этого процесса, указывают на повышение скорости осаждения эритроцитов. Крайне редко у пациента с диагнозом височного артериита имеется нормальная скорость осаждения [5]. Хотя для диагностики височного артериита ангиография рутинно не показана, на изображении сосудов при интраартериальном введении контрастного вещества часто выявляются множественные участки гладких стенозов. Так как лечение включает назначение системных стероидов с присущими этой терапии осложнениями, гистологическое подтверждение воспалительного процесса перед началом лечения может оказаться полезным.
Височная артерия вовлекается в большинстве наблюдений при этом системном заболевании и является одной из немногих периферических артерий в системе кровообращения человека, которые легкодоступны и могут быть перевязаны без влияния на результаты биопсии. Поэтому основное внимание при данном васкулите концентрируется именно на височной артерии. Однако у больных с гигантоклеточным артериитом не всегда могут появляться симптомы, специфичные для поражения височной артерии (головная боль, болезненность кожи черепа или визуальные расстройства). И наоборот, недостаток симптомов, связанных с височной артерией, или даже гистологическое подтверждение поражения артерии после биопсии не отвергает необходимость лечения или исключения риска зрительных нарушений, если воспалительный процесс вовлекает пути кровоснабжения сетчатки.
Биопсия поверхностной височной артерии может быть легко проведена под местной анестезией. Артерия иссекается над ску-
ловым отростком височной кости, где она легко пальпируется. Для биопсии обычно используется фронтальная ветвь, проходящая около границы волосистой части головы и сопровождаемая ушновисочным нервом, расположенным сзади артерии.
Выполнение биопсии более проксимально, где артерия проходит вне околоушной области, очень рискованно из-за возможности повреждения ушновисочной ветви лицевого нерва, ответственной за моторную функцию периорбитальной мускулатуры. Артерию следует выделять на протяжении до 2 см, чтобы сегмент оказался достаточным для адекватной диагностики и представлял разнообразное распределение воспалительных инфильтратов. Двусторонняя биопсия повышает вероятность позитивных находок приблизительно на 15% [6, 7].
Лечение воспалительного процесса включает назначение кортикостероидов. Если симптоматика угрожает потерей зрения, лечение стероидами должно быть начато даже до получения гистологического подтверждения [8]. Нелеченный височный артериит может привести к ишемии зрительного нерва за счет вовлечения зрительной или задних реснитчатых ветвей внутренней сонной артерии, что проявляется слепотой [9].
Артериит Такаясу
Артериит Такаясу является редким заболеванием, но включен в обсуждение из-за особенностей проявления. Эпоним возвращает нас к описанию, сделанному в Японском офтальмологическом обществе в 1908 г. Mikito Takayasu о симптомокомплексе, включающем окулярные расстройства с ослаблением пульсации на верхних конечностях [10]. Классическое течение болезни проявляется ослаблением пульсации на верхних конечностях с сочетанным снижением артериального давления в сравнении с нижними конечностями, откуда появились названия «болезнь отсутствия пульса» или «обратная коарктация». Общие неврологические симптомы могут быть представлены головокружением или потерей сознания. Очаговый неврологический дефицит может колебаться от слабости в конечностях и парестезий до полного гемипареза, возникающих при конечных стадиях заболевания. Анатомическое исследование крупных сосудов у такого пациента выявляет выраженное утолщение артериальной стенки ветвей дуги аорты. Указанный процесс может приводить к возникновению критических стенозов или окклюзий в экстракраниальных церебральных сосудах, что является одним из наиболее тяжелых осложнений болезни. Симптомы, связанные с каротидным бассейном, включают выпадения полей зрения, кровоизлияния в сетчатку, атрофию радужной облочки, что вызывает частичную или полную слепоту.
Артериит Такаясу подразделяется на четыре типа течения. Тип I, вовлекающий дугу аорты и ее ветви, и тип III, поражающий ветви дуги и брюшную аорту, имеют значение при анализе больных с цереброваскулярными симптомами. Тип II вовлекает нисходящую грудную и брюшную аорту, тогда как IV тип приводит к облитерирующим изменениям легочной артерии и ее ветвей [11–13].
Артериит Такаясу развивается преимущественно у женщин, типичное время возникновения симптомов — между 10 и 25 годами жизни. Хотя соответствующие находки, связанные с продромой, лучше выявляются ретроспективно, как и симптоматика, они включают лихорадку, потерю веса, артралгии, анорексию и повышение скорости осаждения эритроцитов. Специфическая клиническая фаза, связанная с первичным развитием артериального воспаления, может присутствовать только у половины больных с диагностированным заболеванием. Даже при диагностическом обследовании
https://t.me/medicina_free
Глава 71. Неатеросклеротические цереброваскулярные заболевания |
181 |
|
|
большинство указанных генерализованных симптомов оказываются связанными другим патологическим процессом или приписываются вирусной инфекции, утомлению либо депрессии [14]. Данный диагноз должен учитываться при внезапном обнаружении окклюзирующего поражения у молодого, в остальном здорового, пациента.
Целенаправленное обследование сердечно-сосудистой системы у больного с облитерацией артерий вследствие артериита Такаясу обычно выявляет уменьшение пульсового давления. Может отмечаться повышение системного артериального давления для компенсации уменьшенного кровотока из стенозированной проксимальной аорты. Часто выслушиваются систолические сосудистые шумы над сегментарными артериальными стенозами или вследствие высокоскоростного кровотока в струе, поступающей в коллатеральную циркуляцию для обхода стеноза в одном из основных кондуитов от аорты.
Поскольку артериит Такаясу является воспалительным заболеванием, первичная терапия включает интенсивные и зачастую продолжительные курсы кортикостероидов. При неэффективности лечения стероидами возможно назначение циклофосфамида. Успешность различных терапевтических комбинаций обычно контролируется по скорости осаждения эритроцитов у больного. Серийная артериография способна определить регистрируемое улучшение состояния окклюзированных сегментов в ответ на медикаментозное лечение.
Неэффективность консервативной терапии и прогрессирование симптомов, приводящих к потенциальным проявлениям артериальной ишемии, могут указывать на необходимость хирургического вмешательства. Операцией выбора является артериальное шунтирование между непораженными артериальными сегментами [15–17]. Операцию следует проводить в хроническом периоде заболевания вне острого воспаления артерий. Поскольку основой патологических изменений служит панартериит и расслоения стенки для проведения эндартерэктомии добиться невозможно, прямые вмешательства на вовлеченных сегментах часто приводят к деструкции артериальной стенки [14]. Кортикостероидная терапия должна продолжаться у больных в периоперационном периоде для предупреждения развития воспалительного процесса в местах формирования анастомозов протеза, использованного для шунтирования. У некоторых пациентов возможно выполнение чреспросветной баллонной ангиопластики, не более как выжидательной меры, когда пораженные артериальные сегменты не подлежат хирургическому шунтированию (вовлечение всей дуги аорты и устьев магистральных сосудов) [18, 19]. Внутрисосудистое стентирование может оказаться привлекательным лечебным подходом, однако инородное тело, инкорпорированное в уже воспаленный артериальный сегмент, может в дальнейшем провоцировать констриктивный процесс. Из-за редкости этого воспалительного заболевания крупных статистик, оценивающих или сравнивающих различные терапевтические подходы, не существует.
Болезнь Бехчета
Болезнь Бехчета является другим редким воспалительным процессом, поражающим как артерии, так и вены в отличие от иных артериитов. Ее проявления могут заставить клинициста предполагать артериит Такаясу или болезнь Бюргера, однако системные проявления болезни Бехчета протекают по другому клиническому сценарию. В 1937 г. Hulusi Behcet, турецкий дерматолог, доложил о заболевании, при котором сочетаются воспаление радужной оболочки
глаза и изъязвления мукозных мембран полости рта и гениталий [20]. Указанные изменения оказались только некоторыми из системных проявлений болезни, включающих изменения периферических сосудов в виде аневризматической дегенерации, нередко приводящей к окклюзии пораженной артерии. Болезнь Бехчета наиболее часто встречается в средиземноморской и азиатской популяциях в третьей и четвертой декадах жизни, сочетаясь с другими системными проявлениями в виде эритематозных узелков и пустул на коже, артралгий, воспалительными поражениями желудочно-ки- шечного тракта и дыхательных путей [21].
Образование аневризм наиболее вероятно в местах деления ветвей дуги аорты. Такая дегенерация структуры артериальной стенки может ускоряться в присутствии облитерации vasa vasorum, приводящей к нарушению питания артериальной стенки. Ишемическое повреждение способно приводить к перфорации и формированию ложных аневризм [22, 23].
Гистологическое исследование вовлеченных сегментов выявляет панваскулит с отечными изменениями эндотелиальных клеток. Из-за дезорганизации эластических компонентов сосудистой стенки подлежащий медиальный слой разрушается. Воспалительные клетки внедряются в наружные слои артерии и инфильтрируют периваскулярную ткань. Лабораторные исследования часто показывают значительное возрастание скорости осаждения эритроцитов, повышение С-реактивного белка и позитивное HLA-типирование к (BS) антигену.
Хирургические вмешательства в виде шунтирования аневризматически измененных или окклюзированных артериальных сегментов часто сопровождаются осложнениями в виде ранних разрывов анастомозов или рестенозов [24]. Также с осторожностью должны применяться инвазивные чрескожные артериальные манипуляции, включая диагностическую ангиографию, из-за высокой склонности артерий к разрыву. Физические характеристики пораженных артерий напоминают хирургу, владеющему таким опытом, об операциях у больных при синдроме Элерса–Данло, при котором аневризматически измененная артерия не обладает структурной целостностью, достаточной для сосудистой реконструкции. При указанном состоянии сосудистые окклюзии имеют лучший прогноз, нежели сформированные аневризмы, так как исключают возможность кровоточения из разорвавшейся аневризмы в случае тромбоза сосуда [25]. Этиология очевидно связанного гиперкоагуляционного состояния четко не определена.
При поражениях периферической циркуляции допустимо применение фибринолитической терапии, она может оказаться опасной для открытия окклюзированных сегментов сосудов с аневризматической трансформацией из-за высокой частоты последующих артериальных разрывов. Использование фибринолитической терапии в каротидной циркуляции не рекомендуется вследствие риска эмболизации из аневризматического мешка. Системная терапия направлена на подавление воспалительного процесса назначением кортикостероидов, нестероидных противовоспалительных препаратов, колхицина и иммуносупрессии. Из-за редкости заболевания широко опробованных или принятых протоколов лечения не существует.
Удлинение и петлеобразование сонной артерии
Удлинение и петлеобразование сонной артерии обычно возникают на эмбриональном этапе, но могут являться следствием изме-
https://t.me/medicina_free
182 Раздел VIII. Цереброваскулярная недостаточность
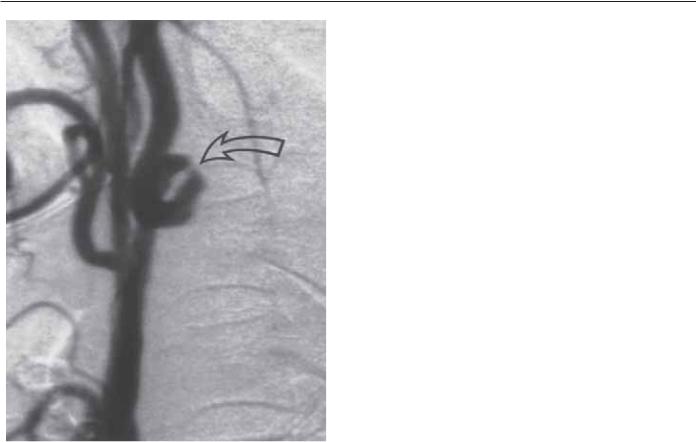
Рис. 71.1. Каротидная ангиограмма петли правой внутренней сонной артерии с локальным стенозом (указано стрелкой) у больного с правосторонним amaurosis fugax. Стеноз был обусловлен неатеросклеротической фиброзной перетяжкой, которая была резецирована с прилегающим артериальным сегментом, содержащим петлю.
нений артериальной стенки при фибромышечной дисплазии или атеросклерозе. При фетальном развитии дорсальная аорта объединяется с truncus arteriosus, формируя дугу аорты. От последней отходят магистральные ветви, связанные с эмбриональными глоточными дугами. Общая сонная и проксимальная порция внутренней сонной артерии образуются из третьей дуги, тогда как дистальная часть внутренней сонной артерии имеет в качестве зачатка краниальный сегмент дорсальной аорты. Наружная сонная артерия также происходит из третьей аортальной дуги. На ранних фетальных стадиях третья и четвертая дуги значительно перегибаются под углом в точке, где они заменяются каротидным протоком. При созревании эмбриональной глотки фетальная шея удлиняется с миграцией магистральных сосудов и сердца каудально в грудную полость. Неполная миграция может оставить удлиненную петлю внутренней сонной артерии, что считается причиной приблизительно половины петель и изгибов в педиатрической популяции [26, 27].
У больных с петлями сонных артерий могут присутствовать симптомные атеросклеротические поражения каротидной бифуркации и внутренней сонной артерии, но извитость сосуда редко признается в качестве причины неврологического эпизода. С другой стороны, у симптомных пациентов изгибы и петли выявляются без поражения сосудистой стенки [28]. Нарушения кровотока возникают из-за сужения просвета в месте острого сужения ар-
терии, которая не настолько податлива, чтобы поддерживать адекватное сечение при смене хода сосуда (рис. 71.1). Кроме уменьшения диаметра, такие поражения могут сопровождаться нарушением ламинарного потока крови, приводящего к распространению внутрипросветного тромба, дополнительно суживающего просвет сосуда и являющегося возможным источником дистальной эмболизации. Выраженное сдавление перегиба нижней челюстью, отростками шейных позвонков и прикрепленными к ним сухожилиями может также усиливать артериальную деформацию и сужение диаметра.
У больных с транзиторными ишемическими атаками (ТИА) или amaurosis fugax, возникающими при латеральном движении шеи или ее выраженном сгибании либо разгибании, изменения кровотока могут быть зафиксированы при ангиографии во время выполнения указанных маневров [29, 30]. Из-за эмбриологических причин возникновения таких состояний сонной артерии, развитие любого неврологического дефицита у ребенка (который может быть связан с нарушениями церебрального кровотока) требует немедленного обследования для исключения петли сонной артерии.
Извитость внутренней сонной артерии может быть приобретенной во взрослом возрасте после нормального фетального развития. Кроме атеросклеротической дегенерации, приводящей к ослаблению эластических компонентов медиальных слоев артерии, воздействия на последние гипертензии или нарушений кровотока путем сдвигов напряжения также могут приводить к удлинению порций артериальной стенки в виде петель или изгибов. Развитие кинкинга измененного каротидного сегмента легко объяснимо с учетом выраженной фиксации сосуда между местом отхождения от дуги аорты и вхождением внутренней сонной артерии в канал височной кости. Ветви наружной сонной артерии дополнительно удерживают каротидную бифуркацию, так что для свободной от ветвей внутренней сонной артерии характерна извитость вследствие напряжения сдвига и гемодинамических сил, действующих в аксиальном направлении. Системная гипертензия, повышающая давление на продольные эластичные волокна сосудистой стенки, могла бы рассматриваться как причина удлинений сонной артерии, но прямой корреляции между гипертензией и кинкингами сонных артерий не выявлено [31].
До внедрения современных диагностических методик, отклонения хода сонной артерии наиболее часто выявлялись при зубных абсцессах, эродирующих в извитой сосуд, или при случайном повреждении такового у больных во время тонзиллэктомии либо аденоидэктомии. В настоящее время каротидные изгибы и петли наиболее часто случайно находятся при ангиографии, проводимой для определения причины неврологической симптоматики, или во время таких скрининговых процедур как цветное дуплексное сканирование. Истинную частоту изгибов и петель сонной артерии установить достаточно трудно. Для правильного выявления каротидной петли, не сопровождающейся гемодинамическими изменениями, требуется опытный диагност. При прохождении крови через извитой артериальный сегмент изменение направления кровотока по отношению к дуплексному датчику может быть легко интерпретировано как стеноз, если для оценки степени уменьшения диаметра используется только спектральный анализ скорости кровотока. Однако дуплексное сканирование позволяет добиться отличной визуализации при петлях и изгибах сонных артерий, не связанных с атеросклеротическим окклюзирующим поражением. Большинству симптомных пациентов требуется ангиография. Также на рентгенконтрастные исследования мо-
https://t.me/medicina_free

Глава 71. Неатеросклеротические цереброваскулярные заболевания |
183 |
|
|
гут направляться асимптомные больные для более точного определения артериальной анатомии.
Хирургическое вмешательство считается показанным в том случае, если извитость сосуда ограничивает приток крови к мозгу или измененные участки сосудистой стенки являются источниками эмболии. Описано множество хирургических методик, направленных на придание удлиненной, петлеобразно измененной сонной артерии более аксиальной ориентации [27]. В одно время операции заключались в фиксации артериальной стенки к прилегающей грудино-ключично-сосцевидной мышце без прекращения кровотока. Подобные манипуляции в настоящее время представляют лишь исторический интерес, поскольку хирурги поняли, что для извитого сосуда крайне высока вероятность возврата в исходное положение из-за «памяти» эластических волокон артериальной стенки. Попытки выпрямить петлю сонной артерии могут привести к перегибу сосуда. Для устранения нарушений кровотока артерия должна быть выпрямлена в продольном направлении. Из-за ротационных воздействий, которым подвергался сосуд во время своего развития, возникает существенный аксиальный перекрут — он также должен быть устранен. Учитывая вышесказанное, попытки исправления артериальных петель требуют пересечения сосуда и, нередко, резекции извитого сегмента. Иногда улучшения кровотока возможно добиться просто резекцией изгиба, но в ряде случаев необходимо иссекать неизмененные участки общей сонной или прилегающий внутренней сонной артерий, чтобы достичь требуемого укорочения артерии для исправления нарушений ее хода. Из-за того что описываемое поражение часто сочетается с атеросклерозом, хирург должен быть готов произвести сложную реконструкцию всей бифуркации. Это может заключаться в сегментарной резекции сонной артерии (включая ее бифуркацию) с интерпозицией венозного протеза или резекции удлиненной артерии с первичным анастомозом. В ряде случаев невозможно наложить анастомоз конец-в-конец и тогда артерия сопоставляется сшиванием задних стенок, а завершается анастомоз пластикой заплатой по передней поверхности сосуда.
Проникающая травма является другим приобретенным типом формирования аневризм сонной артерии. Больных с проникающей травмой шеи и очаговым неврологическим дефицитом следует немедленно рассматривать как пациентов с угрозой развития аневризмы. Из-за близкого предлежания крупных венозных притоков к сонной артерии аневризмы, образовавшиеся вследствие проникающего повреждения, могут сочетаться с артериовенозной фистулой (рис. 71.2). Ложные аневризмы сонной артерии могут возникать после эндартерэктомии и реконструкции. Такие аневризматические изменения часто сочетаются с рецидивом окклюзирующего поражения при атеросклерозе или при осложнениях хирургических вмешательств [37].
Каротидные аневризмы сопровождаются болью и выбуханием на шее. Симптоматика также может быть связана с прямым сдавлением аневризмой прилежащих черепных нервов или вследствие воспалительной реакции, вторичной при расширении аневризмы. Раздражение блуждающего или возвратного гортанного нерва может привести к хрипоте, а патологическая стимуляция XII нерва проявляется затруднением при глотании и жевании. Не всегда, но перечисленные симптомы могут возникать до образования пальпируемого пульсирующего образования на шее.
Дуплексное сканирование является прекрасным способом диагностики для каротидных аневризм. Серошкальное изображение в В-режиме позволяет точно определить размер и протяженность артериального расширения, а цветное картирование способно выявить расположение тромбов и характер кровотока. Петля внутренней сонной артерии первоначально может быть принята за аневризму, но детальное определение направления кровотока позволяет различить нарушения потока в петле от турбуленции в аневризматическом мешке.
Оперировать аневризмы следует при значительном размере [38]. Из-за низкой частоты аневризм сонных артерий естественное течение и риск разрыва предсказать трудно. Используя критерии для других периферических аневризм, можно сказать, что
Аневризмы экстракраниального отдела сонной артерии
Аневризмы экстракраниального отдела сонной артерии редки в сравнении с аневризмами других магистральных артерий [32]. В последнее время благодаря более интенсивным поисковым программам, в основном с использованием неинвазивной диагностики, большинство исследователей отмечает явное возрастание частоты каротидных поражений, коррекция которых снижает частоту инсультов. С исторической точки зрения в обсуждаемую нозологию наибольший вклад внесли сифилитические аневризмы, но с распространением современной антибактериальной терапии случаи первичного инфицирования системы каротидной циркуляции стали редки [33].
Как и следовало ожидать, изменения характеристик кровотока и повышения сдвига напряжения, причастных к формированию атеросклеротической бляшки в бифуркации сонной артерии, также могут влиять на образование аневризм [34, 35]. Неатеросклеротические каротидные аневризмы после тупой травмы обычно возникают во внутренней сонной артерии [36]. Относительная мобильность указанного сегмента, свободного от ветвей, делает его наиболее уязвимым к повреждению при тупом воздействии, нежели другие экстракраниальные порции сонных артерий.
Рис.71.2. Селективная правая каротидная артериография после низкоскоростной ружейной раны шее. Дефект артериальной интимы (стрелка) связан с ложной аневризмой, вовлекающей прилегающую яремную вену, и артериовенозной фистулой между сосудами. Для демонстративности артериальная фаза (белая) наложена на затемненную вену (черная).
https://t.me/medicina_free
