
3 курс / Общая хирургия и оперативная хирургия / Хирургия_пищеварительного_тракта_Шалимов_А_А_,_Саенко_В_Ф_
.pdfиспользовали 3 варианта введения катетера |
дующем |
получила |
наибольшее |
распростра |
||||||||||||||||||||||||||||||||||
в двенадцатиперстную кишку. Если куль |
нение. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||
тя закрыта полностью, но ненадежно, ка |
Техника операции Гофмейстера—Финсте |
|||||||||||||||||||||||||||||||||||||
тетер вводили через отдельную колотую ра |
рера. Желудок мобилизуют по вышеопи |
|||||||||||||||||||||||||||||||||||||
ну |
передней |
стенки |
двенадцатиперстной |
санной методике. Пережимают его твердым |
||||||||||||||||||||||||||||||||||
кишки на 3—4 см ниже культи, фиксируя |
зажимом у привратника, пересекают двенад |
|||||||||||||||||||||||||||||||||||||
его |
к |
кишке |
кетгутовым швом (1-й ва |
цатиперстную кишку и зашивают по од |
||||||||||||||||||||||||||||||||||
риант). При неполном закрытии культи ка |
ному из описанных методов. Мы проши |
|||||||||||||||||||||||||||||||||||||
тетер вводили в двенадцатиперстную кишку |
ваем |
культю |
|
двенадцатиперстной |
|
кишки |
||||||||||||||||||||||||||||||||
через |
участок, |
оставшийся |
|
незакрытым |
аппаратом УКЛ-60 с погружением в кисет |
|||||||||||||||||||||||||||||||||
(2-й вариант). Если закрыть культю было |
ный шов и наложением швов аппаратом |
|||||||||||||||||||||||||||||||||||||
невозможно, в нее вводили катетер, вокруг |
УКЛ-60 |
на |
|
культю |
|
желудка, |
|
ушивая |
||||||||||||||||||||||||||||||
которого на кишку накладывали кисетный |
их серо-серозными швами от малой кри |
|||||||||||||||||||||||||||||||||||||
шов (3-й вариант). Во всех случаях |
ря |
визны |
|
до |
|
начала |
|
намеченного |
|
анасто |
||||||||||||||||||||||||||||
дом с катетером ставили сигарный дренаж, |
моза. Поперечную ободочную кишку под |
|||||||||||||||||||||||||||||||||||||
который выводили через отдельную рану в |
тягивают кверху. Скользя по ее бры |
|||||||||||||||||||||||||||||||||||||
правом квадранте живота. На 6—7-й день |
жейке, на уровне левого края позвоноч |
|||||||||||||||||||||||||||||||||||||
катетер подтягивали, а на 9—10-й — |
удаля |
ника |
отыскивают |
петлю |
тощей |
кишки |
||||||||||||||||||||||||||||||||
ли. Ни у одного больного не отмечалось |
у двенадцатиперстно-тощего изгиба. Отсту |
|||||||||||||||||||||||||||||||||||||
недостаточности |
культи |
двенадцатиперст |
пя 10 см от нее, через межсосудистый |
|||||||||||||||||||||||||||||||||||
ной кишки, что авторы связывают с при |
участок брыжейки петлю тощей кишки бе |
|||||||||||||||||||||||||||||||||||||
менением дуоденостомии |
при |
соответствую |
рут на шелковую держалку. Брыжейку |
|||||||||||||||||||||||||||||||||||
щих показаниях. Лишь у 2 больных в те |
поперечной ободочной кишки рассекают в |
|||||||||||||||||||||||||||||||||||||
чение 7—10 дней выделялся секрет двенад |
бессосудистом месте и через разрез прово |
|||||||||||||||||||||||||||||||||||||
цатиперстной |
кишки. |
Выделение |
|
|
секрета |
дят взятую на держалку петлю тощей |
||||||||||||||||||||||||||||||||
прекращалось |
самостоятельно |
или |
после |
кишки (рис. 88, 1). Петлю тощей кишки |
||||||||||||||||||||||||||||||||||
аспирации. |
|
|
|
|
|
|
|
|
|
|
|
|
|
на расстоянии 4—10 см от двенадцати |
||||||||||||||||||||||||
Оригинальная методика Бильрота с уши |
перстно-тощего изгиба подшивают к задней |
|||||||||||||||||||||||||||||||||||||
стенке |
желудка |
от |
малой кривизны |
|
по |
на |
||||||||||||||||||||||||||||||||
ванием |
культи |
желудка |
и |
накладыванием |
|
|||||||||||||||||||||||||||||||||
правлению |
|
к |
большой |
кривизне |
и |
|
книзу |
|||||||||||||||||||||||||||||||
анастомоза |
между |
желудком |
и |
кишечни |
|
|
||||||||||||||||||||||||||||||||
на |
протяжении |
8 |
см |
|
серо-серозными |
уз |
||||||||||||||||||||||||||||||||
ком |
по |
типу |
бок |
в |
|
бок |
и |
некоторые |
|
|||||||||||||||||||||||||||||
|
ловыми |
|
шелковыми |
|
швами |
приводящим |
||||||||||||||||||||||||||||||||
ее модификации |
не получили |
распростра |
|
|
||||||||||||||||||||||||||||||||||
концом |
|
к |
|
малой |
кривизне, |
отводящим — |
||||||||||||||||||||||||||||||||
нения. |
В |
1885 |
г. |
Hacker |
предложил |
|
|
|||||||||||||||||||||||||||||||
к |
большой. Петлю |
кишки |
подшивают |
та |
||||||||||||||||||||||||||||||||||
частично |
ушивать просвет |
культи |
|
желудка |
||||||||||||||||||||||||||||||||||
|
ким |
образом, |
чтобы |
|
она |
была |
несколько |
|||||||||||||||||||||||||||||||
и с |
неушитой |
|
нижней |
ее |
частью |
|
накла |
|
||||||||||||||||||||||||||||||
|
|
повернута вокруг длинной оси. Первый шов |
||||||||||||||||||||||||||||||||||||
дывать |
|
впередиободочный |
|
гастроэнтеро- |
||||||||||||||||||||||||||||||||||
|
|
со |
стороны |
малой |
кривизны |
желудка |
про |
|||||||||||||||||||||||||||||||
анастомоз. Эту |
операцию |
впервые |
|
выпол |
||||||||||||||||||||||||||||||||||
|
ходит |
через |
середину |
|
расстояния |
|
между |
|||||||||||||||||||||||||||||||
нил |
Eiselsberg |
(1888). |
Kronlein |
(1887) |
ис |
|
|
|||||||||||||||||||||||||||||||
свободным |
|
и |
брыжеечным |
краями |
кишки. |
|||||||||||||||||||||||||||||||||
пользовал |
для |
наложения анастомоза |
весь |
|
||||||||||||||||||||||||||||||||||
Последующие |
швы |
постепенно |
переходят |
|||||||||||||||||||||||||||||||||||
просвет |
культи |
желудка, |
также |
|
проводя |
|||||||||||||||||||||||||||||||||
|
на |
|
свободный |
|
край |
|
кишки. |
Шов, |
про |
|||||||||||||||||||||||||||||
кишку |
впередиободочно. Roux |
(1893) |
пер |
|
|
|
||||||||||||||||||||||||||||||||
ходящий |
через |
свободный |
край |
кишки, |
||||||||||||||||||||||||||||||||||
вым применил позадиободочный путь прове |
||||||||||||||||||||||||||||||||||||||
должен |
|
совпадать |
с |
серединой |
|
анастомо |
||||||||||||||||||||||||||||||||
дения тонкой |
кишки, накладывая |
|
у-образ- |
|
|
|||||||||||||||||||||||||||||||||
|
за. Последующие швы переходят на |
|
проти |
|||||||||||||||||||||||||||||||||||
ный |
анастомоз |
после |
|
резекции. |
|
Позади |
|
|||||||||||||||||||||||||||||||
|
|
воположную сторону кишки. Последний шов |
||||||||||||||||||||||||||||||||||||
ободочный терминолатеральный гастроэнте- |
||||||||||||||||||||||||||||||||||||||
располагается на середине кишки. Отступя |
||||||||||||||||||||||||||||||||||||||
роанастомоз |
|
впервые |
|
применил |
|
|
Graser |
|||||||||||||||||||||||||||||||
|
|
|
|
0,5—0,8 |
|
см |
от |
|
наложенных |
серо серозных |
||||||||||||||||||||||||||||
(1906). |
В |
последующем |
появились |
раз |
|
|
||||||||||||||||||||||||||||||||
швов, |
отсекают |
желудок, |
а |
если |
желудок |
|||||||||||||||||||||||||||||||||
личные модификации резекции желудка как |
||||||||||||||||||||||||||||||||||||||
был |
резецирован |
при |
помощи |
аппарата |
||||||||||||||||||||||||||||||||||
с впередиободочным, так и с позадиободоч- |
||||||||||||||||||||||||||||||||||||||
УКЛ-60, |
|
отсекают |
|
шов |
с |
танталовыми |
||||||||||||||||||||||||||||||||
ным |
анастомозами, |
а |
именно: Гофмейсте |
|
|
|||||||||||||||||||||||||||||||||
скобками, |
а |
излишне |
выбухающую слизис |
|||||||||||||||||||||||||||||||||||
ра—Финстерера, Райхеля— Полна, Бальфу- |
||||||||||||||||||||||||||||||||||||||
тую |
оболочку |
|
срезают |
|
(рис. 88, 2). |
|
Отсту |
|||||||||||||||||||||||||||||||
ра, |
Мойнихена, |
Нойбера, |
|
Гетце — Мэйо, |
|
|
|
|||||||||||||||||||||||||||||||
|
пя |
|
0,5—0,6 |
|
см |
от |
серо-серозных |
|
швов, |
|||||||||||||||||||||||||||||
Ру и других. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
рассекают боковую стенку тощей кишки на |
||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
Hofmeister (1911) и Finsterer (1914) |
протяжении |
|
7 |
см. |
На |
|
заднюю |
губу |
анас- |
|||||||||||||||||||||||||||||
разработали |
методику, |
|
которая |
в |
|
после |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
199

томоза через все слои обеих стенок накла дывают непрерывный шов взахлестку. Пе реднюю губу анастомоза сшивают кетгутовой нитью, выколотой изнутри наружу пос ле последнего обвивного шва задней губы, непрерывным погружным швом Коннеля или скорняжным швом. Начальную и конечную кетгутовые нити анастомоза связывают. На переднюю губу анастомоза наклады вают узловые серо-серозные шелковые швы,
а в углу верхней |
части |
желудка и |
киш |
ки — полукисетный |
шов, |
захватывающий |
|
стенку желудка и |
кишки |
со стороны |
при- |
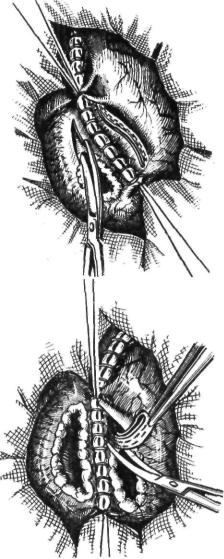
Рис. 88. Резекция желудка по Бильрот-11:
1 — проведение петли тонкой кишки через окно в брыжейке поперечной ободочной кишки; 2 - начало формирования задней губы анастомоза
водящего колена. При этом часть культи желудка, располагающаяся над анастомо зом, инвагинируется внутрь (рис. 88, 3). Это так называемый внедряющий шов Гоф мейстера. Finsterer (1918) вместо этого шва накладывал 2—3 узловых, захватывая пе реднюю, заднюю стенки желудка и двумя стежками кишку, и укрывал таким образом место стыка шва анастомоза и малой кривизны. В дополнение к этому Kapeller (1919) предложил накладывать подвеши вающие швы. При этом приводящую петлю тощей кишки несколькими полукисетными серо-серозными швами подвешивают к куль те по направлению к малой кривизне, создавая шпору и уменьшая просвет при водящей кишки (рис. 88,4). Благодаря образованию шпоры и сужению приводя щей петли создаются благоприятные усло вия для продвижения химуса в отводящее колено. У желудочно-кишечного угла отво дящей петли добавочно накладывают 2—3 укрепляющих П-образных шва. Культю желудка фиксируют к краям разреза брыжейки поперечной ободочной кишки во круг желудочно-кишечного анастомоза, от ступя от последнего 1 —1,5 см, серо-сероз ными узловыми швами на расстоянии 2 см один от другого.
Maingot (1941) применял аналогичную методику наложения анастомоза, но кишку
200
располагал впередиободочно на длинной петле.
При способе Райхеля—Полна соеди няют весь просвет желудка с просветом тонкой кишки.
Анастомоз накладывают позадиободочно на короткой петле.
Wilms (1911) накладывал анастомоз с нижней, неушитой частью культи желудка аналогично методике Гаккера—Эйзельсберга, но проводил кишку позадиободочно и фикси ровал ее в окне брыжейки поперечной обо дочной кишки. После наложения анастомоза
между тощей кишкой и нижней третью культи последняя отходит влево и вверх. При способе Вильмса это создает перегиб кишки с развитием застоя в приводящей петле.
С. И. Спасокукоцкий (1925) предложил фиксировать свободную верхнюю часть же лудочного шва несколькими узловыми шва ми к остаткам малого сальника и к кап суле поджелудочной железы. Чтобы умень шить возможность забрасывания содержи мого культи желудка в приводящую петлю, ее подшивали у малой кривизны, а отво дящую петлю — у большой.
При способе Кронляйна так же, как и при способе Райхеля — Полна, накладывавают гастроэнтероанастомоз на весь просвет желудка, но кишку проводят впереди по перечной ободочной кишки.
Для |
улучшения |
эвакуации |
содержимого |
||||
двенадцатиперстной |
кишки |
Balfour (1927) |
|||||
дополнил |
методику |
Кронляйна |
наложением |
||||
брауновского анастомоза между |
приводя |
||||||
щей и отводящей петлями. |
|
|
|
||||
А. |
В. |
Мельников |
(1941) |
в |
дополнение |
||
к резекции по Райхелю — Полна |
произво |
||||||
дил инвагинацию малой кривизны. После пересечения двенадцатиперстной кишки и мобилизации малой кривизны последнюю инвагинируют двумя или тремя рядами швов, образуя киль. Тонкую кишку фикси руют к задней стенке желудка от большой кривизны до вновь образованной малой кривизны, и желудок отсекают. Рассе ченную часть ивагината обшивают непрерыв ным кетгутовым швом. Накладывают гаст роэнтероанастомоз со всем просветом же лудка, который частично сужен за счет инвагинации малой кривизны. По мнению А. В. Мельникова, при такой методике место стыка четырех швов становится более защищенным.
Moynihan (1923) предложил впередиободочный антиперистальтический анастомоз: приводящее колено тонкой кишки распола гают у большой кривизны, отводящее — у малой кривизны. Желудок при этом пере секают перпендикулярно продольной оси и анастомозируют весь просвет желудка.
Roux (1909) предложил так называемый у-образный анастомоз. Петлю кишки пере секают, проводят через окно в брыжейке поперечной ободочной кишки и соединяют с желудком, а проксимальную часть кишки вшивают в бок отводящей кишки. В пос-
201
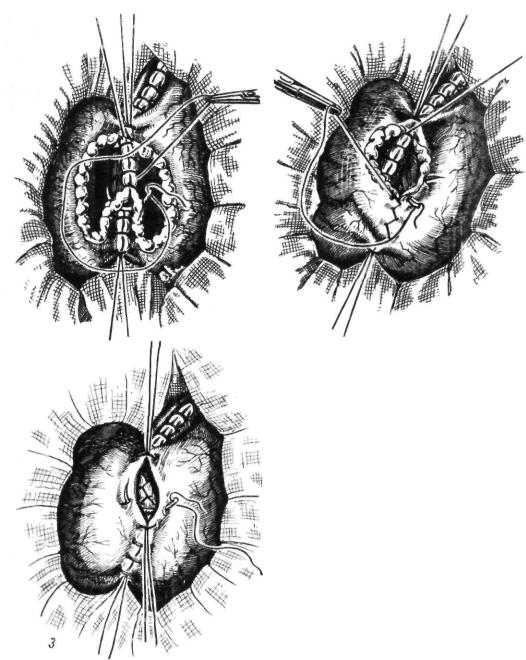
Рис. 88 Резекция желудка по Бильрвт-И (про должение:
3 — окончательное формирование анастомоза
не. Приводящую петлю дополнительно фик сируют к передней и задней стенкам боль шой кривизны желудка. Рар и соавторы (1963), выполнившие 2500 операций, отме чают следующие преимущества модифика ции Нойбера перед способом Гофмейстера— Финстерера: анастомоз накладывается изоперистальтически, положение, плоскость анастомоза, ось отверстия более физиологич ны, перистальтика большой кривизны, отсасывающее действие тощей кишки, под вешенное состояние приводящей кишки обеспечивают ритмичное, порционное опо рожнение культи желудка, петля для нало жения анастомоза по Нойберу имеет мень шую длину. Аналогичную методику при меняет В. П. Малхасян (1963).
|
|
|
Moise |
и |
Harvey |
в |
1925 |
г. предло |
|
|
|
|
жили при наложении желудочно-кишечного |
||||||
|
|
|
анастомоза после резекции желудка попе |
||||||
ледующем |
были |
предложены различные |
речно |
рассекать |
кишку |
на |
половину |
||
варианты у-анастомоза, отличающиеся спо |
ее окружности. У нас сторонниками этой |
||||||||
собом соединения желудка и кишки. |
методики |
являются |
М. |
А. |
Мазурук и |
||||
Neuber в 1927 г. предложил свою мо |
Я. Д. Витебский. Такой анастомоз, по их |
||||||||
дификацию способа Бильрот-П, заклю |
данным, |
обеспечивает |
замедленное, пор |
||||||
чающуюся |
в наложении горизонтально |
ционное опорожнение культи желудка, не |
|||||||
расположенного |
изоперистальтического |
создает затруднений для эвакуации соков из |
|||||||
гастроэнтероанастомоза по большой кривиз- |
приводящей петли. |
|
|
|
|
||||
202

Рис. 88. Резекция желудка по Бильрот-11 (продолжение):
4 — наложение подвешивающих швов на малую кривизну. Фиксация культи желудка в окне брыжейки поперечной ободочной кишки
Chrysospathis и соавторы (1962) |
предло |
на желудочно-селезеночную связку с корот |
||||||||||||
жили при резекции желудка по Бильрот-П |
кими |
желудочными сосудами |
накладывают |
|||||||||||
формировать из большой кривизны же |
зажимы и пересекают их. В заключение |
|||||||||||||
лудка искусственный привратник. Для этого |
рассекают |
пищеводно-диафрагмальную |
||||||||||||
из большой кривизны выкраивают участок |
связку, а затем малый сальник. Из желу- |
|||||||||||||
длиной 4 см и шириной 3 см. При |
дочно-поджелудочной |
|
связки |
выделяют |
||||||||||
ушивании культи желудка из него образуют |
левые желудочные артерию и вену, пере |
|||||||||||||
трубку, которую суживают гофрирующими |
вязывают и пересекают их. Таким образом, |
|||||||||||||
швами и соединяют с топкой |
кишкой. |
дистальная |
половина |
желудка |
продолжает |
|||||||||
|
|
|
|
|
|
получать кровоснабжение за счет правых ее |
||||||||
|
|
|
|
|
|
сосудов. С помощью аппарата УКЛ-60 |
||||||||
Резекция кардиальной |
|
наискось справа налево, снизу вверх |
||||||||||||
части желудка |
|
|
|
желудок прошивают танталовыми скобками. |
||||||||||
|
|
|
|
|
|
На пищевод накладывают зажим Федо |
||||||||
Резекцию кардиальной части желудка |
рова, и проксимальную половину желудка |
|||||||||||||
обычно выполняют при наличии в ней яз |
резецируют. Накладывают второй ряд серо- |
|||||||||||||
вы. При резекции кардиальной части по |
серозных узловых шелковых швов, остав |
|||||||||||||
поводу язвы или других доброкачественных |
ляя неушитым участок у большой кривиз |
|||||||||||||
заболеваний, требующих оперативного лече |
ны для анастомоза. Культю желудка под |
|||||||||||||
ния, удаляют не более половины желудка. |
водят под пищевод. Пищеводно-желудочный |
|||||||||||||
Основные этапы резекции: 1) мобилизация |
анастомоз накладывают со стороны боль |
|||||||||||||
большой |
кривизны |
желудка; |
2) |
мобили |
шой кривизны по одной из методик, |
|||||||||
зация малой кривизны с перевязкой левой |
обеспечивающих по |
возможности |
восста |
|||||||||||
желудочной артерии," 3) |
мобилизация две |
новление замыкательной функции кардиаль |
||||||||||||
надцатиперстной кишки по Кохеру; 4) ре |
ной части |
желудка. |
|
|
|
|
|
|||||||
зекция проксимальной |
половины |
желудка; |
Замещение |
утраченной |
замыкательной |
|||||||||
5) наложение пищеводно-желудочного анас |
функции кардиальной части желудка воз |
|||||||||||||
томоза. |
|
|
|
|
|
можно следующими способами: 1) созда |
||||||||
Техника |
операции. |
Мобилизуют левую до |
нием клапанного механизма в пищеводно- |
|||||||||||
лю печени путем рассечения треугольной |
желудочном анастомозе; 2) использованием |
|||||||||||||
связки, а затем оттесняют ее вправо. Мо |
тонко-толстокишечной вставки; 3) пласти |
|||||||||||||
билизацию желудка начинают с пересече |
ческой трансформацией |
желудка. |
|
|||||||||||
ния желудочно-ободочной связки в бессо |
Для |
предупреждения |
рефлюкса |
Dillard, |
||||||||||
судистом участке на уровне слияния правой |
Griffith, Merendino (1954) |
помещают брюш |
||||||||||||
желудочно-сальниковой артерии и продол |
ную часть пищевода в подслизистый слой |
|||||||||||||
жают снизу вверх, от тела желудка к пи |
задней стенки культи желудка. Над пище |
|||||||||||||
щеводу. На желудочно-ободочную, |
а затем |
водом |
ушивают |
стенку |
желудка. |
|
||||||||
203
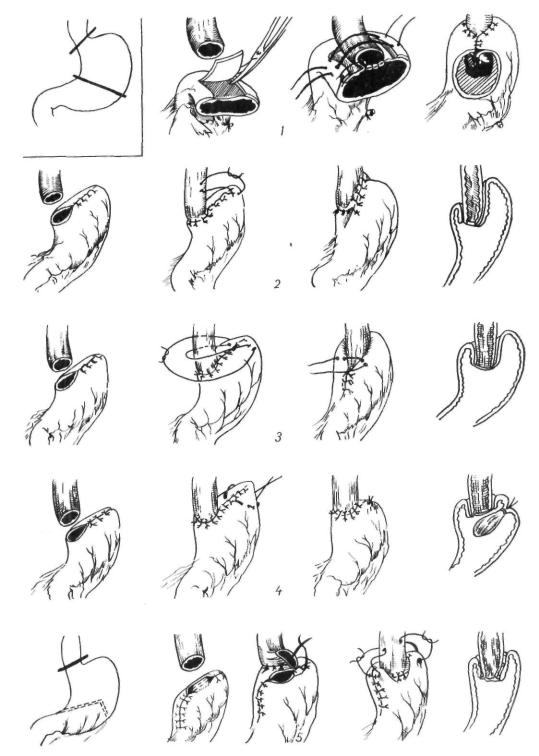
Рис. 89. Резекция кардиальной части желудка с восстановлением замыкательной функции:
1 — по Dillard. Griffith, Merendino; 2 — по Nolle; 3 — по Watkins, Rundless; 4 — no Franke; 5 — no Шалимову
204
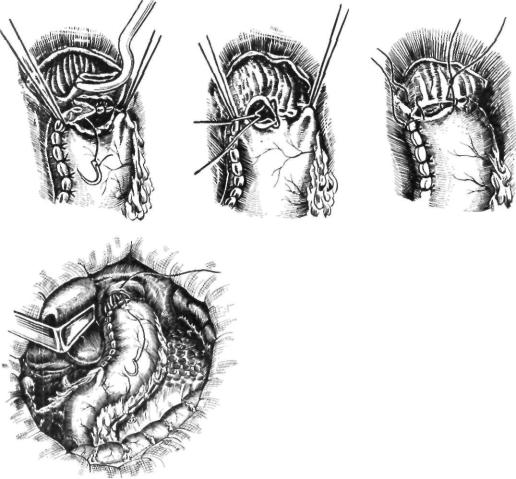
Franke (1957) после накладывания анас томоза инвагинирует острый край культи желудка, как палец перчатки. Затем на кладывает фиксирующие швы между стен ками желудка и пищевода. В результате образуется клапан из стенки желудка.
Holle (1954) после эзофагогастроанастомоза подшивает культю желудка к боко вой стенке пищевода выше анастомоза, создавая клапан из стенки пищевода и желудка.
Watkins, Rundless, Та torn (1959) подши вают пищевод к передней стенке культи желудка по типу фундопликации, а затем формируют эзофагогастроанастомоз (рис. 89).
Мы создаем клапанный механизм в пи- щеводно-желудочном анастомозе за счет частичной инвагинации линии анастомоза. Культю желудка, закрытую лишь тантало-
Рис. 90. Пшцеводно-желудочный анасто моз в модификации А. А. Шалимова
выми скобками, в зоне будущего гастроэзофагоанастомоза, подводим к культе пищевода и, отступя 2—3 см от танталового шва на задних поверхностях желудка и пищевода, вначале накладываем, а затем завязываем первый ряд серозно-мышечных швов, захватывая в швы связочно-рубцовые ткани у пищевода. Танталовые швы на желудке срезаем, рассекаем заднюю стенку пищевода у зажима и накладываем на задние губы через все слои пищевода и желудка капроновый однорядный шов.
Срезаем переднюю стенку пищевода и накладываем швы на передние губы пи щевода и желудка, завязывая узелки внутрь. Затем накладываем швы в углах анастомоза, отступя от первого ряда швов 2—3 см и захватывая серозную оболочку желудка сзади, стенку пищевода с Руб цовыми тканями и связочным аппаратом и серозную оболочку передней стенки желудка. При завязывании этих швов анас томоз погружается в желудок (рис. 90)
Lortat—Jacob (1961) накладывает анас томоз между пищеводом и неушитой частью культи желудка у большой кривизны. Зад ний ряд швов они располагают на боль шем, чем обычно, расстоянии от края зад ней стенки желудка (2—2,5 см). В ре зультате задняя губа анастомоза образует своего рода клапан, препятствующий забра сыванию желудочного содержимого в пи щевод.
Guathmey |
и Bird (1963) с этой |
же |
целью перед |
наложением анастомоза |
вык- |
205
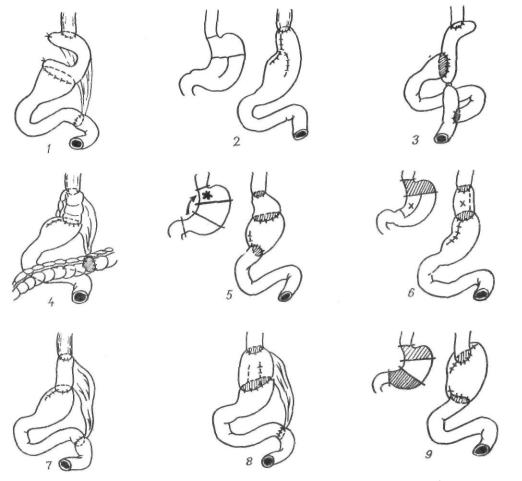
Рис. 91. Пластическая трансформация желудка:
I ~ по КогЫе, Sirac; 2 |
— по |
Rutkowsky, Lorlat — Jacob; 3 — по Bandurski; 4 — по Sirac; 5 — по McGannon; 6 — по |
Som; 7 — по Sperling; 8 |
— по |
Юдаеву; 9 — по Ellis |
раивают циркулярным разрезом из перед ней стенки желудка лоскут на ножке. Края серозной и слизистой оболочек сши вают обвивным швом между собой. Лоскут включается в анастомоз и препятствует регургитации.
Еюногастропластика не получила широ кого применения после резекции кардиаль ной части желудка. В 1919 г. КбгЫ, исходя из того, что при резекции кардиальной части желудка всегда имеется несоответ ствие просветов пищевода и желудка, предложил использовать изолированную петлю тонкой кишки на сосудистой ножке и соединять ее с пищеводом и культей желудка. Sirac (1954), Manteufel—Szoge (1956) использовали после резекции кардии толстокишечную вставку.
Rutkowski (1923) и Lortat—Jacob (1949) рекомендовали ушивать культю желудка наглухо и выкраивать из большой кривизны трубку, которую анастомозируют с пище водом.
McGannon, Williams, Friesen (1956) пред ложили замещать резецированную кардиальную часть желудка привратниковой частью с привратником на сосудистой ножке. Непрерывность пищеварительного тракта восстанавливается с помощью, гастродуоденоили гастроеюноанастомоза.
Som (1956) с этой же целью выкраи вал трансплантат из малой кривизны на питающей ножке с левой желудочной арте рией, который соединял с пищеводом и пластически измененным желудком.
Ellis, Andersen, Clagett (1958) резеци-
206

руют кардиальную и привратниковую части желудка. Непрерывность пищеварительного тракта они восстанавливают путем нало жения эзофагогастродуоденоили эзофагогастроеюноанастомоза (рис. 91).
Другие методики пищеводно-желудочных анастомозов подробно описаны ниже.
Кишечная пластика при резекции желудка
Для предотвращения синдромов, воз |
|
||||||
никающих после резекции желудка по |
|
||||||
Бильрот-П, были предложены различные |
|
||||||
варианты тонко- и толстокишечной пласти |
|
||||||
ки. Эти операции направлены на вклю |
|
||||||
чение |
в |
пищеварение |
двенадцатиперстной |
|
|||
кишки, замедление опорожнения культи же |
|
||||||
лудка |
и |
увеличение |
емкости |
последней. |
Рис 92. Гастроеюнопластика по Захарову |
||
Пластическое замещение удаленной дис- |
|||||||
|
|||||||
тальной части желудка отрезком тонкой |
|
||||||
кишки |
впервые |
предложил и |
разработал |
лудка. Затем пересекают отводящую петлю |
|||
в эксперименте |
П. А. |
Куприянов (1924). |
тощей кишки и отводящий конец транс |
||||
Вклинике эта операция была впервые плантата вшивают в культю двенадцати
выполнена Е. И. Захаровым (1938). В пос |
перстной кишки по типу конец в конец. |
||||||||||||||||
ледующем |
о |
применении |
тонкокишечной |
Проходимость кишечника |
восстанавливают |
||||||||||||
пластики |
сообщили |
Biebl |
(1947), |
Henley |
путем сшивания тощей кишки по типу |
||||||||||||
(1952), |
Poth (1957), И. Л. Ротков |
конец в конец. Сшитую петлю тощей киш |
|||||||||||||||
(1962) и |
другие |
авторы. |
|
|
|
ки перемещают через щель в брыжейке |
|||||||||||
Техника |
гастроеюнопластики |
по |
Заха |
поперечной |
ободочной кишки |
в |
свобод |
||||||||||
рову. После мобилизации желудка рассека |
ную брюшную полость. Брыжейку транс |
||||||||||||||||
ют бессосудистую часть брыжейки попереч |
плантата справа и слева сшивают с остат |
||||||||||||||||
ной ободочной кишки, в отверстие выводят |
ками желудочно-ободочной связки и фикси |
||||||||||||||||
начальную петлю тощей кишки длиной 20 см |
руют к краям разреза брыжейки поперечной |
||||||||||||||||
и укладывают изоперистальтически по отно |
ободочной кишки (рис. 92). |
|
|
|
|||||||||||||
шению к желудку. По намеченной для ре |
Biebl (1947), Henley (1952) считают |
||||||||||||||||
зекции линии желудок пересекают между |
целесообразным соединять желудок с тон |
||||||||||||||||
клеммами, удаляемую часть отворачивают |
кокишечной вставкой по типу конец в конец. |
||||||||||||||||
вправо. Верхнюю половину просвета культи |
Чтобы |
получить хорошо |
кровоснабжаемую |
||||||||||||||
желудка со стороны малой кривизны заши |
и достаточно подвижную кишечную вставку, |
||||||||||||||||
вают двухрядным швом. Брыжейку наме |
Jezioro и Kus (1958) предложили ори |
||||||||||||||||
ченной для вставки петли кишки рассе |
гинальную |
методику |
выкраивания |
транс |
|||||||||||||
кают по направлению к корню и моби |
плантата. Для этого перевязывают сосуды |
||||||||||||||||
лизуют настолько, чтобы можно было под |
брыжейки у самой стенки кишки в обе |
||||||||||||||||
вести начальную часть трансплантата к |
стороны от границ предполагаемого транс |
||||||||||||||||
культе желудка без натяжения. Кишечную |
плантата. Участки кишки, лишенные крово |
||||||||||||||||
петлю рассекают в поперечном направле |
снабжения, |
резецируют. |
Непрерывность |
||||||||||||||
нии. Начальный конец образуемого транс |
кишечника |
восстанавливают |
путем |
на |
|||||||||||||
плантата зашивают, погружают в кисетный |
ложения анастомоза по типу конец в |
||||||||||||||||
шов |
и подшивают к |
верхней |
части куль |
конец. |
Благодаря |
указанному |
приему, |
||||||||||
ти желудка. Между незащитой частью |
удается значительно увеличить длину бры |
||||||||||||||||
культи желудка и подведенной кишкой двух |
жейки трансплантата и обеспечить наилуч |
||||||||||||||||
рядными швами накладывают анастомоз по |
шие условия для его кровоснабжения. |
|
|||||||||||||||
типу |
конец |
в |
бок. |
Пересекают |
двенад |
Во всех |
перечисленных |
вариантах |
гаст |
||||||||
цатиперстную |
кишку |
и удаляют часть же- |
|||||||||||||||
роеюнопластики трансплантат располагает- |
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|||||||||
207
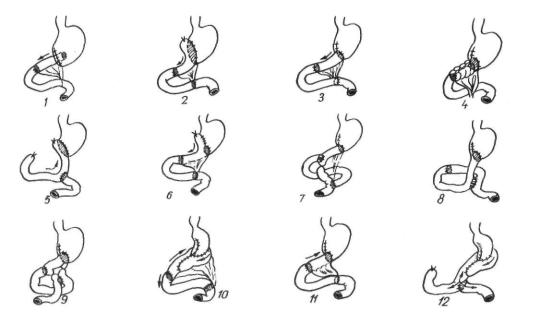
Рис. 93. Варианты первичной гастроеюнопластики после резекции желудка:
I |
— по |
Куприянову; |
2, 6 — по |
Захарову, 3 |
— по |
Biebl, Henley; |
4 — по Moroney; 5 — по Poth; 7, 9 — по Розанову; |
8 |
— по |
Курикуцэ и |
Урбановичу, |
10, 12 — по |
Poth и |
Cleveland; И |
— по Роткову |
ся изоперистальтически. |
Для |
замедления |
(1912), Bircher |
(1919, |
1931), |
Pieri, |
Tan- |
|||||||||||
опорожняемости культи желудка и создания |
ferna (1927, 1932). Bircher (1931), выпол |
|||||||||||||||||
условий для ее порционного опорожнения |
нивший 150 ваготомий, указывает, что эта |
|||||||||||||||||
была |
предложена |
антиперистальтическая |
операция |
предупреждает |
возникновение |
|||||||||||||
тонкокишечная пластика. Не получили рас |
пептической язвы после гастроэнтеросто- |
|||||||||||||||||
пространения |
реверсия двенадцатиперстной |
мии. |
Stierlin |
(1920) |
с |
целью |
денервации |
|||||||||||
кишки, а также толстокишечная гастроплас- |
желудка |
предложил |
|
циркулярно |
рассе |
|||||||||||||
тика. Различные варианты первичной гаст |
кать серозно-мышечный слой желудка в |
|||||||||||||||||
роеюнопластики представлены |
на |
рис. 93. |
верхней его трети с последующим сши |
|||||||||||||||
|
|
|
|
|
|
|
ванием его. Операция не получила большо |
|||||||||||
|
Ваготомия |
|
|
|
|
го распространения. |
В |
1966 |
г. эту |
мето |
||||||||
|
|
|
|
|
дику |
начал применять |
А. |
Е. Захаров |
под |
|||||||||
|
|
|
|
|
|
|
||||||||||||
|
Наряду с резекцией желудка в настоя |
II аз на н нем |
трансгастральной ваготомий. |
|||||||||||||||
|
Latarjet |
(1921) |
предложил |
методику |
вагус- |
|||||||||||||
щее |
время в |
лечении язвенной |
болезни |
|||||||||||||||
ной |
денервации |
желудка, |
напоминающую |
|||||||||||||||
широко используют |
операции на |
блуждаю |
||||||||||||||||
селективную ваготомию. Он пересекал |
ле |
|||||||||||||||||
щих |
нервах. |
Разработка |
и |
применение |
||||||||||||||
вый |
ствол ниже |
печеночной |
ветви |
и |
пи- |
|||||||||||||
этих операций объясняется стремлением хи |
||||||||||||||||||
лорические веточки, идущие по ходу правой |
||||||||||||||||||
рургов сохранить |
желудочный |
|
резервуар |
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
ипредупредить рецидив язвы, снизить желудочной артерии. Затем рассекал саль
чрезмерную секрецию соляной кислоты и |
ник вдоль большой кривизны ближе к |
||||||||
привратнику. |
Через |
сальниковую |
сумку |
||||||
сохранить часть ее для пищеварения, |
|||||||||
пересекали |
желудочные ветви |
заднего |
|||||||
снизить риск для жизни |
резекции |
желудка |
|||||||
блуждающего |
нерва. |
Latarjet и |
соавторы |
||||||
и частоту ее осложнений. |
|
|
|
||||||
|
|
|
выполнили 59 таких |
операций, |
в |
ряде |
|||
Идея операций на блуждающих |
нервах |
||||||||
случаев с дренирующей операцией, и уста |
|||||||||
при язвенной болезни базируется |
на |
дан |
|||||||
новили, что тотальная или частичная де- |
|||||||||
ных физиологии пищеварения, в частности |
|||||||||
нервация желудка не дает тяжелых пос |
|||||||||
исследованиях И. П. |
Павлова |
и |
его |
||||||
ледствий; тотальная денервация не вызы |
|||||||||
школьь~"Двустороннюю |
ваготомию |
при |
|||||||
вает патологического |
угнетения |
моторики |
|||||||
язвенной болезни использовали |
Kuttner |
||||||||
|
|
|
|
|
|||||
208
