
Вопросы по теме “инфузионно-трансфузионная терапия в хирургии”
Принцип компонентной трансфузионной терапии, т.е. назначение конкретных сред с целью замещения дефицита конкретных составляющих циркулирующей крови.
2. Кровопотеря. Определение понятия. Факторы, определяющие тяжести.
кровопотери: скорость и объем. Острая кровопотеря. Определение понятия.
3. Степени кровопотери: незначительная - до 10% ОЦК, умеренная - до 25% ОЦК, большая - до 30-40% ОЦК, массивная - более 40% ОЦК.
4. Методы определения величины кровопотери: весовые, по шоковому индексу Алговера - отношение частоты пульса к величине систолического АД (в норме - 0,5, при дефиците ОЦК 10% - 0,8; при дефиците ОЦК 20% - 0,9 – 1,2, при дефиците ОЦК 30% - 1,3-1,4; при дефиците ОЦК 50% - 1,5 и более)
по формуле Мура
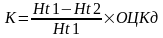 ,
где
,
где
К - объем кровопотери, ОЦКд - должный ОЦК, Нt1, - должный гематокрит, Нt2 - гематокрит после кровопотери. Метод Сухорукова В.П. Определение ОЦК.
5. Основные патофизиологические нарушения при острой кровопотере:
гиповолемия, нарушения реологии крови, микроциркуляции, кислородной емкости.
6.Критические уровни содержания гемоглобина (менее 80 г/л) гематокритного числа (менее 30%), требующие заместительной терапии.
7. Характер инфузионно-трансфузионной терапии (ИТТ) в зависимости от объема кровопотери; до 10% ОЦК - не требует замещения, от 10 до 20% ОЦК - введение кровезаменителей, более 20% ОЦК - инфузионная терапия и переливание цельной донорской крови. Зависимость тактики от исходного состояния больного.
8. Задачи ИТТ при острой кровопотере: восполнение дефицита ОЦК, улучшение микроциркуляции и реологических характеристик крови, устранение дефицита интерстициальной жидкости.
9. Принцип составления программ ИТТ при острой кровопотере (более 20% ОЦК), восстановление реологии и микроциркуляции, ликвидация дефицита интерстициальной жидкости, коррекция гиповолемии, устранение дефицита циркулирующих эритроцитов. Режим гемодилюции, его преимущества. Место реинфузии крови из операционной раны и аутогемотрансфузии в гемотерапии кровопотери.
Ю. Физиологические критерии эффективности ИТГ: нормализация дифференциальной температуры, диуреза, повышение гематокрита до 35%. Контроль безопасности ИП: пульс, АД, ЦВД.
11.Необходимость и способы обеспечения высокой объемной скорости ИТГ. Способы введения инфузионно-трансфузионных сред: путем венопункции, веносекции, катетеризации магистральных вен, внутрикостно и др.
12. Особенности ИТТ при кровотечениях в желудочно-кишечный тракт.
13. Шок. Определение понятия. Патофизиология шока, нарушение микроциркуляции, реологии, депонирование и секвестрирование крови и жидкости, падение сердечного выброса, гиповолемия, гипотония, гиподинамический характер кровообращения.
14. Принципы ИТТ при шоке: восстановление центральной гемодинамики, восстановление реологии и микроциркуляции, ликвидация дефицита интерстициальной жидкости и циркулирующих эритроцитов.
15. Трансфузионная терапия при дефиците клеточных элементов крови. Дефицит эритроцитов (гемоглобин менее 80 г/л); эритромасса, эритровзвесь отмытые нативные или размороженные отмытые криоконсервированные эритроциты. Необходимость предварительного восстановления микроциркуляции.
16. Коррекция снижения содержания тромбоцитов менее 50*109/л при наличии кровоточивости – тромбомасса с подбором по системе НLА.
17. Коррекция снижения содержания лейкоцитов менее 2*109/л – лейкомасса с подбором .по системе НLA.
18. ИТТ гипо- и диспротеинемий. Коррекция дефицита общего белка: нативная плазма - по формуле:
 ,
где
,
где
П- доза плазмы в мл, нормальное содержание общего белка в г/л, Б – содержание белка у больного в г/л, М – масса больного в кг. Установленная доза вводится за 2-3 дня.
Белковые препараты для коррекции гипо- и диспротеинемий: сухая и нативная плазма, 5-10-20% альбумин и протеин.
19. Коррекция гипоальбуминемии и диспротеинемии: расчет дозы 5% альбумина или протеина по формуле:
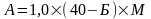 ,
где
,
где
А – доза 5% альбумина или протеина в мл, 40-нормальное содержание альбумина в крови в г/л, Б – уровень альбуминов в крови больного в г/л, М – масса тела больного в кг. Для 10% альбумина вводится коэффициент 0,5; для 20% - 0,25. Установленная доза вводится за 2-3 дня.
20. Парентеральное питание (ПП). Определение понятия. Показания. Полное и сочетанное ПП. Состав ПП. Препараты, используемые для ПП.
21. Энтеральное применение белковых гидролизатов и аминокислотных смесей.
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА
1. А.А. Бунатян, Г.А. Рябов, А.3. Маневич. Анестезиология и реаниматология. М.Медицина, 1994, 512с.
2. В.А. Климанский, Я.А. Рудаев. Трансфузионная терапия при хирургических заболеваниях. М.Медицина, 1984, 256с.
В.А. Журавлев, Е.П. Сведенцов, В.П. Сухоруков. Трансфузиологические операции. М.: Медицина, 1985,160с,
Справочник по анестезиологии и реанимации /под ред. А.А. Бунатяна. М.:Медицина,1982, 400с.
5. Справочник по переливанию крови и кровезаменителей /под ред. О.К. Гавридова, М.: Медицина, 1982, 304с.
ОСНОВНЫЕ ПРИНЦИПЫ ПАРЕНТЕРАЛЬНОГО ПИТАНИЯ (ПП)
ПП – эти искусственное питание больного путем внутривенного введения необходимых по количеству и качеству пластических, энергетических, минеральных веществ и витаминов, направленных на коррекцию нарушенных метаболических процессов в организме (Р.И. Муразян, С.В. Смирнов, 1983).
ПП – это важнейший и незаменимый метод интенсивной терапии крайне тяжелых больных, один из наиболее эффективных современных методов улучшения результатов лечения больных с истощающей патологией.
Любой стресс (хирургическое вмешательство, травма, ожоговая болезнь, ранение и пр.) сопровождается увеличением распада углеводов, белков и жиров, то есть усилением катаболизма.
В организме человека имеется небольшой запас резервных углеводов и белков. При голодании этих запасов углеводов хватает примерно на 13 часов, белков и аминокислот - на 4-6 часов. Затем начинают расходоваться на энергетические и пластические цели структурные (пластические) углеводы, белки и жиры тканей и органов, в том числе - жизненно важных.
Распад тканевых (пластических) белков особенно выражен при хирургических вмешательствах, когда больной в условиях усиленного катаболизма, вызванного хирургическим стрессом, не может или не должен принимать пищу или вынужденно должен принимать ее в недостаточном количественном и качественном составе, когда нарушены процессы ассимиляции лицевых продуктов.
Усиленный распад пластических белков у хирургических больных ухудшает прогноз выздоровления, ослабляет заживление ран и сопротивляемость организма инфекции, способствует возникновению осложнений. Нарастающая белковая недостаточность вызывает тяжелые структурные и Функциональные изменения нейро-эндокринной системы, что усугубляет метаболические расстройства в организме.
Указанные факты говорят о большом значении полноценного питания в выздоровлении хирургического больного. Так как полноценное энтеральное питание у этих больных части невозможно или недостаточно, возникает необходимость в парентеральном питании. Парентеральное питание безусловно не физиологично, однако при правильном проведении оно высоко эффективно, позволяет в ряде ситуаций обеспечивать организм больного необходимыми энергетическими, пластическими, минеральными и другими веществами в течение длительного времени (месяцы, годы).
Задачи и цели парентерального питания. Они заключаются в обеспечении организма:
пластическими веществами (аминокислотами);
энергетическими веществами;
средствами стимуляции и повышения эффективности усвоения применяемых пластических и энергетических веществ.
Следует подчеркнуть, что изолированное применение пластических веществ (аминокислот) малоэффективно, так как в этом случае аминокислоты расходуются, прежде всего, на энергетические цели, они сгорают при высоком катаболизме в пламени неоглюкогенеза, вызванного острым дефицитом энергии при стрессе и голодании. Применение пластических (азотистых) веществ в парентеральном питании лишь тогда эффективно и расходуется на пластические цели, когда они защищены одновременным применением легко усвояемых и богатых энергией веществ, оказывающих, благодаря эффективной и быстрой выработке энергии, азотосберегающий эффект.
Основными компонентами питания, в том числе и парентерального, являются:
белки, а при ПП - гидролизаты белка и смеси аминокислот (источники азота белка);
углеводы, жиры и спирты (источники энергии);
минеральные вещества, микроэлементы, витамины, стимуляторы усвоения азота белков и энергонесущих веществ (средства повывешия эффективности ПП)
В клинике компоненты парентерального питания представлены соответствующими инфузионными препаратами и медикаментами.
