
- •Общие вопросы патогенеза
- •Стратегия антиангинальной терапии у лиц с ишемической болезнью сердца
- •Пошаговая стратегия лекарственной антиангинальной терапии
- •Основные механизмы действия гиполипидемических препаратов
- •Препараты
- •Антитромбоцитарные препараты (аспирин, клопидогрель)
- •Немедикаментозные методы лечения ишемической болезни сердца:
- •Острый коронарный синдром
- •Диагностика
- •2. Анамнез:
- •Ведущие клинические проявления нестабильной стенокардии
- •Им с элевацией сегмента st
- •1. В сочетании с альтеплазой и тенектеплазой:
- •2. В сочетании со стрептокиназой:
- •1. Антитромбоцитарные:
- •2. Антитромбиновые:
- •3. Пероральные антикоагулянты (варфарин):
Лекция "ИБС. ОКС. Клиника, диагностика и лечение"
К настоящему времени Вы заработали баллов: 0 из 0 возможных.
Цели и план лекции
ЦЕЛЬ лекции: выделить основные аспекты диагностики и лечения ишемической болезни сердца.
План лекции:
1. Ишемическая болезнь сердца. Общие вопросы. Диагностика ишемической болезни сердца.
2. Лечение стабильной стенокардии.
3. Острый коронарный синдром. Нестабильная стенокардия и инфаркт миокарда без элевации сегмента ST.
4. Острый коронарный синдром Инфаркт миокарда с элевацией сегмента ST.
Общие вопросы патогенеза
Ишемическая болезнь сердца (ИБС) характеризуется наличием дисбаланса между потреблением миокардом кислорода и питательных веществ, с одной стороны, и их доставкой по коронарным артериям (КА), с другой стороны Наиболее частой причиной ИБС (до 90-95% случаев) является атеросклеротическое поражение крупных и средних коронарных артерий, которое может протекать как со спазмом, так и без спазма. За последние годы термин «атеросклероз» был дополнен – сейчас широко используется понятие «атеротромбоз», подчеркивающее теснейшую взаимосвязь процесса развития и прогрессирования сосудистых поражений и интракоронарного тромбообразования.
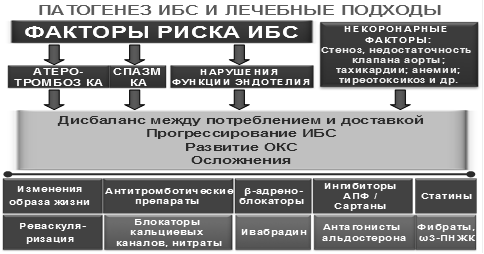
Рис. Общая картина патогенеза ИБС и лечебные подходы, широко применяемые в ее лечении
Роль атеротромбоза в прогрессировании ИБС отражена на рис.
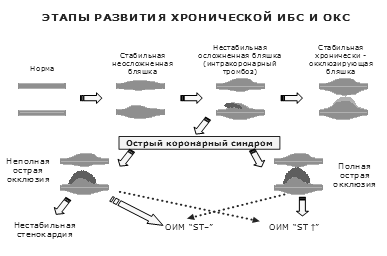
Рис. Роль атеротромбоза в развитии различных форм ИБС
Схематично представлено продольное сечение коронарного сосуда (адаптировано из Topol E.J., 2003)
Как видно из рисунка, в норме нет существенных изменений стенки КА. Со временем развивается стабильная неосложненная атеросклеротическая бляшка, ее рост возможен как в просвет КА (концентрический рост), так и кнаружи (эксцентрический рост); окклюзии КА на этом этапе нет. Структура бляшки во многом определяется составом омывающей ее крови. При высоких уровнях атерогенных липидов в крови, бляшка также богата липидами, она нередко имеет достаточно тонкую поверхность («нестабильная» бляшка). Под действием различных провоцирующих факторов (повышение артериального давления (АД), учащение ритма – вследствие разных причин, локальное воспаление) поверхность такой бляшки может трескаться, разрываться, изъязвляться – в этом месте быстро формируется интракоронарный тромб.
В части случаев (например, при достаточно небольших размерах тромба) острой окклюзии КА не наступает, клинически пациент остается стабильным. Далее тромб постепенно организуется, что ведет к увеличению размера бляшки; при повторении таких эпизодов формируется стабильная хронически-окклюзирующая бляшка. При этом у пациента обычно имеет место стабильная стенокардия высоких функциональных классов.
В других случаях интракоронарный тромбоз приводит к развитию окклюзии КА, клинически развивается симптоматика острого коронарного синдрома (ОКС). Он может быть представлен – при неполной окклюзии КА – нестабильной стенокардией или острым инфарктом миокарда (ИМ) без элевации сегмента ST (значительно реже – ИМ с элевацией ST); а при полной окклюзии КА – ИМ с элевацией ST (значительно реже – ИМ без элевации ST). В случае ИМ без элевации сегмента ST материал тромба обычно представлен тромбоцитами; при ИМ с элевацией ST в составе тромба наряду с тромбоцитами представлен фибрин.
Классификация
ИБС является хроническим заболеванием, течение которого может продолжаться десятилетиями, включая активные и неактивные периоды, сменяя друг друга. При этом в ходе заболевания наблюдаются различные клинические фазы, включающие асимптоматический период, безболевую или «тихую» ишемию, стабильную и нестабильную стенокардию, острый ИМ и постинфарктный период. Характер перечисленных фаз, их последовательность и продолжительность достаточно широко варьируют у разных больных.
Классификация различных проявлений ИБС (ВОЗ, 1979 г.)
Нозологические формы ИБС:
1. Внезапная сердечная смерть.
2. Стенокардия:
2.1. Стабильная стенокардия от I до IV функционального класса.
2.2. Нестабильная стенокардия:
§ Впервые возникшая.
§ Прогрессирующая стенокардия.
§ Вариантная стенокардия (Принцметалла).
3. Острый инфаркт миокарда:
3.1. Инфаркт миокарда с зубцом Q (крупноочаговый, трансмуральный).
3.2. Инфаркт миокарда без зубца Q (мелкоочаговый).
4. Хронические формы ИБС:
4.1. Постинфарктный кардиосклероз.
4.2. Аневризма сердца.
4.3. Ишемическая кардиомиопатия.
4.4. Безболевая (бессимптомная) ишемия миокарда.
Классификация стабильной стенокардии
Функциональный класс |
Характеристика |
I |
«Обычный уровень физической нагрузки не вызывает приступа стенокардии»: например, она не возникает при ходьбе, подъеме по лестнице. Стенокардия развивается при значительном, ускоренном или особо длительном напряжении (усилии). |
II |
«Небольшое ограничение обычной активности». Стенокардия возникает при быстрой ходьбе или быстром подъеме по лестнице: ходьбе на подъем; ходьбе или подъеме по лестнице после еды; в холодную или ветреную погоду; при эмоциональном напряжении; либо только в первые часы после пробуждения. Стенокардия развивается при ходьбе на расстояние > 2 кварталов (> 500 м) по ровной местности, при подъеме на > 1 пролет обычных ступенек, в нормальном темпе, при обычных условиях. |
III |
«Значительное ограничение обычной физической активности». Стенокардия возникает при ходьбе на 1-2 квартала (< 500 м) по ровной местности, при подъеме на 1 пролет обычных ступенек, в нормальном темпе, при обычных условиях. |
IV |
«Неспособность переносить любую физическую нагрузку без дискомфорта. Ангинальные симптомы могут присутствовать в покое». |
Клинические проявления стабильной стенокардии
Ст в типичных случаях проявляется в виде дискомфорта в грудной клетке, имеющего характер «тяжести» или «сдавливания» и возникающего при физической нагрузке. Дискомфорт зачастую имеет ретростернальный компонент, часто описываемый пациентами как «опоясывающий». Прилагательные, часто используемые для описания боли в грудной клетке, включают «сжатие», «захват», «удушье» и «тяжесть», но редко боли носят колющий характер и обычно не меняются с изменением положения тела или дыханием. Иногда пациент может продемонстрировать классический знак – сжатый кулак над предсердечной областью, чтобы описать боль. Многие пациенты не описывают Ст как откровенную боль, а как стеснение, давление или дискомфорт Ангинальные боли, вызванные ишемией, обычно длятся несколько минут. Локализуются за грудиной и могут иррадиировать в шею, челюсть, эпигастрий или руки. Боль над нижней челюстью, ниже эпигастрия или локализованная в ограниченной области в левой латеральной области грудной клетки редко является стенокардией. Ст часто возникает при физической нагрузке или эмоциональном стрессе и проходит в покое. Сублингвально принятый нитроглицерин также обычно купирует стенокардию в течение от 30 секунд до нескольких минут.
Симптомы Ст считаются стабильными, если на протяжении нескольких недель не было изменений их интенсивности, частоты или продолжительности. Градация тяжести Ст важна для мониторинга интенсивности симптомов и оценки стратегии лечения
Клиническая классификация болей в грудной клетке (адаптировано из Braunwald et al., 2018)
Формы болей в грудной клетке |
Характеристика симптомов |
Типичная стенокардия |
1. Дискомфорт за грудиной с характерным качеством и продолжительностью. 2. Провоцируется физическим напряжением или психоэмоциональным стрессом. 3. Облегчается отдыхом или нитроглицерином. |
Нетипичная стенокардия |
Имеются две из вышеуказанных характеристик. |
Некардиальная боль в груди |
Имеется только одна из вышеуказанных характеристик. |
При наличии у пациента Ст необходимо определить, к какой категории она относится: стабильная или нестабильная Ст.
Нестабильная стенокардия устанавливается в случае, если приступы стенокардии увеличиваются по продолжительности болевого эпизода, частоте возникновения или интенсивности.
Основные проявления нестабильной стенокардии указаны в таблице 1.3.
Таблица 1.3. Клинические варианты нестабильной стенокардии
Формы болей |
Характеристика ангинальных болей |
Стенокардия покоя |
Стенокардия возникает в покое, длится обычно более 20 минут при длительности симптомов не более недели. |
Вариантная стенокарди |
Боли сопровождаются элевацией ST во время приступа. |
Впервые возникшая стенокардия |
Впервые диагностированная стенокардия, не менее III ФК, при длительности симптомов не более 2 месяцев. |
Прогрессирующая стенокадия |
Ранее диагностированная стенокардия, которая стала заметно чаще, интенсивнее и имеет более низкий порог (т.е. увеличилась на I ФК как минимум до ФК III) при длительности симптомов не более 2 месяцев. |
У пациентов со Ст не всегда имеются классические симптомы Ст. Одышка при минимальной нагрузке может быть следствием индуцированной ишемией дисфункции левого желудочка (систолической, диастолической или обеих) или митральной регургитации. Другие пациенты, в частности женщины и пожилые люди, и лица с сахарным диабетом, могут ощущать атипичные симптомы, такие как тошнота, рвота, дискомфорт в эпигастрии или резкую (атипичную) боль в груди. В исследовании WISE (Women's Ischemic Syndrome Evaluation) у 65% женщин с ишемией выявлены атипичные симптомы.
В редких случаях первым симптомом является синкопе вследствие опосредованной через ишемию желудочковой аритмии.
Во время сбора анамнеза необходимо выяснить наличие у больного независимых «классических» факторах риска развития ИБС. Они включают гипертензию, сахарный диабет, гиперлипидемию, курение, семейный анамнез ИБС (если сердечно-сосудистые события возникают у родственников первой степени родства до 60 лет). У женщин в возрасте свыше 50 лет ранняя менопауза или пролонгированное состояние дефицита эстрогенов также должны рассматриваться как возможные факторы риска.
Клинический осмотр пациентов является важным первым шагом в оценке пациента с болью в груди и должен включать подробную оценку симптомов, включая качество, местоположение, интенсивность и продолжительность боли; иррадиацию боли; сопутствующие ей симптомы; провоцирующие и купирующие боль факторы.
Клинических данных, специфичных для ИБС нет. Однако, поскольку ИБС является наиболее распростаненным заболеванием, любые патологические изменения со стороны сердца дошлжны рассматриваться как, возможно, связанные с ИБС. Физикальное исследование должно фокусироваться на выявлении общих данных, важных для установления диагноза и лечения. Гиперлипидемичесмкие симптомы могут быть установлены при наличии у пациента ксантелазм на коже. У пациентов с диабетом могут наблюдаться признаки микрососудистого заболевания – в частности ретинопатии. Признаки заболевания периферических артерий могут быть выявлены по наличию шума на сонных и бедренных артериях или по ослаблению периферического пульса. Во время острого приступа Ст четвертый тон сердца может появляться на фоне ишемизированного неподатливого миокарда.
Определенные физикальные данные могут привести к установлению иного диагноза, чем Ст. Например, шумы характерны для гипертрофической кардиомиопатии или аортального стеноза, могут указывать на эти факторы, как причину Ст, но не исключают сопутствующей ИБС; акцент 2 тона на легочной артерии – может свидетельствовать о легочной гипертензии.
Что из данных анамнеза является неблагоприятным фактором кардиоваскулярного риска для пациента?
Ваш ответ :
Отягощенный семейный анамнез |
|
Курение |
Факторами, провоцирующим ОКС у пациентки может является:
Ваш ответ :
Гипертонический криз |
|
ФП тахисистолия |
Больной К., 72 года, поступил в кардиологическое отделение с диагнозом: ИБС, ОКС: нестабильная стенокардия. Длительно страдает ИБС: стенокардией напряжения, ФК II, Н I. ГБ II стадии. На ЭКГ: ритм синусовый, регулярный, 78 в мин. ЭОС отклонена влево.
Что вероятнее всего может послужить причиной нестабильной стенокардии у данного больного?

Нестабильная атеросклеротическая бляшка с неполной острой окклюзией
Больной А., 43 года, жалуется на приступы загрудинной боли, которая возникает после значительной физической нагрузки, сердцебиение, периодически тошноту. Болеет в течение нескольких суток. Курит 1-1,5 пачки в день. Состояние удовлетворительное. Деятельность сердца ритмичная, тоны приглушены, пульс 80 уд/мин. АД 150/90 мм рт. ст.
Какое исследование необходимо провести больному в первую очередь?
ЭКГ
Больной З., 62 года, длительно наблюдается у кардиолога по поводу ИБС, около года назад перенес трансмуральный ИМ передней стенки левого желудочка. В последние несколько дней, несмотря на прием кардиопротекторной терапии в полном объеме, вновь появились приступы стенокардии при ходьбе до 300 м, одышка. На снятой ЭКГ новых ишемических изменений не выявлено. АД 120/70 мм рт. ст. ЧСС 58 уд/мин.
Какие исследования необходимо провести больному для определения тактики дальнейшего ведения? Коронароангиографию
Общие вопросы ведения стабильной ишемической болезни сердца
Первостепенными целями лечения пациентов с ИБС являются сведение к минимуму вероятности смерти при максимально возможном уровне здоровья и функциональности.
Цели лечения больных с ИБС:
§ уменьшить преждевременную сердечно-сосудистую смерть;
§ предотвратить осложнения ИБС, которые прямо или косвенно ухудшают самочувствие пациентов, включая нефатальные острые ИМ и сердечную недостаточность;
§ поддержать или восстановить уровень активности, функциональных возможностей и качества жизни, который является удовлетворительным для пациента;
§ полностью или почти полностью устранить ишемические симптомы;
§ минимизировать затраты на медицинское обслуживание, в частности, устраняя нежелательные побочные эффекты лечения, предотвращая госпитализацию и устраняя ненужные анализы и лечение.
Эти цели достигаются с помощью 5 фундаментальных, взаимодополняющих и перекрывающихся стратегий:
1. Информирование пациентов об этиологии, клинических проявлениях, вариантах лечения и прогнозе ИБС, с целью поддержания активного участия пациентов в принятии ими решений о лечении.
2. Выявление и лечение состояний, которые способствуют, ухудшают или осложняют течение ИБС.
3. Эффективное модифицирование факторов риска развития ИБС как фармакологическими, так и нефармакологическими подходами.
4. Использование фармакологических методов лечения основанных на фактических данных для улучшения состояния здоровья и выживаемости пациентов, уделяя особое внимание предотвращению лекарственных взаимодействий и побочных эффектов.
5. Использование реваскуляризации с помощью чрескожного коронарного вмешательства (ЧККВ) или АКШ, когда есть явные доказательства потенциального улучшения состояния здоровья и выживаемости пациентов, после проведения этих процедур.
Существенную роль в успехе лечения пациентов с ИБС, играет их обучение.
1. Пациенты с ИБС должны иметь индивидуальный план лечения для оптимизации лечения и улучшения здоровья:
§ информацию о важности соблюдения приема лекарств для уменьшения симптомов и замедления прогрессирования заболевания;
§ информацию о действии лекарственных препаратов и их влиянии на сердечно-сосудистый прогноз.
2. Пациенты должны быть информированы обо всех вариантах лечения и рекомендуемых им уровнях ежедневной физической активности. Также пациенты должны быть обучены навыкам самоконтроля (ведение дневника с уровнями АД, частоты пульса, массы тела и др.) и проинформированы о том, как распознать ухудшение сердечно-сосудистых симптомов и принять соответствующие меры.
3. Пациенты с ИБС должны быть проинформированы о следующих элементах образа жизни, которые могут влиять на прогноз: контроль веса, поддержание индекса массы тела (ИМТ) от 18,5 до 24,9 кг/м2 и поддержание окружности талии менее 102 см у мужчин и менее 88 у женщин; целевых уровнях холестерина, АД; пользе прекращения курения и предотвращении воздействия вторичного дыма; и индивидуальные изменения в питании и образе жизни для пациентов с сахарным диабетом в дополнение к целям лечения диабета.
