
Lopatkin_N_A_-_Operativnaya_urologia_-_1986
.pdf
|
ГИДРОНЕФРОЗ |
|
|
|
|
|
|
|
|
|
|
|
|
|
51 |
|||
туры мочеточника делают разрез |
рах лоханки, ее кровоснабжении. |
|||||||||||||||||
к одной из лигатур лоханки. Другой |
Нельзя опорожнять лоханку до на- |
|||||||||||||||||
разрез лоханки начинают от сере- |
ложения ориентировочных лигатур- |
|||||||||||||||||
дины первого в сторону второй ли- |
отметок длины и ширины лоскута |
|||||||||||||||||
гатуры. |
Вершину |
образованного |
из лоханки. Лоскут можно выкраи- |
|||||||||||||||
треугольника |
из |
стенки |
лоханки |
вать как из передней, так и из за- |
||||||||||||||
подтягивают к лигатуре мочеточни- |
дней стенки лоханки. Удобнее ис- |
|||||||||||||||||
ка. Края лоскута и разреза мочеточ- |
пользовать переднюю стенку. Одна- |
|||||||||||||||||
ника сшивают непрерывным одно- |
ко следует помнить, что при внепо- |
|||||||||||||||||
рядным |
швом |
атравматической |
чечной лоханке и рассыпном типе |
|||||||||||||||
иглой хромированным кетгутом 3/о |
почечных сосудов |
|
последние сетью |
|||||||||||||||
или 4/о через все слои лоханки и мо- |
располагаются на лоханке, и это за- |
|||||||||||||||||
четочника. |
Допустимо подкрепление |
трудняет выкраивание |
лоскута из |
|||||||||||||||
линии шва |
отдельными |
узловыми |
передней стенки, грозит поврежде- |
|||||||||||||||
швами на адвентицию лоханки |
нием |
артериальной |
или |
венозной |
||||||||||||||
и мочеточника в местах натяжения |
ветви и часто вынуждает использо- |
|||||||||||||||||
или сомнительных в герметичности. |
вать заднюю стенку лоханки для |
|||||||||||||||||
Модификация Швицера заключается |
выкраивания лоскута. Длина лоску- |
|||||||||||||||||
лишь в том, что V-образный разрез |
та должна быть чуть больше длины |
|||||||||||||||||
производят |
по медиальному краю |
стриктуры мочеточника. В случаях |
||||||||||||||||
лоханки и мочеточника, т. е. в лоха- |
очень большой лоханки необходимо |
|||||||||||||||||
ночно-мочеточниковом углу. Наибо- |
убрать излишки стенки. Почку дре- |
|||||||||||||||||
лее длинная ветвь разреза — верти- |
нируют нефростомой, продолжаю- |
|||||||||||||||||
кальная. Этим разрезом рассекают |
щейся в виде шины-дренажа (кате- |
|||||||||||||||||
тер Гибона) по образованному мо- |
||||||||||||||||||
на всем протяжении стриктуру. Од- |
четочнику до здоровых отделов. |
|||||||||||||||||
нако надо следить за тем, чтобы все |
Разрез мочеточника от |
здоровых |
||||||||||||||||
три разреза были одинаковыми. Эта |
||||||||||||||||||
тканей продолжается через стрикту- |
||||||||||||||||||
операция особенно показана в слу- |
||||||||||||||||||
чаях высокого отхождения мочеточ- |
ру на стенку лоханки и дальше по ее |
|||||||||||||||||
ника; при низком отхождении мо- |
медиальному краю до верхнего угла |
|||||||||||||||||
четочника она дает резкую дефор- |
расширенной лоханки. Продолже- |
|||||||||||||||||
мацию |
лоханочно-мочеточникового |
нием |
этого |
разреза |
выкраивается |
|||||||||||||
сегмента. |
Частыми |
осложнениями |
длинный лоскут из стенки лоханки |
|||||||||||||||
пластики по этим способам бывают |
шириной до 1—2 см с основанием |
|||||||||||||||||
некроз верхушки лоскута и мочевые |
у нижнего ее края. Края лоскута ло- |
|||||||||||||||||
затеки с грубыми вторичными руб- |
ханки сшивают с краями мочеточни- |
|||||||||||||||||
цовыми |
сужениями |
мочеточника. |
ка |
непрерывным |
2 |
швом |
хромиро- |
|||||||||||
ванным кетгутом |
|
|
3 |
|
||||||||||||||
Учитывая это, в последние годы |
|
/0 — |
/о частыми |
|||||||||||||||
применяют полулунный разрез ло- |
стежками до плотного, но не жест- |
|||||||||||||||||
ханки выпуклостью к стриктуре мо- |
кого |
сближения |
|
краев |
сшиваемых |
|||||||||||||
четочника и от его центра — верти- |
тканей во избежание нарушения их |
|||||||||||||||||
кальный разрез по лоханочно-моче- |
кровоснабжения. В зонах сомни- |
|||||||||||||||||
точниковому сегменту. |
|
тельной герметичности |
шва допу- |
|||||||||||||||
|
стимо |
наложение |
|
дополнительных |
||||||||||||||
|
Широкое признание получила опе- |
|
||||||||||||||||
|
узловых швов на адвентицию лохан- |
|||||||||||||||||
рация Калп-де-Вирда. В основном |
ки |
и |
мочеточника атравматической |
|||||||||||||||
ее применяют при длинных стрикту- |
иглой, |
а для |
подкрепления шва — |
|||||||||||||||
рах мочеточника. Для ее успешного |
|
|
|
|
|
|
4 |
/0) швы атрав- |
||||||||||
выполнения необходима тщательная |
отдельные узловые ( |
|||||||||||||||||
мобилизация передней и задней по- |
матической иглой. Эта операция мо- |
|||||||||||||||||
жет применяться как при высоком, |
||||||||||||||||||
верхности лоханки и мочеточника. |
так и при низком отхождении моче- |
|||||||||||||||||
После |
мобилизации |
необходима |
точника (рис. 22). |
|
|
|
|
|
|
|||||||||
тщательная ориентировка в разме- |
|
|
|
|
|
|
|
|
|
|
||||||||

ОПЕРАЦИИ НА ПОЧКАХ
Широкое распространение получиia операция анастомоза „бок в бок" 4ежду мочеточником и лоханкой по ^льбаррану. Эту операцию хорошо [спользовать при высоком отхожде- [ии мочеточника от лоханки или i случае большой лоханки, когда шжний ее сегмент накладывается на мочеточник и бывает с ним спаян. Мобилизуя мочеточник и лоханку, мы обычно не стремимся разделять между ними спайки, используя их :ак готовый второй слой природных каней. Мочеточник рассекаем по медиальному, а лоханку — по лате- >альному краю единым разрезом рис. 23). Ранее наложенными лига- урами-держалками растягиваем лигаю разреза и непрерывным через юе слои швом хромированным кетутом на атравматическои игле сшиtaeM сначала задние, а затем перещие стенки мочеточника и лоханки гатями 3/о или 2/Q.
Большие трудности представляет >еконструкция лоханочно-мочеточ- гакового сегмента при внутрипочеч- ю расположенной лоханке. В этих лучаях может быть использован тюсоб Найвирта — уретерокаликошастомоз.
Наш опыт убеждает в необходимости выделения всей почки и мошлизации почечной ножки. Увели- [ение подвижности почки предотфащает натяжение анастомоза г гарантирует сращение мочеточни- :а с чашкой. Перед наложением шастомоза необходимо произвести )езекцию паренхимы нижнего полю- :а почки, лучше клиновидную до 'ровня вскрытия и резекции сосочка [ашки. Фиброзную капсулу удаляемого участка следует сохранить. Реюкция необходима как для облегчешя наложения анастомоза, так и 1ля предотвращения сдавления па- )енхимой почки уретерокаликоана- :томоза. Удаление части полюса по- [ки следует производить в пределах юны ишемии после пережатия ниж1ей ветви почечной артерии. Сосуды
обшивают хромированным кетгутом. Мочеточник мобилизуют и экономно удаляют рубцово-изменен- ную часть (рис. 24), а затем узловыми (хромированным кетгутом) или непрерывным швами сшивают мочеточник на нефропиелокаликоуретеростомической трубке с краями стенки чашки. Швы накладывают через все слои мочеточника и чашки. Сохраненной капсулой почки или паранефрием покрывают резецированную поверхность почки, фиксируют ее к паренхиме, а к капсуле дополнительно, отдельными узловыми швами, фиксируют мочеточник. Почку необходимо низвести и фиксировать швами к поясничным мышцам, но не перерастягивая сосудистый пучок. Дренирование почки следует продолжать 28 — 30 дней. Удалять дренаж допустимо только при полной проходимости анастомоза.
Осложняющими моментами способа являются трудность фиксации мочеточника к чашке, возможное расхождение анастомоза или стеноз анастомоза.
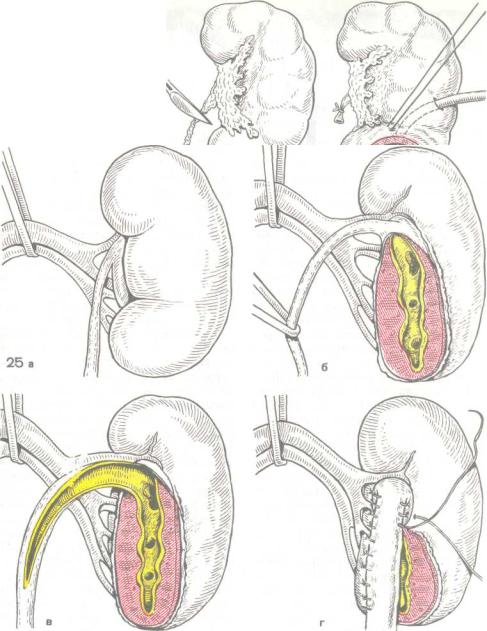
Перечисленные сложности операции и порождаемые ими неудачи вынудили нас видоизменить этот метод и производить при внутрипочечной лоханке операцию, которую мы [Лопаткин Н. А., 1979] именуем „латеро-латеральный уретеропиелокаликоанастомоз" (рис. 25). Для выполнения этой операции необходимо иметь полное представление об ангиоархитектонике почки: пространственное представление о расположении ветвей почечной артерии позволяет правильно определить уровень резекции переднего и заднего медиальных краев почки до глубины вскрытия нижней чашки, ее шейки и лоханки. Как и при операции Найвирта, производят полную мобилизацию почки, ее сосудистого пучка и мочеточника. На нижнюю ветвь почечной артерии накладывают временный зажим (не более
ГИДРОНЕФРОЗ |
53 |
24. Пластика по Найвирту (уретерокаликоанасто-
моз).
а ~ резекция мочеточника; б— уретерокапикоанастомоз.
25. Боковой уретеропиепокаликоанастомоз по Лопатки ну. а—г — этапы операции.

54 |
ОПЕРАЦИИ НА ПОЧКАХ |
26. Антевазальный пиело-пиелоанастомоз. |
дней. Почку при этом способе низ- |
|
а — выделение и ревизия поханочно-мочеточникового |
водить и фиксировать не следует. |
|
сегмента; 6 — выполнение анастомоза. |
Уретеропиелокаликоанастомоз об- |
|
чем на 25 мин). Почку поворачи- |
разует артифициальную лоханку |
|
и создает благоприятные условия |
||
вают воротами (медиальным краем) |
для сохранения близкой к физиоло- |
|
в рану и, начиная от нижнего полю- |
гической уродинамики и пассажа |
|
са, вскрыв чашку, удаляют паренхи- |
мочи в отличие от операции Най- |
|
му медиального |
и латерального |
вирта, где эвакуация мочи осуществ- |
краев „губы" до ворот почки. Моче- |
ляется под повышенным гидростати- |
|
точник, даже если он рубцово-изме- |
ческим давлением в лоханке. |
|
нен, не отсекают, а рассекают про- |
Гидронефроз вследствие добавоч- |
|
дольно, начиная от гарантированно |
ного сосудистого пучка к нижнему |
|
здоровых тканей, до лоханочно-мо- |
полюсу почки у детей и юношей |
|
четочникового соустья при стенозе |
встречается редко, а если и бывает, |
|
или до начала облитерации при руб- |
то изменения в лоханочно-мочеточ- |
|
цовом его замещении. Следующие |
никовом сегменте обычно настолько |
|
этапы легко выполнимы. Предвари- |
малы, что ими можно пренебречь |
|
тельно наложенными держалками |
и произвести антевазальный пиело- |
|
на углы разрезов мочеточника, ло- |
пиелоанастомоз (рис. 26). Особен- |
|
ханки и чашки слегка растягивают |
ностью техники операции является |
|
будущий анастомоз и накладывают, |
тщательное, но без скелетирования, |
|
начиная от верхней держалки, не- |
выделение верхнего цистоида моче- |
|
прерывный шов |
хромированным |
точника, лоханочно-мочеточниково- |
кетгутом 2IQ на атравматической |
го сегмента и нижней половины ло- |
|
игле частыми стежками через все |
ханки. При мобилизации лоханочно- |
|
слои лоханки, шейки чашки, чашки |
мочеточникового сегмента следует |
|
с захватом края паренхимы почки |
соблюдать особую осторожность |
|
и через все слои мочеточника. Сна- |
при отделении сосудистого пучка от |
|
чала шьют медиальный (задний), |
мочеточника. Под сосудистый пучок |
|
а затем переходят |
на латеральный |
подводят турникет (ниппельную ре- |
(передний) край. Шов накладывают |
зинку), несколько оттягивают его |
|
на пиелоуретеральном дренаже-ши- |
и осматривают зону давления пучка |
|
не, который оставляют на 25 — 30 |
на мочеточник: если нет признаков |
|
ГИДРОНЕФРОЗ |
55 |
странгуляционнои борозды на мочеточнике, то продолжают мобилизацию лоханки. На мобилизованную лоханку по медиальному и латеральному краю, отступя от лоханоч- но-мочеточникового сегмента на 1—2 см, накладывают по две „держалки" на расстоянии одна от другой 0,5 см. Между „держалками" от медиального края отсекают нижнюю часть лоханки и переводят ее в антевазальную позицию, т. е. располагают впереди добавочного сосудистого пучка. Необходимо еще раз убедиться в отсутствии стеноза лоханочно-мочеточникового соустья осмотром и калибровкой. При отсутствии стеноза циркулярным швом хромированным кетгутом 2/о частыми стежками, начиная с задней стенки, восстанавливают лоханку. При отсутствии стеноза можно отказаться от дренирования почки.
Большая лоханка или наличие инфекции обязывают к любому виду дренирования лоханки до полного сращения анастомоза, ликвидации или уменьшения инфекции и хотя бы частичного восстановления уродинамики и уменьшения размеров лоханки.
При наличии странгуляционного стеноза в лоханочно-мочеточнико- вом сегменте возможны два вида реконструкции пиелоуретерального сегмента: резекция стенозированного участка и антевазальный прямой пиелоуретероанастомоз „конец в конец" (операция Андерсена —Хайнса) или косой антевазальный пиелоуретральный анастомоз, когда косо срезанную лоханку сшивают с продольно рассеченным через стенозированный участок мочеточником, начиная его разрез от здоровых тканей. К последней операции прибегают в случаях значительной ширины стенозированной зоны мочеточника, когда резекция грозит его укорочением и натяжением анастомоза. Как в первом, так и во втором случае анастомоз лучше на-
кладывать на шине и обязательно дренировать лоханку. Для анастомоза рекомендуем дексон или хромированный кетгут 2/о —3/о на атравматической игле.
Большие трудности представляет реконструкция лоханочно-мочеточ- никового сегмента при сужении верхней трети мочеточника на большом протяжении. Я. Кучера (1966) предложил метод замещения суженной части мочеточника лоскутом из нижней половины лоханки. Для этого производят широкую мобилизацию лоханки и рассекают ее косо сверху вниз в направлении к устью лоханки на 3/4 ее ширины. Мочеточник отсекают у самой лоханки. Отверстие в лоханке зашивают 4 — 5 стежками хромированным кетгутом через все слои лоханки. Нижний сегмент рассеченной лоханки оттягивают книзу и с его просветом „бок в бок" сшивают мочеточник. Остальную часть раскрытой лоханки зашивают наглухо. Метод применим только при больших экстраренальных лоханках. Дренирование лоханки обязательно.
Эффективность операции по любому методу зависит не только от правильного выбора способа реконструкции лоханочно-мочеточниково- го сегмента, но и от отдельных ее этапов. Их нельзя назвать второстепенными, ибо иногда от них зависит исход операции. Весьма важно правильно определить роль трех моментов — дренирования почки, длительности шинирования мочеточника и дренирования послеоперационной раны.
На основании собственного опыта мы пришли к выводу, что наружное (нефростомия) или внутреннее (стент) дренирование почки следует считать обязательным завершающим этапом реконструкции лоха- ночно-мочеточникового сегмента у большинства больных. Нефростомия является абсолютно показанной в тех случаях, когда гидронефроз
|
56 |
|
|
|
|
ОПЕРАЦИИ НА ПОЧКАХ |
|
|||
|
осложнен пиелонефритом. Как бы |
ложнений, результаты оперативного |
||||||||
|
идеально ни был выполнен анасто- |
восстановления проходимости лоха- |
||||||||
|
моз между лоханкой, и мочеточни- |
ночно-мочеточникового Сегмента по- |
||||||||
|
ком, в послеоперационном периоде |
уа еще остаются весьма скромны- |
||||||||
|
неизбежны отек области анастомоза |
ми и могут быть оценены лишь как |
||||||||
|
и нарушение перистальтики лоханки |
удовлетворительные. |
|
|
|
|
||||
|
и мочеточника. |
Эти два |
фактора |
|
|
|
|
|
|
|
|
(механический и динамический) при- |
1.6. ВОСПАЛИТЕЛЬНЫЕ |
|
|
|
|||||
|
водят к стазу мочи в почке. Нару- |
|
|
|
||||||
|
шенный пассаж мочи и операцион- |
ЗАБОЛЕВАНИЯ ПОЧЕК И |
|
|
||||||
|
ная травма могут активизировать |
ЗАБРЮШИННОГО |
|
|
|
|
||||
|
воспалительный процесс и привести |
ПРОСТРАНСТВА |
|
|
|
|
||||
|
к апостематозному нефриту, ин- |
|
|
|
|
|
|
|
||
|
фаркту почки, просачиванию мочи |
1.6.1. НЕСПЕЦИФИЧЕСКИЕ |
|
|
|
|||||
|
через анастомоз в паранефральную |
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ |
||||||||
|
клетчатку и паранефриту. Любое из |
|
|
|
|
|
|
|
||
|
этих осложнений не только ухуд- |
Острый пиелонефрит — острое ин- |
||||||||
|
шает результаты операции, но и мо- |
фекционно-воспалительное заболе- |
||||||||
|
жет вынудить произвести нефрэкто- |
вание почки с поражением чашек, |
||||||||
|
мию, т. е. свести на нет даже |
лоханки, паренхимы и стромы. За- |
||||||||
|
идеально выполненную |
органосо- |
болевание, как правило, односто- |
|||||||
|
храняющую операцию. |
|
роннее, вызывается попаданием па- |
|||||||
|
Особенности |
послеоперационного |
тогенной инфекции в почку, чаще |
|||||||
ведения. Дренировать почку следует |
всего — гематогенным путем. Наи- |
|||||||||
на 3 — 4 недели путем прямой пиело- |
болеелажньш патогенетический фак- |
|||||||||
нефростомии. Катетеризация моче- |
тор — нарушение оттока мочи из |
|||||||||
точника через лоханку и нефростому |
почки, влекущее за собой изменения |
|||||||||
(шинирование) показана в сомни- |
почечной гемодинамики. Без пред- |
|||||||||
тельных случаях нового анастомоза. |
шествующего |
нарушения |
уродина- |
|||||||
Шину оставляют на 25 — 30 дней. |
мики и кровообращения в почке |
|||||||||
Дренирование паранефральной клет- |
острый |
пиелонефрит |
может быть |
|||||||
чатки на 2 — 3 сут резиново-мар- |
вызван |
особо |
патогенной |
инфек- |
||||||
левым или целлофаново-марлевым |
цией — плазмокоагулирующим ста- |
|||||||||
тампоном мы считаем обяза- |
||||||||||
тельным, видя в этом профилактику |
филококком, при котором быстро |
|||||||||
паранефральной гематомы или мо- |
развиваются |
наиболее |
тяжелые |
|||||||
чевого затека. |
|
|
формы |
заболевания: |
апостематоз- |
|||||
|
|
ный (гнойничковый) нефрит и кар- |
||||||||
|
В тех случаях, когда проходи- |
|||||||||
мость анастомоза недостаточна, |
бункулы почки. |
|
|
|
|
|||||
а пришло время удалять нефросто- |
Острый пиелонефрит — одно из |
|||||||||
му, в последнее время мы исполь- |
частых |
хирургических заболеваний |
||||||||
зуем внутренний подвесной катетер |
почки. Он у_словно делится на пер- |
|||||||||
(стент). Он может быть оставлен на |
вичный, или необструктивный (без |
|||||||||
продолжительный срок — до полно- |
предшествовавшего заболевания по- |
|||||||||
го восстановления тонуса и динами- |
чки или мочеполовых органов),' |
|||||||||
ки лоханки, избавляет больного от |
и вторичный, |
или |
обструктивный |
|||||||
нефростомы и мочеприемника, воз- |
(развивающийся на почве другого |
|||||||||
вращает больного к труду. |
урологического или неурологического |
|||||||||
|
Результаты и прогноз. Несмотря |
заболевания, |
нарушающего |
отток |
||||||
на, казалось бы, хорошо разрабо- |
мочи из почки). В клиническом тече- |
|||||||||
танные показания к операции, а так- |
нии острого пиелонефрита разли- |
|||||||||
же успешное лечение возможных ос- |
чают серозную и гнойную |
стадии, |
||||||||
|
ЬОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК |
|
|
|
|
57 |
||
|
щего лечения дает развитие апосте- |
исходящей из половых или других |
||||||
|
матозного пиелонефрита и карбун- |
органов, либо другими процессами, |
||||||
|
кулов почки. |
|
пункционная нефропиелостомия при |
|||||
|
Диагностика острого пиелонефрита |
гидронефрозе) методами. Л^зависи- |
||||||
|
обычно нетрудна, основывается на |
мости от стадии пиелонефрита опе- |
||||||
|
клинических признаках заболевания |
ративное лечение может быть на- |
||||||
|
(боли в области почки, высокая |
правлено либо на причину наруше- |
||||||
|
температура тела, ознобы, болез- |
ния уродинамики — удаление камня |
||||||
|
ненность, увеличение и напряжение |
или другого препятствия к оттоку |
||||||
|
почки при пальпации, положи- |
мочи (в серозной или начальной |
||||||
|
тельный симптом |
Пастернацкого), |
гнойной стадии), либо на дрениро- |
|||||
|
данных лабораторных исследований |
вание почки, ее декапсуляцию, |
||||||
|
(изменения воспалительного харак- |
вскрытие гнойников, а при тоталь- |
||||||
|
тера в крови и в моче), экскретор- |
ном поражении — удаление почки (в |
||||||
|
ной урографии и изотопной рено- |
гнойно-деструктивной стадии). |
||||||
|
графии (понижение или отсутствие |
Первичный |
( необструк- |
|||||
|
функции почки), изотопного скани- |
тивный) острый пиелонеф- |
||||||
|
рования или сцинтиграфии (диффуз- |
рит в гнойнодеструктив- |
||||||
|
ное очаговое понижение накопления |
ной стадии. Вмешательство все- |
||||||
|
изотопа в почечной ткани). Наибо- |
гда направлено на почку: декапсу- |
||||||
|
лее сложной задачей является опре- |
ляция, вскрытие гнойников, рас- |
||||||
|
деление стадии заболевания, т. е. |
сечение или иссечение карбункулов, |
||||||
|
выявление |
гнойно-деструктивных |
при тотальном поражении — нефрэк- |
|||||
|
форм острого пиелонефрита (гной- |
томия. |
|
значение |
имеют |
|||
|
ничковый нефрит, карбункул почки). |
Относительное |
||||||
|
Оно основывается |
на показателях |
длительность заболевания и эффект |
|||||
|
лейкоцитарной формулы крови (вы- |
от консервативной терапии. Дри те- |
||||||
|
сокий лейкоцитоз, сдвиг влево), им- |
чении острого пиелонефрита" более |
||||||
|
мунологического исследования кро- |
3 сут и безуспешности консерватив- |
||||||
|
ви, наличии очаговых изменений |
ного лечения показания к хирурги- |
||||||
|
в почке по данным сцинтиграфии |
ческому вмешательству усугубляют- |
||||||
|
и сканирования (изотопного и уль- |
ся. Помимо данных специальных ме- |
||||||
|
тразвукового). Для карбункула по- |
тодов |
исследования, указывающих |
|||||
|
чки характерна опухолеподобная де- |
на гнойно-деструктивную стадию |
||||||
|
формация чашечно-лоханочной си- |
острого пиелонефрита, важное зна- |
||||||
|
стемы при урографии или пиелогра- |
чение в определении показаний |
||||||
|
фии. От стадии острого пиелоне- |
|||||||
|
к оперативному |
лечению |
имеют |
|||||
|
фрита зависит выбор метода его |
клинические проявления, свидетель- |
||||||
|
лечения — консервативного или опе- |
ствующие о бактериемии и возмож- |
||||||
|
ративного. |
|
|
ности |
развития |
бактериемического |
||
|
Показания к оперативному лече- |
|||||||
|
шока (ознобы, тенденция к сниже- |
|||||||
|
нию. Вторичный ( обструк- |
нию артериального давления), и ин- |
||||||
|
тивный) |
острый |
п и е л о н е - |
|||||
|
фрит в любой стадии, если |
токсикации (общая слабость, отсут- |
||||||
|
восстановление оттока мочи из поч- |
ствие аппетита, адинамия, рвота, |
||||||
|
ки не может быть |
обеспечено ни |
анемизация и др.). |
|
|
|||
|
консервативными (положение ,,на |
При операциях в поздних стадиях |
||||||
|
острого обструктивного |
пиелоне- |
||||||
|
здоровом" боку при остром пиело- |
|||||||
|
нефрите беременных), ни инструмен- |
фрита |
после выполнения |
жизненно |
||||
|
тальными (катетеризация мочеточ- |
необходимого оперативного органо- |
||||||
|
ника и лоханки при камнях, при |
сохраняющего пособия (декапсуля- |
||||||
|
сдавлении |
мочеточника опухолью, |
ция почки, дренирование ее, вскры- |
|||||
58 |
ОПЕРАЦИИ НА ПОЧКАХ |
няют только в том случае, если это не удлиняет и не утяжеляет вмешательства (например, удаление камня из лоханки при ее дренировании или из верхней легко доступной трети мочеточника). В противном случае удаление камня или другого препятствия к оттоку мочи производится в последующем, вторым этапом, после выведения пациента из тяжелого септического состояния.
Противопоказания. При гнойно-
деструктивной* стадии острого пиелонефрита, как первичного, так и вторичного, при которой хирургическое вмешательство становится жизненно необходимым, противопоказаниями могут служить лишь тяжелейшие общесоматические заболевания и поражения жизненно важных органов (декомпенсированный диабет, свежий инфаркт миокарда, сердечно-сосудистая недостаточность III степени и т. п.), определяющие самый высокий операционный и анестезиологический риск вмешательства и делающие его несовместимым с жизнью пациента. В. этих случаях необходима максимально быстрая и в полном объеме предоперационная подготовка с одновременной интенсивной антибактериальной терапией и попытками дренировать мочевые пути инструментальным путем (катетеризация или стентирование мочеточника и лоханки, чрескожная пункционная нефропиелостомия).
При остром обструктивном пиелонефрите в серозной и начальной гнойной стадии при отсутствии витальных показаний к операции противопоказаниями могут быть разнообразные тяжелые интеркуррентные заболевания, требующие предоперационной подготовки. В период такой подготовки возможно интенсивное консервативное лечение острого пиелонефрита, но только в условиях восстановленного оттока мочи инструментальными методами (катетеризация, стентиро-
вание лоханки, чрескожная нефропиелостомия). Нефрэктомия при апостематозном нефрите й карбункулах почки, даже в случае тотального поражения почки, противопоказана в случае отсутствия или тяжелого поражения противоположной почки. Однако при полном отсутствии жизнеспособности почечной ткани и невозможности вскрыть или иссечь крупные очаги гнойно-некроти- ческого процесса почка должна быть удалена как источник тяжелого сепсиса с последующим применением гемодиализа и при показаниях — пересадки почки.
Особенности предоперационной подготовки. В начальных стадиях острого пиелонефрита особой предоперационной подготовки не требуется. При остром пиелонефрите в гнойно-деструктивной стадии (апостематозный нефрит, карбункул почки) предоперационная подготовка желательна в связи с общей интоксикацией, особенно у пациентов пожилого и старческого возраста, однако в связи с неотложным характером оперативного вмешательства на подготовку может быть отведено лишь несколько часов (одновременно и параллельно с экстренным обследованием). За это время должны быть начаты интенсивная антибактериальная терапия (антибиотики широкого спектра действия, сульфаниламиды и др.), инфузия препаратов и растворов дезинтоксикационного действия (полиглюкин, гемодез, растворы глюкозы и хлорида натрия и т. п.), введение сердечнососудистых средств. При неудовлетворительном качестве подкожных вен конечностей устанавливают сосудистый катетер в одной из крупных вен (путем чрескожной пункции подключичной вены, венесекции), с которым пациента берут на операционный стол (чтобы установка катетера на операционном столе не приводила к откладыванию начала операции).
|
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК |
|
|
|
|
59 |
||||||
|
Специальной |
предоперационной |
нефрэктомия. Они имеют при |
|||||||||
|
подготовки |
требуют больные |
остром гнойно-деструктивном пие- |
|||||||||
|
острым |
гнойным |
пиелонефритом, |
лонефрите |
существенные |
особенно- |
||||||
|
осложнившимся |
бактериемическим |
сти, а часть из них (вскрытие |
|||||||||
|
шоком. При последнем до начала |
или иссечение гнойно-деструктивных |
||||||||||
|
операции необходимо провести ряд |
очагов) выполняется только при |
||||||||||
|
мероприятий, |
направленных |
на |
нем, в связи с чем они будут опи- |
||||||||
|
подъем и стабилизацию артериаль- |
саны в данном разделе. |
|
вмеша- |
||||||||
|
ного давления (гипертензивные ле- |
Техника |
оперативных |
|
||||||||
|
карственные средства, в том числе |
тельств. Доступ к почке при |
||||||||||
|
кортикостероидные препараты, вну- |
остром пиелонефрите, как правило, |
||||||||||
|
тривенные инфузии полиглюкина |
обычный (люмботомия по Федоро- |
||||||||||
|
и других осмотически активных рас- |
ву). В связи с необходимостью вы- |
||||||||||
|
творов, гемотрансфузии, интенсив- |
деления и декапсуляции всей почки |
||||||||||
|
ная сердечно-сосудистая терапия). |
доступ должен быть достаточно ши- |
||||||||||
|
Методы оперативного лечения. Как |
роким (разрез не менее 20 см по |
||||||||||
|
видно |
из |
|
вышеизложенного, |
длине), а ввиду целесообразности |
|||||||
|
операции, выполняемые по поводу |
хорошего дренирования послеопера- |
||||||||||
|
острого пиелонефрита, могут быть |
ционной раны люмботомия должна |
||||||||||
|
разделены на 2 основные группы: |
быть выполнена с рассечением всех |
||||||||||
|
1) операции, направленные на устра- |
мышечных слоев, но не межмы- |
||||||||||
|
нение препятствия к оттоку мочи |
шечным доступом (разрез «в клет- |
||||||||||
|
при |
обструктивном |
пиелонефрите |
ку»), который затрудняет эвакуацию |
||||||||
|
(удаление камня и пр.); 2) операции, |
раневого отделяемого по тампонам |
||||||||||
|
выполняемые на самой почке по по- |
и дренажным трубкам. При высо- |
||||||||||
|
воду гнойно-деструктивного процес- |
ком расположении |
почки |
может |
||||||||
|
са в ней. |
|
|
|
|
|
быть использована люмботомия по |
|||||
|
Операциями, относящимися к пер- |
Нагамацу (с сегментарной резек- |
||||||||||
вой группе, являются удаление кам- |
цией XI и XII ребер) или межре- |
|||||||||||
ня из мочеточника или почечной ло- |
берный доступ (задняя часть разреза |
|||||||||||
ханки; резекция мочеточника с уре- |
проходит в одиннадцатом меж- |
|||||||||||
тероцистоанастомозом при стрикту- |
реберье). Трансперитонеальный и |
|||||||||||
ре околопузырного отдела мочеточ- |
трансплевральный подходы к поч- |
|||||||||||
ника |
; |
уретерокутанеостомия |
при |
ке при остром пиелонефрите неже- |
||||||||
сдавлении тазовых отделов моче- |
лательны ввиду опасности инфици- |
|||||||||||
точников опухолью, исходящей из |
рования брюшной |
и плевральной |
||||||||||
половых органов, прямой кишки, |
полостей. |
|
|
из |
окру- |
|||||||
мочевого пузыря и т. п. Операции |
Выделение п о ч к и |
|||||||||||
этой группы по технике выполнения |
жающей жировой клетчатки, кото- |
|||||||||||
не отличаются от подобных опера- |
рая может быть отечна и инфиль- |
|||||||||||
ций, выполняемых у больных без |
трирована, |
лучше |
производить |
|||||||||
острого пиелонефрита по поводу ос- |
острым путем (скальпелем, ножни- |
|||||||||||
новного заболевания (камень, стрик- |
цами), что уменьшает травматиза- |
|||||||||||
тура мочеточника, опухоль мочево- |
цию воспаленного органа. Выделе- |
|||||||||||
го пузыря и пр.), и поэтому будут |
ние почки бывает затруднено из-за |
|||||||||||
описаны не здесь, а в разделах, |
по- |
окружающего воспалительно-спаеч- |
||||||||||
священных соответствующим забо- |
ного процесса (перинефрит, паране- |
|||||||||||
фрит). Необходимо выделение всей |
||||||||||||
леваниям. |
|
|
|
|
почки, включая верхний ее сегмент, |
|||||||
|
К операциям второй группы отно- |
|||||||||||
|
так как гнойно-деструктивные очаги |
|||||||||||
сятся декапсуляция почки, вскрытие |
могут отсутствовать в нижнем |
|||||||||||
гнойников, рассечение или иссечение |
и среднем сегментах почки, но лока- |
|||||||||||
карбункулов |
почки, |
нефростомия, |
|
|
|
|
|
|||||

60 |
ОПЕРАЦИИ НА ПОЧКАХ |
27. Декапсупяция почки.
а — рассечение фиброзной капсупы; 6 — отслоение фиброзной капсупы почки от ее паренхимы; в — снятие капсулы с почки.
лизоваться в верхнем ее сегменте. Особенно часто это бывает при карбункуле почки. По этой же причине декапсуляция почки, т. е. снятие с нее фиброзной капсулы, также должна быть выполнена на протяжении всех трех почечных сегментов.
Декапсуляция почки при гнойно-деструктивном остром пиелонефрите преследует две цели: уменьшение «напряжения» в почечной ткани, которое возникает вследствие отечности и усиленного кровенаполнения ее под не поддающейся растяжению фиброзной капсулой, и выявление гнойно-деструктивных очагов (апостемы, небольшие карбункулы), которые при осмотре почки с неснятой фиброзной капсулой могут быть не видны, особенно при реактивном воспалении фиброзной капсулы с ее утолщением (острый перинефрит).
При декапсуляции почки производят осторожное рассечение фиброзной капсулы скальпелем в нижнем сегменте почки по выпуклому ее краю (рис. 27, а). Необходимо остерегаться одновременного рассечения почечной ткани под капсулой, что в условиях обильного кровенаполнения воспаленной почки чревато сильным кровотечением. После рассечения фиброзной капсулы на протяжении 2 — 3 см металлическим зажимом типа «москит» с изогнутым
исуженным концом отделяют края капсулы от подлежащей почечной ткани, продвигая зажим под капсулу
ираздвигая одновременно его бранши (рис. 27, б). Отделенный участок капсулы вновь рассекают (ножницами) вдоль длинной оси почки по направлению к верхнему полюсу. После отделения фиброзной капсулы от почечной ткани от нижнего ее полюса до верхнего по «ребру» почки края образовавшихся лоскутов капсулы захватывают зажимами и осторожно снимают, как бы стягивают с почки по направлению к ее
