
Akusherstvo_Savelyeva
.pdfВсе кости таза соединены симфизом, крестцово-подвздошными и крестцовокопчиковыми сочленениями, в которых располагаются хрящевые прослойки.
Различают два отдела таза: большой и малый. Большой таз ограничен с боков крыльями подвздошных костей, а сзади - последними поясничными позвонками. Спереди большой таз не имеет костных стенок.
Хотя большой таз для прохождения плода существенного значения не имеет, по его размерам можно косвенно судить о форме и величине малого таза, который составляет костную основу родового канала.
Классическая система плоскостей малого таза, разработанная основоположниками отечественного акушерства, позволяет получить правильное представление о продвижении предлежащей части плода по родовому каналу.
Полость малого таза - пространство, заключенное между стенками таза и ограниченное сверху и снизу плоскостями входа и выхода таза. Передняя стенка малого таза представлена лобковыми костями с симфизом, заднюю стенку составляют крестец и копчик, боковые стенки -
седалищные кости.
Эта полость имеет форму усеченного цилиндра. Передняя часть, обращенная к лону, почти в три раза меньше задней, обращенной к крестцу. Такая форма полости малого таза обусловливает неодинаковую форму и размеры ее различных отделов, которыми являются воображаемые плоскости, проходящие через опознавательные пункты внутренней поверхности малого таза. В малом тазу различают плоскость входа, плоскость широкой части, плоскость узкой части и плоскость выхода (табл. 5.1).
Таблица 5.1. Плоскости и размеры малого таза
Плоскость таза |
Размеры, см |
|
||
прямой |
поперечный |
косой |
||
|
||||
Плоскость входа |
11 |
13,5 |
12 |
|
Плоскость широкой части |
12,5 |
12,5 |
- |
|
Плоскость узкой части |
11,5 |
10,5 |
- |
|
Плоскость выхода |
9,5-11,5 |
11 |
- |
|
Плоскость входа - граница между большим и малым тазом. Границами плоскости входа в малый таз являются верхневнутренний край лонной дуги, безымянные линии, вершина крестцового мыса. Плоскость входа имеет поперечно-овальную форму. Различают следующие размеры плоскости входа.
Прямой размер - наименьшее расстояние между серединой верхневнутреннего края лонной дуги и наиболее выдающейся точкой мыса крестца. Этот размер называется истинной конъюгатой (conjugata vera) и составляет 11 см. Анатомическая конъюгата, представляющая собой расстояние от середины верхнего края лонного сочленения до той же точки мыса, на 0,2-0,3 см длиннее истинной конъюгаты.
Поперечный размер - расстояние между наиболее отдаленными точками безымянных линий с обеих сторон - составляет 13,5 см. Пересечение поперечного размера и истинной конъюгаты расположено эксцентрично, ближе к мысу.
Различают также косые размеры - правый и левый. Правый косой размер проходит от правого крестцово-подвздошного сочленения до левого подвздошно-лонного бугорка, левый косой размер - от левого крестцово-подвздошного сочленения до правого подвздошно-лонного бугорка. Каждый из косых размеров равен 12 см.
Плоскость широкой части полости малого таза ограничена спереди серединой внутренней поверхности лонной дуги, с боков - серединой гладких пластинок, закрывающих вертлужные впадины, сзади - сочленением между II и III крестцовыми позвонками. Плоскость широкой части имеет форму круга.
Прямой размер широкой части полости малого таза представляет собой расстояние от середины внутренней поверхности лонной дуги до сочленения между II и III крестцовыми позвонками, он составляет 12,5 см.
Поперечный размер соединяет наиболее отдаленные точки вертлужных впадин противоположных сторон и также равен 12,5 см.
Плоскость узкой части полости малого таза проходит спереди через нижний край лонного сочленения, с боковых сторон - через седалищные ости, а сзади - через крестцово-копчиковое сочленение. Плоскость узкой части имеет продольно-овальную форму.
Различают следующие размеры плоскости узкой части малого таза.
Прямой размер - расстояние от нижнего края лонной дуги до крестцово-копчикового сочленения, равен 11,5 см.
Поперечный размер - расстояние между внутренними поверхностями седалищных остей, равен 10,5 см.
Плоскость выхода малого таза состоит из двух плоскостей, которые сходятся под углом по линии, соединяющей седалищные бугры. Эта плоскость проходит спереди через нижний край лонной дуги, с боковых сторон - через внутренние поверхности седалищных бугров, а сзади - через верхушку копчика.
Прямой размер плоскости выхода - расстояние от середины нижнего края лонного сочленения до верхушки копчика - равен 9,5 см. Вследствие подвижности копчика прямой размер выхода может увеличиваться в родах при прохождении головки плода на 1-2 см и достигать 11,5 см.
Поперечный размер плоскости выхода представляет собой расстояние между наиболее отдаленными друг от друга точками внутренних поверхностей седалищных бугров и равен 11 см.
Прямые размеры плоскостей малого таза сходятся в области лонного сочленения, а в области крестца расходятся. Линия, соединяющая середины прямых размеров плоскостей малого таза, называется проводной осью малого таза и представляет собой дугообразную линию, вогнутую спереди и выгнутую сзади (форма рыболовного крючка) (рис. 5.2). У женщины в положении стоя проводная ось таза во входе и в широкой части направлена косо кзади, в узкой части - вниз, в выходе таза - кпереди. Плод проходит по родовому каналу по проводной оси малого таза.

Рис. 5.2. Проводная ось малого таза.1 - симфиз; 2 - крестец; 3 - истинная конъюгата
Немаловажное значение для прохождения плода по родовому каналу имеет угол наклонения таза -пересечение плоскости входа в таз с плоскостью горизонта (рис. 5.3). В зависимости от телосложения беременной угол наклонения таза в положении стоя может колебаться от 45 до 50°. Угол наклонения таза уменьшается при положении женщины на спине с сильно притянутыми к животу бедрами или полусидя, а также на корточках. Угол наклонения таза можно увеличить, если подложить под поясницу валик, что приводит к отклонению лона вниз.
Рис. 5.3. Угол наклонения таза
Различают гинекоидную, андроидную, антропоидную, платипеллоидную формы женского таза (классификация Caldwell и Moloy, 1934) (рис. 5.4).

Рис. 5.4. Типы малого таза.А - гинекоидный; Б - андроидный; В - антропоидный; Г - платипеллоидный
При гинекоидной форме таза, которая встречается почти у 50% женщин, поперечный размер плоскости входа в малый таз равен прямому размеру либо незначительно его превышает. Вход в таз имеет поперечно-овальную или округлую форму. Стенки таза мало изогнуты, позвонки не выступают, лонный угол тупой. Поперечный размер плоскости узкой части полости малого таза равен 10 см и более. Крестцовоседалищная вырезка имеет четкую округлую форму.
При андроидной форме (встречается почти у 30% женщин) плоскость входа в малый таз имеет форму "сердца", полость таза воронкообразная, с суженной плоскостью выхода. При этой форме стенки таза "угловатые", ости седалищных костей значительно выступают, лонный угол острый. Кости утолщены, крестцово-седалищная вырезка суженная, овальная. Кривизна крестцовой впадины, как правило, мало выражена или отсутствует.
При антропоидной форме таза (около 20%) прямой размер плоскости входа значительно больше, чем поперечный. В результате форма плоскости входа в малый таз продольно-овальная, полость таза удлиненная, узкая. Крестцово-седалищная вырезка большая, ости подвздошных костей выступают, лонный угол острый.
Платипеллоидная форма таза встречается очень редко (менее 3% женщин). Платипеллоидный таз неглубокий (уплощен сверху вниз), имеет поперечно-овальную форму входа в малый таз с уменьшением прямых размеров и увеличением поперечных. Крестцовая впадина обычно сильно выражена, крестец отклонен кзади. Лонный угол тупой.
Помимо этих "чистых" форм женского таза, выделяют так называемые "смешанные" (промежуточные) формы, которые встречаются гораздо чаще.
ПЛОД КАК ОБЪЕКТ РОДОВ
Наряду с размерами плоскостей малого таза для правильного понимания механизма родов и соразмерности таза и плода необходимо знать размеры головки и туловища доношенного плода, а также топографические особенности головки плода. При влагалищном исследовании в родах врач должен ориентироваться на определенные опознавательные пункты (швы и роднички).
Череп плода состоит из двух лобных, двух теменных, двух височных костей, затылочной, клиновидной, решетчатой кости.
В акушерской практике имеют значение следующие швы:
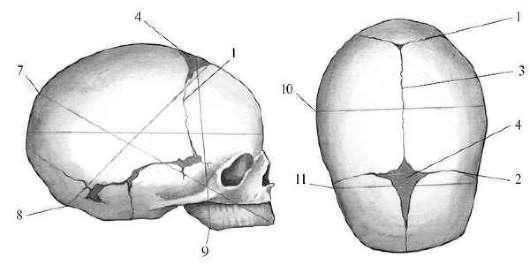
-стреловидный (сагиттальный); соединяет правую и левую теменные кости, спереди переходит в большой (передний) родничок, сзади - в малый (задний);
-лобный шов; соединяет лобные кости (у плода и новорожденного лобные кости еще не сросшиеся между собой);
-венечный шов; соединяет лобные кости с теменными, располагаясь перпендикулярно к стреловидному и лобному швам;
-затылочный (ламбдовидный) шов; соединяет затылочную кость с теменными.
В месте соединения швов располагаются роднички, из которых практическое значение имеют большой и малый.
Большой (передний) родничок располагается в месте соединения сагиттального, лобного и венечного швов. Родничок имеет ромбовидную форму.
Малый (задний) родничок представляет небольшое углубление в месте соединения стреловидного и затылочного швов. Родничок имеет треугольную форму. В отличие от большого малый родничок закрыт фиброзной пластинкой, у зрелого плода он уже выполнен костью.
С акушерской точки зрения очень важно различать при пальпации большой (передний) и малый (задний) роднички. В большом родничке сходятся четыре шва, в малом родничке - три шва, причем стреловидный шов заканчивается в самом малом родничке.
Благодаря швам и родничкам кости черепа у плода могут смещаться и заходить друг за друга. Пластичность головки плода играет важную роль при различных пространственных затруднениях для продвижения в малом тазу.
Наибольшее значение в акушерской практике имеют размеры головки плода: каждому варианту предлежания и моменту механизма родов соответствует определенный размер головки плода, которым она проходит родовые пути (рис. 5.5).
Рис. 5.5. Череп новорожденного.1 - ламбдовидный шов; 2 - венечный шов; 3 - сагиттальный шов; 4 - больший родничок; 5 - малый родничок; 6 - прямой размер; 7 - большой косой размер;8 - малый косой размер; 9 - вертикальный размер; 10 - большой поперечный размер; 11 - малый поперечный размер
Малый косой размер - от подзатылочной ямки до переднего угла большого родничка; равен 9,5 см. Окружность головки, соответствующая этому размеру, наименьшая и составляет 32 см.
Средний косой размер - от подзатылочной ямки до волосистой части лба; равен 10,5 см. Окружность головки по этому размеру равна 33 см.
Большой косой размер - от подбородка до наиболее отдаленной точки затылка; равен 13,5 см. Окружность головки по большому косому размеру -
наибольшая из всех окружностей и составляет 40 см.
Прямой размер - от переносицы до затылочного бугра; равен 12 см. Окружность головки по прямому размеру - 34 см.
Вертикальный размер - от верхушки темени (макушка) до подъязычной кости; равен 9,5 см. Окружность, соответствующая этому размеру, составляет 32 см.
Большой поперечный размер - наибольшее расстояние между теменными буграми - 9,5 см.
Малый поперечный размер - расстояние между наиболее отдаленными точками венечного шва - 8 см.
В акушерстве также принято условное деление головки на большой и малый сегменты.
Большим сегментом головки плода называется ее наибольшая окружность, которой она проходит через плоскости малого таза. В зависимости от разновидности головного предлежания плода наибольшая окружность головки, которой плод проходит через плоскости малого таза, различная. При затылочном предлежании (согнутое положение головки) ее большим сегментом является окружность в плоскости малого косого размера; при передне-голов-ном предлежании (умеренное разгибание головки) - окружность в плоскости прямого размера; при лобном предлежании (выраженное разгибание головки) - в плоскости большого косого размера; при лицевом предлежании (максимальное разгибание головки) - в плоскости вертикального размера.
Малым сегментом головки называется любой диаметр, который меньше большого.
На туловище плода различают следующие размеры:
-поперечный размер плечиков; равен 12 см, по окружности 35 см;
-поперечный размер ягодиц; равен 9-9,5 см, по окружности 27-28 см.
Большое значение для практического акушерства имеет точное знание членорасположения, положения плода в матке, его позиции, вида, предлежания.
Членорасположение плода (habitus) - отношение его конеч-ностей и головки к туловищу. При нормальном членорасположе-нии туловище согнуто, головка наклонена к грудной клетке, ножки согнуты в тазобедренных и коленных суставах и прижаты к животу, ручки скрещены на грудной клетке. Плод имеет форму овоида, длина которого при доношенной беременности составляет в среднем 25-26 см. Широкая часть овоида (тазовый конец плода) располагается в дне матки, узкая часть (затылок) обращена ко входу в малый таз. Движения плода приводят к кратковременному изменению положения конечностей, но не нарушают типичного членорасположения. Нарушение типичного членорасположения (разгибание головки) встречается в 1-2% родов и затрудняет их течение.
Положение плода (situs) - отношение продольной оси плода к продольной оси (длиннику) матки.
Различают следующие положения плода:
-продольное (situs longitudinalis; рис. 5.6) - продольная ось плода (линия, про-ходящая от затылка до ягодиц) и продольная ось матки совпадают;
-поперечное (situs transversus; рис. 5.7, а) - продольная ось плода пере-секает продольную ось матки под углом, близким к прямому;
-косое (situs obliquus) (рис. 5.7, б) - продольная ось плода образует с продольной осью матки острый угол.

Рис. 5.6. Продольное положение плода.А - продольное головное; Б - продольное тазовое
Рис. 5.7. Позиция плода. Поперечное и косое положение плода.А - поперечное положение плода, вторая позиция, передний вид; Б - косое положение плода, первая позиция, задний вид
Отличием косого положения от поперечного является местонахождение одной из крупных частей плода (таз или головка) по отношению к гребням подвздошных костей. При косом положении плода одна из его крупных частей располагается ниже гребня подвздошной кости.
Нормальное продольное положение плода наблюдается в 99,5% всех родов. Поперечное и косое положения считают патологическими, они встречаются в 0,5% родов.
Позиция плода (positio) - отношение спинки плода к правой или левой стороне матки. Различают первую и вторую позиции. При первой позицииспинка плода обращена к левой стороне матки, при второй - к правой (рис. 5.8). Первая позиция встреча-ется чаще, чем вторая, что объяс-няется поворотом матки левой сто-роной кпереди. Спинка плода не только обращена вправо или влево, но и несколько повернута кпереди или кзади, в зависимости от чего разли-чают вид позиции.

Рис. 5.8. Позиция плода. А - первая позиция, передний вид; Б - первая позиция, задний вид
Вид позиции (visus) - от-ношение спинки плода к передней или задней стенке матки. Если спинка обращена кпереди, гово-рят о переднем виде позиции, если кзади -
о заднем виде (см. рис. 5.8).
Предлежание плода (рrаesentatio) - отношение крупной части плода (головки или ягодиц) ко входу в малый таз. Если над входом в таз матери находится головка плода -
предлежание головное (см. рис. 5.6, а), если тазовый конец, то предлежание тазовое
(см. рис. 5.6, б).
При поперечном и косом положениях плода позиция определяется не по спинке, а по головке: головка слева - первая позиция, справа - вторая позиция.
Предлежащей частью (pars praevia) называется наиболее низко расположенная часть плода, которая первой проходит через родовые пути.
Головное предлежание бывает затылочным, переднеголовным, лобным, лицевым. Типичным является затылочное пред-лежание (сгибательный тип). При переднеголовном, лобном и лицевом предлежаниях головка находится в разгибании различной степени.
Тазовое предлежание включает в себя чисто ягодичное (неполное), смешанное ягодично-ножное (полное) и ножное.
ГЛАВА 06. МЕТОДЫ ОБСЛЕДОВАНИЯ В АКУШЕРСТВЕ И ПЕРИНАТОЛОГИИ ОСНОВНЫЕ КЛИНИЧЕСКИЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
Опрос. Первая встреча с беременной, как правило, происходит в поликлинических условиях (женская консультация, перинатальные центры), но бывает и в стационаре. При первом же обращении пациентки врач должен провести опрос с тщательным сбором анамнеза (общего и акушерско-гинекологического), произвести оценку общего состояния, половых органов и при необходимости использовать дополнительные методы обследования. Все полученные сведения заносят в амбулаторную карту беременной или в историю родов в стационаре.
Паспортные данные. Обращают внимание на возраст беременной, особенно первородящей. Осложненное течение беременности и родов чаще наблюдается у "пожилых" (старше 30 лет) и "юных" (до 18 лет) первородящих. Возраст беременной 35 лет и старше требует проведения пренатальной диагностики в связи более высоким риском рождения ребенка с врожденной и наследственной патологией.
Жалобы. Прежде всего выясняют причины, побудившие женщину обратиться за медицинской помощью. Посещение врача в I триместре беременности связано, как правило, с прекращением менструаций и предположением о беременности. Нередко в этот срок беременности пациентки предъявляют жалобы на тошноту, рвоту и другие расстройства самочувствия. При осложненном течении беременности (начавшийся выкидыш, внематочная беременность, сопутствующие гинекологические заболевания)
могут быть кровяные выделения из половых путей. Жалобы на нарушения функций внутренних органов могут быть обусловлены экстрагенитальными заболеваниями (сердечно-сосудистые, заболевания органов дыхания, почек, пищеварительной системы и др.).
К жалобам беременных следует относиться очень внимательно и фиксировать их в медицинском документе.
Условия труда и быта. Тщательно выясняют профессиональные, бытовые и экологические вредные факторы, которые могут негативно сказываться на течении беременности и развитии плода (проживание в экологически неблагоприятных регионах, тяжелый физический труд, работа, связанная с вибрацией, химическими веществами, компьютером, длительными статическими нагрузками и др.). Обязательно следует задать вопросы по поводу курения (включая пассивное), алкоголизма, наркомании.
Наследственность и перенесенные заболевания. Выясняют, не было ли в семье беременной и/или ее мужа многоплодия, наследственных заболеваний (психических заболеваний, болезней крови, нарушений обмена веществ), а также врожденных и наследственных аномалий развития у ближайших родственников.
Следует получить сведения и обо всех ранее перенесенных заболеваниях, начиная с детского возраста. Так, например, перенесенный в детстве рахит может быть причиной деформации таза, которая осложнит течение ролов. Косвенными признаками перенесенного рахита являются позднее прорезывание зубов и начало ходьбы, деформации скелета и др. Полиомиелит, туберкулез в детстве также могут приводить к нарушениям строения таза. Корь, краснуха, ревматизм, тонзиллит, рецидивирующие ангины и другие инфекционные заболевания нередко приводят к отставанию девочек в физическом и половом развитии. Дифтерия вульвы и влагалища может сопровождаться образованием рубцовых сужений.
Выясняют также перенесенные в зрелом возрасте неинфекционные и инфекционные заболевания. Заболевания сердечно-сосудистой системы, печени, легких, почек и других органов могут осложнить течение беременности и родов, а беременность и роды могут в свою очередь обострять хронические заболевания или становиться причиной рецидивов.
Если в анамнезе были оперативные вмешательства, то о них лучше получить медицинские документы с рекомендациями специалистов о тактике ведения настоящей беременности и родов. Большое значение имеют сведения о перенесенных травмах (черепа, таза, позвоночника и др.).
Менструальная функция. Выясняют, в каком возрасте появилась первая менструация (менархе), через какой промежуток времени установились регулярные менструации; длительность менструального цикла, продолжительность менструаций, количество теряемой крови, болезненность; изменился ли характер менструации после начала половой жизни, родов, абортов; первый день последней менструации.
Половая функция. Собирают сведения о начале половой жизни, выясняют, какой брак по счету, нет ли болей и кровяных выделений при половых сношениях, какие методы контрацепции применялись до беременности, а также интервал от начала регулярной половой жизни до наступления беременности. Отсутствие беременности в течение 1 года регулярной половой жизни без применения противозачаточных средств может указывать на бесплодие и свидетельствовать о тех или иных нарушениях репродуктивной системы.
Необходимы также сведения о муже (партнере) беременной: состояние его здоровья, возраст, профессия, курение, алкоголизм, наркомания.
Гинекологический анамнез. Необходимо получить информацию о перенесенных гинекологических заболеваниях, которые могут отразиться на течении беременности,
родов и послеродового периода (миома матки, опухоли и опухолевидные образования яичников, заболевания шейки матки и др.). Особое внимание следует обращать на перенесенные оперативные вмешательства на половых органах, в первую очередь на матке, приводящие к формированию рубца (миомэктомия). Необходима выписка из лечебного учреждения с детальным описанием проведенной операции. Например, при миомэктомии необходимо получить сведения о доступе оперативного вмешательства (лапаротомический или лапароскопический), со вскрытием или без вскрытия полости матки и т.д.
Выясняют жалобы беременной на патологические выделения из половых путей (обильные, гнойные, слизистые, кровяные и т.д.), что может указывать на гинекологическое заболевание.
Важно получить сведения о перенесенных заболеваниях, передающихся половым путем (ВИЧ-инфекция, сифилис, гонорея, хламидиоз и др.).
Акушерский анамнез. В первую очередь необходимо уточнить, какой по счету является настоящая беременность (первая, повторная) и какие по счету предстоят роды.
В зарубежной литературе различают следующие понятия.
-Nulligravida - женщина, не беременная в настоящее время и не имеющая беременности в анамнезе.
-Gravida - женщина, беременная в настоящее время или имевшая беременности раньше, вне зависимости от их исхода. При первой беременности женщина считается первобеременной (primigravida), а при следующих беременностях - повторнобеременной (multigravida).
-Nullipara - женщина, никогда не имевшая беременности, достигшей срока жизнеспособного плода; ранее у нее могли быть или не быть беременности, закончившиеся абортом в более ранние сроки.
-Primipara - женщина, доносившая одну беременность (одноили многоплодную) до срока рождения жизнеспособного плода.
-Multipara - женщина, имеющая в анамнезе несколько беременностей, доношенных до срока жизнеспособного плода (22 нед беременности, масса плода 500 г, рост 32-34 см).
Отмечают число искусственных или самопроизвольных абортов (выкидышей). Если аборты были, то на каком сроке беременности, не сопровождались ли осложнениями (эндометрит, воспалительные заболевания матки, перфорация матки и др.). По возможности уточняют причину самопроизвольного аборта. Аборты, предшествующие беременности, могут приводить к невынашиванию, патологическому течению родов.
У повторнородящих получают подробные сведения о том, как протекали предыдущие беременности и роды. Если были осложнения беременности (гестоз, невынашивание и т.д.), то об этом нужны подробные сведения, так как они имеют значение в прогнозировании течения и исхода настоящей беременности и предстоящих родов. Выясняют, были ли роды своевременными, преждевременными или запоздалыми, самопроизвольными или оперативными (кесарево сечение, акушерские щипцы, вакуумэкстракция плода).
При родоразрешении путем кесарева сечения следует по возможности уточнить показания к нему, было ли оно произведено в плановом или экстренном порядке, как протекал послеоперационный период, на какие сутки после операции пациентка была выписана.
Особое внимание при сборе акушерского анамнеза следует уделить состоянию ребенка при рождении (масса, длина, оценка по шкале Апгар, выписан ли ребенок из родильного дома домой или переведен на 2-й этап выхаживания и в связи с чем), а
