
- •Теоретическая часть.
- •Механизмы интеграции обмена углеводов, липидов и белков
- •Теоретическая часть.
- •Механизмы интеграции обмена углеводов, липидов и белков
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •Раздел VII. Биохимия крови, почек и печени.
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •1. Определение pH мочи.
- •2. Определение содержания глюкозы в моче.
- •3. Определение содержания билирубина в моче.
- •4. Определение уробилиногена в моче.
- •5. Определение содержания белка в моче.
- •6. Определение содержания кетоновых тел в моче.
- •7. Определение содержания нитритов в моче.
- •8. Определение содержания эритроцитов в моче.
- •9. Определение содержания лейкоцитов в моче.
- •10. Определение плотности мочи.
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •Раздел VIII биохимия нервной, мышечной и соединительной ткани; миокарда и легких занятие 33 тема: Биохимия мышечной ткани и миокарда.
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •Занятие 34 тема: Биохимия нервной системы.
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •Теоретическая часть.
- •Решение задач и проведение контроля конечного уровня
- •Раздел VII. Биохимия крови, почек и печени. 15
- •Раздел VIII биохимия нервной, мышечной и соединительной ткани; миокарда и легких 41
1. Определение pH мочи.
Принцип метода: Реагентная зона содержит 2 индикатора кислотности, которые способны изменять свою окраску при определенной pH среды: 0,2% метилового красного; 2,8% бромтимолового синего и 97% нереактивных элементов. Диапазон чувствительности лежит в пределах pH = 5,0 - 8,5.
М етиловый
красный - основной индикатор (интервал
pH перехода окраски красной (более кислая
среда) в желтую (более основная среда)
4,2 - 6,3):
етиловый
красный - основной индикатор (интервал
pH перехода окраски красной (более кислая
среда) в желтую (более основная среда)
4,2 - 6,3):
Бромтимоловый голубой - кислый индикатор (интервал pH перехода окраски желтой (более кислая среда) в синюю (более основная среда) 6,0 - 7,6):
К
Синий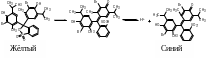 линико-диагностическое
значение: В норме кислотность мочи
зависит от пищи. При обычной диете она
имеет слабокислую реакцию (pH = 5 - 7). Это
обусловлено тем, что в процессе обмена
образуются преимущественно кислые
вещества, удаление которых (а именно
нелетучих кислот) происходит через
почки. Причем для сохранения щелочного
резерва плазмы крови (NaHCO3) в
основном выделяются эпителием канальцев
более кислые соли (NaH2PO4,
KH2PO4, NH4Cl и т.п.) и кислоты
(H2CO3, молочная, ацетоуксусная,
-гидроксимасляная).
Обычно за сутки с мочой выделяется от
40 до 75 мэкв кислот. При преобладании в
рационе мясной пищи реакция мочи
сдвигается в кислую сторону, при
преобладании растительной (овощная
диета) или приема соды, щелочных
минеральных вод - в щелочную. В щелочной
моче преобладают Na2HPO4,K2HPO4,
NaHCO3, KHCO3.
линико-диагностическое
значение: В норме кислотность мочи
зависит от пищи. При обычной диете она
имеет слабокислую реакцию (pH = 5 - 7). Это
обусловлено тем, что в процессе обмена
образуются преимущественно кислые
вещества, удаление которых (а именно
нелетучих кислот) происходит через
почки. Причем для сохранения щелочного
резерва плазмы крови (NaHCO3) в
основном выделяются эпителием канальцев
более кислые соли (NaH2PO4,
KH2PO4, NH4Cl и т.п.) и кислоты
(H2CO3, молочная, ацетоуксусная,
-гидроксимасляная).
Обычно за сутки с мочой выделяется от
40 до 75 мэкв кислот. При преобладании в
рационе мясной пищи реакция мочи
сдвигается в кислую сторону, при
преобладании растительной (овощная
диета) или приема соды, щелочных
минеральных вод - в щелочную. В щелочной
моче преобладают Na2HPO4,K2HPO4,
NaHCO3, KHCO3.
Реакция мочи изменяется при патологических состояниях. Кислая моча отмечается при голодании, сахарном диабете (в основном за счет кетоацидоза), лихорадочных состояниях, подагре (гиперурикурия). Щелочная моча бывает при рвоте (потеря Н+ с содержимым желудка), приеме некоторых препаратов (питьевая сода и т.п.), воспалении мочевого пузыря (цистит), пиелит, что связано с повышением уреазной активности патологической микрофлоры:
карбамидамидогидролаза
|
СО2 + 2NН3 |
||
мочевина |
(уреаза), КФ 3.5.1.5 |
защелачивание мочи |
|
2. Определение содержания глюкозы в моче.
П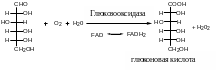 ринцип
метода: глюкоза в присутствии
фермента глюкозооксидазы (КФ 1.1.3.4.)
окисляется кислородом воздуха с
образованием перекиси водорода:
ринцип
метода: глюкоза в присутствии
фермента глюкозооксидазы (КФ 1.1.3.4.)
окисляется кислородом воздуха с
образованием перекиси водорода:
П
пероксидаза
2
коричневый
Состав реагентной зоны: глюкозооксидаза 2,2%; пероксидаза хрена 1,0% (сопряженные ферментные системы); 8,1% иодида калия (хромоген); 69,8% буфер (для создания оптимума pH действия ферментов); 18,9% - нереактивные элементы. Границы чувствительности, т. е. минимально определяемая концентрация 75 - 125 мг/дл (4 - 7 ммоль/л). Физиологические концентрации не учитываются - проба отрицательна. Положительна при концентрации глюкозы в моче выше 5,5 ммоль/л. Цвет реагентной зоны изменяется от зеленого до коричневого. Диапазон чувствительности: 5,5 - больше или равен 111 ммоль/л (1 - больше или равно 20 г/л).
Примечание: При высокой концентрации в моче глюкозы окрашивание реагентной зоны может быть неравномерным; в этом случае оценку следует проводить по наиболее темному тону. Чувствительность реакции снижается при увеличении удельного веса мочи и может зависеть от колебания температуры. Высокая концентрация аскорбиновой кислоты (и других восстанавливающих веществ) и/или кетоновых тел при низкой концентрации глюкозы может привести к неправильному (ложноотрицательному) результату, а присутствие производных фенолфталеина и сульфофталеина - к ложноположительному.
Клинико-диагностическое значение: В моче здорового человека глюкоза присутствует в виде следов (не более 0,4 г/л) и не определяется обычными химическими реакциями, так как она практически полностью реабсорбируется в проксимальных канальцах нефронов. В этом процессе принимают участие ферменты Е1 гексокиназа (глюкокиназа) и E2 щелочная фосфатаза:
П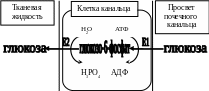 овышение
концентрации глюкозы в моче - глюкозурия.
Различают 2 группы глюкозурий
овышение
концентрации глюкозы в моче - глюкозурия.
Различают 2 группы глюкозурий
гипергликемические и
нормогликемические.
В случае гипергликемических глюкозурий увеличение содержания глюкозы моче связано с повышением ее концентрации в плазме крови. Почечный порог для глюкозы составляет приблизительно 9,9 ммоль/л. Среди гипергликемических глюкозурий выделяют физиологические и патологические.
Физиологические:
Алиментарная - при приеме пищи, богатой углеводами.
Эмоциональная - при психоэмоциональном напряжении (связана в основном с повышенной стимуляцией адреналином мобилизации гликогена печени, а также с инициацией кортикостероидами процессов глюконеогенеза).
При воздействии некоторых лекарственных препаратов: преднизолона, кофеина (повышение концентрации внутриклеточной цАМФ приводит к активации каскадного механизма мобилизации гликогена).
Патологические:
Нарушения эндокринной регуляции углеводного обмена - сахарный диабет, синдром Иценко-Кушинга (увеличение концентрации глюкокортикоидов и, как следствие, усиление глюконеогенеза - стероидный диабет), акромегалия (интенсификация контринсулярных эффектов соматотропного гормона), феохромоцитома (избыточная продукция катехоламинов), тиреотоксикоз (гиперфункция тиреоидных гормонов).
Поражения центральной нервной системы - инсульты, травмы, опухоли головного мозга, энцефалиты.
Недостаточность продукции инсулина поджелудочной железой (опухоль, операция, панкреатит).
Болезни печени - гепатиты, цирроз, гемохроматоз.
Заболевания сердечно-сосудистой системы - гипертонический криз, инфаркт миокарда.
Интоксикации - воспаление легких, инфекции, диспепсии новорожденных, ожоги, отморожения, наркоз, лечение глюкокортикоидами и адренокортикотропином.
Нормогликемическая глюкозурия связана в основном с нарушением реабсорбции глюкозы в почечных канальцах.
Причины:
Интоксикации ртутью, угарным газом, стрихнином, хлороформом, эфиром, морфином, флоридзином, кодеином, снотворными препаратами (например, барбитуратами), алкоголем (в последних случаях эффект связан с гипервосстановленностью пиридиновых коферментов).
Гломерулонефрит, хронический пилонефрит, нефросклероз, диабетический гломерулосклероз, врожденные тубулопатии (синдром Фанкони); беременность; почечный диабет (наследственная патология, связанная с генетически обусловленным изменением активности ферментов реабсорбции глюкозы в почечных канальцах).
Патологические процессы самой почечной ткани - хронический нефрит с проявлением нефротического синдрома при острой почечной недостаточности, вторичный почечный диабет.

 СО(NН2)2
+ Н2О
СО(NН2)2
+ Н2О