
Стоматология детского возраста - Персин9 / Раздел 12. Опухоли и опухолеподобные образования мягких тканей и костей лица / 12.2.3. Сосудистые новообразования челюстно-лицевой области
.doc12.2.3. Сосудистые новообразования челюстно-лицевой области
Сосудистые новообразования мягких тканей полости рта, лица и шеи у детей относятся к наиболее распространенным формам доброкачественных новообразований дизонтогенетического происхождения. Проявляясь чаще всего с рождения или на первом году жизни, они поражают ЧЛО и ее сложные анатомические образования: нос, губы, щеки, околоушно-жевательную область, язык, слизистую оболочку полости рта.
На основании проведенных электронно-микроскопических и морфологических исследований Н.П. Лебкова и НА. Кодрян (1977) доказали, что гемангиомы у детей развиваются за счет пролиферации сосудистого эндотелия, что подтверждается наличием митотически делящихся клеток опухоли. В других видах сосудистого образования рост не отмечается, т.е. они являются признаком порока развития сосудов и должны быть отнесены к ангиодисплазиям. J.B. Mulliken и J. Glowacki (1982) также доказали in vitro различия между гемангиомами и ангиодисплазиями. Эндотелий капилляров, изъятых из гемангиомы, образует в клеточной культуре активно растущие капиллярные структуры; эндотелий капилляров ангиодисплазий плохо растет в культуре тканей и не формирует сосудов.
На основании особенностей клинического течения в сочетании с представленными морфологическими характеристиками сосудистые новообразования можно разделить на две группы: гемангиомы — истинные опухоли и ангиодисплазии — пороки развития. Такое деление имеет большое значение в выборе методов обследования, лечения и прогнозирования исходов в растущем организме.
Гемангиома — доброкачественная опухоль, паренхима которой состоит из эндотелия сосудов. Опухоль характеризуется пролиферацией клеточной массы независимо от роста ребенка, кровоснабжается из артериального русла, иногда склонна к ауторегрессии. Наиболее часто поражает кожу и подкожную жировую клетчатку, реже паренхиматозные органы, и крайне редко костную ткань.
|
Группировка сосудистых новообразований ЧЛО |
||
|
Гемангиомы |
Ангиодисплазии |
|
|
Простые капиллярные и клеточные |
Капиллярные |
|
|
Кавернозные |
Венозные |
|
|
Комбинированные (капиллярно-кавернозные) |
Артериовенозные коммуникации |
|
|
Смешанные (ангиофибромы, ангиолипомы, ангиолейомиомы) |
|
|
Г емангиома
наблюдается в 47,5 % случаев опухолей кожи
и мягких тканей. Поражения ЧЛО составляют
78,8 % [Колесов А.А., 1987]. Эта опухоль очень
часто (90 % случаев) проявляется при
рождении ребенка и редко (10 %) — в первые
недели и месяцы жизни.
емангиома
наблюдается в 47,5 % случаев опухолей кожи
и мягких тканей. Поражения ЧЛО составляют
78,8 % [Колесов А.А., 1987]. Эта опухоль очень
часто (90 % случаев) проявляется при
рождении ребенка и редко (10 %) — в первые
недели и месяцы жизни.
В ЧЛО различают следующие виды гемангиом: простые (капиллярные и клеточные), кавернозные, комбинированные (капиллярно-кавернозные) и смешанные.
Рис. 12.6. Капиллярная гемангиома височной области и верхней губы.
Из всех встречающихся гемангиом около половины относятся к клеточным и капиллярным, залегающим в неглубоких слоях кожи и подкожного жирового слоя.
Клиническая картина. Деление гемангиом на клеточные и капиллярные по клинической картине условно. По гистологической картине они отличаются (рис. 12.6).
Клеточная гемангиома представляет собой наиболее незрелую и примитивную по своему гистологическому строению форму этой опухоли, состоящую из ангиобластных клеток, которые закладываются в течение эмбрионального периода. Это весьма агрессивная и инвазивная опухоль. По размерам она меньше, чем капиллярная, мягкой консистенции, ярко-красной окраски, встречается при рождении ребенка.
К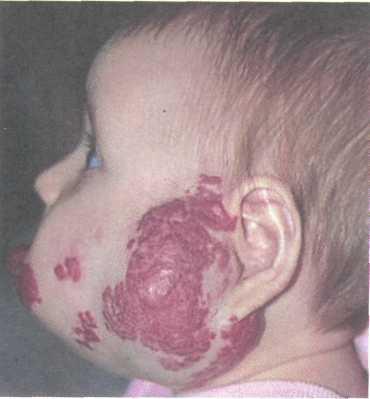 апиллярная
гемангиома развивается
в первые дни или недели жизни. Она
обычно располагается на коже, слизистых
оболочках и в жировом слое, имеет
различные размеры. В первые дни после
рождения, как правило, появляется
маленькая припухлость бледно-розовой
окраски, со 2-го месяца и до 16— 20 мес
происходит ее увеличение. Рост этой
опухоли на голове, лице и шее может быть
бурным.
апиллярная
гемангиома развивается
в первые дни или недели жизни. Она
обычно располагается на коже, слизистых
оболочках и в жировом слое, имеет
различные размеры. В первые дни после
рождения, как правило, появляется
маленькая припухлость бледно-розовой
окраски, со 2-го месяца и до 16— 20 мес
происходит ее увеличение. Рост этой
опухоли на голове, лице и шее может быть
бурным.
Рис. 12.7. Капиллярно-кавернозная гемангиома околоушно-жевательной области.
Возможен также процесс спонтанной регрессии клинического развития капиллярной гемангиомы (это наблюдается в первые 4—5 лет жизни). В этих случаях определяется заметное изменение опухоли: в центре — побледнение или изъязвление, по периферии — окраска становится яркой, затем происходят разграничение основной массы опухоли с окружающими тканями, ее побледнение, появляется дряблость. В последующие годы гемангиома исчезает, оставляя участки измененной атрофической кожи с постепенным переходом к нормальной структуре.
Спонтанная регрессия наблюдается не более чем у 5—6,5 % детей и полагаться на возможность спонтанного излечения нецелесообразно.
Кавернозная гемангиома состоит преимущественно из зрелых сосудов и синусоидальных кровяных областей. Этот вид гемангиом характеризуется агрессивным бурным ростом в первые недели жизни, завершающимся к первому году жизни. Кавернозные гемангиомы не регрессируют.
Клинически кавернозная гемангиома с первых же дней своего развития представляет собой мягкую, многодольчатую опухоль яркого цвета. Она может локализоваться на коже, в подкожной жировой клетчатке, наиболее часто располагается в зонах массивного кровопритока — в области головы, лица и шеи.
Комбинированная (капиллярно-кавернозная) гемангиома состоит из незрелых капиллярных элементов, дающих рост гемангиомы, и кавернозных пространств, ограниченных зрелыми эндотелиальными клетками (рис. 12.7). Эта форма гемангиомы при локализации ее в области лица и шеи может быть вариантом развития капиллярной гемангиомы. При выраженном росте капиллярной гемангиомы иногда возникает ее кавернозная часть, которая усиливает рост опухоли.
Осложнения встречаются при всех формах гемангиом. Наиболее часто наблюдаются изъязвления, кровотечения, инфицирование, нарушение жизненно важных функций. Изъязвления, как правило, отмечаются при быстром росте гемангиомы. Часто изъязвления сопровождаются кровотечением и инфицированием, что значительно ухудшает состояние ребенка и затрудняет лечение.
Спонтанные кровотечения возникают при изъязвлении гемангиомы или ее травме, наиболее часто при кавернозных гемангиомах.
Особенно неблагоприятны осложнения гемангиом, локализующихся на лице и шее, из-за возможного возникновения функциональных и косметических нарушений.
А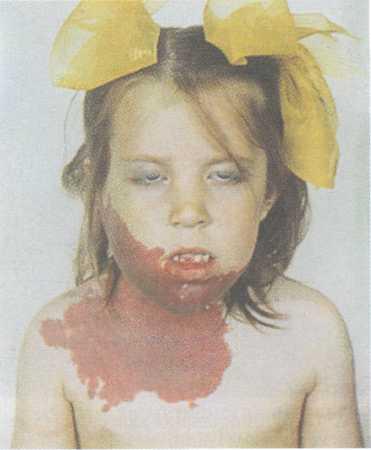 нгиодисплазии
—
это сосудистые образования, состоящие
из сосудов разного калибра, эндотелий
которых не склонен к пролиферации.
Они бывают капиллярными, артериальными,
венозными и комбинированными.
Клиническая картина зависит от уровня
поражения сосудистого русла.
нгиодисплазии
—
это сосудистые образования, состоящие
из сосудов разного калибра, эндотелий
которых не склонен к пролиферации.
Они бывают капиллярными, артериальными,
венозными и комбинированными.
Клиническая картина зависит от уровня
поражения сосудистого русла.
При капиллярных дисплазиях наблюдается образование мягкоэластичной консистенции, бледно-розового или багрово-синюшного цвета, не выступающее над уровнем кожи и бледнеющее при сдавливании (рис. 12.8).
Рис. 12.8. Обширная капиллярная ангиодисплазия, синдром Штурге—Вебера.
О сновным
отличием ангиодисплазии от опухоли
является отсутствие пролиферативной
активности, наличие сохранившихся
эмбриональных сосудов. Причиной
прогрессирования порока служит
гемодинамическая перестройка, нередко
обусловленная регионарной гипертензией,
влияющей на окружающие ткани, в том
числе на костные структуры с образованием
внутри-костных полостей.
сновным
отличием ангиодисплазии от опухоли
является отсутствие пролиферативной
активности, наличие сохранившихся
эмбриональных сосудов. Причиной
прогрессирования порока служит
гемодинамическая перестройка, нередко
обусловленная регионарной гипертензией,
влияющей на окружающие ткани, в том
числе на костные структуры с образованием
внутри-костных полостей.
Рис. 12.9. Эхо- и допплерограммы гемангиомы.
Диагностика. Установить диагноз гемангиомы в большинстве случаев несложно, однако провести дифференциальную диагностику с врожденными ангиодисплазиями трудно. В ряде случаев необходимо применение дополнительных методов исследования, включая ангиографию.
К информативным неинвазивным методам диагностики при гемангиомах и врожденных ангиодисплазиях относятся УЗИ, основанное на эффекте Допплера, МРТ, КТ (при поражении челюстных костей), к инвазивным — пункция с последующим морфологическим исследованием и ангиография.
М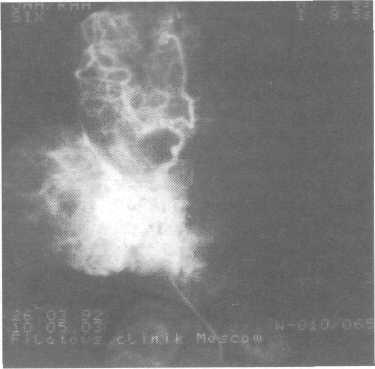 ногообразие
форм проявления гемангиом в ЧЛО
предопределяет комбинацию клинических,
инструментальных и других методов
исследования ребенка. При клиническом
исследовании может быть установлен
симптом «наливания», изменение цвета
при перемене положения, аускультативно
может быть выявлена пульсация и др.
ногообразие
форм проявления гемангиом в ЧЛО
предопределяет комбинацию клинических,
инструментальных и других методов
исследования ребенка. При клиническом
исследовании может быть установлен
симптом «наливания», изменение цвета
при перемене положения, аускультативно
может быть выявлена пульсация и др.
Рис. 12.10. Ангиограмма гемангиомы околоушно-жевательной области.
Сочетание УЗИ с допплерографией является высокоинформативным диагностическим методом при изучении индивидуальных свойств сосудистых новообразовании ЧЛО у детей. Этот комплексный метод позволяет определить объем новообразования, его структуру, анатомо-топографические взаимоотношения с окружающими тканями, гемодинамику и архитектонику сосудистой сети (рис. 12.9).
При ангиографическом исследовании обширных гемангиом выявляются 3 типичных признака: 1) четкая ограниченность гемангиомы; 2) паренхиматозная фаза (наличие тканевых участков, имеющих дольчатое строение); 3) кровоснабжение опухоли по периферическому или осевому типу, т.е. разветвление сосудов, питающих гемангиому.
А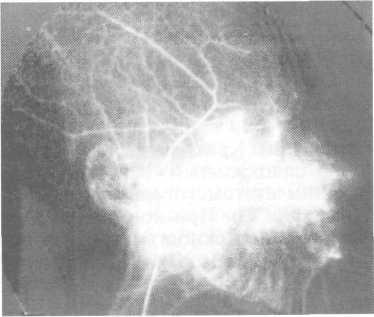 нгиография,
как и УЗИ, позволяет обнаружить
сосудистый характер заболевания,
выявить точную локализацию поражения,
особенности гемодинамики (рис. 12.10).
При ангиографии венозных дисплазий
определяется образование без четких
границ, представленное венозными
сосудами разного калибра с участками
сужения и расширения в виде флебоэктазий,
что при дифференциальной диагностике
врожденных гемангиом и ангиодисплазий
имеет решающее значение (рис. 12.11).
нгиография,
как и УЗИ, позволяет обнаружить
сосудистый характер заболевания,
выявить точную локализацию поражения,
особенности гемодинамики (рис. 12.10).
При ангиографии венозных дисплазий
определяется образование без четких
границ, представленное венозными
сосудами разного калибра с участками
сужения и расширения в виде флебоэктазий,
что при дифференциальной диагностике
врожденных гемангиом и ангиодисплазий
имеет решающее значение (рис. 12.11).
Рис. 12.11. Ангиограмма при венозной дисплазии щечной области.
Лечение. Показания к выбору того или иного метода лечения зависят от вида опухоли, ее размера и локализации, возраста ребенка и его общего состояния, темпа роста опухоли, осложнений и функциональных расстройств, которые возникают в результате ее роста.
Лечение гемангиом может быть оперативным и консервативным.
Хирургическое лечение показано в тех случаях, когда можно удалить опухоль целиком в пределах здоровых тканей без косметического ущерба. При расположении гемангиом на лице (нос, околоушная область) это не всегда удается.
Склерозирующую терапию по методике полной одномоментной инфильтрации сосудистого новообразования 70 % спиртом целесообразно применять у детей только при небольших кавернозных гемангиомах и венозных дисплазиях, локализующихся в области слизистой оболочки полости рта, губ, языка и околоушно-жевательной области. Этот метод основан на том, что после введения препарата возникает асептическое воспаление вследствие химического ожога тканей сосудистого образования с последующим рубцеванием. Спирт вводят непосредственно в полость сосудистого образования до появления плотного инфильтрата. После введения спирта в патологический очаг возможны формирование участков некроза тканей опухоли, повышение температуры тела, аллергическая реакция (в виде крапивницы), в отдельных случаях алкогольное возбуждение, поэтому склерозирующую терапию спиртом у детей следует проводить с осторожностью. У детей первого и второго года жизни дозу склерозирующего раствора определяют в соответствии с массой тела и возрастом. Следует подчеркнуть, что при скорости кровотока в сосудистых новообразованиях более 10 см/с проведение склерозирующей терапии 70 % спиртом малоэффективно.
Изучение отдаленных результатов склеротерапии показало, что в большинстве случаев удается добиться полного излечения небольших гемангиом с хорошим косметическим эффектом.
Недостатки склерозирующей терапии: выраженная болезненность манипуляции, длительность лечения, частое возникновение некрозов с последующим образованием грубых рубцов.
Криодеструкция (локальное замораживание) эффективна преимущественно при капиллярных формах гемангиом. Криодеструкцию проводят специальным аппликатором жидким азотом (температура кипения — 196 °С). При контакте аппликатора с поверхностью гемангиомы происходит замораживание тканей опухоли при экспозиции от 30 с до 1 мин. В этом случае наблюдается кристаллизация воды, составляющей 90 % массы живых организмов, что приводит к гибели тканей. Таким образом, достигается излечение гемангиом небольшого размера и при низкой скорости кровотока.
Электрокоагуляцию как самостоятельный метод применяют в основном для лечения мелких капиллярных гемангиом (телеангиэктазий) кожи и красной каймы губ. При помощи этого метода достигают радикализма в лечении и благоприятного косметического результата.
Гормонотерапия является одним из «молодых» методов лечения гемангиом сложной анатомической локализации. Впервые применение преднизолона описал Е.А. Meecks (1955) при синдроме Казабаха-Меритта. Использование этого препарата было необходимо для увеличения числа тромбоцитов и повышения свертываемости крови у больных детей. Установлено, что в стабильных гемангиомах число тучных клеток в 3 раза больше, чем в неизмененной коже, а применение преднизолона препятствует их синтезу. При этом определяется уменьшение гемангиомы в размере.
Преднизолон дают по схеме из расчета 2—4 мг/кг массы тела ребенка (не более 40 мг в сутки) 24— 28 дней — через день в 6 и 9 ч утра, что совпадает со временем естественного выброса гормонов коры надпочечников. Этот препарат останавливает рост гемангиом и вызывает склерозирование ангиоматозных тканей. При возобновлении роста опухоли через 1,5—2 мес после первого курса проводят повторный курс гормональной терапии.
При лечении гемангиом ЧЛО преднизолоном положительный эффект отмечается у 30—40 % больных. Лечение стероидами ведет к длительному иммунологическому компромиссу, увеличению частоты заболеваний дыхательных путей. Расширение границ гормональной терапии не всегда оправдано.
Не утратила своего значения при гемангиомах лучевая терапия: усовершенствование методики облучения, мелкое фракционное облучение, использование мягкого рентгеновского излучения явились важными этапами в эволюции данного метода.
При лечении обширных гемангиом лица (особенно в области век) низковольтная рентгенотерапия является методом выбора. При ней достигаются наилучшие результаты в косметическом плане. Однако применение подобных методов лечения у детей должно быть строго дозировано, так как постоянно существует опасность развития лучевой болезни, нарушения роста скелета, возникновения атрофических изменений кожи, эндокринных нарушений, лучевых катаракт, рака кожи.
Рентгеноэндоваскулярная окклюзия (эмболизация). В результате развития рентгеноэндоваскулярной хирургии в лечении сосудистых новообразований ЧЛО у детей метод эмболизации занял прочное место. Этот метод заключается во введении эмболизирующего вещества в просвет сосуда, питающего новообразование, с целью его обтурирования. За счет снижения притока крови сосудистое новообразование значительно уменьшается, что позволяет использовать склерозирующую терапию, криотерапию с более высоким эффектом. В качестве эмболизирующих веществ применяют различные препараты: гемостатическую губку, тефлон, гидрогель и др.
Массивная кровопотеря и повреждение лицевого нерва являлись частыми осложнениями при ранее проводимых оперативных вмешательствах. Рентгеноэндоваскулярная окклюзия — весьма перспективный метод лечения гемангиом, так как позволяет избежать опасных осложнений. Этот метод применяют в специализированных ангиографических центрах, где есть соответствующее оборудование и подготовленные специалисты по рентгеноангиохирургии.
Локальная гипертермия СВЧ электромагнитного поля (ЭМП). Влияние сверхвысокочастотного ЭМП на биоткани основано на том, что полярные молекулы воды приходят в возбужденное состояние, при этом возникают резонансные явления и происходит разрыв внутримолекулярных связей. Это дестабилизирует структуру воды, делает ее подвижной и чувствительной к различным влияниям. Увеличение продолжительности действия СВЧ-поля вызывает лиофилизацию клеточных структур, что в свою очередь влияет на подавление синтеза опухолевых белков и, следовательно, способствует гибели патологической ткани.
Методика выполнения локальной гипертермии СВЧ ЭМП состоит в следующем: под наркозом под нижнюю границу опухоли вводят температурный датчик, цифровое табло которого находится в одном блоке с аппаратом «Яхта-3». Частота СВЧ-поля 915 МГц, длина волны 33 см. Излучатель, превышающий по площади гемангиому, присоединяют к аппарату и системе охлаждения поверхности кожи, затем плавно включают мощность СВЧ до стабилизации температуры в опухоли в пределах 43—44 °С в течение 5—6 мин, затем мощность снижают и через 10 мин излучатель отключают, но он остается на коже до выравнивания температуры.
Д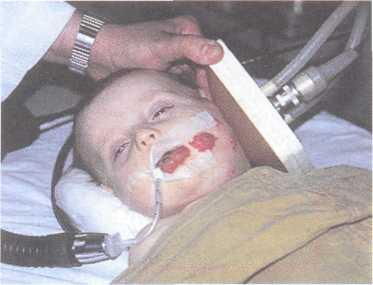 ля
успешного лечения крупных и обширных
гемангиом ЧЛО у детей метод локальной
гипертермии СВЧ ЭМП может использоваться
самостоятельно и в сочетании с
рентгеноэндоваскулярной окклюзией.
Самостоятельно он может быть применен
при гемангиоме объемом не более 100
см3
и скорости кровотока не выше 10—15 м/с.
Выполнение метода при гемангиоме,
объем которой более 100 см3
и скорость кровотока выше 10—15 м/с,
требует проведения рентгенангиоокклюзии
с целью снижения скорости кровотока в
опухоли, что повышает эффективность
СВЧ ЭМП (рис. 12.12).
ля
успешного лечения крупных и обширных
гемангиом ЧЛО у детей метод локальной
гипертермии СВЧ ЭМП может использоваться
самостоятельно и в сочетании с
рентгеноэндоваскулярной окклюзией.
Самостоятельно он может быть применен
при гемангиоме объемом не более 100
см3
и скорости кровотока не выше 10—15 м/с.
Выполнение метода при гемангиоме,
объем которой более 100 см3
и скорость кровотока выше 10—15 м/с,
требует проведения рентгенангиоокклюзии
с целью снижения скорости кровотока в
опухоли, что повышает эффективность
СВЧ ЭМП (рис. 12.12).
Рис. 12.12. Локальная СВЧ ЭМП — гипертермия капиллярно-кавернозной гемангиомы околоушно-жевательной области.
Основные этапы диагностики и лечения сосудистых новообразований — гемангиом и ангиодисплазий — представлены в табл. 12.1.
А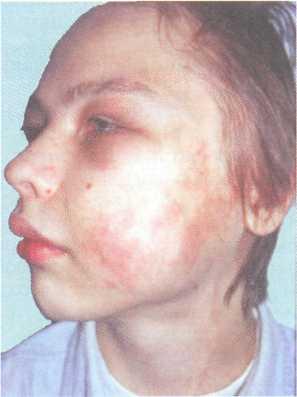 ртериовенозные
коммуникации (свищи) с локализацией в
мягких тканях и челюстных костях
(костные формы гемангиом). Артериовенозные
коммуникации (АВК) с локализацией в
области верхней или нижней челюстей —
это сосудистые пороки, встречающиеся
нечасто и представляющие большие
трудности для диагностики и лечения.
Они наблюдаются у пациентов с момента
рождения, однако их основные клинические
проявления чаще возникают после 7—11
лет на фоне гормональной перестройки.
Причиной прогрессирования порока
является гемодинамическая перестройка,
часто связанная с регионарной
гипертензией, влияющей на окружающие
ткани, в том числе на костные структуры,
с образованием внутрикостных полостей.
ртериовенозные
коммуникации (свищи) с локализацией в
мягких тканях и челюстных костях
(костные формы гемангиом). Артериовенозные
коммуникации (АВК) с локализацией в
области верхней или нижней челюстей —
это сосудистые пороки, встречающиеся
нечасто и представляющие большие
трудности для диагностики и лечения.
Они наблюдаются у пациентов с момента
рождения, однако их основные клинические
проявления чаще возникают после 7—11
лет на фоне гормональной перестройки.
Причиной прогрессирования порока
является гемодинамическая перестройка,
часто связанная с регионарной
гипертензией, влияющей на окружающие
ткани, в том числе на костные структуры,
с образованием внутрикостных полостей.
Сосудистые дисплазии верхней и нижней челюстей сопровождаются поражением не только кости, но и мягких тканей лица. В литературе описано немало случаев летального исхода в связи с массивной кровопотерей как до лечения, так и во время оперативных вмешательств на пораженной челюсти. Очень важно определение ранних признаков этой патологии.
Рис. 12.13. Внешний вид больного с артериовенозными коммуникациями.
Наиболее характерными клиническими признаками АВК в области верхней или нижней челюстей в ранние сроки служат появление слабовыраженной припухлости мягких тканей щеки, телеангиэктазии на коже, со временем нарастающая подвижность зубов и гиперемия десневого края этих зубов (при этом зубы интактны), кровотечение. Кровотечение возникает либо в результате удаления патологически подвижных зубов, либо спонтанно из поддесневого края, а также во время прорезывания постоянных зубов. При поражении верхней челюсти часто отмечаются носовые кровотечения.
П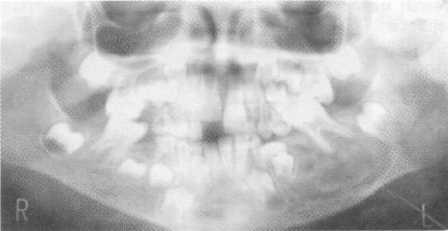 ри
клиническом
осмотре определяются
увеличение тела челюсти, асимметрия
лица за счет наличия артериовенозных
свищей в области мягких тканей, сосудистого
рисунка различной степени интенсивности
(рис. 12.13) на коже или слизистой оболочке
полости рта, повышение температуры
кожи и слизистой оболочки над очагом
поражения. При аускультации
выслушиваются грубый диастолосистолический
шум в области сонных артерий на
стороне поражения и пульсация в
области мягких тканей пораженного
отдела лица.
ри
клиническом
осмотре определяются
увеличение тела челюсти, асимметрия
лица за счет наличия артериовенозных
свищей в области мягких тканей, сосудистого
рисунка различной степени интенсивности
(рис. 12.13) на коже или слизистой оболочке
полости рта, повышение температуры
кожи и слизистой оболочки над очагом
поражения. При аускультации
выслушиваются грубый диастолосистолический
шум в области сонных артерий на
стороне поражения и пульсация в
области мягких тканей пораженного
отдела лица.
Рис. 12.14. Артериовенозные коммуникации. Ортопантомограмма.
Рентгенологически отмечаются участки разволокнения костной ткани крупнопетлистого строения, сочетающиеся с участками деструкции ячеистого характера. Определяется патологическая резорбция корней молочных зубов, что приводит к их выраженной подвижности. Зачатки постоянных зубов смещены, отмечается задержка их формирования (рис. 12.14).
Таблица 12.1. Основные симптомы, методы диагностики и лечения сосудистых новообразований ЧЛО в детском возрасте
|
Нозологическая форма |
Симптомы заболевания |
Методы диагностики |
Методы лечения |
|
Капиллярная гемангиома |
Ярко-розового или красного цвета, с четкими границами, выступающее над уровнем кожи образование, исчезающее при надавливании |
Анамнез. Осмотр. Пальпация. УЗИ |
Криодеструкция. Лазеротерапия |
|
Кавернозная гемангиома А. Крупная |
Ограниченное образование, мягко-эластичной консистенции, выступа-ющее над уровнем окружающих мяг-ких тканей и занимающее одну анатомическую область. При пальпации безболезненно, симптом «сдавлива-ния и наполнения» положительный, объемом не более 100 см |
Анамнез. Осмотр. Пальпация. УЗИ + допплерография |
Локальная гипертермия .СВЧ ЭМП. Склерозирующая терапия |
|
Б. Обширная |
Образование мягкоэластичной кон-систенции, выступающее над уров-нем окружающих мягких тканей, за-нимающее несколько анатомических областей, объемом более 100см3; симптом «сдавливания и наполне-ния» положительный, скорость кровотока более 10 см/с |
Анамнез. Осмотр. Пальпация. УЗИ + допплерография (скорость кровотока более 10 см/с). Ангиография |
Внутрисосудистая эм-болизация. Локальная гипертермия СВЧ ЭМП. Гормонотерапия. Склерозирующая тера-пия (70 % спирт) |
|
Капиллярная дисплазия |
Образование мягкоэластичной кон-систенции, бледно-розового цвета, иногда багрово-синюшное, не выс-тупающее над уровнем кожи, при надавливании бледнеет, симптом «наполнения» отрицательный |
Анамнез. Осмотр. Пальпация |
Лазеротерапия |
|
Венозная дисплазия |
Образование мягкоэластичной кон-систенции, без четких границ, отте-нок кожи или слизистой оболочки полости рта синюшный. Симптом «сдавливания и наполнения» поло-жительный |
Анамнез. Осмотр. Пальпация. УЗИ + допплерография. Ангиография, прямая флебография |
Внутрисосудистая скле-розирующая терапия (3 % раствор тромбова-ра). Непрямая склерозирующая терапия (70 % спирт) |
КТ не дает четкого представления о характере поражения, однако при этом исследовании можно обнаружить объемное новообразование с нечеткими границами, выполняющее всю толщу тела челюсти, а также его соотношение с воздухоносными пазухами и полостью черепа (рис. 12.15, а).
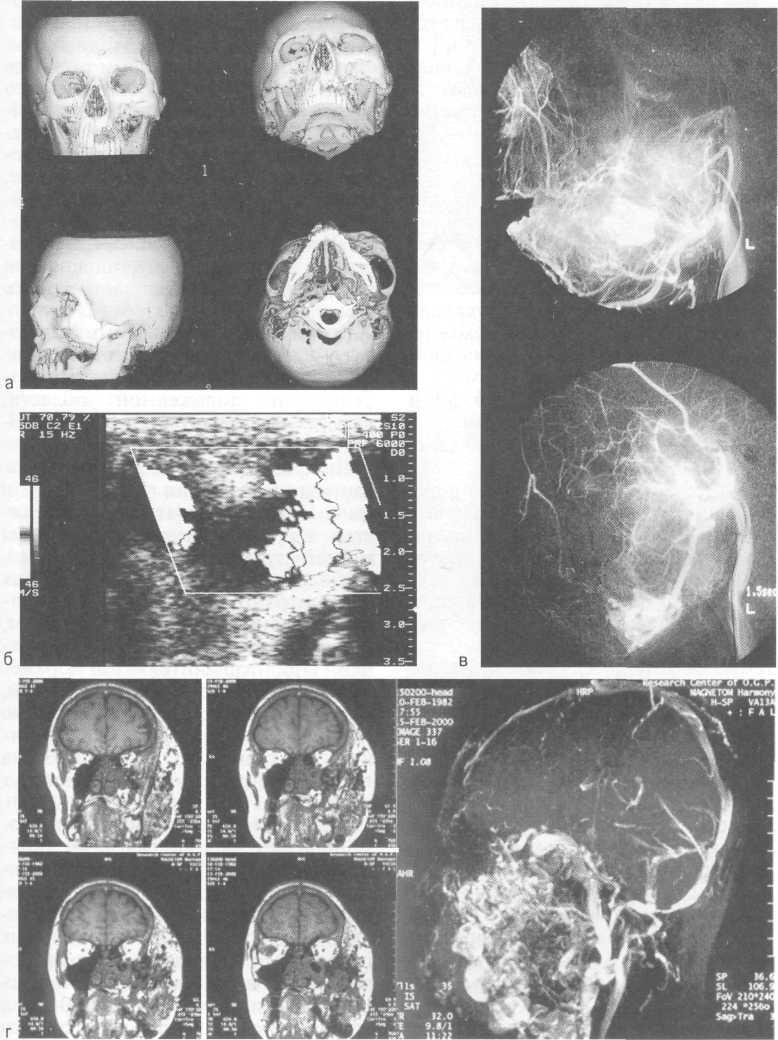
Рис. 12.15. Артериовенозные коммуникации.
а — КТ в формате 3D костей лицевого скелета; б — УЗИ с допплерографией; в — ангио-грамма; г — МРТ мягких тканей головы.
При допплеровском УЗИ у детей отмечается грубый систолический шум в сонных артериях, скорость кровотока в области поражения и по сонным артериям 40—50 см/с и выше (рис. 12.15, б).
Одним из наиболее эффективных методов диагностики артериовенозной дисплазии ЧЛО является ангиография. Ангиографическая картина при данной патологии характеризуется локализованным скоплением контрастного вещества в толще челюсти, без четких границ. Вены контрастируются на 1—2-й секунде, несколько деформированы, небольшого диаметра, умеренно извиты (рис. 12.15, в). При поражении нижней челюсти имеются изменения нижнечелюстной и подъязычной артерий, которые в ряде случаев деформированы, извиты, иногда расширены. К зоне поражения в нижней челюсти подходит множество как крупных, так и мелких артерий, пронизывающих нижнюю челюсть на разных уровнях (в области нижнечелюстного отверстия или в местах прикрепления подбородочно-язычной и подбородочной-подъязычной мышц). Другие артерии могут достигать зоны поражения через нижнечелюстное отверстие с контралатеральной стороны, проходя через передний отдел нижней челюсти.
Основным источником кровоснабжения АВК верхней челюсти является верхнечелюстная артерия. Уже в начальных отделах верхнечелюстная артерия увеличена в диаметре, извита и в толще кости сливается в конгломерат деформированных сосудов без четких границ. Другими источниками кровоснабжения зоны поражения верхней челюсти чаще всего служит лицевая артерия, которая отдает свои дистальные ветви в зону поражения (рис. 12.15, г).
