
Белялов Ф.И. Аритмии сердца
.pdfДифференциальная диагностика предвозбуждения
При нарушении внутрижелудочкового проведения возможны изменения комплекса QRS, похожие на дельта–волну. Такие случаи чаще всего встречаются при инфаркте миокарда, миокардите, кардиомиопатии, гипертрофии миокарда левого желудочка (рисунки 98, 99, 100).
Необходимость в уточнении природы нарушений проведения возникает при наличии пароксизмальной тахикардии. В этих ситуациях, кроме анализа ЭКГ в момент тахикардии, полезны следующие диагностические приемы:
Вагусная проба – усиливается дельта–волна.
Тест с верапамилом или АТФ – усиливается дельта–волна.
Атропиновый тест – уменьшается дельта–волна.
Тест с прокаинамидом или гилуритмалом – уменьшается дельта– волна, усиливаются проявления внутрижелудочковой блокады.
Электрофизиологическое исследование.
Отметим, что изменение проведения по АВ узлу не изменяет ЭКГ в случае нодовентрикулярных волокон Махайма.
Тахикардии при синдроме WPW
Врожденные ДП предрасполагают к возникновению пароксизмальных тахикардий. Например, у половины больных с пучком Кента регистрируются тахикардии, среди которых встречаются следующие:
Ортодромная АВ реципрокная тахикардия 70–80%.
Фибрилляция предсердий 10–38%.
Трепетание предсердий 5%.
Антидромная АВ реципрокная и предвозбужденная тахикардии 4–5%. Прогноз при большинстве тахикардий благоприятен, а частота внезап-
ной смерти составляет около 0,1% (Zardini M., et al., 1994).
В 20% случаев ортодромная АВ реципрокная тахикардия сочетается с пароксизмальной ФП.
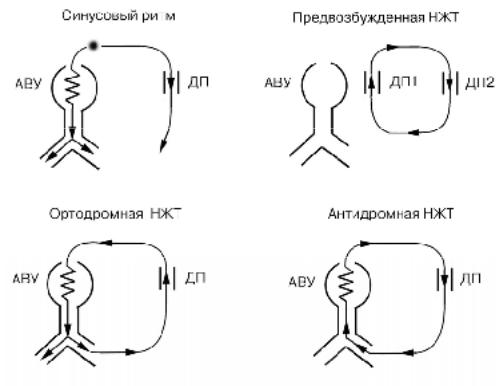
Проведение импульсов от предсердий к желудочкам при синусовом ритме и реципрокных тахикардиях изображено на рисунке 102. Заметим, что наличие признаков ДП не исключает возможности развития у этих пациентов и других видов тахикардии. Например, достаточно часто выявляется АВ узловая реципрокная тахикардия.
141
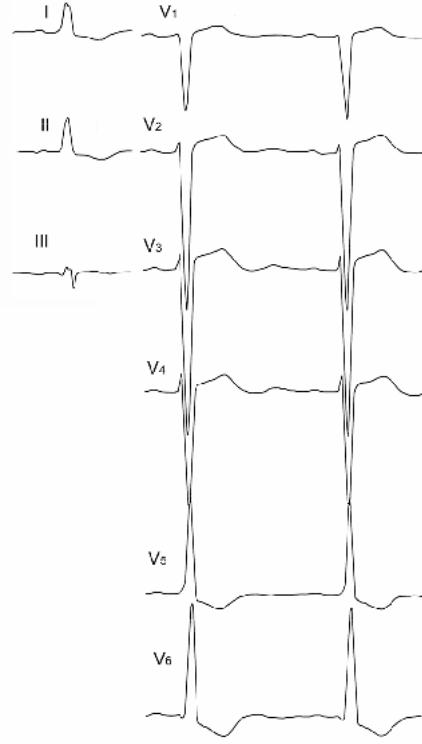
Рис. 98. В отведениях I и V5 регистрируется пологий подъем зубца R, похожий на дельта–волну. Пациент со вторичным инфекционным эндокардитом на фоне недостаточности и стеноза аортального клапана и недостаточности митрального клапана.
142
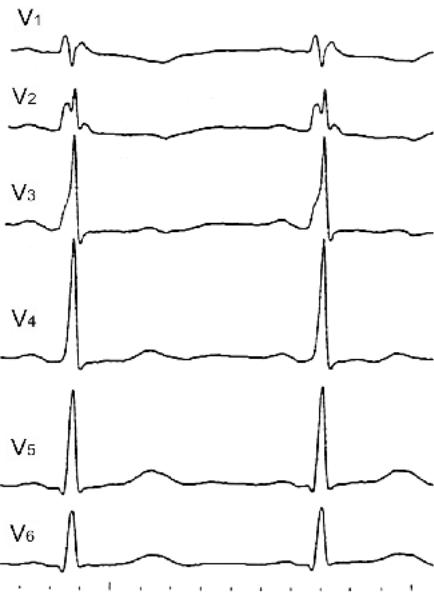
Рис. 99. В отведениях V3–4 регистрируется пологий подъем зубца R, похожий на дельта–волну. Пациент с хронической обструктивной болезнью легких и легочным сердцем.
143
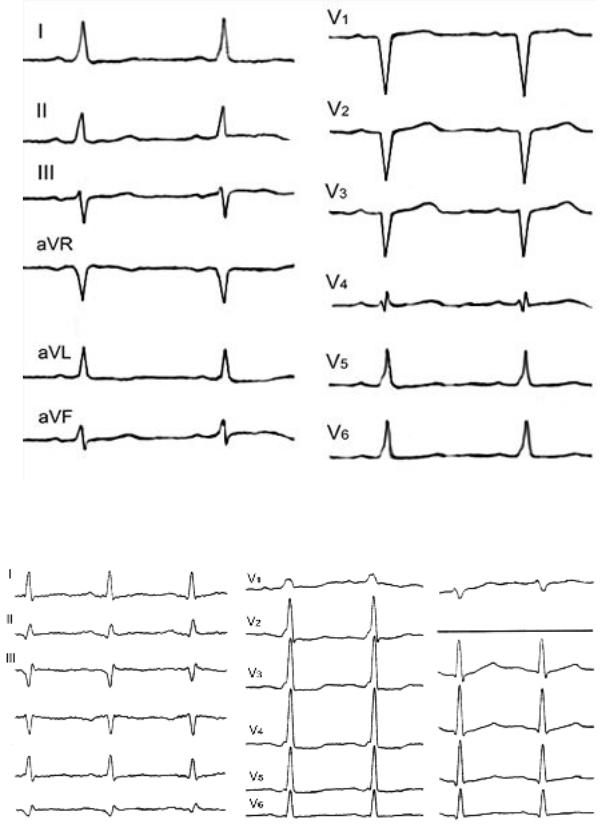
Рис. 100. Изменения ЭКГ в I, V5–V6 отведениях, похожие на дельта–волну.
Рис. 101. Псевдоинфарктные изменения ЭКГ в III отведении.
Ортодромная тахикардия
Ортодромная (АВ реципрокная) тахикардия развивается по механизму reentry, когда импульсы проходят от предсердия к желудочкам через нормальную проводящую систему (АВ узел, система Гиса–Пуркинье),
144
а возвращаются в предсердия через ДП. На ЭКГ такая тахикардия характеризуется следующими признаками (рисунок 100):
Ретроградные зубцы Р’ (отрицательные во II отведении).
Зубец Р расположен за комплексом QRS с RP’>100 мсек и обычно
P’R>RP’.
Тахикардия ритмичная, без АВ блокады.
Лучше всего предсердные зубцы видны в чреспищеводном отведении
(рисунки 104, 106).
Рис. 102. Предсердно–желудочковое проведение при реципрокных тахикардиях (синдром WPW).
Вредких случаях медленного ретроградного проведения по ДП зубцы
Ррасполагаются далеко позади комплекса QRS и P’R<RP’.
Тахикардия внезапно начинается и оканчивается, характеризуется ритмичностью и более высокой ЧСС (150–250 в мин), чем при АВ узловой реципрокной тахикардии. Широкие комплексы QRS во время тахикардии обусловлены наличием БНПГ и встречаются в 38–66%, т.е. значительно чаще, чем при АВ узловой тахикардии.
Если блокада развивается в том желудочке, в котором расположен ДП, то интервал RP’ увеличивается и ритм тахикардии становится реже (эффект Кюмеля–Слама). Подобная ситуация у пациентки с левосторонней локализацией ДП представлена на рисунках 103 и 104.
Антидромная тахикардия
Антидромная тахикардия встречается редко и развивается по механизму reentry, когда импульсы проходят от предсердия к желудочкам через ДП, а возвращаются в предсердия по нормальной проводящей системе (система Гиса–Пуркинье, АВ узел). На ЭКГ такая тахикардия характеризуется широкими комплексами QRS. Зубца Р за широкими ком-
145
плексами QRS практически не видно. Значительно чаще встречается ортодромная тахикардия с блокадой проведения по ножкам пучка Гиса.
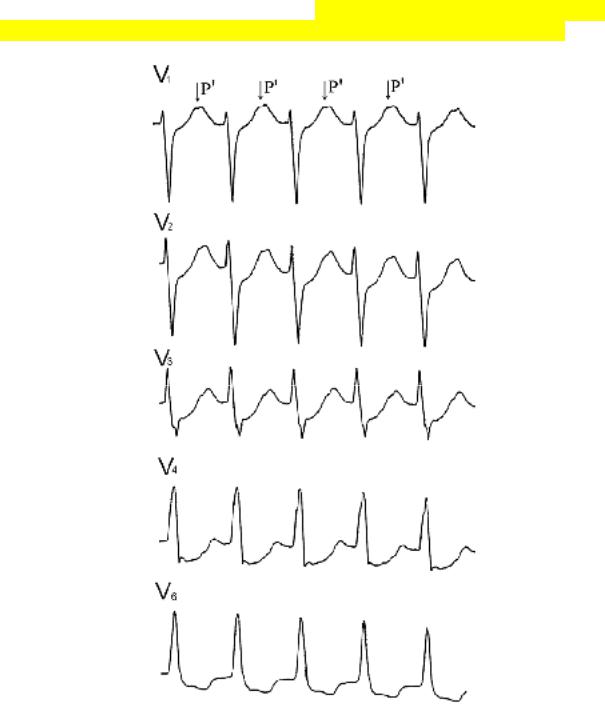
Рис. 103. Ортодромная тахикардия c ЧСС=204 в мин. RP’=180 мсек.
Предвозбужденная тахикардия
При синдроме WPW в 5–16% случаев встречается несколько ДП. В этом случае возможно развитие предвозбужденной тахикардии, при которой импульс проходит антероградно и ретроградно по ДП. Многие специалисты рассматривают предвозбужденную тахикардию в рамках антидромной тахикардии, поскольку между ними нет отличий на ЭКГ и в тактике лечения.
146
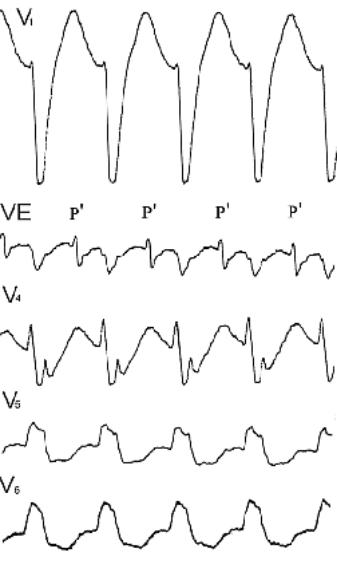
Рис. 104. Ортодромная тахикардия с БЛНПГ и ЧСС=176 в мин. В отведении VE видны зубцы Р’. QP’=208 мсек, P’Q<QP’.
Фибрилляция и трепетание предсердий
Обычно пациенты с фибрилляцией и трепетанием предсердий имеют также и АВ реципрокную тахикардию. Описаны редкие случаи перехода ортодромной тахикардии (с ЧСС 180–200 в мин) в фибрилляцию желудочков.
Фибрилляция и трепетание предсердий являются очень опасными при «быстром» ДП, поскольку желудочки возбуждаются очень часто и развиваются тяжелые нарушения гемодинамики. Во время ФП зафиксирована частота желудочкового ответа 360 в мин.
Триггерным фактором ФП может быть миокардит предсердий, который может выявляться у 50% пациентов с признаками дополнительного пути проведения, умерших внезапно (Basso С., et al., 2001).
147
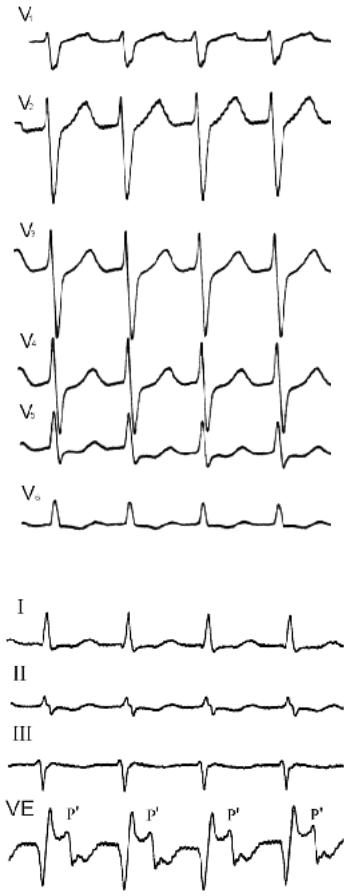
Рис. 105. Ортодромная тахикардия. Предсердные комплексы плохо различимы.
Рис. 106. Ортодромная тахикардия, изображенная на предыдущем рисунке. В чреспищеводном отведении VE видны зубцы Р’. RP’=140 мсек.
148
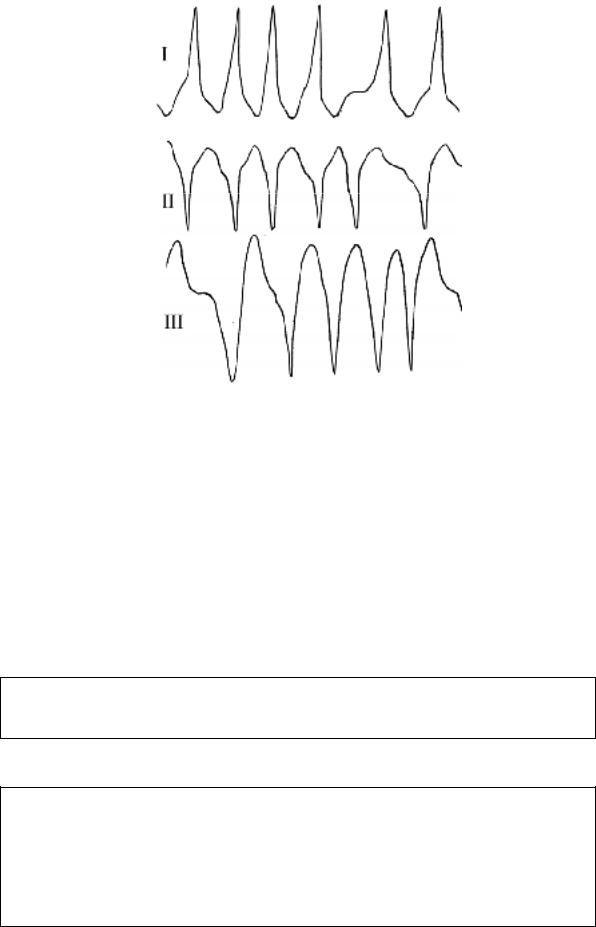
Рис. 107. Фибрилляция предсердий при синдроме WPW.
ЧСС 244–310 в мин.
Если частота возбуждений желудочков достигает 250 в мин, то возникает реальная угроза ФЖ. При высокой ЧСС (>250 в мин) уже первый приступ тахиаритмии может закончиться летально. На ЭКГ постоянно или периодически регистрируются широкие комплексы (рисунок 107).
Частота внезапной смерти при синдроме WPW оценивается в 0,15% ежегодно, а у асимптомных больных – ниже (Munger T.M., et al., 1993; Goudevenos J.A., et al., 2000). Выделяют факторы низкого и высокого риска ФЖ (таблицы 45, 46; рисунки 109, 110, 111). Заметим, что обморок не является предиктором повышенного риска внезапной смерти.
Таблица 45 Предикторы повышенного риска внезапной смерти (ESC, 2001)
При фибрилляции предсердий минимальный RR <250 мсек.
ЭРП ДП <270 мсек.
Множественные ДП.
Таблица 46
Предикторы низкого риска ФЖ
Признаки феномена WPW на ЭКГ непостоянны.
Дельта–волна внезапно (не постепенно) исчезает при физической нагрузке.
Исчезновение дельта–волны при медикаментозных пробах (прокаинамид 10 мг/кг*, гилуритмал 1 мг/кг, дизопирамид 2 мг/кг).
При фибрилляции предсердий минимальный RR >250 мсек.
ЭРП ДП >270 мсек, точка Венкебаха ДП <250 в мин.
Примечание: *– при дозе 550 мг лучше специфичность.
149
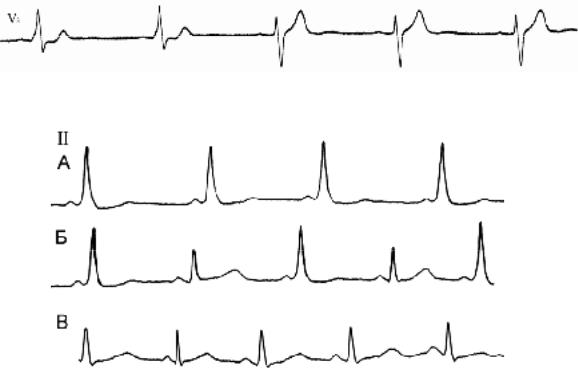
Рис. 108. Преходящая блокада ДП (интермиттирующий феномен WPW), не зависящая от ЧСС.
Рис. 109. Эффект блокады ДП прокаинамидом. А – исходная ЭКГ, Б – через 5 мин после введения 1000 мг прокаинамида, В – через 10 мин после введения прокаинамида.
Электрофизиологическое исследование
ЭФИ может быть проведено у пациентов с синдромом WPW для оценки механизма тахиаритмии, электрофизиологических свойств ДП (точка Венкебаха и ЭРП ДП) и нормальной проводящей системы, числа и локализации ДП, эффективности антиаритмической терапии или возможности аблации ДП.
Чреспищеводное ЭФИ
Чреспищеводное ЭФИ позволяет:
Выявить латентную или интермиттирующую формы. Например, при левосторонней локализации пучка Кента на ЭКГ предвозбуждение часто не выявляется.
Оценить функциональные свойства ДП. Например, при «быстром» ДП (ЭРП <220–270 мсек, точка Венкебаха >250 в мин) повышен риск ФЖ (ри-
сунки 110, 111).
Диагностировать реципрокные тахикардии (рисунок 112).
Подобрать профилактическое лечение при тахикардии.
Вто же время следует знать, что нормальный рефрактерный период ДП не исключает риска ФП с быстрым желудочковым ответом.
150
