
Белялов Ф.И. Аритмии сердца
.pdf
Таблица 8 Потенциально опасные комбинации антиаритмических препаратов
Комбинация препаратов |
Негативный эффект |
|
Бета–блокатор |
Синусовая брадикардия, |
|
проксимальная АВ блокада, |
||
+ |
||
артериальная гипотензия, |
||
антагонист кальция |
||
снижение сократимости миокарда |
||
|
||
Амиодарон |
Синусовая брадикардия, |
|
+ |
||
проксимальная АВ блокада |
||
бета–блокатор, антагонист кальция |
||
|
||
1А класс |
|
|
+ |
Дистальная АВ блокада |
|
1С класс |
|
|
1A класс |
Синдром удлиненного интервала |
|
+ |
||
QT |
||
амиодарон |
||
|
||
Дигоксин |
Синусовая брадикардия, |
|
+ |
||
проксимальная АВ блокада |
||
бета–блокатор, антагонист кальция |
||
|
||
Дигоксин |
|
|
+ |
Гликозидная интоксикация |
|
верапамил, хинидин, |
||
|
||
амиодарон, пропафенон |
|
б) контроль ЧСС – при НЖТ снижают АВ проведение и, соответственно, ЧСС с помощью бета–блокаторов, антагонистов кальция, дигоксина или комбинации этих препаратов. Реже с этой целью применяется амиодарон.
в) инвазивное лечение – радиочастотная катетерная аблация аритмогенного очага или участка петли reentry, имплантация кардиовертера– дефибриллятора.
Важно отметить, что при тяжелых тахиаритмиях в настоящее время часто выбирается более агрессивное инвазивное лечение (радиочастотная аблация, кардиовертеры–дефибрилляторы).
Практические рекомендации
Жалоба на учащенное сердцебиение не всегда обусловлена тахиаритмией. Сердцебиение может быть связано с тревогой, применением лекарств, анемией, гипертиреозом, гипогликемией и другими состояниями.
Нужно стремиться выявить причину аритмии и постараться ее устранить.
При малом эффекте средней терапевтической дозы антиаритмического препарата предпочтительнее не увеличивать дозу, а сменить препарат.
Если нет эффекта от препарата одной группы, то часто и другие препараты этой же группы неэффективны.
21
При комбинации препаратов может появиться качественно иной эффект, чем при лечении одним препаратом.
Желательно в стационаре подобрать 2–3 препарата для профилактики и купирования тахикардии.
При длительном антиаритмическом лечении нередко развивается резистентность к лечению, которая может быть преодолена перерывом в лечении, увеличением дозы или сменой препарата.
Неуточненные тахикардии
В медицинской практике нередко встречаются ситуации, когда вид тахикардии неизвестен, например, если нет возможности зарегистрировать или трудно интерпретировать ЭКГ. В этих случаях требуется провести лечение, используя наиболее рациональный подход.
Лечение должно проходить в спокойной деловой атмосфере, поскольку стресс и гиперкатехоламинемия повышают ЧСС. Присутствие посторонних лиц мешает работе и повышает вероятность ошибок. Необходимо обеспечить мониторирование ЭКГ и АД, установить инфузионную систему. В палате, где проводится лечение аритмии, должно быть все необходимое для реанимационных мероприятий. Поскольку иногда после купирования тахикардии появляется выраженная брадикардия (синдром бради–тахикардии), может потребоваться временная электрокардиостимуляция.
При острой сердечной недостаточности подключают кислородотерапию. Противотревожная терапия требует учета лекарственных взаимодействий, например, диазепам может усиливать действие АТФ на синусовый и АВ узлы. Если имеются электролитные нарушения (гипокалиемия, гипомагниемия) или они высоковероятны, нужно провести соответствующую коррекцию.
Вне острого инфаркта миокарда значительно чаще встречаются НЖТ. Выбор тактики купирования зависит от ритмичности тахикардии, которую можно определить аускультативно или по пульсу.
Ритмичные тахикардии
Ритмичная тахикардия может быть вызвана различными НЖТ и ЖТ, среди которых чаще всего встречается АВ реципрокная тахикардия (узловая или ортодромная).
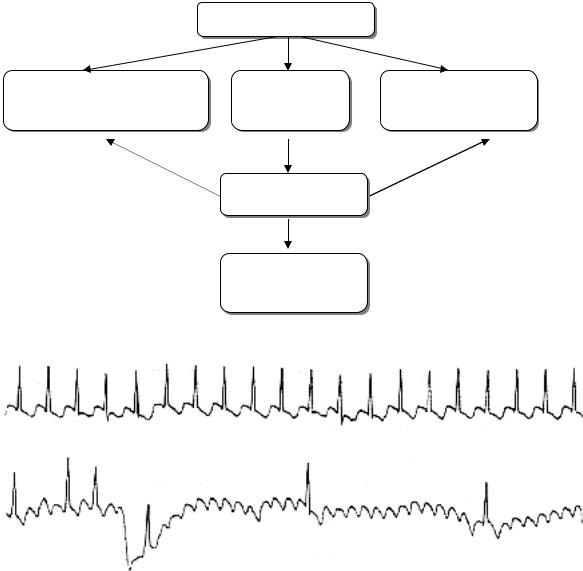
Вслучае ритмичной тахикардии рекомендуют вначале провести вагусную пробу, а если она не помогает, то ввести 6–12 мг аденозина или 10– 20 мг АТФ (рисунок 8). Эффект АТФ характерен для АВ реципрокных тахикардий, значительно реже в этой ситуации встречаются синусовая реципрокная и желудочковая (фасцикулярная) тахикардии.
Снижение ЧСС или появление пауз после вагусных проб или АТФ свидетельствует о предсердной локализации тахикардии, чаще всего – трепетании предсердий или другой предсердной тахикардии (рисунок 9).
Вслучае сохранения тахикардии при достижении блокады АВ узла с высокой степенью уверенности можно говорить о ЖТ.
22
Вагусная проба
Синусовый ритм |
Нет |
Паузы, ЧСС |
|
(атриовентрикулярная) |
|||
эффекта |
(предсердная) |
||
|
АТФ
нет эффекта (желудочковая)
Рис. 8. Тактика купирования ритмичной неуточненной тахикардии.
Рис. 9. АВ блокада (с ЧСС=25 в мин) после введения АТФ позволила диагностировать трепетание предсердий (скорость 25 мм/сек).
Отметим, что при таком подходе предположение о локализации тахикардии в редких случаях может быть ошибочным. Например, устойчивая ЖТ с конфигурацией БЛНПГ иногда купируется вагусными пробами и АТФ.
Неритмичные тахикардии
При неритмичной тахикардии чаще встречается ФП, реже – трепетание предсердий с меняющейся степенью АВ блокады, и еще реже – предсердные тахикардии. Все эти формы наджелудочковых тахиаритмий могут быть как узкокомплексными, так и ширококомплексными при сопутствующей БНПГ. Кроме того, встречаются неритмичные формы ЖТ: дву- направленно–веретенообразная и политопная.
В случае неритмичной тахикардии неизвестного типа представляется разумным использовать способы купирования ФП, представленные в таблице 9.
23

Таблица 9 Парентеральное лечение аритмичной неуточненной тахикардии
Группа |
Препарат |
Схема ведения |
|
|
Пропранолол |
Пропранолол 0,1 мг/кг со скоростью 1 мг/мин, |
|
1А |
+ |
затем прокаинамид 500–1000 мг со скоростью |
|
|
прокаинамид |
20–30 мг/мин |
|
1С |
Этацизин |
25 мг за 5–10 мин |
|
Пропафенон |
1,5–2 мг/кг за 10–20 мин |
||
|
|||
|
|
150–600 мг внутрь однократно |
|
3 |
Амиодарон |
5–7 мг/кг за 30–60 мин и далее инфузия 1,2–1,8 |
|
г/сут |
|||
|
|
Узкокомплексные тахикардии
При регистрации на ЭКГ частых узких комплексов QRS (<120 мсек) можно предположить наджелудочковое происхождение тахиаритмии, поскольку ЖТ с узкими комплексами встречается очень редко (таблица 10). Заметим, что термин наджелудочковая (суправентрикулярная) тахикардия можно использовать только при невозможности определить локализацию и механизм тахиаритмии.
|
Таблица 10 |
Узкокомплексные тахикардии |
|
|
|
Ритмичные |
Неритмичные |
Синусовая, |
Фибрилляция предсердий, |
синусовая реципрокная, |
|
атриовентрикулярные, |
трепетание предсердий с неправиль- |
трепетание предсердий с |
ным АВ–проведением, |
правильным АВ–проведением, |
предсердная с неустойчивой АВ– |
предсердные, |
блокадой или периодикой Венкебаха, |
ортодромная, |
политопная предсердная |
фасцикулярная |
|
ЭКГ
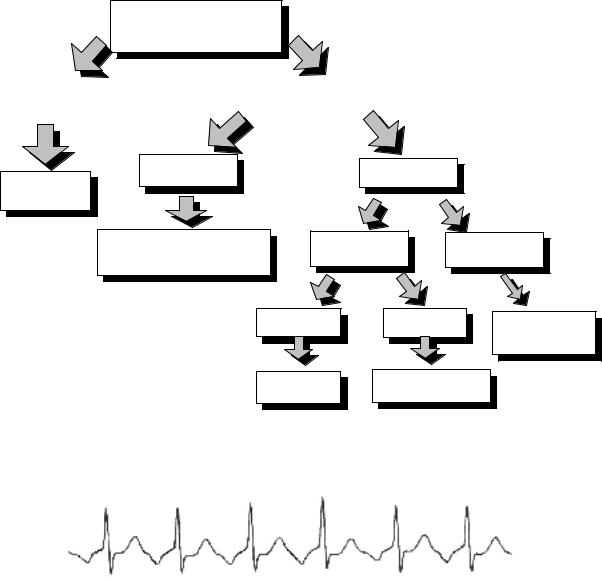
Дифференциальная диагностика узкокомплексных тахиаритмий по поверхностной ЭКГ основывается на оценке морфологии зубца Р и его расположении в кардиоцикле (таблица 11, рисунок 10). По 12 отведениям ЭКГ можно диагностировать вид узкокомплексной тахикардии в 81–84%
случаев (Bar F.W., et al., 1984; Kalbfleisch S.J., et al., 1993).
|
|
Таблица 11 |
|
Дифференциальная диагностика НЖТ |
|||
|
|
|
|
Тахикардия |
Зубец Р |
Расположение Р |
|
|
|
|
|
Синусовая |
Р не изменен |
PR<RP |
|
|
|
|
|
Предсердная |
Р изменен |
PR<RP |
|
|
|
|
|
АВ узловая реципрокная |
Р’ не виден или |
P’R>RP’ |
|
|
|
|
|
24
типичная («slow–fast») |
ретроградный |
RP’<100 мсек |
|
|
|
|
|
АВ узловая реципрокная |
Ретроградный Р’ |
P’R<RP’ |
|
атипичная («fast–slow») |
|
||
|
|
||
|
|
|
|
АВ узловая реципрокная |
Ретроградный Р’ |
P’R=RP’ |
|
атипичная («slow–slow») |
|||
|
|
||
|
|
|
|
Ортодромная типичная |
Ретроградный Р |
P’R>RP’ |
|
RP’>100 мсек |
|||
|
|
||
|
|
|
|
Ортодромная атипичная |
Ретроградный Р’ |
P’R<RP’ |
|
|
|
|
Регулярная
тахикардия
|
P нет |
|
|
|
|
|
|
|
|
|
P есть |
|
|
|
|
|
|
|
|
|
PP<RR |
PP=RR |
|
АВУРТ |
|
|
Предсердная тахикардия |
RP<PR |
RP>PR |
Трепетание предсердий |
|
|
RP<70 |
RP>70 |
Предсердная |
|
|
тахикардия |
АВУРТ |
Ортодромная |
|
Рис. 10. Алгоритм диагностики узкокомплексных регулярных тахикардий.
Рис. 11. Предсердная тахикардия. Скорость записи 25 мм/сек.
В случаях, когда зубцы Р видны неотчетливо помощь может оказать длительная запись ЭКГ в одном отведении (II, V1), усиление сигнала (2:1), различная скорость регистрации (25–50–100 мм/сек). Кроме того, для выявления зубца Р можно использовать различные отведения, например,
25
поднять отведение V1 на одно ребро выше или применить отведение по Лиану (красный на рукоятке грудины, желтый электрод в позиции V1 [I отведение]). Наиболее информативным следует признать чреспищеводное отведение ЭКГ (VE), в котором регистрируется высокоамплитудный зубец Р обычно высотой 5–10 мм и даже более.
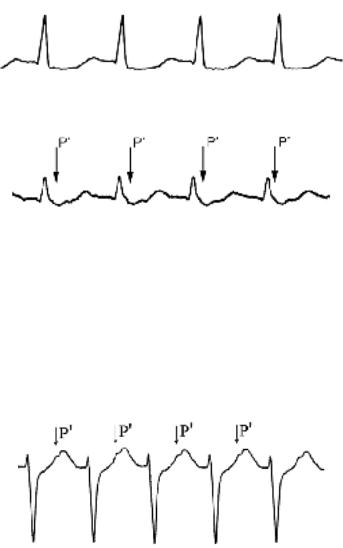
При синусовой тахикардии PR<RP и зубец Р не меняет своей формы. Измененный зубец Р и PR<RP регистрируют при предсердной тахикардии (рисунок 11) и атипичной АВ узловой реципрокной тахикардии («fast– slow»), причем в последнем случае зубец Р’ всегда ретроградный (отрицательный во II отведении).
При наиболее частой типичной АВ узловой реципрокной тахикардии предсердия и желудочки возбуждаются одновременно и ретроградный зубец Р’ скрывается в комплексе QRS или виден сразу за желудочковым комплексом с P’R>RP’ (рисунки 12 и 13).
Рис. 12. АВ узловая реципрокная тахикардия. Зубец Р’ не виден.
Рис. 13. АВ узловая реципрокная тахикардия. Ретроградный зубец Р’, RP’=65 мсек.
Ретроградный зубец Р’ расположен в середине кардиоцикла при АВ узловой реципрокной тахикардии с участием антероградного и ретроградного медленных узловых путей («slow–slow»).
При ортодромной тахикардии (рисунок 14) также P’R>RP’, но ретроградный зубец Р’ расположен на сегменте ST далеко за QRS (RP’>70–100 мсек). Для ортодромной тахикардии считается более характерной аль-
тернация комплексов QRS (Green M., et al., 1983).
Рис. 14. Ортодромная тахикардия.
АВ диссоциация – независимое возбуждение предсердий и желудочков – может иногда регистрироваться при узкокомплексной тахикардии. В этом случае тахикардия локализуется в АВ узле–стволе пучка Гиса или
26
внутрижелудочковой проводящей системе, а проведение импульсов к предсердиям блокируется (ретроградная ВА блокада).
Электрофизиологическое исследование
ЭФИ позволяет вызвать реципрокную тахикардию, определить локализацию тахиаритмии и выбрать оптимальное лечение.
Таблица 12 Показания к ЭФИ при узкокомплексной тахикардии (ВНОА, 2011)
I класс (доказана эффективность)
1.Пациенты с частыми или плохо переносимыми приступами тахикардии, которые не дают адекватного ответа на лекарственную терапию и у которых информация о месте возникновения, механизме и электрофизиологических свойствах проводящих путей тахикардии важна для выбора соответствующей терапии (препараты, катетерная абляция, электростимуляция или хирургическое вмешательство).
2.Пациенты, предпочитающие аблацию медикаментозному лече-
нию.
II класс (противоречивые данные об эффективности)
Пациенты с частыми эпизодами тахикардии, нуждающиеся в лекарственном лечении, в отношении которых имеются предположения о проаритмическом эффекте препаратов или о влиянии антиаритмических препаратов на синусовый узел или АВ проведение.
Лечение
Тактика лечения узкокомплексной тахикардии практически не отличается от лечения, описанного в разделе неуточненной тахикардии. Вместе с тем, следует отметить и возможные опасности при введении АТФ, связанные с риском ФП при наличии ДП (рисунок 15).
27
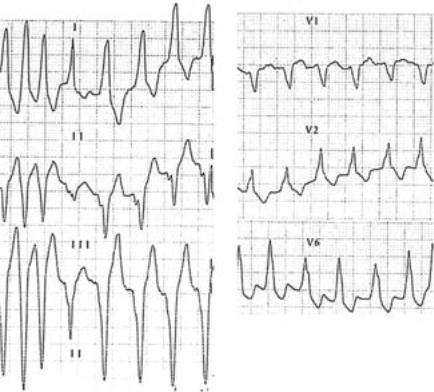
Рис. 15. Синдром WPW с ФП, развившейся после введения АТФ.
А – исходно. Б – после введения АТФ (Nagappan R., et al., 2002).
Ширококомплексные тахикардии
При тахикардии с широкими комплексами QRS ( 120 мсек) можно предположить три ситуации (таблица 13):
Желудочковая тахикардия.
Наджелудочковая тахикардия со стойким или частотно–зависимым нарушением внутрижелудочкового проведения (БНПГ).
Наджелудочковая тахикардия при синдроме WPW.
Таблица 13
|
Ширококомплексные тахикардии |
||
|
|
|
|
Вид |
Ритмичные |
|
Неритмичные |
|
Желудочковые |
|
Двунаправленно– |
ЖТ |
|
веретенообразная, |
|
тахикардии |
|
||
|
|
полиморфная тахикардия |
|
|
|
|
|
|
Синусовая, |
|
Фибрилляция предсердий, |
|
синусовая реципрокная, |
|
|
|
|
трепетание предсердий с непра- |
|
|
атриовентрикулярные, |
|
вильным АВ–проведением, |
НЖТ с |
трепетание предсердий с |
|
|
|
предсердная с неправильным |
||
БНПГ |
правильным АВ– |
|
АВ–проведением, |
|
проведением, |
|
|
|
|
политопная предсердная |
|
|
предсердные с правиль- |
|
|
|
ным АВ–проведением |
|
|
|
|
|
|
|
|
28 |
|
|
Антидромная, |
Фибрилляция предсердий, |
Синдром |
трепетание предсердий с |
|
WPW |
правильным АВ– |
трепетание предсердий с непра- |
|
проведением, |
вильным АВ–проведением |
|
ортодромная с БНПГ |
|
|
|
|
Поскольку знание вида тахикардии позволяет назначить более эффективное лечение, дифференциальная диагностика приобретает важное значение. Наибольшие проблемы представляет различение ЖТ и НЖТ с аберрацией (БНПГ).
Диагностика
Для различения НЖТ с аберрацией и ЖТ предложены многочисленные критерии (таблица 13). Каждый из этих критериев в отдельности имеет невысокую информативность, но при сочетании нескольких критериев точность существенно повышается. Заметим, что симптоматика и гемодинамические признаки не помогают в дифференциальной диагностике.
Морфология QRS
При анализе ЭКГ важно хорошо знать типичную картину БНПГ, поскольку отличия позволяют предположить желудочковый источник возбуждения (таблицы 14 и 15, рисунок 16).
Большое значение для диагностики имеет сходство морфологии широких комплексов во время тахикардии и синусового ритма (рисунок 20). Нередко при длительной регистрации ЭКГ можно зафиксировать преходящие изменения морфологии QRS, помогающие уточнить тип тахикар-
дии (рисунки 17, 19, 20).
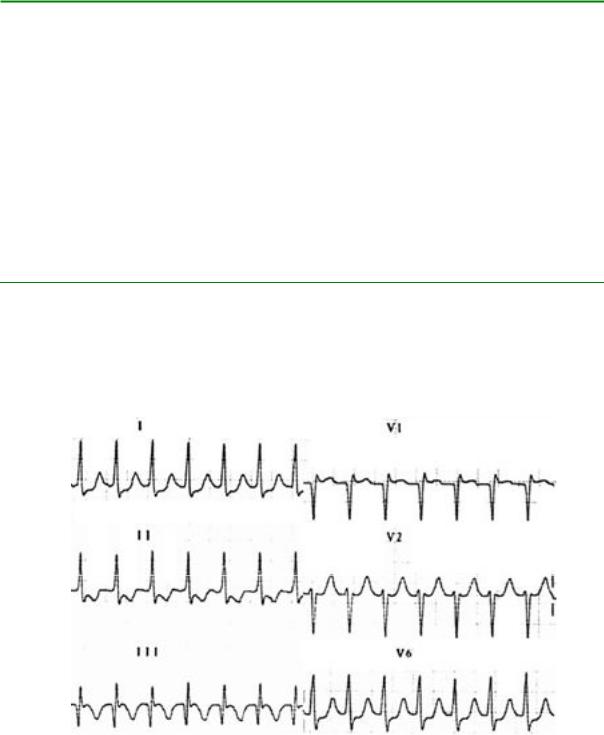
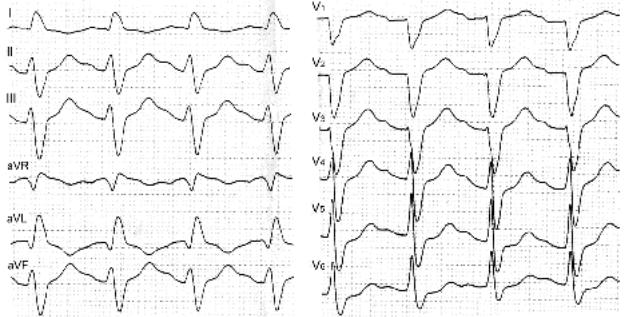
Рис. 16. Синусовая тахикардия с двухпучковой блокадой у пациента с перфорацией кишечника.
29
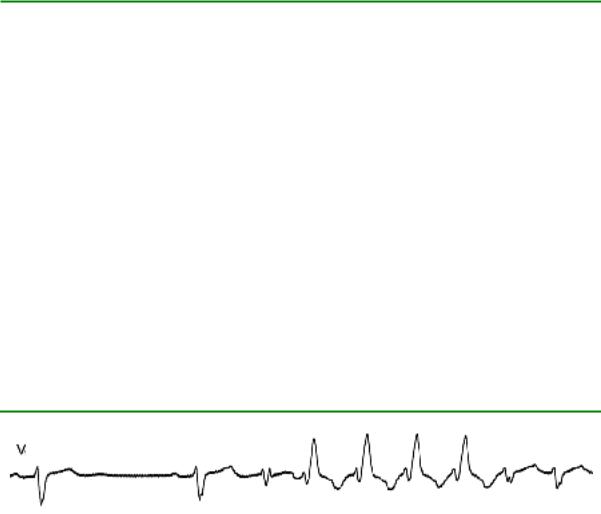
Таблица 14
Диагностические признаки НЖТ и ЖТ
В пользу НЖТ |
В пользу ЖТ |
|
QRS с картиной БНПГ, |
QRS отличный от БНПГ, |
|
АВ диссоциация, |
||
нерегулярный ритм, |
||
вариативность тонов и пульса, |
||
начало с предсердной экстраси- |
||
захват желудочков, |
||
столы, |
||
сливные комплексы, |
||
RP’<100 мсек, |
||
инфаркт миокарда, |
||
эффект вагусных проб, АТФ |
||
сердечная недостаточность |
||
|
Таблица 15 Особенности морфологии желудочкового комплекса при ЖТ
Картина БЛНПГ
Комплексы qR или QR в отведении V6.
В отведении V1–2: зубец R длительностью >30–40 мсек, зазубрина на нисходящем колене зубца S, время внутреннего отклонения >60 мсек.
Отклонение электрической оси вправо. Ширина QRS >160 мсек.
Картина БПНПГ
Моно– (R) или двухфазный зубец (RR’, QR, RS) отведении V1. R>R’ при зубце типа RR’ отведении V1.
Комплексы типа rS или QS а в отведении V6. Отклонение электрической оси сердца влево. Ширина QRS >140 мсек.
Общие признаки
Однонаправленные (положительные, отрицательные) комплексы
QRS в отведениях V1–6.
Комплекс QR в одном или нескольких отведениях V2–6. Интервал RS>100 мсек в отведениях V1–6.
Сливные комплексы.
Электрическая ось сердца от –90 до 180 .
Рис. 17. Наджелудочковая (ортодромная) тахикардия с преходящей БПНПГ.
Если при исходной блокаде НПГ развивается тахикардия с иной морфологией комплексов QRS, но без изменения проведения по другой НПГ, то в этом случае возможна и НЖТ (Datino T., et al., 2008).
30
