
Очерки гнойной хирургии
.pdf
192 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
Парамон К., 35 лет, поступил в Переславскую земскую больницу 8/Ш 1911 г. В первой половине декабря 1910 г. на задней стороне правого локтевого сустава появился пузырь, как от ожога, затем весь сустав сильно распух, покраснел и стал чрезвычайно болезненным.
Приблизительно через неделю больной поступил в участковую земскую больницу, где был сделан разрез, не давший никакого облегчения. Через 9 дней, несмотря на то, что температура у больного оставалась высокой (около 40°), он был выписан и в течение 3 недель ходил на фельдшерский пункт; затем ввиду ухудшения снова поступил в больницу, пробыл в ней 20 дней и опять после выписки ходил на перевязку к фельдшеру в течение 3 недель. Ко мне больной поступил в тяжелом состоянии. Он измучен и ослаблен болями и долгой лихорадкой и оберегает больной сустав. Вся область локтевого сустава веретенообразно утолщена, кожа над ним несколько лоснится, синевато-красноватого цвета. Кнутри от локтевого отростка небольшой отечный рубец на месте бывшего разреза. Безболезненные активные движения возможны приблизительно в половине нормального объема; производимые в большем объеме движения вызывают боль. Ясно обнаруживается боковая подвижность костей предплечья. Все движения сопровождаются резким хрустом. Температура нормальна.
Итак, уже 3 месяца у больного длится тяжкое воспаление локтевого сустава. Он своевременно обратился к врачу, но надлежащей помощи не получил. Было сделано то, что обычно делают сельские врачи: сустав вскрыт маленьким разрезом, и в него даже не введена дренажная трубка. Несведущие в хирургии, но принужденные ею заниматься, врачи обыкновенно вполне удовлетворяются, если увидят, что при разрезе потек гной; дальше все сводится к нескончаемым перевязкам и ожиданию, когда же, наконец, опадет воспалительная опухоль и больной выздоровеет.
Почему же, однако, больной не выздоровел, почему не опадает воспалительная опухоль сустава? Объяснение просто: в первое время после разреза гной кое-как вытекал из сустава, затем ранка заросла отечными грануляциями, сток гноя все более затруднялся и, наконец, прекратился. Вирулентность гноеродных микробов, очевидно, стала слабее, и процесс перешел в хроническую форму. Это сказывается в том, что общее состояние здоровья было удовлетворительно и температура нормальна. Однако патологические изменения в суставе, обусловленные нагноением, неуклонно прогрессируют. Боковая подвижность и хруст при движении с несомненностью свидетельствуют о том, что фиброзная сумка и связки в значительной мере пострадали, а хрящевая и, вероятно, костная ткани более или менее глубоко изъедены. Синовиальная оболочка покрыта дряблыми, отечными грануляциями; в полости ее содержится жидкий гной; отечность рубца служит достоверным признаком наличия гноя в глубине. Не совсем понятна только безболезненность активных движений. Правда, когда гнойный процесс переходит в хроническую форму, боли вообще резко уменьшаются, но язвенное разрушение суставных хрящей всегда сопровождается резкой болезненностью при движениях.
10/Ш операция под хлороформным наркозом. Локтевой сустав резецирован через задний продольный разрез. Локтевой отросток оказался сильно разрушенным и отделившимся у основания. На суставной поверхности плечевой кости сильно изъеден хрящ; менее всего поражена головка лучевой кости. Рана зашита с марлевым выпускником, удаленным на другой день. Рука иммобилизована картонной шиной в полусогнутом положении. Через неделю начаты пассивные движения. Через 40 дней после операции больной выписан с зажившей раной и прекрасной подвижностью в резецированном суставе, мало отличавшейся от нормальной. При микроскопическом исследовании кусочков обросшей грануляции синовиальной оболочки из разных мест сустава найдена лишь обыкновенная воспалительная ткань.

Г Л А В А XIV
ФЛЕГМОНЫ ПАЛЬЦЕВ, КИСТИ И ПРЕДПЛЕЧЬЯ. ГНОЙНОЕ ВОСПАЛЕНИЕ ЛУЧЕЗАПЯСТНОГО СУСТАВА
Крестьянин, 55 лет, наколол гвоздем большой палец правой руки на уровне межфалангового сустава; ранка нагноилась и разболелась; распух палец, а затем и вся кисть; движения пальцев стали невозможными. От боли в руке больной не спал по ночам; он чувствовал себя весьма тяжелобольным и через неделю обратился за помощью в уездную земскую больницу. Там ему сделали довольно большой разрез на тыле кисти, а позже еще два разреза на предплечье. Пролежав в больнице 2 недели, больной убедился в безуспешности лечения и выписался, чтобы приехать ко мне в участковую земскую больницу.
Это была первая тяжелая флегмона кисти и предплечья, которую мне пришлось не только лечить, но и видеть. То, что так важно для практического врача, то, что служит столь часто причиной тяжелых страданий; увечий и даже смерти больных, — вульгарные флегмоны и многообразные гнойники — раньше мало интересовало клиницистов, и повседневных гнойных заболеваний студенты в клиниках в мое время не видели. Сведения о флегмонах, добытые мной из книг, носили весьма общий и поверхностный характер, и я должен был самостоятельно разбираться в чрезвычайном многообразии индивидуальных форм этой в высшей степени важной болезни.
Я осмотрел больного. Он был в очень тяжелом состоянии, едва держался на ногах, температура у него была 39,5°, пульс 120 в 1 минуту, язык сух. Предплечье и кисть сильно распухли и утратили нормальную форму; нижняя треть плеча отечна. На тыле кисти довольно большой гранулирующий разрез, на предплечье — два крайне незначительных, со вставленными в них тонкими дренажными трубочками. Ясно было, что положение чрезвычайно серьезно, а лечение велось совершенно неправильно.
Почему сделан был разрез на тыле кисти, а не на ладони? Есть ли хоть какой-нибудь смысл в этих маленьких поверхностных разрезах на предплечье, в этих тоненьких дренажных трубочках?
Я не знал еще тогда, что предо мной «обыкновенная история», что еще многие годы я буду видеть везде и всюду подобное лечение флегмон, буду видеть, как «выгнивают» сами по себе омертвевшие сухожилия и рука больного превращается в сухой и негодный крючок; буду узнавать о смертельных исходах флегмон. И даже больше показала мне жизнь: я встречал убежденных противников оперативного лечения флегмон и вообще гнойных процессов; мне доказывали, что при выжидании самопроизвольного вскрытия гнойников и применении согревающих компрессов результаты получаются лучше, чем после разрезов. И они были по-своему правы. Действительно, лучше не оперировать флегмону вовсе, чем делать где попало бессистемные «надрезы» и «насечки». Я не нашел в себе, однако, достаточно справедливости и снисходительности, чтобы понять, каким путем врачи приходят к подобным взглядам. Можно ли требовать от каждого врача, чтобы он самостоятельно разрешал трудную, часто труднейшую задачу анатомической диагностики и лечения гнойных процессов? Не дело ли это учителей хирургии? Не должны ли они научить, как делать те «широкие разрезы», которые лишь голословно рекомендуются в учебниках? Достаточно ли указать только на необходимость вскрытия всех гнойных затеков, не давая важных анатомических разъяснений о том, как они образуются?

194 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
Итак, я осудил врача, неправильно лечившего больного, и немедленно приступил к операции. Больной был усыплен бромэтилом и хлороформом (регионарная анестезия плечевого сплетения тогда была еще неизвестна), и на плечо наложен бинт Эсмарха. На предплечье и кисти сделано десять больших разрезов, введены марлевые выпускники в межмышечные промежутки и в глубину ладони, пол сухожилия сгибающих пальцы мышц. Рука вертикально подвешена с помощью деревянной шины Фольк.\:ана. В первые дни после операции было заметное улучшение, гной из ран выделялся в большом количестве, опухоль предплечья и кисти опала, температура понизилась до 37,9°. Однако на 4-й день после операции температура снова поднялась до 39,3° и при перевязке замечено, что остался не вскрытым глубокий гнойник среди разгибающих мышц предплечья; здесь сделан добавочный разрез, но и после этого положение не улучшилось. Больной был крайне слаб, истошен, почти ничего не ел, пульс участился до 128 в минуту при температуре 37,4°. Настойчиво рекомендована ампутация плеча, но больной отказался, и и безнадежном состоянии взят родственниками домой.
Правильно ли я поступил в этом случае или заслуживаю сам осуждения за смерть больного? Правильно лишь в том отношении, что точно исполнил предписания учебников о лечении флегмон, но неправильно по существу. Не обладая опытом, я не учел состояния сил больного и вместо необходимой ампутации произвел консервативную, хотя и очень обширную операцию: я не знал тогда, что для такой операции нужны не только решимость и энергия, но и ясные, точные анатомические представления о сущности флегмоны. Такая ясность представления о том, что происходит в руке больного, необходима и для решения очень трудного во многих случаях вопроса об ампутации. Яркий пример поможет до некоторой степени разобраться в этом вопросе.
Семен У.. 32 лет. 3 недели тому назад порезал косой правое предплечье. Небольшая ранка на локтевой стороне предплечья, над лучезапястным суставом, нагноилась. Больной лечился у фельдшера, у которого был 4 раза. Поступил к нам в очень тяжелом состоянии, с крайне запушенной флегмоной кисти и предплечья. Температура 39.3°. пульс частый и слабый. Боли в ногах, особенно в тазобедренных суставах, настолько сильны, что больной не может ходить. В день поступления сделаны под бромэтиловым наркозом разрезы на кисти и предплечье, причем оказалось, что на обеих сторонах предплечья, ладонной и тыльной, нагноение распространилось до самой межкостной перепонки. На следующий день состояние больного не улучшилось, и потому через 2 дня после первой операции сделана экзартикуляция плеча под хлороформно-эфирным наркозом. Операция была начата с высокой ампутации, причем оказалось, что костный мозг плечевой кости подвергся уже гнойному расплавлению. Рана зашита со стеклянным дренажем и марлевым выпускником. Температура после операции лишь постепенно понижалась и скоро стала субфебрильпой. Появился упорный кашель, и на 10-й день после операции обнаружено воспаление правого легкого, вскоре, однако, разрешившееся. На 12-й день, ввиду продолжавшихся болей в ногах, был сделан прокол левого тазобедренного сустава и получена прозрачная желтоватая серозная жидкость. На 20-й день замечена довольно большая флюктуирующая припухлость в правой ягодичной области, сделан разрез и выпущено много гноя из-под большой ягодичной мышцы. В дальнейшем выздоровление шло без осложнений, но больной долго жаловался на боли в отрезанной руке.
Не ясно ли, что больной погиб бы при всякой консервативной, хотя бы и очень искусной и решительной операции? Какую пользу могло бы принести самое основательное вскрытие и дренирование всех гнойных закоулков, если нагноение распространилось уже на костный мозг плечевой кости, если имелось уже несомненное общее гнойное заражение, проявившееся в воспалении тазобедренных суставов и в метастатической флегмоне ягодицы?
Необходима ли ампутация при всякой тяжкой и запущенной флегмоне? Да, для неопытного и не вполне знакомого с анатомией врача — это почти правило. Но чем опытнее хирург и чем глубже его топографоанатомические

ФЛЕГМОНЫ ПАЛЬЦЕВ, КИСТИ И ПРЕДПЛЕЧЬЯ. ГНОЙНОЕ ВОСПАЛЕНИЕ ЛУЧЕЗАПЯСТНОГО СУСТАВА |
195 |
и патологоанатомические знания о флегмонах, тем шире может он применять консервативные операции даже при самых тяжелых флегмонах. Если
еще нет общего гнойного заражения и дальних пе- |
|
реносов, если все пути распространения нагное- |
|
ния и все затеки будут систематически прослеже- |
|
ны строго анатомическими разрезами, то больной |
|
быстро выздоровеет, а хирург получит гораздо |
|
большее удовлетворение, чем от разных редкост- |
|
ных и эффектных операций. Итак, все дело сво- |
|
дится к анатомическому изучению флегмон. Рас- |
Рис. 52. Фасциальные про- |
смотрим же флегмоны кисти и осложняющие их |
странства ладони (схема) |
флегмоны предплечья с этой точки зрения. |
(объяснение в тексте). |
Для понимания дальнейшего изложения необходимо остановиться на некоторых специальных чертах анатомии ладони и пальцев, значение которых для флегмон кисти впервые разъяснил Канавел (Kanavel) в своей известной книге «Infections of the hand», вышедшей в 1925 г. и привлекшей внимание хирургов всех стран к флегмонам пальцев, кисти и предплечья.
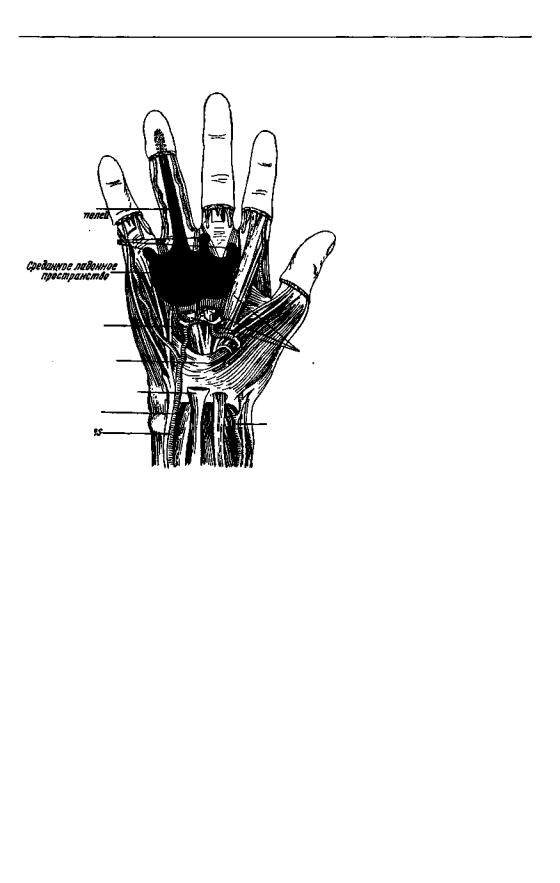
На ладони, как это выяснено инъекциями гипсовой кашицы, существует три отдельных фасциальных пространства, отмеченных на схеме (рис. 52) цифрами. Это лучевое (1), срединное (2) и локтевое (3) фасциальные пространства. Из них важнее всех в патологии флегмон срединное пространство. Его дно составляют III и IV пястные кости и межкостные мышцы, покрытые глубокой фасцией ладони. По этому дну проходит глубокая артериальная дуга и глубокая ветвь локтевого нерва. Крышу срединного пространства составляет ладонный апоневроз. С внутренней стороны границей срединного пространства служит septum intermusculare mediate, отделяющее его от локтевого фасциального пространства, занятого мышцами eminentiae hypothenar, а наружную границу образует вертикальная часть septi intermuscularis lateralis. Горизонтальная часть этой фасциальной перегородки, покрывающая m. adductor pollicis, составляет значительную часть дна срединного пространства. Сухожилиями сгибающих пальцы мышц и червеобразными мышцами, начинающимися от них, срединное фасциальное пространство делится на два отделения: поверхностное — между сухожилиями и ладонным апоневрозом и глубокое — между сухожилиями и межкостными мышцами. Канавел описывает только глубокую часть срединного пространства, которому действительно принадлежит важнейшая роль в патологии флегмон ладони; однако, как увидим дальше, и в поверхностной части срединного пространства очень часто развиваются первичные флегмоны.
На рис. 53 показан результат инъекции глубокой части срединного пространства. В экспериментах Iselin гипс распространялся значительно выше, почти до входа в canalis carpalis. При высоком давлении гипс проникает в canalis carpalis позади пучка сухожилий. Я видел однажды такое же распространение гноя из глубокого срединного пространства через canalis carpalis.
В дистальном направлении инъекционная масса и гной имеют выход из глубокого срединного пространства вдоль червеобразных мышц, как это впервые установил Канавел.
На рис. 54 видно, что инъекционная масса, вышедшая этим путем, распределяется на лучевых и отчасти тыльных сторонах первых фаланг и в межпальцевых, промежутках. Совершенно так же образуются и гнойные затеки.
196 ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ
Если инъекция производится под сильным давлением, то разрывается вертикальная часть septi intermuscularis lateralis, и инъекционная масса про-
|
|
никает |
в |
лучевое |
||||
|
|
фасциальное |
про- |
|||||
|
|
странство |
ладони |
|||||
|
|
(рис. |
55). |
|
|
|||
|
|
|
На рис. 56 по- |
|||||
|
|
казано |
распростра- |
|||||
Влагалище, |
|
нение |
|
желатины |
||||
|
при инъекции в ла- |
|||||||
сухож.сшбт |
|
|||||||
|
теральное |
|
про- |
|||||
Пространствачер& |
|
|
||||||
|
странство ладони. |
|||||||
образнш мышц -* |
|
|||||||
|
|
|
Эксперименты |
|||||
|
|
показывают, |
что |
|||||
|
|
глубокое срединное |
||||||
Arcpalmans |
|
пространство |
проч- |
|||||
|
но |
отграничено от |
||||||
sUpttficitttiS |
|
|||||||
|
лучевого, но клини- |
|||||||
|
Сухожилия |
|||||||
Ligcarptraasv. |
ческие |
наблюдения |
||||||
повешен, сгибателя |
||||||||
|
|
этого |
не |
подтверж- |
||||
Tsndo m. palm. Longi |
|
дают. |
Я постоянно |
|||||
N. Шпаг is |
|
видел |
|
на |
больных, |
|||
Art. radio Us |
что |
septum |
inter- |
|||||
Art.ulnan |
||||||||
|
musculare |
laterale |
||||||
|
|
|||||||
|
|
не |
|
представляет |
||||
|
|
препятствия |
для |
|||||
гноя, легко распространяющегося из глубокого средин-
ного пространства в лучевое и обратно. Последнее пространство соответствует возвышению большого пальца (eminentia thenar) и промежутку между I и II пястными костями, занятому тыльной межкостной мышцей. Оба эти фасциальные пространства, лучевое и особенно срединное, очень важны в патологии флегмон кисти, как это будет видно из приводимых ниже примеров. Гораздо меньшее значение имеет третье фасциальное пространство, локтевое, занятое мышцами eminentiae hypothenar; и первичные флегмоны, и затеки из срединного пространства в нем бывают редко.
Флегмоны кисти весьма многообразны по происхождению и анатомической локализации нагноения, но самые важные и самые тяжелые из них те, которые начинаются с гнойного воспаления сухожильных влагалищ. Именно эти флегмоны переходят, как правило, на предплечье, и маленькое нагноение, начавшееся на пальце, через 1-2 недели превращается в грозную межмышечную флегмону кисти и предплечья. Поэтому надо обратиться к флегмонам пальцев, к этому исходному пункту флегмон верхней конечности.
Можно ли представить себе что-либо более банальное для хирурга, чем панариций? Уделяется ли какой-либо другой болезни меньше внимания, чем панарициям? Не поручается ли везде и всюду лечение их самым младшим ординаторам? А между тем как важен, как мучителен для больного воспалительный процесс на пальце, и как редко, как поразительно редко можно
ФЛЕГМОНЫ ПАЛЬЦЕВ, КИСТИ И ПРЕДПЛЕЧЬЯ. ГНОЙНОЕ ВОСПАЛЕНИЕ ЛУЧЕЗАПЯСТНОГО СУСТАВА |
197 |
увидеть сознательное и вполне правильное лечение флегмон пальцев среди практических врачей. В недалеком прошлом лечение согревающими компрес-
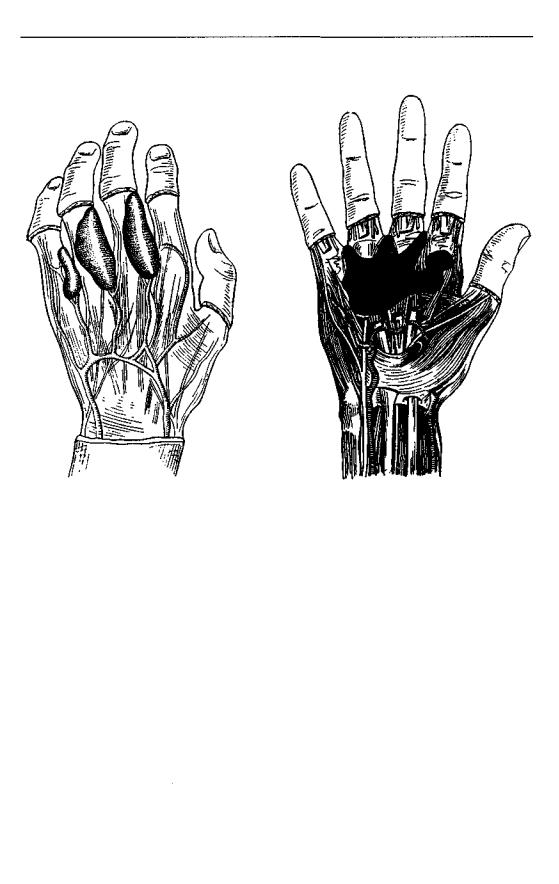
Рис. 54. Распространение желатины по червеобразным мышцам на тыльную поверхность основных фаланг и межпальцевых промежутков; инъекция произведена в срединное фасциальное пространство ладони вблизи основания III пальца (по Руссель Бэсту).
Рис. 55. Распространение желатины при инъекции в срединное фасциальное ложе ладони; вкол иглы произведен вблизи основания III пальца (по Руссель Бэсту).
При повышении давления желатина может проникнуть в фасциальное пространство мышц thenar, разрушив перегородку между этим пространством и срединным пространством ладони, как было в этом случае.
сами составляло у нас правило, а недостаточный разрез без всякой анестезии или при замораживании эфиром, хлорэтилом — обычное явление в сельских амбулаториях. Впрочем, в последние годы в советской печати появился ряд статей о панариции. Панарицию посвящены книги Зайцева, Рыжих и Фишман.
Всякий панариций в начальной стадии — это флегмона подкожной клетчатки, начинающаяся на ладонной поверхности, обычно в мякоти ногтевой фаланги (panaritium subcutaneum) или на тыльной поверхности, в кожных валиках по краям ногтя или под корнем его (paronychia). Это воспаление имеет наклонность прогрессировать и переходить в омертвение подкожной клетчатки. Инфекция, занесенная, например, уколом в мякоть пальца, приводит к нагноению в толстом слое подкожной клетчатки, пронизанной всюду вертикально расположенными фиброзными пучками, соединяющими кожу с надкостницей фаланги или с сухожильным влагалищем. Эти-то переплета-

198 ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ
ющиеся фиброзные пучки, придающие подкожной клетчатке мякоти пальца ячеистое строение, препятствуют свободному воспалительному припуханию ее, удерживают воспалительный экссудат под давлением, от чего зависят жестокие боли; это же препятствие свободному распространению гноя служит причиной омертвения клетчатки и перехода нагноения на фалангу или сухожильное влагалище.
Совершенно ясно, что самый ранний, глубокий и обширный разрез необходим при подкожном панариции, и он имеет совсем не ту цель, какая с ним обычно связывается в представлении неопытного врача. Обычно полагают, что цель эта сводится лишь к открытию пути для выхода гноя, и потому в начальной стадии панариций не оперируют, полагая, что гноя еще нет, или делают короткий и поверхностный разрез, ожидая найти немного гноя на небольшой глубине. А между тем цель разреза состоит в устранении тех условий, которые делают всякий подкожный панариций опасным, — в устранении напряжения тканей. Пусть еще нет гнойного экссудата или количество его ничтожно, тем не менее разрез всегда должен начинаться на самой верхушке пальца, у ногтя, и доходить до уровня головки средней фаланги, а в глубину всегда, даже в самых ранних случаях, непременно до кос-
ти. Этого мало: надо направить нож из этого разреза вправо и влево, параллельно поверхности кожи, и перерезать поперек те фиброзные пучки, которые повинны в напряжении тканей. Операция, конечно, производится при полном обезболивании инъекциями к обоим ладонным пальцевым нервам (см. главу об анестезии).
Эффект такой ранней радикальной операции всегда бывает поразительным: жестокие боли немедленно прекращаются; воспалительный процесс чрезвычайно быстро затихает, и устрашающий своей длиной и глубиной разрез заживает почти первичным натяжением, а на его месте остается тонкий, почти незаметный рубец.
Однако в большинстве случаев нам приходится иметь дело с более запущенным воспалением, и при широком разрезе мы находим гнойное расплавление и обширное омертвение подкожной клетчатки с ее фиброзными пучками. Если ограничиться и здесь простым разрезом, то воспалительный процесс и боли далеко не сразу затихнут, ибо в стороне от разреза, в

ФЛЕГМОНЫ ПАЛЬЦЕВ, КИСТИ И ПРЕДПЛЕЧЬЯ. ГНОЙНОЕ ВОСПАЛЕНИЕ ЛУЧЕЗАПЯСТНОГО СУСТАВА |
199 |
дальних ячейках подкожной клетчатки, остается гной, а отторжение омертвевшей клетчатки будет длиться многие недели. Чтобы сразу положить конец нагноению и сократить в четыре раза продолжительность последующего лечения, надо тщательно удалить ножницами всю омертвевшую клетчатку так, чтобы рана приняла здоровый и свежий вид. Если и этот последний срок для операции пропущен или если был сделан короткий и неглубокий разрез, то нагноение почти неизбежно переходит на ногтевую фалангу; ее надкостница, а затем и костная ткань пропитываются гноем, и вскоре фаланга омертвевает. Больной без конца ходит на перевязки, рана лишь уменьшается, грануляции в ней становятся дряблыми и гнилыми, формируется свищ, из которого постоянно отделяется жидкий гной, а врач все еще не догадывается, в чем дело. Если бы он прозондировал свищ, то тотчас нашел бы шероховатую обнаженную кость. Опытный врач, однако, не нуждается в зондировании, ибо уже чрезмерная длительность болезни после робкого разреза ясно свидетельствует об омертвении фаланги. Ярким и важным признаком костного панариция служит также прогрессирующее, часто безобразное утолщение фаланги. Достаточно исследовать движения в межфаланговом суставе, чтобы немедленно найти патологическую боковую подвижность вследствие перехода нагноения на межфаланговый сустав и разрушения боковых связок его. Костный панариций уже перешел в суставной, как это почти всегда бывает, и необходимо немедленно удалить омертвевшую фалангу. Эта операция чрезвычайно проста, и сплошь и рядом, сделав продольный разрез на ладонной стороне фаланги, вы найдете слабо связанную с окружающими частями или даже вполне секвестрированную косточку. Однако после такого разреза конец пальца нередко принимает безобразную и непригодную для работы форму, и потому во многих случаях выгоднее сделать типическую или приспособленную к форме и количеству уцелевшей кожи экзартикулацию ногтевой фаланги.
Менее опасны, чем флегмоны мякоти пальца, нагноения, локализующиеся в области корня ногтя. Они почти никогда не переходят на кость и сустав, но зато весьма нередко дают начало лимфангиитам и лимфаденитам. Я, кажется, ни разу не видел, чтобы начавшаяся паронихия разрешилась без нагноения; напротив, нагноение всегда распространяется под кожей, покрывающей корень ногтя и края его, а отсюда проникает под ноготь, и предоставленный самому себе воспалительный процесс, весьма болезненный, длится очень долго, приблизительно около месяца, и затихает лишь тогда, когда отделится весь ноготь. Я пробовал остановить недавно начавшийся процесс, отпрепаровывая в виде лоскута воспаленную кожу над корнем ногтя и подкладывая под нее марлю. Однако во многих случаях и это оказывалось недостаточным, нагноение проникало все-таки под корень ногтя, и ноготь приходилось удалять.
Обычно нам приходится оперировать в более поздний период, и тогда производится типичная операция удаления ногтя. Остроконечную браншу прямых ножниц вкалывают под ноготь на середине его и рассекают не только видимую часть ногтя, но и корень его вместе с покрывающей его кожей. Правую и левую половины ногтя захватывают пеановским пинцетом и удаляют потягиванием или выкручиванием.
Замечу мимоходом, что такое простое удаление ногтя совершенно недостаточно и никогда не достигает цели при так называемом срастании ногтя на большом пальце ноги; здесь после

200 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
удаления половины ногтя непременно должна быть вырезана matrix его вплоть до фаланги и не только в области видимой части, но и под корнем его.
Кроме паронихии, подкожного, костного и суставного панариция, нередко на пальцах и вообще на кисти руки наблюдается гораздо более легкая форма гнойного воспаления, которая локализуется лишь в толще кожи (рапаritium cutaneum). Гной скопляется при этом между сосочковым слоем кожи и эпидермисом и отслаивает последний в виде пузыря. Чрезвычайно часто такие гнойные пузыри служат исходным пунктом тяжелых лимфангиитов, но нет ничего проще, как излечить такой лимфангиит, срезав ножницами гнойный пузырь. Это должно быть сделано чрезвычайно тщательно, чтобы не осталось даже самой узкой каемки эпидермиса по краям пузыря, ибо в противном случае нагноение неизбежно будет прогрессировать. Для удаления эпидермиса не нужно никакой анестезии, ибо чувствительные окончания кожных нервов заложены в сосочках кожи и в эпидермис не проникают.
Весьма нередко содержимое пузырей составляет не желтый гной, а мутная кровянистая жидкость, которая просвечивает через эпидермис и имеет почти черный цвет. Таких черных пузырей, всегда сопровождающихся лимфангиитом, чрезвычайно боятся не только больные, но и несведущие врачи, принимающие их за сибирскую язву. Стоит, однако, состричь страшный пузырь, и через 2-3 дня болезнь закончится1.
Самую опасную и тяжелую из всех форм панариция представляет panaritium tendinosum. Воспалительный процесс в сухожильном влагалище может быть первичным, если ранящий предмет, игла или гвоздь, непосредственно проникает в сухожильное влагалище или на последнее лишь вторично переходит гнойный процесс с подкожной клетчатки, надкостницы или кости. Нагноение быстро распространяется по всему сухожильному влагалищу и в большинстве случаев сопровождается жестокими болями. Это объясняется тем, что в замкнутом влагалище гной находится под высоким давлением, не имея возможности распространяться. От этой причины зависит высокая температура (39-40°), всегда сопровождающая гнойный тендовагинит. Кроме жестоких самопроизвольных болей и высокой температуры, весьма важным распознавательным признаком тендовагинита служит невыносимая боль при давлении над сухожилием и при самой легкой попытке согнуть или разогнуть палец. Нежные складочки синовиальной оболочки, соединяющие сухожилие с его влагалищем (vincula tendinum), легко разрушаются нагноением, а в них проходят питающие сухожилие сосуды, и потому сухожилие неизбежно омертвевает.
Уже сказанное в достаточной мере разъясняет тяжесть и опасность гнойных тендовагинитов, но главная их опасность состоит в том, что гной, в конце концов, выходит за пределы сухожильного влагалища, разрушая стенки его, и распространяется в окружающей клетчатке или межмышечных промежутках. Наступает грозный момент в течении болезни: начавшийся на пальце тендовагинит переходит в опасную для жизни, неудержимо прогрессирующую межмышечную флегмону. Куда же и как распространяется гной из сухожильных влагалищ? Ответ на этот вопрос надо искать,
1 Поразительно благоприятно действует при этом смазывание поверхности corii водным раствором метиленовой сини 0,3:100; уже через день вы найдете на месте пузыря сухую глубокую поверхность, и лечение окончено. Так же благоприятно действует метиленовая синь при всех гнойных процессах в верхнем слое кожи — свежеинфицированных ожогах, пиодермитах, паронихиях (Автор).

ФЛЕГМОНЫ ПАЛЬЦЕВ, КИСТИ И ПРЕДПЛЕЧЬЯ. ГНОЙНОЕ ВОСПАЛЕНИЕ ЛУЧЕЗАПЯСТНОГО СУСТАВА |
201 |
конечно, прежде всего в топографической анатомии. Важнейший в клиническом отношении факт состоит в том, что только с двух крайних пальцев, большого и мизинца, нагноение может распространиться на предплечье. Конечно, все пальцы имеют сухожильные влагалища, но на II, III и IV пальцах эти влагалища доходят только до основания первой фаланги, и в дистальной половине ладони сухожилия этих пальцев не имеют влагалищ; только в проксимальной части ладони и в canalis carpalis они снова одеваются синовиальным мешком, составляющим общее влагалище для всех них и для сухожилий V пальца; по последним сухожилиям влагалище распространяется на палец и доходит до основания ногтевой фаланги. Правда, в редких случаях и сухожильное влагалище IV пальца сообщается с общим синовиальным влагалищем, и тогда нагноение последнего может исходить из IV пальца.
Таким образом, при повреждении и инфекции сухожильного влагалища где-либо на мизинце инфицируется весь обширный синовиальный мешок, общий для 2-5-го сухожилий. Большая часть этого мешка расположена под lig. carpi transversum, но проксимальная часть выходит из-под верхнего края этой связки и слепо оканчивается на 1-2 см выше него.
Описанное сухожильное влагалище в некоторых случаях сообщается с полостью лучезапястного сустава на уровне ossis hamati, и этим важным анатомическим фактом объясняется возможность гнойного воспаления сустава при тендовагините, начавшемся на мизинце.
Сухожилие большого пальца имеет отдельное влагалище, одевающее его на всем пути по пальцу, по eminentia thenar и в canalis carpalis. На предплечье оно слепо оканчивается на том же уровне, где и общее влагалище 2-5-го сухожилий, т. е. на палец выше lig. carpi transversum. На пути в canalis carpalis тонкие стенки обоих синовиальных мешков соприкасаются, и потому нагноение, первично возникшее в одном из них, легко переходит на другой. В редких случаях имеется и анатомическое сообщение между ними.
За пределы сухожильного влагалища гной может распространиться где угодно на всем пути его; однако на пальцах это редко имеет место, так как здесь синовиальное влагалище подкреплено фиброзным, состоящим из поперечных, косых и перекрещивающихся пучков (ligg. annularia, obliqua, cruciata). Я неоднократно наблюдал выхождение гноя из сухожильного влагалища большого пальца на пути его среди мышц eminentiae thenar. Сухожилие проходит здесь между m. flexor pollicis brevis и т. adductor pollicis, по поверхности последней мышцы разливается гной, если он прорвется из влагалища по пути его в eminentiae thenar. Образуется флегмона лучевого фасциального пространства ладони, но почти всегда дело этим не ограничивается; гной легко разрушает septum intermusculare и образует затек в глубокой части срединного фасциального пространства ладони между сухожилиями сгибателей и межкостными мышцами.
В этом же глубоком анатомическом промежутке ладони разливается гной, если он выйдет за пределы общего синовиального мешка, одевающего сухожилия II—V пальцев в проксимальной части ладони.
Однако чаще всего прорыв гноя из обоих синовиальных влагалищ (большого пальца и II—V) происходит в проксимальных концах их, на предплечье, и тогда неизбежно развивается межмышечная, очень глубокая флегмона предплечья.
