
Очерки гнойной хирургии
.pdf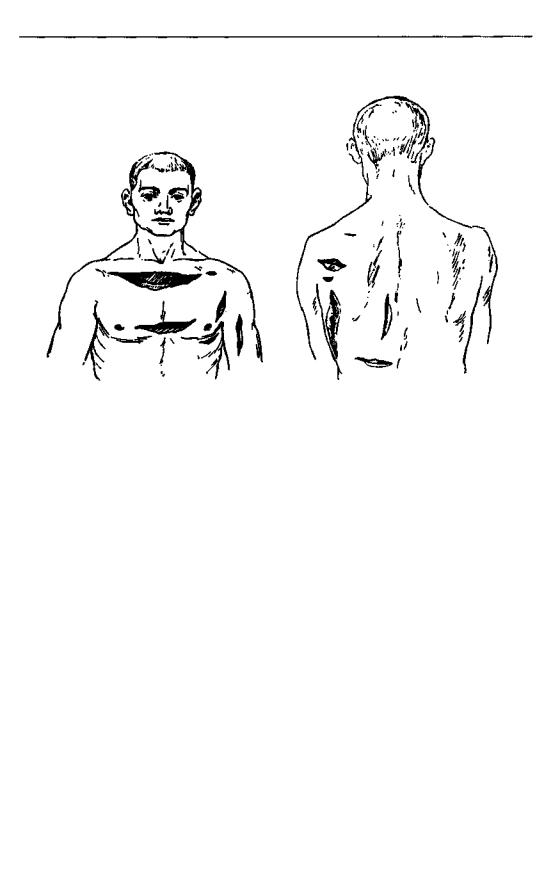
232 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
около 6 случаев я нашел в литературе. В большинстве этих случаев было необходимо ампутировать грудную железу.
Рис. 74 и 75. Больной Н. с тяжелой анаэробной флегмоной груди и спины (схема).
У Джумалы болезнь началась 20 дней тому назад трещиной соска, после чего появилось затвердение и боли в грудной железе. Она поступила к нам в очень тяжелом состоянии, с температурой 39,5° и пульсом 135, с отрывистым кашлем. В легких сухие хрипы, а справа под лопаткой, по-видимому, пневмонический очаг с мелкими влажными хрипами. Вся правая грудная железа очень увеличена и наполнена большим количеством гноя. Выше грудной железы, над m. pectoralis, разлитая, как будто флюктуирующая припухлость до самой ключицы. Повидимому, это — подкожный или подфасциальный затек, образовавшийся как непосредственное продолжение флегмоны грудной железы. Подмышечная ямка свободна; движения руки почти не ограничены.
Операция 15/1 под хлороформным наркозом. Небольшим разрезом по нижней периферии железы выпущено не менее 1 л серого жидкого гноя, который помещался отчасти под кожей нижней половины железы, отчасти позади железы. Железистая ткань сохранилась в большом количестве и на разрезе имела почти нормальный вид. Мы имели дело, таким образом, не с подлинным маститом, а с подкожной флегмоной грудной железы. Горизонтальный разрез ниже ключицы показал необычную картину: гнойная инфильтрация, очень похожая на инфильтрацию при карбункуле, распространялась по подкожной клетчатке и грудной фасции и слегка заходила на поверхностный слой грудной мышцы. Эта подкожно-фасциальная флегмона вверх доходила до ключицы, а в медиальную сторону — до грудины.
Доведен до больших размеров разрез по нижней периферии грудной железы, и, вся железа и кожа до ключицы и грудины отделены от грудной мышцы; под ними проложены большие марлевые салфетки, смоченные перекисью водорода. Посевы гноя дали рост Proteus vulgaris и анаэробного стрептококка.
После операции температура до 22/1 оставалась высокой и доходила до 40°, а затем постепенно снизилась до нормы. Кашель и хрипы в легких исчезли. Уже при первой перевязке было обнаружено омертвение края верхней раны, отек боковой стенки груди и краснота кожи. Рана была серая, обильно выделялся гной и омертвевшая клетчатка. С 21/1 повязки с перекисью водорода заменены йодоформными. Раны быстро стали очищаться, и силы больной восстанавливались. На месте флегмоны образовался дефект. 10/П больная выписалась для амбулаторного лечения.
ФЛЕГМОНЫ ГРУДИ. ОСТЕОМИЕЛИТЫ ЛОПАТКИ И КЛЮЧИЦЫ |
233 |
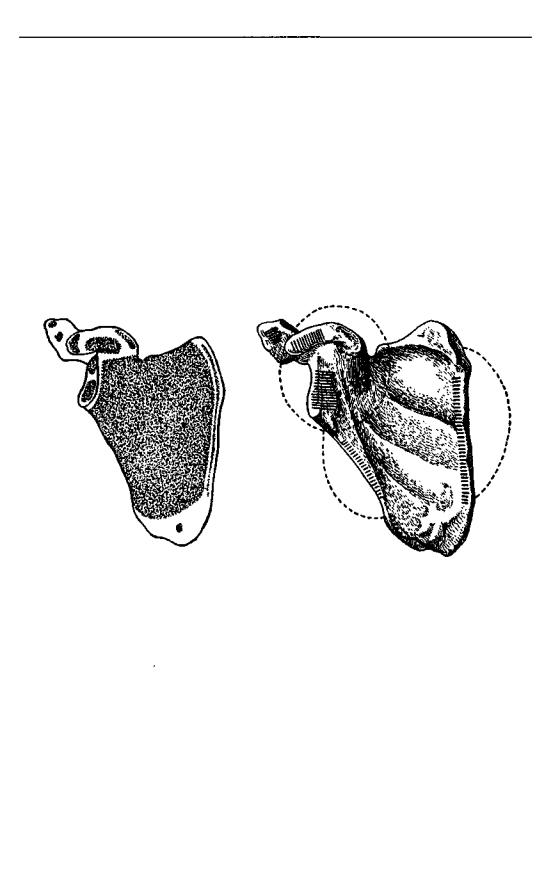
Под видом флегмоны грудной стенки протекают различные формы остеомиелита лопатки и ключицы. Локализации остеомиелита в различных частях лопатки соответствуют пунктам окостенения ее, которые показаны на рис. 76. Абсцессы, образующиеся при этом, приблизительно соответствуют этим локализациям, которые на рис. 77 заштрихованы, область же абсцессов обозначена пунктиром. Конечно, все эти абсцессы расположены глубоко, под мышцами; далеко не всегда они дают флюктуацию и распознаются по более или менее разлитой опухоли, изменению положения лопатки и нарушению ее движений. Чаще всего остеомиелит начинается в области позвоночного или аксиллярного края лопатки. В первом случае абсцесс помещается между позвоночником и лопаткой, под m. trapezius и т т . rhomboidei, major и minor, и лопатка несколько оттесняется кнаружи.
При остеомиелите аксиллярного края абсцесс образуется вблизи него, под mm. teres major и minor и m. deltoideus; лопатка несколько оттесняется назад, и движения руки затрудняются. Если, как это часто бывает, остеоми-
Рис. 76. Пункты окостенения |
Рис. 77. Отделы лопатки, в которых на- |
лопатки (затушеваны). |
чинается остеомиелит (заштрихованы). |
|
Круговыми линиями (пунктирными) от- |
|
мечены места образования абсцессов. |
елит аксиллярного края комбинируется с остеомиелитом тела лопатки, то большой абсцесс распространяется на всю fossa infraspinata, отделяя и поднимая m. infraspinatus.
Абсцесс, выполняющий всю fossa supraspinata, но распространяющийся и ниже гребня лопатки, образуется при остеомиелите этого гребня. При вскрытии этого абсцесса надо иметь в виду, что вблизи нижней поверхности m. supraspinati, под которым он находится, проходит очень важный двигательный нерв, п. supraspinatus, иннервирующий все те мышцы лопатки, которые прикрепляются к большому бугру плечевой кости и играют важнейшую роль в фиксации плечевого сустава. В случае перерезки этого нерва образуется болтающийся паралитический сустав.
Нелегко распознается и очень опасен абсцесс на передней стороне лопатки, под m. subscapularis. Он скрыт под лопаткой и не может быть найден ощупыванием; только лопатка отодвигается назад, и движения ее очень зат-
234 ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ
руднены. Однако имеются важные симптомы этого абсцесса, при знании которых его нетрудно распознать. Это, во-первых, сильная боль при ротации плеча кнаружи, так как при этом натягива-
|
ется гл. subscapularis, и, во-вторых, боль |
||
|
при давлении на сухожилие этой мышцы |
||
|
из подмышечной ямки. Это сухожилие про- |
||
|
ходит по передней поверхности головки пле- |
||
|
чевой кости, и найти его пальцем нетрудно. |
||
|
При остеомиелите шейки лопатки и |
||
|
cavitatis glenoidalis, а также при локализации |
||
|
его в клювовидном отростке абсцесс образу- |
||
|
ется в верхней части подмышечной ямки, |
||
|
что проявляется опухолью под наружной по- |
||
|
ловиной ключицы и в области моренгеймо- |
||
|
вой ямки. Остеомиелит шейки и cavitatis |
||
|
glenoidalis, конечно, неизбежно ведет к гной- |
||
|
ному воспалению плечевого сустава. |
||
|
При остеомиелите акромиального от- |
||
|
ростка абсцесс образуется на верхней или |
||
|
нижней его стороне и в последнем случае |
||
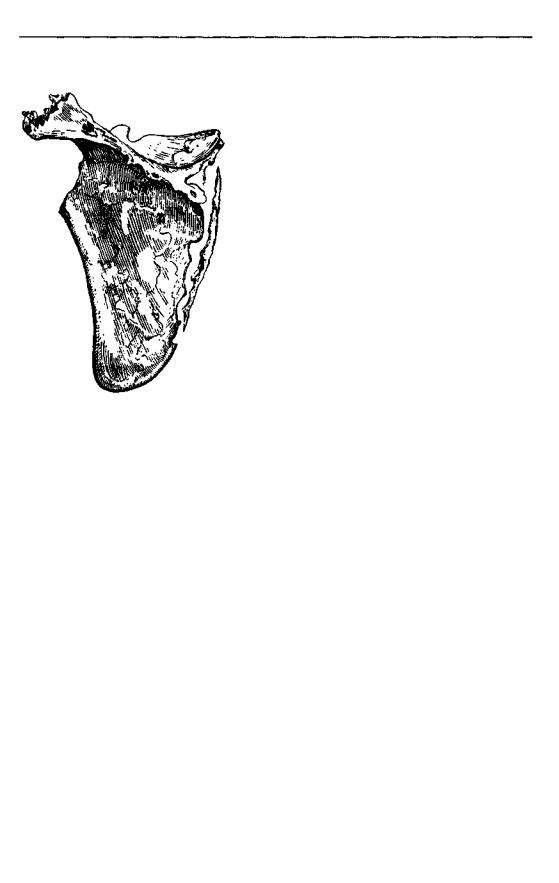
Рис. 78. Целиком секвестри- |
может дать затек в субдельтовидное про- |
||
странство |
или даже в подмышечную ямку. |
||
рованная лопатка, удален- |
Всегда |
остеомиелит лопатки приводит |
|
ная при операции. |
|||
к секвестрации отдельных ее частей, но |
|||
|
|||
нередко и всей лопатки. Рис. 78 показывает полностью секвестрированную лопатку, которую я легко извлек у мальчика 13 лет. Часто отделяются длинные тонкие секвестры позвоночного или аксиллярного края лопатки, spinae scapulae или небольшие секвестры шейки лопатки и ее сочленовной впадины, либо клювовидного или акромиального отоостка.
При операции остеомиелита лопатки разрезы проводятся в зависимости от его локализации и границ абсцесса.
В fossa supraspinata — разрез вдоль spina scapulae с отслойкой
m.supraspinati.
Вfossa infraspinata — вдоль margo vertebralis с отслойкой m. infra-
spinati.
Глубокий подлопаточный абсцесс удобно вскрывать разрезом сзади, рассекая m. infraspinatus вдоль его волокон и производя долотом трепанацию лопатки.
При остеомиелите fossae glenoidalis рекомендуют задний разрез Кохера для артротомии плечевого сустава.
Абсцесс над клювовидным отростком можно вскрыть через sulcus deltoideopectoralis.
При остеомиелите шейки лопатки, когда гной скопляется в верхней части подмышечной ямки, недостаточно сделать разрез передней стенки подмышечной ямки ниже ключицы или обычный большой разрез по краю грудной мышцы, но необходимо ввести дренаж сзади, через foramen quadrilaterum или trilaterum.
При поражении всей лопатки и необходимости полностью удалить ее очень хороший доступ дает разрез по всему margo vertebralis с добавочным

ФЛЕГМОНЫ ГРУДИ. ОСТЕОМИЕЛИТЫ ЛОПАТКИ И КЛЮЧИЦЫ |
235 |
разрезом вдоль spina scapulae. Впрочем, при полной секвестрации лопатки ее нередко можно извлечь через меньший разрез. По наблюдениям моим и других авторов лопатка очень хорошо регенерируется, причем не остается даже заметных расстройств движения руки. После разрушения fossae glenoidalis также возможны довольно свободные движения в плечевом суставе по выздоровлении больного.
Для иллюстрации сказанного приведу один свой случай и один яркий случай Штрауса.
1. Роза М., 12 лет, поступила в Институт неотложной помощи 15/VII 1936 г. Заболела 12 дней назад, вскоре после недолгого гриппа. Появились боли в правой лопатке, небольшая опухоль над ней. В амбулатории лечили традиционными ихтиоловыми компрессами. Последние 4 дня чувствует себя плохо, но температура теперь только 38°, а пульс 100. Лейкоцитов 13800, нейтрофилов 88%. Над правой лопаткой полушаровидная опухоль, занимающая всю fossa supraspinata и верхнюю половину fossae infraspinatae. Кожа над ней немного покраснела. Опухоль эластична и очень болезненна при ощупывании. Правую руку больная постоянно поддерживает левой и избегает делать ею какие-либо движения. Распознан остеомиелит лопатки, и 16/VII сделана операция под эфирным наркозом. Разрез вдоль spina scapulae на 1 см выше нее. Перерезан m. trapezius; m. supraspinatus отделен от spina scapulae распатором, а частью скальпелем, чтобы не повредить надлопаточного нерва. Из-под мышцы потек с большим напором густой беловатый гной. Исследование пальцем показало, что гнойник занимает всю fossa supraspinata и продолжается куда-то вдоль медиального края лопатки. Поэтому сделан второй разрез на середине медиального края лопатки, и после разреза m. trapezii найдено продолжение флегмоны над треугольным основанием spinae scapulae, на котором обнаружен шероховатый, обнаженный от надкостницы участок величиной около 2 см2. В fossa supraspinata отслойки надкостницы не было. Гнойная полость дренирована резиновой трубкой, введенной в fossa supraspinata через медиальный разрез. Из гноя выделена культура золотистого стафилококка.
После операции температура постепенно снизилась, но два раза были ознобы с высокой температурой. Больная выписана 2/VIII в хорошем состоянии. Раны отлично гранулируют, движения руки свободны.
2. Случай Штрауса. Девочка 13 лет 2 недели тому назад заболела панарицием. Через 6 дней высокая температура и сильные боли в правой руке. Довольно хорошо отграниченная воспалительная опухоль по положению и величине соответствует всей передней стенке подмышечной ямки и флюктуирует. Движения в плечевом суставе, в частности ротация наружу, почти вполне свободны. Разрез под ключицей; после тупого разделения грудной мышцы из глубины хлынул густой беловатый гной. Контрразрез вдоль наружного края m. pectoralis majoris. Послеоперационное течение хорошее, но остался свищ, через который на глубине 10 см прощупывается шероховатая кость. Судя по направлению свища, он шел к клювовидному отростку. Через 8 недель выделился маленький секвестр. На несколько недель девочка исчезла из-под наблюдения. Явилась с натечным абсцессом в задневерхней части плеча, в области длинной головки m. tricipitis; кроме того, в области шейки лопатки прощупывалось затвердение величиной с небольшое яблоко; поднимание и отведение плеча очень ограничены. Вскрыт затек на плече с жидким гноем, а на дне его найдена вполне разрушенная cavitas glenoidalis, но головка плеча нисколько не была изменена. Удалена cavitas glenoidalis и tuberositas infraglenoidalis. Раны зажили, движения в плечевом суставе улучшились, но выше горизонтали рука не поднималась и не отводилась. Еще до полного заживления ран медленно, при небольших болях образовалась опухоль у нижней трети позвоночного края лопатки. В то же время появилась опухоль на боковой стенке груди, между IX и XI ребром. При операции найден небольшой некротический очаг на fades costalis лопатки и остеомиелит IX, X и XI ребер, которые были обнажены от надкостницы на протяжении 12 см. Ребра и кариозный очаг лопатки были резецированы. Выздоровление затянулось вследствие повторной секвестрации marginis vertebralis scapulae. Лечение длилось 2 года, но все же кончилось полным восстановлением работоспособности.
Немного можно сказать о редко встречающемся остеомиелите ключицы. Характерная черта его заключается в том, что обычно поражается вся ключица и нередко целиком секвестрируется, отделяясь в обоих своих сочлене-

236 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
ниях. Помню, как однажды я вскрыл у грудного ребенка большой абсцесс на месте ключицы и нашел в нем свободно лежащую, вполне скелетированную маленькую ключицу; она регенерировалась почти как хвост у тритона. Однако у 14-летней девочки с очень тяжелым и продолжительным множественным остеомиелитом, дошедшей до крайнего истощения, после удаления секвестрированной без следов капсулы ключицы регенерация совершенно отсутствовала и плечевой сустав сильно сблизился с грудиной. Нельзя было предотвратить это, удерживая плечо гипсовой повязкой в виде stella dorsi, так как мешало септическое состояние больной. Не всегда, однако, ключица полностью секвестрируется; иногда дело ограничивается отделением кортикальных секвестров или частичным некрозом во всю толщу ключицы с образованием секвестральной капсулы. Ввиду опасности сближения плечевого сустава с грудиной никогда не следует легко решаться на полное удаление ключицы.
Грудино-ключичное сочленение — излюбленное место пиемических метастазов. Гнойное воспаление его обнаруживается только не особенно большой припухлостью над суставом с ярким покраснением кожи. В запущенных случаях опухоль распространяется над стернальным концом ключицы, выше и ниже нее, и неопытные хирурги делают параллельные разрезы над и под ключицей, вместо того чтобы вскрыть сустав вертикально расположенным полулунным разрезом с выпуклостью к средней линии. В суставе находят гной, и в тяжелых случаях необходимо удалить внутрисуставной хрящ и резецировать грудинный конец ключицы.
Василий В., 12 лет, заболел 8/V 1936 г. При игре в футбол он получил удар мячом в грудь; в тот же день появилась опухоль и боли. Из амбулатории его направили в больницу, где лечили согревающими компрессами, и вскоре перевели в Институт неотложной помощи ввиду ухудшения. Температура была высокая, боли все нарастали. Вся левая над- и подключичная область и область акромиального отростка заняты очень болезненной и очень плотной, нигде не флюктуирующей опухолью. Кожа над ней ярко-красная; границы красноты довольно резки, как при ретикулярном лимфангиите. Активные движения в плечевом суставе невозможны, а легкая попытка пассивных движений вызывает сильную боль в области ключицы. Поставлен диагноз остеомиелита ключицы, и 14/V сделана операция под наркозом. Разрез вдоль всей ключицы до кости, которая оказалась обнаженной от надкостницы со всех сторон, от грудинного до акромиального конца; гноя вытекло около двух столовых ложек. Ключица не была удалена в расчете на образование секвестральной капсулы. Рана рыхло выполнена марлей.
Температура после операции долго держалась в пределах 37—38,5°. Выздоровление затянулось на 2 месяца вследствие образования метастаза в шейке бедра и большом вертеле; этот метастаз, однако, ликвидировался под гипсовой повязкой. В ране над ключицей остался свищ вследствие образования тонкого и длинного кортикального секвестра, по удалении которого все зажило.

ГЛАВА XVI
ОСТЕОМИЕЛИТ РЕБЕР. КАРИОЗНЫЕ ПРОЦЕССЫ В РЕБЕРНЫХ ХРЯЩАХ
Остеомиелит ребер встречается редко, тем не менее заслуживает внимания, так как эта болезнь протекает тяжело, имеет некоторые важные особенности и, вследствие недостаточного внимания врачей к редким заболеваниям, далеко не всегда правильно диагносцируется. Мне приходилось видеть случаи, которые легко могли пройти под видом простого абсцесса грудной стенки, но в которых при внимательном исследовании можно было найти на дне абсцесса ребро, обнаженное от надкостницы на небольшом пространстве. Не беда, если бы все случаи остеомиелита ребер протекали так легко, но эти простые случаи представляют лишь исключение, а, как правило, наблюдается тяжелое, даже приводящее к смерти течение болезни.
Одна из характерных черт остеомиелита ребер состоит в том, что болезнь, начавшаяся довольно легко, потом становится тяжелой и надолго затягивается. Так, например, Гамон (Hamont) резецировал у мальчика небольшой кусок обнаженного от надкостницы ребра в абсцессе по аксиллярной линии и ожидал быстрого выздоровления, но гнойный процесс распространился на несколько соседних ребер и привел к их некрозу на большом протяжении. Понадобилась большая операция для удаления омертвевших ребер. Также и Саар (V. Saar) у девушки, имевшей свищ под левой грудью, удалил секвестр IV ребра, лежавший в секвестральной капсуле, а через 4 недели рентгенограмма показала, что ребро поражено до самого угла. Он перерезал мышцы по вертебральному краю лопатки и удалил почти все утолщенное и шероховатое IV ребро. В одном подобном же случае мальчик умер от последовательного распространения остеомиелита на два соседних ребра.
Флегмоны, образующиеся при остеомиелите ребер, могут достигать очень больших размеров. Так, в случае Фритца (Fritz) при поражении XII ребра флегмона распространилась до гребешка подвздошной кости. Очень большое скопление гноя под лопаткой может сильно приподнять ее и оттеснить назад. Но небольшой абсцесс под лопаткой иногда трудно распознать. А между тем лопатка покрывает значительную часть ребер и может скрывать признаки их остеомиелита. Конечно, абсцессы могут образоваться и под большой грудной мышцей, и под грудной железой у женщин. В случае Марфана (Marfan) при исследовании остеомиелитического наружного абсцесса палец провалился через отверстие в межреберных мышцах в периплевральную гнойную полость; а в санитарном отчете германской армии за 1903/04 г. описан случай прорыва абсцесса в полость плевры, закончившийся выздоровлением, но с инвалидностью.
Чаще, чем в других местах ребра, остеомиелит локализуется в переднем его конце, у самого соединения с хрящом, и в заднем конце, вблизи capitulum costae. В последнем случае образуется периплевральный абсцесс, который принимали за осумкованную эмпиему плевры. Такой абсцесс редко вскрывается в полость плевры, а чаще назад, через длинные спинные мышцы.
Секвестры ребер могут достигать большой величины. Так, например,
(Мяги) НЯШР.Л R бппмппй ГРКДРГТПЯльнпи КЯПГУЛР ГРКИРГТП плинпй R

238 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
15 см. Чаще, однако, чем секвестры во всю толщу ребра, образуются кортикальные секвестры. При удалении секвестров, помещающихся в занятой лопаткой области, может понадобиться мобилизовать лопатку путем перерезки m. trapezii и ромбовидных мышц. Тогда лопатку легко сдвинуть в
наружную сторону.
Своеобразно протекают аналогичные остеомиелиту ребер воспалительные кариозные процессы в реберных хрящах. В первый раз я встретился с этой болезнью в 1915 г. у военнопленного офицера, у которого пуля прошла под кожей груди, над VI и VII левыми реберными хрящами. Он был ранен 7 месяцев тому назад, и в течение нескольких месяцев пулевой канал дренировали резиновой трубкой. В одном из пунктов эвакуации ему разрезали и выскоблили пулевой канал, но остались свищи. Я нашел у него частично некротизированный VI левый хрящ и вырезал пораженную часть его. Мне казалось, что я поступил радикально, и я был удивлен, когда увидел опять свищ в рубце. Через 2 месяца я должен был повторить операцию и нашел обширный некроз VII и VIII хряща. И их я удалил, но уже через неделю больной стал жаловаться на сильные боли в области правых реберных хрящей.
Я был уже совсем взволнован, когда через 5 недель, при третьей операции, нашел некроз VI и VII правых хрящей на всем их протяжении. Но мне пришлось сделать еще три операции, чтобы через 9 месяцев добиться полного излечения больного после удаления V-IX хрящей правой стороны и VI—VIII левой стороны.
В литературе я почти ничего не нашел об этой странной болезни, и ряд волнующих вопросов стоял передо мной. Почему так неудержимо распространяется кариозный и некротический процесс по реберным хрящам? Почему этого не бывает на хрящах гортани? Как лечить таких больных, чтобы не повторять операции шесть раз?
Ответ на все эти вопросы можно было получить только путем наблюдений на большом материале, но реберные хондриты были очень редки. Однако неожиданный сюрприз я получил с переездом в Ташкент. Оказалось, что в Средней Азии очень много больных со свищами над реберными хрящами, но врачи считают их неизлечимыми. А через 2 года в результате перенесенных тифов (брюшного, сыпного и возвратного) появилось множество больных с «тифозными перихондритами». В 1919-1922 гг. я оперировал 65 больных, которым сделал 80 операций, и получил ответы на все свои недоуменные вопросы.
Я скоро пришел к заключению, что нельзя говорить только о тифозных хондритах, а тем более о перихондритах, так как этиология кариозных процессов в реберных хрящах различна. Уже в первом моем наблюдении у военнопленного офицера причиной болезни была травма. Еще у двух больных заболевание хрящей началось вскоре после сдавления груди между буферами вагонов и после тяжелого ушиба груди. С точностью эксперимента травматическая этиология была доказана у 53-летней женщины, которой я пришил опущенный желудок по способу Ровзинга и при этом провел один шов через VIII хрящ. Через 2 месяца я должен был оперировать ее по поводу свища и нашел в проколотом хряще типичную кариозную полость.
У одного больного хондрит начался после тяжелого инфекционного заболевания, которое с большой вероятностью следует считать крупозной пневмонией.

ОСТЕОМИЕЛИТ РЕБЕР. КАРИОЗНЫЕ ПРОЦЕССЫ В РЕБЕРНЫХ ХРЯЩАХ |
239 |
Что не только тифы (и чаще всего возвратный) могут быть причиной реберных хондритов, но и различные другие инфекционные болезни, явствует из того, что до 1919 г. возвратный тиф был совсем неизвестен в Средней Азии, и тем не менее хондриты были довольно часты.
Определенное указание на брюшной тиф, перенесенный незадолго или за несколько месяцев до заболевания хрящей, мы получили от 8 больных, на возвратный — у 15 и на сыпной — у 14. Различные, точно не известные инфекционные болезни были в анамнезе у 14 больных. Многие наши больные более или менее долгое время болели, кроме того, малярией. Туберкулезную этиологию с большим вероятием можно было признать у одного больного, а двое вообще ничем прежде не болели. Сифилитических хондритов не видели не только мы, но и другие авторы.
Наши больные были в возрасте от 19 до 66 лет. Все авторы сходятся на том, что реберные хондриты — болезнь взрослых, и только Харцбекер (Harzbecker) описал 2 случая у детей 8 и 10 лет после аппендикулярного перитонита.
Согласно литературным данным, хондриты гораздо реже бывают у женщин, чем у мужчин. Так, из 50 больных В. Д. Чаклина было только 5 женщин, а среди наших 65 больных было только 10 женщин.
Болезнь начинается болями в области реберных хрящей, но вскоре, а иногда и через 2-3 недели, постепенно образуется твердая опухоль. Травматический хондрит начинался в моих случаях вскоре после травмы, но у одного больного он начался только через 2 месяца. Больные, у которых заболевание хрящей началось после инфекционных болезней, говорили, что боли и опухоль появились вскоре после выздоровления от тифа или даже в период выздоровления. Раньше всего хондриты появляются после возвратного тифа, у одного моего больного даже в самом начале болезни, а позже всего, до 6 месяцев, после брюшного тифа. Были, однако, и ранние случаи после брюшного тифа и поздние — после возвратного.
Опухоль, медленно развивающаяся над хрящами, очень своеобразна. Она тверда, иногда имеет полушаровидную форму и в первое время мало чувствительна при ощупывании. Кожа над ней долго остается нормальной и только перед образованием свища краснеет. До размягчения опухоли и образования свища проходит в большинстве случаев 1-2 месяца, но у одного больного я видел не вскрывшуюся в течение ЪУг месяцев опухоль, а другой утверждал, что свищ у него образовался только через 131/4 месяцев. Когда опухоль размягчается и вскрывается, вытекает очень немного жидкого водянистого гноя с примесью крови. Многие больные поступали к нам с разрезанной врачом или проколотой табибом (знахарем) опухолью; при этом вытекала только кровь, и врачи удивлялись, что нет гноя. Это, однако, вполне понятно, так как опухоль при хондритах совсем не похожа на обычный абсцесс. Она образуется вследствие воспалительного уплотнения мягких покрывающих хрящ тканей, надкостницы, мышц, фасций, подкожной клетчатки, которые спаиваются друг с другом и пропитываются пластическим экссудатом. В глубине этой опухоли, над самым пораженным хрящом, образуется полость с неровными, точно выгрызенными стенками, а от нее постепенно поднимается имеющий такие же свойства свищевой ход, довольно широкий и очень напоминающий червоточину в дереве. Его слепой конец лишь медленно приближается к коже и, наконец, вскрывается. И полость и свищ

240 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
наполнены дряблыми желто-серыми грануляциями, которые только перед вскрытием расплавляются и дают небольшое количество гноя.
После образования свища боли в большинстве случаев уменьшаются, однако у некоторых больных они после этого увеличивались или даже впервые появлялись. Вообще боли при хондритах чрезвычайно различны по интенсивности; одни больные едва замечают их, другие ходят, согнувшись впе-
Рис. 79. Каверны в реберных хрящах, развившиеся в результате кариозного процесса.
ред и в больную сторону, придерживая руками больное место; а у одного больного боли были так мучительны, что он день и ночь стоял на коленях и локтях и ни на минуту не мог лечь. Именно боли заставляют больных соглашаться на тяжелую операцию, и после излечения они бывают чрезвычайно благодарны.
Страдания больных очень продолжительны, так как после образования свищей болезнь длится много лет и лишь в очень редких случаях оканчивается самоизлечением.
В более или менее запущенных случаях я всегда находил тяжелые дегенеративные изменения в мягких частях, покрывающих пораженные хрящи, особенно в прямых мышцах живота. В области свища и далеко за его пределами мышца атрофирована вследствие хронического гнойного миозита, местами размягчена и пропитана гноем. В результате гибели множества мышечных волокон в мышце обильно разрастается соединительная ткань.
Очень интересны патологические изменения в самом хряще. Прежде всего я должен сказать, что считаю неправильным укоренившееся название «тифозный перихондрит», так как почти всегда кариозный процесс начинается не на поверхности, а в центральной части хряща. Типичная картина изменений в хряще такова: в толще его, притом обычно в ближайшей к грудине половине, мы находим полость с очень неправильными стенками или извилистый ход шириной в 4-5 мм (рис. 79). И каверна, и этот ход наполнены или только по стенкам выстланы вялыми, иногда студенистыми грануляциями желто-серого цвета. Нередко грануляции в значительной мере гнойно расплавлены, и в полости в большем или меньшем количестве имеется жидкий гной. Центральная полость имеет на передней, редко на

ОСТЕОМИЕЛИТ РЕБЕР. КАРИОЗНЫЕ ПРОЦЕССЫ В РЕБЕРНЫХ ХРЯЩАХ |
241 |
задней стороне хряща одно или несколько отверстий овальной или круглой формы; эти отверстия имеют в поперечнике 4-8 мм и очень напоминают
клоаку секвестральной капсулы при остеоми- |
|
|
елите костей. Хрящевых секвестров при ти- |
|
|
фозных хондритах не бывает, а два малень- |
|
|
ких секвестра я видел только при некрозе ре- |
|
|
берных хрящей после огнестрельного ранения |
|
|
у вышеупомянутого военнопленного офицера. |
|
|
Каверны в хряще образуются очень рано: в |
Хрящ |
|
одном случае, когда операция была произведена |
|
|
|
|
|
через 2 недели после начала болезни, я уже |
|
|
нашел в центре VIII хряща полость величиной |
|
|
с маленькую вишню, наполненную свежими |
|
|
грануляциями. Грануляции постепенно все |
|
|
больше и больше разрушают хрящ изнутри, и |
Костная |
|
при микроскопическом исследовании видна ти- |
ткань |
Шребро |
пичная картина лакунарного рассасывания хря- |
|
|
|
|
|
ща или просто исчезновение его под давлением |
|
|
грануляций. Вследствие этого хрящ превраща- |
Рис. 80. Разрушение реберного |
|
ется в тонкостенную трубку или совсем разру- |
||
шается на протяжении нескольких сантимет- |
хряща при кариозном процессе. |
|
ров (рис. 80). При этом очень резко видна граница между разрушенной и уцелевшей частью хряща: гладкой, точно обломан-
ной, лишенной грануляций поверхностью начинается здоровый хрящ.
Из надхрящницы исходит очень важный реактивный процесс, который бывает выражен в различной степени. При слабой реакции надхрящница только очень сильно утолщается и образует мощный слой плотной соединительной ткани над пораженным хрящом. Эта фиброзная ткань часто образует стенку кариозной полости на большем или меньшем пространстве спереди или сзади, и в ней имеются отверстия, которыми центральная полость открывается наружу. При такой слабой реакции надхрящницы разрушение хряща идет быстро, грануляции в нем дряблые, гнойно расплывающиеся, и получается впечатление, что хрящевая ткань плохо противостоит инфекции. Такую картину я наблюдал почти во всех случаях при эпидемии тифов, тогда как в старых туркестанских случаях патологоанатомический процесс, как правило, шел совсем иначе: надхрящница энергично реагировала образованием толстого слоя кости на поверхности хряща, так что последний на всем протяжении кариозной полости облекался костной муфтой или даже весь окостеневал от ребра до грудины (рис. 81, 82). Конечно, не всегда окостенение распространяется на значительную часть хряща; гораздо чаще оно бывает ограниченным и обыкновенно сильнее выражено на задней поверхности хряща, чем на передней. Нередко можно найти только отдельные небольшие костные пластинки на поверхности хряща. Можно считать правилом, что окостенение тем обширнее, чем дольше длится болезнь, и сильно выраженную костеобразовательную реакцию надхрящницы я находил только при заболеваниях, длившихся уже многие месяцы, до 2-3 лет. Впрочем, изредка я видел даже значительное окостенение через 2-3 месяца после начала болезни.
В кариозной полости хряща при такой энергичной реакции надхрящницы совсем не бывает гноя, и она вся выполнена здоровыми, плотными грану-
