
PDB_-_materialy / ССС
.pdf
Жалобы
•Кардиалгии
•Сердцебиения
•Сердечная одышка - тяжелый вдох, стонущее дыхание, остановки при подъеме по лестнице
•Бледность/цианоз
• Отеки нижних конечностей и других частей тела
•Боли в суставах
•Головная боль, повышение АД
•Обмороки
•У детей раннего возраста родственники могу обратить внимание на:
–Внезапный крик, беспокойство ребенка, сменяющиеся вялостью и бледностью
–Утомляемость при сосании
–Одышечно-цианотические приступы (внезапная одышка, бледность и плач сменяются цианозом, м.б. потеря сознания и судороги) – характерны для болезни Фалло (ВПС синего типа)
–Значительное потоотделение
–Цианоз и бледность кожи
При оценке анамнеза необходимо уточнить
•возраст родителей
•профессиональные вредности,
•генеалогический анамнез
•наличие у родственников заболеваний ссс
•связь заболеваний ССС с перенесенными инфекциями /скарлатиной, ангиной) и т.д.
•слабость, утомляемость при физической нагрузке /у грудного ребенка отмечается отказ при сосании груди матери/ одышка, похудение, замедление роста, повторные и длительные бронхо-легочные заболевания;
•окраску кожных покровов и видимых слизистых;
•Заболевания матери в первые 3 мес беременности, когда формируется ССС, могут привести к порокам развития сердца (краснуха, ОРВИ).
•Токсикозы (гестозы) беременности
•Профессиональные вредности (ионизирующее облучение, химические вредности)
•Наличие хронической патологии у матери
•Прием антибиотиков или других лекарственных препаратов в первом триместре беременности
•Алкоголизм, наркомания, курение матери во время беременности
•Экологический анамнез – уточнить место проживания во время беременности
Осмотр
•Сознание
•Одышка
•Выражение лица
–Апатия может указывать на тяжелую одышку
–Страх, страдание, широко раскрытые глаза – признак сильной сердечной боли
•Положение в постели (вынужденное)
–При недостаточности кровообращения (НК) – полусидя и сидя с опущенными ногами и опорой спины на подушки
–При экссудативном перикардите – коленно-локтевое положение сидя
–При одышечно-цианотическом приступе (тетрада Фалло) – на корточках, с коленями, прижатыми к животу
–Пассивное – при коллапсе (лежит)
•Физическое и НПР
–Задержка – хроническая гипоксия
–Диспропорция туловища (более развитые голова и верхние конечности) – коарктация (сужение) аорты на 4-5см дистальнее аортального клапана.
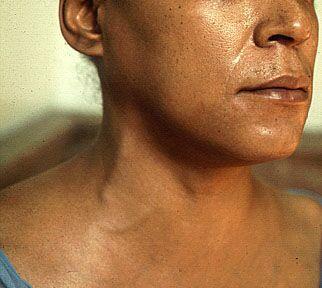
•Цвет кожи
–Бледность – коллапс, ВПС белого типа
–Цианоз (общий или локальный) - пороки синего типа, выраженная НК

•Фиолетовый - транспозиция магистральных сосудов ТМС
•Голубой – тетрада Фалло
•Вишнево-малиновый цианоз губ, щек, ногтей на фоне фарфоровой бледности кожи – легочная гипертензия
•Пепельно-серый – выраженная коарктация аорты
–Кольцевидная эритема – при острой ревматической лихорадке
•Пальцы Гиппократа – хроническая гипоксия
•Отеки сердечного генеза
–стопы голени лицо асцит и гидроторакс, анасарка.
Сердечные отеки:
•Сочетаются с цианозом кожи
•Возникают и усиливаются при физической нагрузке
•Заметны в конце дня
•Уменьшаются после ночного сна
• Плотный отек (ямка выравнивается медленно, долго заметна)
•Распространяются снизу вверх
Верхушечный толчок
•В норме может быть слабая пульсация, видимая на глаз (у паратрофиков не видна; у гипотрофиков, после нагрузки и при волнении – сильная пульсация)
•Локализация
– |
До 1,5 лет в IV, затем в V межреберье (горизонтальная линия) |
– |
Вертикальная линия до 2 лет – до 2 см кнаружи от левой СКЛ |
–2-7 лет – на 1 см кнаружи от СКЛ
–7-12 лет – по левой СКЛ
– Старше 12 лет – кнутри от СКЛ
•Площадь - 1 х 1, у старших 2 х 2 см
Сердечный толчок – колебания большого участка грудной клетки в проекции сердца, возникающие при ударе по ней не только верхушки, но и стенок желудочков во время систолы
–В норме не виден
–Если заметен:
Увеличение размеров сердца и силы его сокращения
При приближении сердца к передней грудной стенке при опухолях средостения
Сердечный горб – выпячивание грудной клетки в виде деформации в области сердца, видимое на глаз – признак длительного страдания
–Центрально расположенный – увеличение правых отделов сердца
–Слева – увеличение левых отделов сердца
Пульсация периферических сосудов
–Пляска каротид (кнутри от ГКСМ) – при недостаточности аортального клапана (НАК) или аневризме аорты. Если еще + кивание головы в ритм с/сокращений - симптом Мюсси (выраженная НАК). Слабая пульсация может быть у здоровых - только в положении лежа!
–Шейные вены (позади ГКСМ)
•в норме не видны или слабо заметная пульсация, не совпадающая с пульсацией сонных артерий.
•Набухание вен шеи или совпадение их пульсации с пульсацией сонных артерий – «положительный венный пульс» - недостаточность трикуспидального клапана (НТК) (возврат части крови в систолу из ПЖ в ПП, повышение давления в шейных венах), выпотной перикардит (в последнем случае вены не будут пульсировать).
–Пульсация эпигастральной области
•Может быть у здоровых детей или при гипертрофии правых отделов сердца (см. ниже)
Пальпация
•Состояние пульса
•Сердечный толчок
•Симптом кошачьего мурлыканья
•Верхушечный толчок
•Эпигастральная пульсация
•Скрытые отеки
Пульс
При исследовании пульса на лучевой артерии руки ребенка должны находиться на уровне сердца. Врач захватывает руку пациента в области лучезапястного сустава, чтобы большой палец располагается с тыльной стороны, а 2-3 пальпирующих пальца прижимают артерию к кости.
•Синхронность пульса на обеих руках
–Асинхронный пульс
•При сдавлении левой подключичной артерии опухолью, лимфоузлом
•При стенозе митрального клапана = СМК (симптом ПоповаСавельева) – в положении лежа на левом боку большое сердце сдавливает левую подключичную артерию
•Отсутствие пульса на руках – болезнь Такаясу
•У здоровых детей частота пульса = ЧСС (нормы см.ниже)
–Учащение пульса более, чем на 10% от нормы – тахикардия
•При интоксикации - подъем температуры на каждый градус выше 37 учащает пульс на 10-15 ударов в минуту у детей раннего возраста, на 8 -10 ударов у старших детей
•При лихорадке, волнении, ВСД с симатикотонией, гипертиреозе, анемии
•При НК, миокардите
–Урежение пульса на 10% и более от нормы – брадикардия
•Миокардит, синдром слабости синусового узла, АВ-блокады
•Тяжелая гипотрофия
•Повышение внутричерепного давления (церебро-кардиальный рефлекс)
•Гипотиреоз
•В период выздоровления от инфекций
•В норме у спортсменов
•Дефицит пульса (ЧП<ЧСС – не все пульсовые волны доходят до периферии)
–Мерцательная аритмия
–Желудочковая экстрасистолия
•Ритм пульса
–у здоровых детей 2-12 лет (до пубертата) может быть дыхательная аритмия (на вдохе учащение ЧСС, на выдохе урежение, при остановке дыхания пульс становится ритмичным) – отражает созревание вагуса.
–Неритмичный пульс
•Мерцательная аритмия (delirium cordis – абсолютно нерегулярный ритм, будет и дефицит пульса)
•Экстрасистолия – внеочередные пульсовые волны (после них может быть компесаторная пауза), чередующиеся с периодами ритмичного
пульса.
• Напряжение пульса (сила, с которой сдавливается пульс на артерии)
–Нормальное
–Твердый пульс - при повышении АД
–Мягкий - при снижении АД
•Наполнение (заполнение пальпируемой артерии во время систолы)
–Удовлетворительного наполнения
–Полный
–Пустой
•Величина пульса (объединяет мнение о напряжении и наполнении)
–Нормальной величины
–Большой=высокий – при гипертермии, гипертиреозе, открытом артериальном протоке (ОАП), НАК
–Малый=низкий – СМК, СУА (стеноз устья аорты), недостаточности кровобращения
–Слабый=нитевидный - коллапс
•Альтернирующий пульс (чередование больших и малых пульсаций)
–Тяжелый миокардит
•Парадоксальный пульс (ослабление или исчезновение пульса на вдохе)
–Выпотной перикардит
•Пульс Корригена = высокий и быстрый пульс
–НАК

•Капиллярный пульс Квинке
–Легко надавить на кончик ногтя до появления белого пятна. В норме при надавливании пятно остается белого цвета. При НАК пятно то краснеет (в систолу), то бледнеет (в диастолу)
•Ослабление или отсутствие пульса на бедренных артериях (в середине паховой складки), артериях тыла стопы (в проксимальной части 1-го или 2-го межплюсневого промежутка) – при коарктации аорты. Всем детям с повышенным давлением на руках необходимо оценить пульс на ногах!
Сердечный толчок – колебания участка грудной клетки в проекции сердца, возникающие вследствие удара по ней не только верхушки, но и стенок желудочков во время систолы. Необходимо оценить его распространенность и силу (отражает наличие выраженной гипертрофии миокарда). В норме отсутствует.
Симптом кошачьего мурлыкания – эквивалент сердечного толчка (дрожание грудной клетки)
–В систолу (совпадает с верхушечным толчком)
•во 2-м межреберье справа от грудины - стеноз аорты
•слева от грудины - ОАП, выраженный стеноз легочной артерии
–В диастолу на верхушке (между сердечными сокращениями) – стеноз митрального клапана
Верхушечный толчок
•Определить локализацию (см. осмотр), при затруднениях попросить ребенка глубоко выдохнуть или изменить положение тела на вертикальное
•Площадь – локализованный (не более площади 2 пальпируемых пальцев) и разлитой
•При поворотах на бок смещается, больше влево (у старших до 2 см), вправо - минимум (мешает печень)
•В норме умеренной высоты (амплитуда колебаний межреберных промежутков в систолу), более высокий при плаче, возбуждении – определяем визуально или пальпацией без надавливания
–Высокий – ГЛЖ, при приближении верхушки сердца к передней стенке грудной клетки (истощение, опухоль заднего средостения, высокое стояние диафрагмы, глубокий выдох у худого ребенка)
–Низкий - при глубоком вдохе, ожирении, перикардите, эмфиземе, левостороннем эксс.плеврите
•Умеренной силы в норме (= резистентность – сопротивление, которое оказывает сердце при его сокращении надавливанию пальцами)
–Усиленный – при ГЛЖ

–Приподнимающий – даже интенсивное давление пальцами не преодолевает сердечных сокращений
–Слабый – миокардит, эмфизема, перикардит
•Смещение верхушечного толчка
–Влево – увеличение ЛЖ или всего сердца, АГ, смещение сердца влево при эксс.плеврите
–Вправо – декстрокардия или левосторонний экссудативный плеврит, пневмоторакс
–Вверх – ателектаз легкого, высокое стояние диафрагмы при метеоризме и асците
–Опущение вниз – дилатация ЛЖ, НАК
–Разлитой верхушечный толчок – более 2х2 см или если пальпируется в 2 и более межреберьях – при расширении и гипертрофии ЛЖ (порок сердца)
–Отрицательный толчок – втяжение во время систолы – при слипчивом перикардите (сращение перикарда с передней стенкой грудной клетки)
•Верхушечный толчок должен совпадать по локализации с левой границей ОСТ, если смещен кнутри от нее – признак выпотного перикардита
Эпигастральная пульсация – рука на уровне верхней трети расстояния между пупком и мечевидным отростком, мягким движением погрузить пальцы в брюшную полость
•В норме может быть при низком стоянии диафрагмы, ослабевает на вдохе и в вертикальном положении, спереди назад (относительно тела ребенка)
•При ГПЖ – максимальна в конце вдоха, пульсирует сверху вниз (относительно тела ребенка)
•При патологии аорты – максимальна во время выдоха
Перкуссия сердца Определение границ относительной сердечной тупости (ОСТ) проводится опосредованной (тишайшей!) или непосредственной перкуссией
•Правая граница определяется по правой СКЛ
–Сначала необходимо установить нижнюю границу правого легкого (в норме
– 6 ребро), подняться на 1 межреберье выше и расположив палецплессиметр параллельно грудине, вести тишайшую перкуссию снаружи кнутри строго по 4му межреберью до притупления, отметить границу с наружной стороны пальца (в сторону ясного звука). Можно одновременно определить сердечно-печеночный угол (у здорового ребенка он прямой), перкутируя аналогично по 2-му и 3-ему межреберьям.

•Верхняя граница – плессиметр установить слева в 1-ом межреберном промежутке параллельно ребрам по средне-ключичной линии у детей раннего возраста, по парастернальной линии у старших
–Перкуссия сверху вниз по ребрам и межреберьям до укорочения звука – граница определяется по верхнему краю пальца-плессиметра (в сторону ясного звука)
•Левая граница определяется ортоперкуссией
–Пальпаторно определить локализацию верхушечного толчка, по этому межреберью провести палец до передней подмышечной линии, проводить тишайшую перкуссию по этому межреберью (если верхушечный толчок не найден, перкутировать по тому межреберному промежутку, где он должен находиться в зависимости от возраста – по IV или V)
–При определении левой границы палец-плессиметр должен быть обращен своей тыльной стороной строго кпереди, то есть прилегать к левому боку грудной клетки (перкуссия начинается от передней подмышечной линии)
боковой, а не ладонной поверхностью, удар пальца-молоточка направляется
четко спереди назад (ортоперкуссия). При перемещении пальцаплессиметра на переднюю стенку грудной клетки он уже прижимается к ней всей ладонной поверхностью.
Поперечный размер сердца – сумма расстояний от середины грудины до правой границы сердца:
–До 1,5 лет определяется по 3-ему межреберному промежутку
– Старше 1,5 лет - по 4-ому.
•И от середины грудины до левой границы сердца:
–До 1,5 лет – по 4-ому межреберному промежутку
–Старше 1,5 лет – по 5-ому.
•Границы ОСТ с возрастом относительно уменьшаются, а поперечный размер
увеличивается (6-9 см до 2 лет, 8-12 см в 2-7 лет, 9-14 см – с 7 лет)
Границы относительной сердечной тупости и поперечный размер сердца
Граница |
|
|
Возраст ребенка |
|
ОСТ |
До 2 лет |
2–7 лет |
7–12 лет |
Старше 12 лет |
|
||||
|
|
|
|
|
Правая |
Правая |
Кнутри от |
Посредине меж- |
Посредине между правой |
|
парастер- |
правой па- |
ду правой |
парастернальной и |
|
нальная |
растерналь- |
парастернально |
правой стернальной |
|
линия |
ной линии |
й и правой |
линиями, ближе к |
|
|
|
стернальной |
последней, в дальнейшем |
|
|
|
линиями |
– правая стернальная |
|
|
|
|
линия |
|
|
|
|
|
Верхняя |
II ребро |
II межре- |
III ребро |
III ребро |
|
|
берный |
|
|
|
|
промежу- |
|
|
|
|
ток |
|
|
|
|
|
|
|
Левая |
2 см кна- |
1 см кнару- |
На левой |
Кнутри от левой |
|
ружи от |
жи от левой |
срединно- |
срединно-ключичной |
|
левой |
срединно- |
ключичной |
линии |
|
срединно- |
ключичной |
линии |
|
|
ключич- |
линии |
|
|
|
ной линии |
|
|
|

Попереч- |
6–9 см |
8–12 см |
9–14 см |
9–14см |
ный раз- |
|
|
|
|
мер |
|
|
|
|
|
|
|
|
|
Левая граница ОСТ в норме совпадает с верхушечным толчком.
•Расширение границ ОСТ
–Пороки сердца
–Миокардит
–Горизонтальное положение сердца из-за
•Метеоризма
•Атонии диафрагмы
•Асцита
•Правосторонних заболеваний легких, смещающих сердце влево
•Уменьшение границ ОСТ
–Эмфизема
–Левосторонний пневмоторакс
– Капельное сердце у астеников
Определение ширины сосудистого пучка
Сосудистый пучок образован
•Справа – аортой и верхней полой веной
•Слева – легочной артерией
Проводится тихая перкуссия во 2-ом межреберье, слева и справа от СКЛ к грудине
–В норме границы тупости располагаются по краям грудины (у детей не более 4см, у взрослых 5-6см)
•Расширение сосудистого пучка – при аневризме аорты при синдроме Марфана
Аускультация сердца
• Стетоскоп с диаметром раструба не более 2 см
•Слушать в положении лежа, на левом боку, сидя или стоя, по показаниям - и после физической нагрузки
–Звуковые явления, связанные с патологией митрального клапана (МК) лучше слышны в положении больного на левом боку
–Поражение клапана аорты (АК) – при аускультации больного в вертикальном положении или на правом боку
•Точки проекции клапанов не совпадают с местом их выслушивания (звук проводится или мышцей сердца – от МК к верхушке, или потоком крови от АК и клапана л/а)
•Последовательность аускультации (частота поражения клапанов - в сторону уменьшения - совпадает с эти порядком – чаще МК, реже всего ТК)
–1) область верхушки – МК
–2) 2-е межреберье справа от грудины – аорта
–3) 2-е межреберье слева от грудины – легочная артерия (л/а)
–4) место прикрепления мечевидного отростка к грудине, чуть вправо – трехстворчатый клапан
–5) точка Боткина-Эрба – место прикрепления 3-4-ого левых ребер к краю грудины – МК и АК
–Затем по всей области сердца, в левой подмышечной области, эпигастрии (надчревной области), на спине
Звучание тонов зависит от возраста:
•В первые 2-3 дня жизни в 1-ой точке аускультации (на верхушке) II>I, затем I=II, а
с2-3 мес жизни на верхушке преобладает I тон ( I>II), систола короче диастолы,
I тон совпадает с ВТ
•На основании сердца (2-я и 3-я точки аускультации) в период новорожденности II тон громче I-го, затем I>II (низкое АД и большой просвет сосудов), к 1,5-2 годам тоны выравниваются по звучности I=II, с 3 лет на основании сердца преобладает
II тон (II>I)
•На основании сердца обратить внимание на разницу в силе звучания II тона над аортой и II тона над л/а.
–В норме со 2 года жизни до 12 лет II тон над л/а (слева) немного громче II
тона над аортой (справа) (физиологическое «усиление II тона над л/а») –
из-за более близкого расположения широкой л/а к грудной клетке и более высокого давления в малом круге кровообращения.
–С 12 лет звучание этих тонов сравнивается
•У детей 1-го месяца жизни, особенно у недоношенных, может быть эмбриокардия: I и II тоны равны по громкости, паузы между I и II равны паузе между II и I тоном - из-за незрелости миокарда.
•В норме может быть III тон (тихий, короткий, после II тона) – только лежа, в 5-ой точке аускультации, исчезает в положении стоя (растяжение мышечной стенки желудочков при поступлении в них крови).
Внорме тоны звучные – соотношение I и II тонов соответствует возрастным особенностям (с 2-3 месяцев жизни на верхушке I>II тона)
•Ослабление = приглушенность тонов
–Ожирение, эмфизема
– Нарушение сердечной деятельности (миокардит, перикардит, пороки)
•На верхушке I=II (тоны приглушены) или I<II (тоны глухие) - недостаточность митрального клапана (неполное смыкание створок) или стеноз митрального клапана (снижение подвижности створок)
•Ослабление II над аортой (I=II) - недостаточность аортального клапана или стеноз аорты со значительным кальцинозом, значительное снижение АД
•Ослабление II тона над л/а – недостаточность или стеноз клапана л/а
•Усиление (акцент)
–Обоих тонов – при возбуждении, тонкой грудной клетке, высоком стоянии диафрагмы
