
- •Липиды.
- •1.Важнейшие липиды тканей человека.Резеврные и протоплазматические липиды.
- •2.Классификация липидов.
- •3.Жирные кислоты, хар-ные для липидов тканей человека.
- •4.Эссенциальные жк-незаменимые факторы питания липидной природы.
- •5.Триацилглицерины.Строение, био функции.
- •6. Холестерин, биологическая роль, строение.
- •7. Основные фосфолипиды тканей человека, строение глицеролфосфолипидов, ф-ции.
- •8. Сфинголипиды, строение, биологическая роль.
- •9. Гликолипиды тканей чел. Гликоглицеролипиды и гликосфинголипиды. Ф-ции гликолипидов
- •10.Пищевые жиры и их переваривание.Гидролиз нейтрального жира в жкт,роль липаз.
- •11. Гидролиз фосфолипидов в жкт, фосфолипазы ( первая часть не оч… простите)
- •12. Желчные кислоты, строение, роль в обмене липидов
- •13. Всасывание продуктов переваривания липидов
- •14. Нарушение переваривания и всасывания липидов
- •15. Ресинтез триацилглицеринов в стенке кишечника
- •16) Образование хиломикронов и транспорт пищевых жиров. Липопротеин-липаза.
- •17)Транспорт жирных кислот альбуминами крови.
- •18)Биосинтез жиров в печени
- •20)Взаимопревращения разных классов липопротеинов , физиологический смысл процессов
- •Вопрос 26. Обмен жирных кислот, -окисление как специфический путь катаболизма жирных кислот, химизм, ферменты, энергетика.
- •Вопрос 27. Судьба ацетил-КоА
- •Вопрос 28. Локализация ферментов -окисления жирных кислот. Транспорт жирных кислот в митохондрии. Карнитин-ацилтрансфераза.
- •Вопрос 29. Физиологическое значение процессов катаболизма жирных кислот.
- •Вопрос 30. Биосинтез пальмитиновой жирной кислоты, химизм, жирнокислотная синтетаза.
- •Вопрос 32. Биосинтез ненасыщенных кислот. Полиненасыщенные жирные кислоты.
- •Вопрос 33. Биосинтез и использование ацетоуксусной кислоты, физиологическое значение процессов. К кетоновым телам относят три вещества: β-гидроксибутират, ацетоацетат и ацетон.
- •Синтез кетоновых тел:
- •Окисление кетоновых тел:
- •Вопрос 34. Обмен стероидов.Холестерин как предшественник других стероидов.Биосинтез холестерина. Обмен стероидов
- •Вопрос 35.Регуляция биосинтеза холестерина, транспорт холестерина кровью.
- •36. Роль лпнп и лпвп в транспорте холестерина.
- •37. Превращение холестерина в желчные кислоты, выведение из организма х и жк.
- •38. Конъюгация желчных кислот, первичные и вторичные жк
- •39. Гиперхолестеринэмия и ее причины.
- •40. Биохимические основы развития атеросклерохза. Факторы риска.
- •41. Биохимические основы лечения гиперхолестеролемии и атеросклероза
- •42. Роль омега-3 жирных кислот в профилактике атеросклероза (тупой! Тупой вопрос! Будь он проклят. Ничего нормального не нашел…что-то нарыл в интернете)
- •43. Механизм возникновения желчнокаменной болезни
- •44. Биосинтез глицеролфосфолипидов в стенке кишечника и тканях (тоже как-то не очень…что нашел, пардон)
- •46. Катаболизм сфинголипидов. Сфинголипидозы. Биосинтез сфинголипидов.
- •47. Обмен безазотистого остатка аминокислот, гликогенные и кетогенные аминокислоты
- •48. Синтез глюкозы из глицерина и аминокислот.
- •49. Глюкокортикостероиды, строение, функции, влияние на обмен ве¬ществ. Кортикотропин. Нарушение обмена при гипо- и гиперкортицизме (стероидном диабете).
- •50. Биосинтез жиров из углеводов
- •51. Регуляция содержания глюкозы в крови
- •52. Инсулин, строение и образование из проинсулина. Изменение концентрации в зависимости от режима питания
- •53. Роль инсулина в регуляции обмена углеводов, липидов и аминокислот.
- •54. Сахарный диабет. Важнейшие изменения гормонального статуса и обмена веществ.
- •55. Патогенез основных симптомов сахарного диабета.
- •56. Биохимические механизмы развития диабетической комы.(я не уверена что правильно)
- •57. Патогенез поздних осложнений сахарного диабета (микро- и макроангиопатии, ретинопатии,нефропатия,катаракта)
20)Взаимопревращения разных классов липопротеинов , физиологический смысл процессов
Особенности обмена и биологическая роль различных классов липопротеинов представлены на рисунке 1.
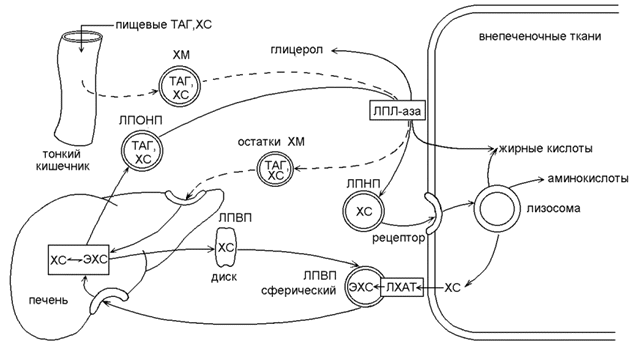
Рисунок 1. Обмен липопротеинов. ЛПВП - липопротеин высокой плотности; ЛПНП - липопротеин низкой плотности; ЛПОНП - липопротеин очень низкой плотности; ХМ - хиломикрон; ТГ - триацилглицерол; ХС -холестерол; ЭХС - эфир холестерола; ЛПЛ-аза - липопротеинлипаза; ЛХАТ - лецитин: холестерол-ацилтрансфераза.
Вопрос № 21
Использование жиров, включенных в липопротеины крови.
(вроде вопрос ок, но чет я в нем не ок)
Состав ЛП крови значительно изменяется в течение суток. В абсорбтивный период (особенно при употреблении жирной пищи) в крови появляются ХМ. Богатая углеводами пища способствует образованию ЛПОНП, так как эти ЛП транспортируют жиры, синтезированные в печени из углеводов. В постабсорбтивный период и при голодании в крови присутствуют только ЛПНП и ЛПВП, основная функция которых заключается в транспорте холестерола.
Жиры, образовавшиеся в результате ресинтеза в клетках слизистой оболочки кишечника, упаковываются в ХМ
В крови триацилглицеролы, входящие в состав зрелых ХМ, гидролизуются ферментом липопротеин-липазой, или ЛП-липазой. ЛП-липа-за связана с гепарансульфатом (гетерополисаха-ридом), находящимся на поверхности эндотелиальных клеток, выстилающих стенки капилляров кровеносных сосудов. ЛП-липаза гидролизует молекулы жиров до глицерола и 3 молекул жирных кислот. На поверхности ХМ различают 2 фактора, необходимых для активности ЛП-липазы - апоС-П и фосфолипиды. АпоС-П активирует этот фермент, а фосфолипиды участвуют в, связывании фермента с поверхностью ХМ.
ЛП-липаза синтезируется в клетках многих тканей: жировой, мышечной, в лёгких, селезёнке, клетках лактирующей молочной железы.
Жирные кислоты поступают в адипоциты и используются для синтеза жиров. В постабсорбтивном состоянии, когда количество жиров в крови снижается, ЛП-липаза сердечной мышцы продолжает гидролизовать жиры в составе ЛПОНП, которые присутствуют в крови в небольшом количестве, и жирные кислоты используются этой тканью как источники энергии, даже при низкой концентрации жиров в крови. ЛП-липазы нет в печени, но на поверхности клеток этого органа имеется другой фермент - печёночная липаза, не действующая на зрелые ХМ, но гидролизующая жиры в ЛППП, которые образуются из ЛПОНП.
Вопрос № 22
Гиперлипопротеинемия алиментарная и вторичная. Врожденная гиперлипопротеинемия. (Все что было в учебнике)
Гиперлипопротеинемия — повышение содержания липопротеинов( в основном ЛПОНП) в плазме крови, связанное с нарушением обмена жиров (характерный признак сахарного диабета). Пищевые жиры не депонируются в жировой ткани вследствие ослабления процессов запасания, а поступают в печень, где частично превращаются в триацилглицеролы, которые транспортируются из печени в составе ЛПОНП
Нарушение обмена липидов и липопротеинов встречается довольно часто в общей популяции. Гиперлипидемия является важным фактором риска развития сердечно-сосудистых заболеваний в основном в связи со значительным влиянием холестерина на развитие атеросклероза. Кроме этого, некоторые гиперлипидемии влияют на развитие острого панкреатита.
|
Тип и название дислипопротеинемии |
Генетический дефект |
Изменения липидного обмена |
|
Тип I (наследственная недостаточность ЛП-липазы) |
Дефект структуры ЛП-липазы Дефект структуры апоС-П |
↑ в крови ХМ и ЛПОНП, нет риска атеросклероза, гипертриглицеролемия |
|
Тип II (семейная гиперхолестеролемия) |
Дефект рецепторов ЛПНП или мутация гена апоВ-100 |
↑ концентрации ЛПНП, гиперхолестеролемия, ранний атеросклероз, ксанто-матоз |
|
Тип III (семейная комбинированная гиперлипидемия, нарушение удаления остаточных липопротеинов из крови) |
Дефект в структуре апоЕ, синтез изоформы апоЕ2, которая не взаимодействует с рецепторами |
↑ концентрации остаточных ХМ, ЛПОНП, ЛППП, ЛПНП Гиперхолестеролемия, гипертриглицеролемия, ранний атеросклероз, ксантоматоз |
|
Типы IV и V (семейная гипертриглицеролемия) |
Генетически гетерогенная группа заболеваний. Избыточная продукция ЛПОНП как результат гиперинсулинемии |
↑ концентрации ЛПОНП, ЛПНП, гипертриглицеролемия, умеренная гиперхолестеролемия Атеросклероз, снижение толерантности к глюкозе, ксантоматоз |
Вопрос № 23 Депонирование и мобилизация нейтрального жира в жировой ткани, регуляция процессов синтеза и мобилизации нейтрального жира.
Запасание жиров в жировой ткани - основная форма депонирования источников энергии в организме человека. Запасы жиров в организме человека массой 70 кг составляют 10 кг, но у многих людей количество жиров может быть значительно больше.
Жиры образуют в адипоцитах жировые вакуоли. Жировые вакуоли иногда заполняют значительную часть цитоплазмы. Скорость синтеза и мобилизации подкожного жира происходит неравномерно в разных частях организма, что связано с неодинаковым распределением рецепторов гормонов на адипоцитах.
Мобилизация жиров из жировой ткани
Адипоциты (место депонирования жиров) располагаются в основном под кожей, образуя подкожный жировой слой, и в брюшной полости, образуя большой и.малый сальники. Мобилизация жиров, т.е. гидролиз до глицерола и жирных кислот, происходит в постабсорбтивный период, при голодании и активной физической работе. Гидролиз внутриклеточного жира осуществляется под действием фермента гормончувствительной липазы - ТАГ-липазы. Этот фермент отщепляет одну жирную кислоту у первого углеродного атома глицерола с образованием диацилглицерола, а затем другие липазы гидролизуют его до глицерола и жирных кислот, которые поступают в кровь. Глицерол как водорастворимое вещество транспортируется кровью в свободном виде, а жирные кислоты (гидрофобные молекулы) в комплексе с белком плазмы - альбумином.
Регуляция процессов синтеза и мобилизации нейтрального жира.
Какой процесс будет преобладать в организме - синтез жиров (липогенез) или их распад (липолиз), зависит от поступления пищи и физической активности. В абсорбтивном состоянии под действием инсулина происходит липогенез, в постабсорбтивном состоянии - липолиз, активируемый глюкагоном. Адреналин, секреция которого увеличивается при физической активности, также стимулирует липолиз.
Регуляция синтеза жиров. В абсорбтивный период при увеличении соотношения инсулин/ глюкагон в печени активируется синтез жиров. В жировой ткани индуцируется синтез ЛП-липазы в адипоцитах и осуществляется её экспонирование на поверхность эндотелия; следовательно, в этот период увеличивается поступление жирных кислот в адипоциты. Одновременно инсулин активирует белки-переносчики глюкозы - ГЛЮТ-4. Поступление глюкозы в адипоциты и гликолиз также активируются. В результате образуются все необходимые компоненты для синтеза жиров: глицерол-3-фосфат и активные формы жирных кислот. В печени инсулин, действуя через различные механизмы, активирует ферменты путём дефосфорилирования и индуцирует их синтез. В результате увеличиваются активность и синтез ферментов, участвующих
в превращении части глюкозы, поступающей с пищей, в жиры. Это - регуляторные ферменты гликолиза, пируватдегидрогеназный комплекс и ферменты, участвующие в синтезе жирных кислот из ацетил-КоА. Результат действия инсулина на обмен углеводов и жиров в печени - увеличение синтеза жиров и секреция их в кровь в составе ЛПОНП. ЛПОНП доставляют жиры в капилляры жировой ткани, где действие ЛП-липазы обеспечивает быстрое поступление жирных кислот в адипоциты, где они депонируются в составе триацилглицеринов.
Запасание жиров в жировой ткани - основная форма депонирования источников энергии в организме человека (табл. 8-6). Запасы жиров в организме человека массой 70 кг составляют 10 кг, но у многих людей количество жиров может быть значительно больше.
Жиры образуют в адипоцитах жировые вакуоли. Жировые вакуоли иногда заполняют значительную часть цитоплазмы. Скорость синтеза и мобилизации подкожного жира происходит неравномерно в разных частях организма, что связано с неодинаковым распределением рецепторов гормонов на адипоцитах.
Регуляция мобилизации жиров. Мобилизация депонированных жиров стимулируется глюкагоном и адреналином и, в меньшей степени, некоторыми другими гормонами (соматотроп-ным, кортизолом). В постабсорбтивный период и при голодании глюкагон, действуя на адипоциты через аденилатциклазную систему, активирует протеинкиназу А, которая фосфо-рилирует и, таким образом, активирует гормончувствительную липазу, что инициирует липо-лиз и выделение жирных кислот и глицерина в кровь. При физической активности увеличивается секреция адреналина, который действует через β-адренергические рецепторы адипоцитов, активирующие аденилатциклазную систему (рис. 8-24). В настоящее время обнаружено 3 типа β-рецепторов: β1, β2, β3, активация которых приводит к липолитическому действию. К наибольшему липолитическому действию приводит активация β3-рецепторов. Адреналин одновременно действует и на α2-рецепторы адипоцитов, связанные с ингибирующим G-белком, что инактивирует аденилатциклазную систему. Вероятно, действие адреналина двояко: при низких концентрациях в крови преобладает его антилиполитическое действие через α2-рецепторы, а при высокой - преобладает липолитическое действие через β-рецепторы.
Для мышц, сердца, почек, печени при голодании или физической работе жирные кислоты становятся важным источником энергии. Печень перерабатывает часть жирных кислот в кетоновые тела, используемые мозгом, нервной тканью и некоторыми другими тканями как источники энергии.
В результате мобилизации жиров концентрация жирных кислот в крови увеличивается приблизительно в 2 раза (рис. 8-25), однако абсолютная концентрация жирных кислот в крови невелика даже в этот период. Т1/2 жирных кислот в крови тоже очень мал (менее 5 мин), что означает существование быстрого потока жирных кислот из жировой ткани к другим органам. Когда постабсорбтивный период сменяется аборбтивным, инсулин активирует специфическую фосфатазу, которая дефосфорилирует гормончувствительную липазу, и распад жиров останавливается.
Вопрос № 24 Роль адреналина, глюкагона, инсулина в регуляции метаболизма нейтрального жира в жировой ткани ( см предыдущий вопрос со слов «Регуляция процессов синтеза и мобилизации нейтрального жира»)
Вопрос № 25Физиологическая роль резервирования и мобилизации нейтрального жира и жировой ткани, нарушения процессов при ожирении.
Жировая ткань составляет 20-25% от общей массы тела у женщин и 15-20% у мужчин. Однако избыточное накопление жира в адипоцитах (ожирение) широко распространено. Среди взрослого населения некоторых стран около 50% людей страдает ожирением. Ожирение - важнейший фактор риска развития инфаркта миокарда, инсульта, сахарного диабета, артериальной гипертензии и желчнокаменной болезни.
Ожирением считают состояние, когда масса тела превышает 20% от "идеальной" для данного индивидуума. Образование адипоцитов происходит ещё во внутриутробном состоянии, начиная с последнего триместра беременности, и заканчивается в препубертатный период. После этого жировые клетки могут увеличиваться в размерах при ожирении или уменьшаться при похудании, но их количество не изменяется в течение жизни.
Первичное ожирение развивается в результате алиментарного дисбаланса - избыточной калорийности питания по сравнению с расходами энергии.
Причины первичного ожирения:
генетические нарушения (до 80% случаев ожирения - результат генетических нарушений);
состав и количество потребляемой пищи, метод питания в семье;
уровень физической активности;
психологические факторы.
У человека и животных имеется "ген ожирения" - obese gene (ob). Продуктом экспрессии этого гена служит белок лептин, состоящий из 167 аминокислот, который синтезируется и сек-ретируется адипоцитами и взаимодействует с рецепторами гипоталамуса. В результате его действия снижается секреция нейропептида Y. Нейропептид Y стимулирует пищевое поведение, поиск и потребление пищи у животных. Другие пептиды, участвующие в регуляции чувства сытости, например холецистокинин, также влияют на секрецию нейропептида Y. Таким опосредованным путём лептин выступает регулятором жировой массы, необходимой для роста и репродукции. Уровень лептина у больных ожирением может быть различным.
У 80% больных концентрация лептина в крови тучных людей больше в 4 раза, чем у людей с нормальной массой тела. В этих случаях имеется генетический дефект рецепторов лептина в гипоталамусе, поэтому, несмотря на продукцию лептина, центр голода в гипоталамусе продолжает секрецию нейропептида Y.
20% больных имеют изменения в первичной структуре лептина. К настоящему времени описаны 5 одиночных мутаций в гене лептина, которые приводят к развитию ожирения. У этих больных наблюдают повышение отложения жиров в жировой ткани, чрезмерное потребление пищи, низкую физическую активность и развитие сахарного диабета типа II. Патогенез ожирения при дефекте генаob может быть следующим: низкий уровень лептина в крови служит сигналом недостаточного количества запаса жиров в организме; этот сигнал включает механизмы, приводящие к увеличению аппетита и в результате к увеличению массы тела.
Следовательно, можно сделать вывод о том, что первичное ожирение - не просто следствие переедания, а результат действия многих факторов, т.е. ожирение - полигенное заболевание.
Вторичное ожирение - ожирение, развивающееся в результате какого-либо основного заболевания, чаще всего эндокринного. Например, к развитию ожирения приводят гипотиреоз, синдром Иценко-Кушинга, гипогонадизм и многие другие заболевания
