
- •Сбор анамнеза и физикальное обследование
- •4. Оценка риска коронарных осложнений у пациентов с острыми коронарными синдромами без подъемов сегмента st
- •Антитромботическое лечение
- •Антитромбоцитарная терапия
- •Антитромбины
- •II Антиишемические препараты
- •Нитраты
- •Антагонисты кальция
- •Острый коронарный синдром с элевацией сегмента st
- •Антитромбоцитарная терапия при окс с подъемом сегмента st
- •Тромболитическая терапия при окс с подъемом сегмента st
Нитраты
Следует учитывать, что применение нитратов при ОКС основывается на патофизиологических предпосылках и клиническом опыте. Данные контролируемых исследований, которые обосновывали бы оптимальные дозировки и длительность применения, отсутствуют. У больных с сохраняющимися эпизодами ишемии миокарда целесообразно применение нитратов внутривенно. По мере достижения контроля над симптомами, внутривенное введение нитратов следует заменить на непарентеральные формы, обеспечивая при этом необходимый безнитратный интервал (14-17 часов).
Антагонисты кальция
Недигидропиридиновые (урежающие ритм) антагонисты кальция (дилтиазем, верапамил) рассматриваются в качестве замены бета-блокаторов у больных с сохраняющейся или частой ишемией миокарда в случаях, когда бета-блокаторы противопоказаны или не переносятся. Эти антагонисты кальция можно использовать только при отсутствии выраженной сократительной дисфункции левого желудочка (и сердечной недостаточности), а также у пациентов с вариантной стенокардией. В последних случаях возможно назначение амлодипина или фелодипина. Производные дигидропиридина относят к средствам второго и третьего ряда у больных с ишемией миокарда, сохраняющейся на фоне использования оптимальных доз бета-блокаторов и нитратов. При рефрактерной ишемии миокарда возможно сочетание бета-блокатора с дилтиаземом, однако к обязательным условиям относят отсутствие сократительной дисфункции левого желудочка и соблюдение особой осторожности, поскольку существует опасность выраженного подавления сократимости миокарда, дисфункции синусового узла и нарушений внутрисердечной проводимости. Из-за опасности неблагоприятного влияния на течение заболевания при ОКС без стойких подъемов сегмента ST на ЭКГ коротко действующие производные дигидропиридина нельзя использовать изолированно, без одновременного назначения бета-блокатора.
Ведение больных с низким риском смерти или инфаркта миокарда
Вначале необходимо обезболить больного (нитроглицерин, ненаркотические и наркотические аналгетики).
Больному дать разжевать таблетку аспирина. Первая доза 250-500 мг. Затем аспирин дается по 75-325 мг один раз в сутки. Начать введение гепарина (нефракционированного или низкомолекулярного). Дозы и порядок введения НФГ и НМГ указаны в таблице 6.
Бета-блокаторы рекомендуют принимать всем больным с ОКС при отсутствии противопоказаний. Нет доказательств того, что какой либо конкретный бета-блокатор более эффективен. Целью последующего приема бета-блокаторов внутрь должно быть достижение частоты сердечных сокращений 50-60 в минуту. При продолжающейся или повторяющейся боли в грудной клетке добавляют нитраты внутрь или внутривенно.
При наличии противопоказаний или непереносимости бета блокаторов их можно заменить на антагонисты кальция (недигидропиридины – далтиазем или верапамил). В это же время рекомендуется начать терапию статинами. У больных низкого риска на 3-7 сутки после приступа, явившегося основанием для госпитализации, при отсутствии повторных эпизодов ишемии миокарда, рекомендуется выполнение стресс-теста. Цель проведения теста – подтверждение диагноза ИБС и оценка риска развития неблагоприятных событий.
Ведение больных с высоким риском смерти или ИМ
К этой категории больных относят больных, у которых в период наблюдения выявлены:
1. Повторные эпизоды ишемии миокарда (повторяющаяся боль, динамика сегмента ST, особенно депрессия или преходящие подъемы);
2. Повышение содержания тропонинов или МВ-КФК;
3. Развитие гемодинамической нестабильности (гипотензия, признаки застойной сердечной недостаточности, серьезные нарушения ритма).
Этим больным также как и больным с низким риском дается аспирин, в/в инфузии НФГ в течение 2-5 суток или подкожное введение НМГ. После окончания в/в инфузии НФГ возможен переход на его подкожное введение (12500 ЕД 2 раза в день) на 1-3 дня для избежания феномена отмены. Продолжительность введения НФГ – до 8 суток. У больных с серьезными нарушениями ритма, нестабильностью гемодинамики, ранней постинфарктной стенокардией, АКШ в анамнезе следует выполнить коронарографию и рассмотреть возможность выполнения реваскуляризации.
При невозможности реваскуляризации, больных рекомендуется лечить НМГ до второй недели заболевания в сочетании с максимальной антиишемической и антитромботической терапией.
Примерная тактика ведения больных с ОКС без подъема сегмента ST на ЭКГ представлена в рисунке 3.
Таким образом, при подозрении на наличие у больного острого коронарного синдрома необходимо физикальное обследование больного, снятие ЭКГ и взятие анализов крови на выявление маркеров повреждения миокарда. При отсутствии подъема сегмента ST на ЭКГ больному назначаются аспирин, бета-блокаторы, нитраты, и гепарин. Определяют, к какой группе риска относится больной. И далее следуют выше разобранным схемам.
Прием аспирина должен быть продолжен после выписки из стационара, при непереносимости аспирина показано назначение клопидогреля в дозе 75 мг/сутки. Доказано, что бета-блокаторы улучшают прогноз у больных и лечение ими должно продолжаться после выписки из стационара. Без промедления уже в стационаре должно быть начато лечение ингибиторами ГМК-КоА редуктазы (симвастатин, аторвастатин) у пациентов с уровнем холестерина ЛПНП более 130 мг/дл (целевой уровень ЛПНП 100 мг/дл).
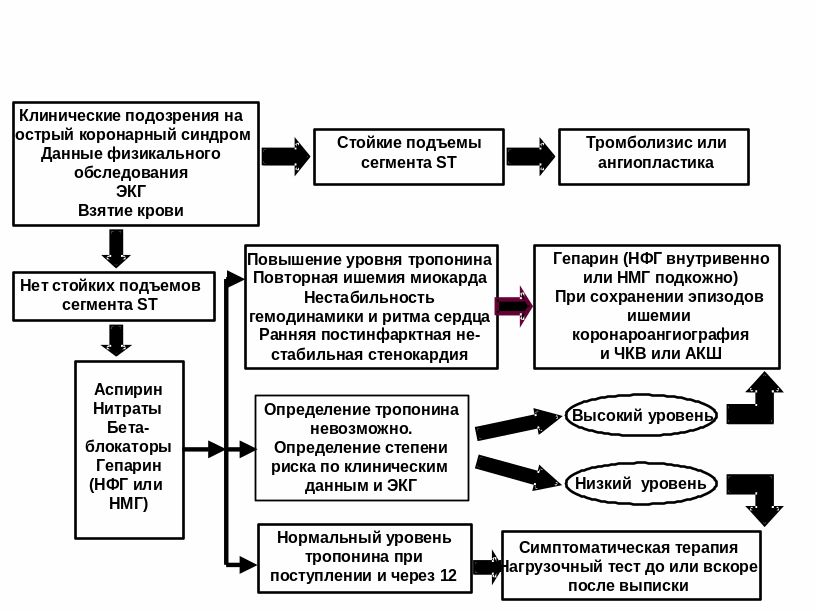
Рис.3 Тактика лечения больных с острым коронарным синдромом
Доказано, что при раннем назначении статинов, т.е. при назначении статинов в стационаре смертность у больных с ОКС гораздо ниже, чем у пациентов не принимающих статины.
После выписки из стационара у всех больных оправдано агрессивное и широкое воздействие на факторы риска. Больные должны бросить курить.
