
•Нефротические отеки, как правило, гене-
рализованные.
•Начинаются с периорбитальной области и лодыжек, затем распространяются на туло-
вище и достигают степени анасарки (асцит, гидроторакс).
•Отеки мягкие, подвижные (смещаются с изменением положения тела больного), часто асимметричные - из-за положения тела или тромбоза поверхностных вен.
•При выраженном отечном синдроме могут наблюдаться разрывы кожи, стрии, увеличение печени.
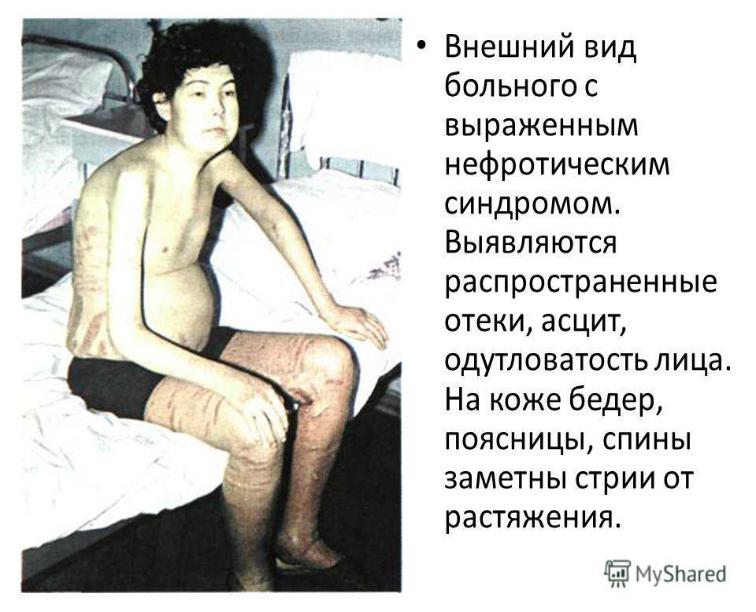

•В некоторых случаях нефротический синдром не сопровождается развитием отеков и называется
неполным нефротическим синдромом.
•Для классического нефротического синдро-
ма не характерно наличие гематурии или гипер-
тензии («чистый» нефротический синдром,
соответствующий нефротической форме острого или хронического гломерулонефрита - по Винницкой классификации, 1980).
•Смешанный нефротический синдром харак-
теризуется сочетанием НС с гематурией (чаще) и АГ – при смешанной форме ГН.
Диагностика НС
1. Анамнез
При сборе анамнеза необходимо получить следующую информацию:
•имеются ли у пациента инфекционные заболевания;
•имеются ли такие заболевания как сахарный диабет или красная волчанка;
•страдает ли кто-то в семье от заболеваний почек;
•когда у больного впервые появились отеки;
•обращался ли он по этому поводу к врачу;
•были ли проведены исследования и какие именно;
•было ли назначено лечение и какое именно.
2. Объективное исследование
•Состояние больного
•Положение больного
•Отеки
•Кожные покровы
•Производные кожи
•Костно-суставная система
•Аускультация, пальпация и перкуссия сердца, легких
•Симптом Пастернацкого
3.Лабораторные исследования
1.Общий анализ крови: СОЭ — признак активности НС; лейкоцитоз – как следствие приёма ГК и/или бак. инфекции. Незначительная анемия (м.б. связана с большой потерей трансферрина и нутриентов).
2.Анализ мочи:
•Относительная плотность мочи высокая.
•В осадке много цилиндров, клеток жироперерождённого эпителия и двоякопреломляющих липидов.
•Количество эритроцитов в осадке мочи зависит от характера основного заболевания.
•Суточная экскреция белка (альбумина) с мочой более 1г/м²/сут (≥40 мг/м2/час или от 3,5 до 20-50 г/сут).
При невозможности собрать суточную мочу можно использовать отношение белок мочи/креатинин мочи в утренней порции (при НС значения > 2,0)
Биохимический анализ крови:
–Гипопротеинемия (содержание общего белка крови снижается до 40-30 г/л; А/Г коэф. <1,2)
–Гиперлипидемия: холестерина (≥26 ммоль/л), триглицеридов; дислипопротеинемия
–Гипоальбуминемия (менее 25 г/л) и диспротеинемия ( альбумина и содержания α2 - и β-глобулинов)
– остаточного азота, мочевины (из-за ка-
таболизма белков или обострения основного заболевания (в последнем случае повышается уровень креатинина и СКФ).
Дополнительные лабораторные исследования
Коагулограмма: фибриногена и АТ III (гиперкоагуляция со снижением фибринолиза)
Определение маркёров вирусов гепатита В, С,
D.
Определение IgG, IgM к цитомегаловирусу, вирусу герпеса, токсоплазме и/или ПЦР (кровь, моча) для обнаружения ДНК вирусов и токсопл.
Исследование крови на AT к ДНК, АНФ, СЗ компонент комплемента, АСЛ-О, криоглобулины, антикардиолипиновые AT (для исключения системных заболеваний).
4. Инструментальные исследования
•УЗИ почек (с допплерографией внутрипочечных сосудов).
•Динамическая сцинтиграфия почек (для оценки функционального состояния нефронов).
•Внутривенная урография (оценка динамики экскреции контраста – используется редко).
•ЭхоКГ (оценка морфометрических параметров сердца при отёках, АГ; выявление гидроперикарда).
