
- •1.3.2. Принципы лечения детей
- •1.3.3. Методики хирургических операций при доброкачественных и злокачественных новообразованиях костей лица
- •1.3.4. Лучевая терапия
- •2.3.1. Опухоли, исходящие из многослойного плоского эпителия
- •2.3.2.2. Злокачественные опухоли
- •3. Фиброматоз десен.
- •2.5.1.2. Фиброангиома основания черепа
- •2.5.2. Опухоли жировой ткани
- •2.5.3. Опухоли мышечной ткани
- •8. Кавернозная гемангиома глубоких отделов околоушно-жевательной области у больного 4 мес.
- •2.5.7.1. Нейрофиброма
- •2.5.7.3. Нейрофиброматоз
- •2.5.7.4. Злокачественные опухоли периферических нервов
- •21. Расположение дермоидной кисты дна полости рта (схема):
- •22. Врожденная боковая киста шеи.
- •2.5.8.3. Фиброзная гамартома младенцев
- •2.6. Опухоли кожи лица
- •3.1. Классификация опухолей костей
- •3.2. Общая клиническая характеристика
- •3.2.2. Рентгенологическое исследование и его задачи
- •3.2.3. Методики получения материала для морфологического исследования
- •29. Остеоид-остеома. Среди одк-оядерных клеток типа остеобластов, окружающих остеоидное вещество, встречаются многоядерные клетки. Окраска гема-токсилин-эозином. Х20.
- •3.3.3. Гигантоклеточная опухоль (остеобластокластома)
- •39. Остеобластокластома — ячеистая форма. Препарат резецированной челюсти.
- •3.3.6.1.2. Десмопластическая фиброма
- •17.09.74 Г. Операция: резекция нижней челюсти с экзартикуляцией и одномоментной костной пластикой аллотрансплантатом. Последний осмотр в 1982 г. Признаков рецидива опухоли нет.
- •53. Миксома правой половины нижней челюсти. Рентгенограмма в прямой проекции.
- •3.3.7.1. Амелобластома
- •3.3.7.2. Одонтома '
- •3.3.7.4. Меланотическая нейроэктодермальная опухоль младенцев
- •3.3.7.6.1. Аневризмальная костная киста
- •3.3.7.7. Эпителиальные кисты
- •3.3.7.8. Воспалительные корневые кисты, исходящие из молочных зубов
- •11 Случаев.
- •63". Фиброзная дисплазия верхней челюсти у больного в., 8 лет.
- •65. Синдром Олбрайта.
- •4.2. Костная пластика нижней челюсти как метод реабилитации детей после удаления костных новообразований
- •4.2.2. Диспансеризация и реабил„тация детей
- •1988, —Vol. 15, n 5. —p. 312—315. Shigera V., Кого m., Rikiga s/1.//j of Orol Maxilofac Surg. — 1989.— Vol. 47,
2.5.8.3. Фиброзная гамартома младенцев
Гамартома (хамартома, дизэмбриоплазия) —опухолевидное образование, развившееся на участке тканей с выраженной дизэмбриоплазией (гамартия), на котором нарушено соотношение тканей — «доброкачественная органоидная смесь» (ВОЗ, 1974).
Новообразование встречается очень редко, локализуется главным образом между эпидермисом и поверхностной фасцией, прогрессивный1 рост его отсутствует.
При гистологическом исследовании выявляют, что патологически измененный участок представлен смесью тканей: плотная фиброзная соединительная ткань чередуется -с рыхлой тканью, содержащей звездчатые или веретенообразные клетки незрелого вида, и зрелой жировой тканью.
В литературе описаны гамартомы наиболее часто встречающейся локализации: в подмышечной впадине, на плече, предплечье. Под нашим наблюдением находились 3 больных: девочка 9 лет и 2 мальчика 9 и 13 лет, у которых отмечалась редкая локализация гамартомы — в области крылочелюстного и окологлоточного пространства. У всех детей выявлено ограничение подвижности нижней челюсти, и они были направлены в клинику с диагнозом фиброзного анкилоза одного из височ-но-нижнечелюстных суставов.
На рентгенограммах нижней челюсти определялась деструкция кости угла, ветви и отростков. У 2 детей деформация этой области выражалась в изгибе ветви челюсти внутрь (рис. 23). Признаки задержки роста тела и ветви челюсти в продольном направлении не наблюдались или были слабо выражены. Длительность заболевания составила от 8 до 10 лет.
На операции были выявлены плотные, как рубцы, ткани на
J16
внутренней поверхности угла и ветви челюсти. После резекции деформированных и резко истонченных ветвей обнаружен участок плотных тканей, хрустящих под ножом, которые занимали область крыловидной мышцы, крылочелюстное и окологлоточное пространство, крылонебную ям,ку. У всех детей крыловидные отростки клиновидной кости были недоразвиты и деформированы. На патологически измененном участке обнаружен дефицит мягких тканей.
У девочки 9 лет был установлен предположительный послеоперационный диагноз «последствия травмы угла и ветви челюсти», так как ткани по внешнему виду и плотности напоминали рубцовую ткань.
У 2 других детей после клинического обследования гамартома была одним из вариантов предположительного диагноза. Дети находятся под наблюдением, им проводят ортодонтиче-ское лечение и готовят к отсроченной костной пластике угла и ветви челюсти.
2.6. Опухоли кожи лица
Новообразования кожи лица весьма разнообразны, что объясняется различиями в их строении. Перечисленные в МГКО ВОЗ (серия № 12) патологические процессы в основном развиваются у лиц зрелого и пожилого возраста.
Родители детей с опухолями или опухолеподобными процессами кожи обращаются, как правило, к специалистам по кожным болезням, и в стоматологические клиники дети поступают значительно реже. П. Д. Годорожа и Н. М. Годорожа (1981) довольно подробно описали опухоли и опухолеподобные процессы кожи, которые встречаются у детей, и предложили их классификацию.
В данном разделе описаны те опухоли и опухолеподобные процессы, которые характерны для детского возраста: киста, источником роста которой является эпидермис кожи, — эпидер-мальная киста; обызвествленная э-иителиома Малерба, развивающаяся из эпителия дериватов кожи; доброкачественные (невусы) и злокачественная (меланома) опухоли меланогенной системы.
Опухоли сосудов и периферических нервов кожи описаны в разделе «Опухоли мягких тканей различных анатомических областей», так как при локализации большинства этих опухолей в челюстно-лицевой области крайне редко поражается только кожа лица. Обычно они распространяются на прилежащие мягкие ткани, слизистую оболочку полости рта и языка, .мышцы, приводят к значительным нарушениям роста и структуры челюстных костей.
Э п и д е р м о и д« а я киста относится к образованиям ди-зонтогенетического происхождения. Кисты располагаются на местах зарастания эмбриональных эктодермальных полостей
117

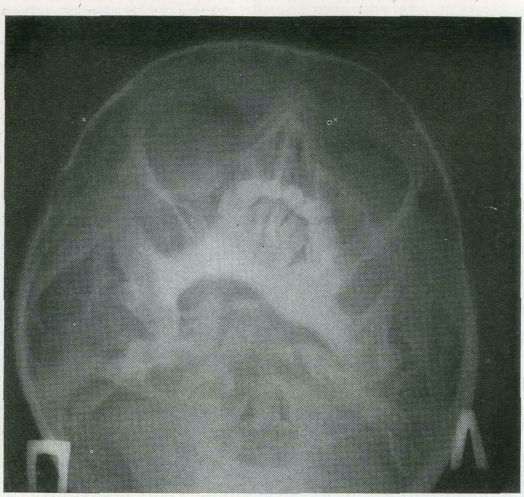
23. Фиброзная гамартома у больной 12 лет. Рентгенограмма в аксиальной проекции. Видна вторичная деформация нижней челюсти справа (ветвь и угол вогнуты внутрь).
и их щелей. Они образуются в результате нарушения закладки эктодермы. Полость эпидермальной кисты покрыта эпидермисом, а содержимое кисты составляют преимущественно чешуйки кератина и кристаллы холестерина. Отсюда второе ее название — «кератиновая киста».
Эпидермоидные кисты встречаются редко. Они располагаются в области корня носа, наружного и внутреннего угла глазницы и надбровной области. Их определяют по ограниченному выбуханию. Консистенция кист мягкая, форма округлая или продолговатая. С кожей они не спаяны. Рост опухоли вначале медленный, позднее, в юношеском возрасте, усиливается. Эпидермоидные кисты можно дифференцировать от дермоидных лишь при макро- и микроскопическом исследованиях. Они могут образовываться и в полости рта.
Лечение эпидермоидпых «ист хирургическое.
Обызвествленная эпителиома Малерба — редкое заболевание; преимущественно локализуется на лице и шее. Диаметр ее одиночных элементов !не превышает 5 см. Обызвествленная эпителиома—'плотная, подвижная, глубоко •расположенная опухоль округлой или продолговатой формы. Покрывающая ее кожа иногда пигментирована. Заболевание не проявляет признаков злокачественности, однако довольно
118
часто рецидивирует [Geiser J. D., 1959]. У 8 детей, оперированных нами по поводу эпителиомы Малерба, рецидива не отмечено.
Гистологическая картина: обызвествленная эпителиома располагается в подкожной жировой клетчатке или на границе ее с кожей. Эпидермис над опухолью истончен, пигментирован. Резко отграниченная от окружающей ткани опухоль может иметь соединительнотканную капсулу. В строме обнаруживают много эпителиальных клеток различной формы, которые напоминают клетки базалиомы. Ядра клеток базофильны, выявляются и многочисленные пикнотические ядра. Базофильные клетки постепенно принимают эозинофильный характер, ядра их становятся бледными или совсем не окрашиваются — теневые клетки. Иногда обнаруживается ороговение или скопление меланина. В строме встречаются гигантские клетки инородных тел.
Обызвествление эпителиомы не является ее непременным свойством. Известь появляется в центре клеточных гнезд. Генез опухоли не установлен. По мнению A. Malherbe и I. Chenantais (1880), она исходит из сальных желез. Другие авторы считают, что обызвествленная эпителиома Малерба происходит из волосяных фолликулов.
Лечение хирургическое.
Неву с (родимое пятно) — пигментное образование на коже нейроэктодермального происхождения, в состав которого входят невуоные клетки, содержащие меланин.
Невусы принято относить к порокам развития, однако это формальный подход к явлению, не вскрывающий его физиологических основ, к тому же невусы — постоянная принадлежность кожи человека. По-видимому, это своеобразные «органы», продуцирующие пигмент или образующие его запасы [Давыдовский И. В., 1969].
На основе родимых пятен могут развиваться истинные опухоли— злокачественные мел ан о мы. G. Т. Pack (1948) установил, что у человека может быть от 2 до 100 родимых пятен, в среднем примерно 20, поэтому у каждого представителя европеоидной расы может развиться меланома. Пигментированные родимые пятна и меланомы намного реже встречаются у представителей негроидной и монголоидной рас. Однако даже У представителей европеоидной расы, несмотря на широкое распространение родимых пятен, меланомы из пигментных клеток развиваются очень редко [Cowdry E. V., 1958]. М. Macklin (1948) утверждает, что появление большого количества родимых пятен в разное время после рождения является, по-видимому, наследственным признаком. Она наблюдала наличие «...множественных родимых пятен у одной женщины, У ее сестры, у 4 из 7 детей этой женщины и у 2 дочерей ее старшего сына. Очевидно, это зависело от доминантного гена в этой семье». Н. Z. Lund и G. D. Stobbe (1948) обнаружили,
119
что
гистологическая структура родимых
пятен с возрастом изменяется:
увеличиваются размер и количество
пигментных клеток, скорость «х
размножения как.
внутри
эпидермального слоя, так и на границе
с соединительной тканью. При оценке
этих изменений нужно иметь в виду, что
во многих случаях развитие родимых
пятен связано с возрастом.
У
детей злокачественная меланома
встречается относительно редко, но
родимые пятна у них могут быть очень
больших размеров.
Наиболее
полной классификацией пигментных
невусов является
приведенная в диссертации А. С. Абдуллина
(1967) классификация,
.предложенная М. 3. Сигалом, в которой
новообразования подразделяются
следующим образом.
1.
По внешнему виду: а) плоские; б)
плоско-бугристые; в) папиллома-тозные;
г) узловатые; д) на ножке; е) бородавчатые.
2.
По размерам: а) точечные; б) средние;
в) большие; г) гигантские.
3.
По окраске: а) серо-бурые; б) коричневые;
в) черные; г) темно-синие.
4.
По наличию волосяного покрова: а) с
волосяным покровом; б) без волосяного
покрова.
5.
По клиническому течению: а) покоящиеся;
б) осложненные.
А.
И. Пачес (1983) отмечает, что размеры и
окраска невусов крайне разнообразны,
они не являются факторами, определяющими
характер процесса и вряд ли могут
служить признаками, лежащими в основе
классификации.
В
практической работе А. И. Пачес (1983)
предлагает выделять следующие
клинико-анатомические формы невуса.
1.
Плоский невус — немного выступает над
уровнем кожи, поверхность его
гладкая, цвет черный или коричневый,
иногда имеется волосяной покров
(рис. 24, 25).
2.
Бугорчатый невус — также с четкими
границами, но поверхность бугристая,
окраска чаще бурая, нередко имеется
волосяной покров (рис. 26).
3.
Папилломатозный невус — форма различная,
имеются множественные сосочковые
выступы, окраска их различная, часто
выступы не содержат пигмента,
консистенция мягкая, волос обычно нет.
4.
Узловатый невус — узел гладкий, плотный,
цвет бурый, коричневый или синий, иногда
узел имеет ножку и напоминает гриб,
волос нет.
5.
Бородавчатый невус — новообразование
с бороздами разной глубины, часто
черного цвета, имеет волосяной покров.
На
наш взгляд, группировка форм невуса,
предложенная А.
И. Пачесом, удачная. Она позволяет по
форме и окраске дать клиническую оценку
-невусу на разных этапах его развития
и выбрать рациональное лечение.
У
детей на коже лица чаще наблюдается
плоский и бугорчатый левусы,
папилломатозный выявляется на красной
кайме губ, иногда у наружного угла
глазницы. Согласно существующим
данным, наиболее часто озлокачествляется
пограничный невус,
реже — сложный и еще реже — голубой.
120
Пигментные
невусы на коже
лица наиболее часто встречаются
у детей в возрасте
5—10 лет. Нами оперированы 10 детей с
различными
видами невуса.
Удалять
рекомендуется невусы,
расположенные на местах,
подвергающихся постоянному
раздражению. Кроме
того, существуют косметические
показания.
Врожденные
пигментные невусы
обычно растут мед-менно,
у некоторых больных к
периоду половой зрелости рост
их прекращается. У
больных с врожденными невусами
редко происходит их озлокачествление.
Невусы,
появившиеся во внеут-робном
периоде развития ребенка,
имеют тенденцию к злокачественному
перерождению.
В анамнезе больных с
меланомой нередко отмечается
травма, поэтому с целью их профилактики
необходимо
предохранять родимые
пятна от повреждений.
Считают,
что меланома может
развиться после паллиативной
операции, при которой
ткани были иссечены
в пределах родимого пятна,
вследствие чего группы
«невусных клеток» остались
в тканях. Однако нам
неоднократно
приходилось поэтапно
(частями) удалять так называемые
гигантские пигментированные
невусы, покрытые
волосяным покровом,
но развития меланом мы
не наблюдали даже в отдаленные периоды
после операции (10—20 лет).
У
детей меланомы кожи
с
волосяным покро-
24.
Плоский невус вом.
невус
с воло-
25.
Плоский пигментный сяным
покровом.
121

26. Бугорчатый невус.
Клиническими признака ми перерождения невуса в меланому являются увели чение размеров невуса, его уплотнение и усиление окраски, а иногда уменьше ние пигментации, появление на поверхности плотных узелков (сателлитов) или пигментных пятен • вокруг невуса, увеличение регио- нарных лимфатических узлов.
Первичная злокачественная меланома — постепенно увеличивающаяся одиночная (реже множественная) пигментированная, узловидная опухоль, окруженная эритематозным венчиком. Постепенно поражение приобретает грибовидную форму и около очага появляются дочерние элементы. Изъязвление является поздним симптомом. Метастазы развиваются лимфогенным путем.
Считают, что изменение гормонального -статуса в период полового созревания является важным фактором развития злокачественной меланомы. Наряду со зло-качественной меланомой у детей как особую форму выделяют так называемую юноше-
-скую меланому. Она появляется непосредственно после рождения
-или немного позже, преимущественно на коже лица. Юношеская мел'анома — приподнятое над уровнем кожи темно-коричневое или черное образование без волос, подобное пигментированному невусу, быстро увеличивающееся в размерах. Клинически новообразование развивается доброкачественно, после хирургического удаления рецидивы не наблюдаются.
Гистологическая картина юношеской меланомы очень схожа с таковой при злокачественной меланоме у (взрослых с той
-лишь разницей, что у 50% детей обнаруживают типичные ги-тантские клетки которые не встречаются у взрослых [Popchris-tov P., 1963].
Лечение меланом кожи лица и шеи комбинированное — лучевое и хирургическое.
Опухоли мягких тканей и опухолевые поражения кожи, согласно МГКО ВОЗ (серия № 12), делятся на следующие группы.
А. Опухоли фиброзной ткани. '.' Б. Опухоли жировой ткани.
,122
В. Опухоли мышц.
Г. Опухоли кровеносных сосудов.
Д. Опухоли лимфатических сосудов.
Е. Опухоли периферических нервов.
Ж. Опухолеподобные ксантоматозные поражения.
3. Прочие опухоли и опухолеподобные поражения.
Опухоли фиброзной ткани подразделяют на три группы.
1. Доброкачественные: а) фиброма; б) дерматофиброма (гистиоцитома, склерозирующая гемангиома).
2. Злокачественные: а) дерматофибросаркома; б) фибросаркома.
3. Опухолеподобные поражения: а) фиброзный полип кожи; б) гиперпластический рубец; в) келоид; г) узловатый фасцит.
Фиброма кожи лица обычно наблюдается у взрослых и редко — у детей. Это плотные и безболезненные узелки, кожа над которыми не собирается в складку. Развитие их длительное. Узелки располагаются в различных областях лица. Лечение — иссечение.
Дерматофиброма, или гистиоцитома (по гистологической номенклатуре), содержит, кроме фибробластов, много гистиоцитов. Такие опухоли располагаются вокруг глаза и ушных раковин.
Фибросаркома развивается в подкожной жировой клетчатке в виде плотного образования полушаровидной формы, покрытого нормальной кожей. Затем кожа становится пурпурно-красной, а опухоль изъязвляется. Лимфатические узлы в процесс вовлекаются редко. Наиболее частая локализация фибросарком — затылочная область и живот.
Дерматофибросаркома, которая в МКГО выделена как самостоятельная форма и называется также выбухающей дерматофибросаркомой, очень редко обнаруживается в области лица и шеи. Она развивается в дерме в виде маленьких плотных опухолей синевато-красного цвета. Метастазы возникают редко, возможны рецидивы опухоли. Лечение — широкая хирургическая электроэксцизия с прилегающими мягкими тканями.
Келоид — плотное разрастание соединительной ткани кожи, напоминающее опухоль, например дерматофиброму. У детей келоид часто развивается на месте повреждения кожи лица (раны, ожоги, гнойные воспаления, операционная трав-м,а). Келоид не является истинной опухолью, и мы рассматриваем его с целью дифференциальной диагностики. У детей могут наблюдаться келоиды, самопроизвольно возникающие на неизмененной .коже лица.
Поверхность келоидов гладкая, белесовато-розовото цвета, консистенция плотная. Течение келоидов длительное, хроническое. Они увеличиваются до определенного размера, а в дальнейшем остаются без изменения. Самопроизвольное обратное развитие их наблюдается редко. После хирургического иссечения келоидов нередко возникают рецидивы, поэтому после их
12а
удаления рекомендуется проводить физиотерапию. В ряде случаев дает хорошие результаты применение лучей Букки.
Опухоли жировой ткани подразделяют на: доброкачественные (липома, ангиолипома, гибернома) и злокачественные (липосаркома).
В детском возрасте из этой группы опухолей на лице >иногда встречаются липомы. Олухоли развиваются в подкожной жировой клетчатке, иногда—в полости рта (см. раздел 2.3), состоят из жировой ткани. Новообразование выявляется в виде одиночных или множественных узлов мягкой консистенции, покрытых кожей нормальной окраски. Опухоль располагается в капсуле, не спаянной с кожей. Удалять липому следует вместе с капсулой.
Опухоли мышц 'наблюдаются крайне редко. Доброкачественное новообразование — лейомиома — развивается из. гладких мышечных волокон в дерме или подкожной жировой клетчатке, проявляется в виде конгломерата, состоящего из-нескольких узлов. Лейомиосаркома по клиническому течению-напоминает фибросаркому.
ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ПОРАЖЕНИЯ ЛИЦЕВОГО ЧЕРЕПА
