
- •1.3.2. Принципы лечения детей
- •1.3.3. Методики хирургических операций при доброкачественных и злокачественных новообразованиях костей лица
- •1.3.4. Лучевая терапия
- •2.3.1. Опухоли, исходящие из многослойного плоского эпителия
- •2.3.2.2. Злокачественные опухоли
- •3. Фиброматоз десен.
- •2.5.1.2. Фиброангиома основания черепа
- •2.5.2. Опухоли жировой ткани
- •2.5.3. Опухоли мышечной ткани
- •8. Кавернозная гемангиома глубоких отделов околоушно-жевательной области у больного 4 мес.
- •2.5.7.1. Нейрофиброма
- •2.5.7.3. Нейрофиброматоз
- •2.5.7.4. Злокачественные опухоли периферических нервов
- •21. Расположение дермоидной кисты дна полости рта (схема):
- •22. Врожденная боковая киста шеи.
- •2.5.8.3. Фиброзная гамартома младенцев
- •2.6. Опухоли кожи лица
- •3.1. Классификация опухолей костей
- •3.2. Общая клиническая характеристика
- •3.2.2. Рентгенологическое исследование и его задачи
- •3.2.3. Методики получения материала для морфологического исследования
- •29. Остеоид-остеома. Среди одк-оядерных клеток типа остеобластов, окружающих остеоидное вещество, встречаются многоядерные клетки. Окраска гема-токсилин-эозином. Х20.
- •3.3.3. Гигантоклеточная опухоль (остеобластокластома)
- •39. Остеобластокластома — ячеистая форма. Препарат резецированной челюсти.
- •3.3.6.1.2. Десмопластическая фиброма
- •17.09.74 Г. Операция: резекция нижней челюсти с экзартикуляцией и одномоментной костной пластикой аллотрансплантатом. Последний осмотр в 1982 г. Признаков рецидива опухоли нет.
- •53. Миксома правой половины нижней челюсти. Рентгенограмма в прямой проекции.
- •3.3.7.1. Амелобластома
- •3.3.7.2. Одонтома '
- •3.3.7.4. Меланотическая нейроэктодермальная опухоль младенцев
- •3.3.7.6.1. Аневризмальная костная киста
- •3.3.7.7. Эпителиальные кисты
- •3.3.7.8. Воспалительные корневые кисты, исходящие из молочных зубов
- •11 Случаев.
- •63". Фиброзная дисплазия верхней челюсти у больного в., 8 лет.
- •65. Синдром Олбрайта.
- •4.2. Костная пластика нижней челюсти как метод реабилитации детей после удаления костных новообразований
- •4.2.2. Диспансеризация и реабил„тация детей
- •1988, —Vol. 15, n 5. —p. 312—315. Shigera V., Кого m., Rikiga s/1.//j of Orol Maxilofac Surg. — 1989.— Vol. 47,
8. Кавернозная гемангиома глубоких отделов околоушно-жевательной области у больного 4 мес.
косметический эффект лечения. Для замораживания целесообразнее применять модифицированный стоматологический крио-аппликатор с активной циркуляцией жидкого азота в криозонде [Прусаков В. А., 1976].
Цель криовоздействия на капиллярные гемангиомы — достижение замораживания II степени. При плоских капиллярных гемангиомах экспозиция составляет около 10 с, при гипертрофических (с глубиной распространения до 5 мм) ее увеличивают до 20—40 с. Криовоздействие имеет преимущество перед электрокоагуляцией и склерозирующей терапией, так как не требует обезболивания при лечении сосудистых опухолей у детей.
Электрокоагуляция обычно эффективна при лечении только плоских гемангиом небольших размеров и телеангиэктазии.
Склерозирующую терапию всех форм гемангиом у Детей осуществляют путем инъецирования 70% этилового спирта из расчета 0,5 мл на 1 см2 площади новообразования с последующим давлением на появляющийся при этом инфильтрат. Склерозирующую терапию проводят большими одноразовыми Дозами следующего состава [Агапов В. С., 1969]:
72
73
Г
74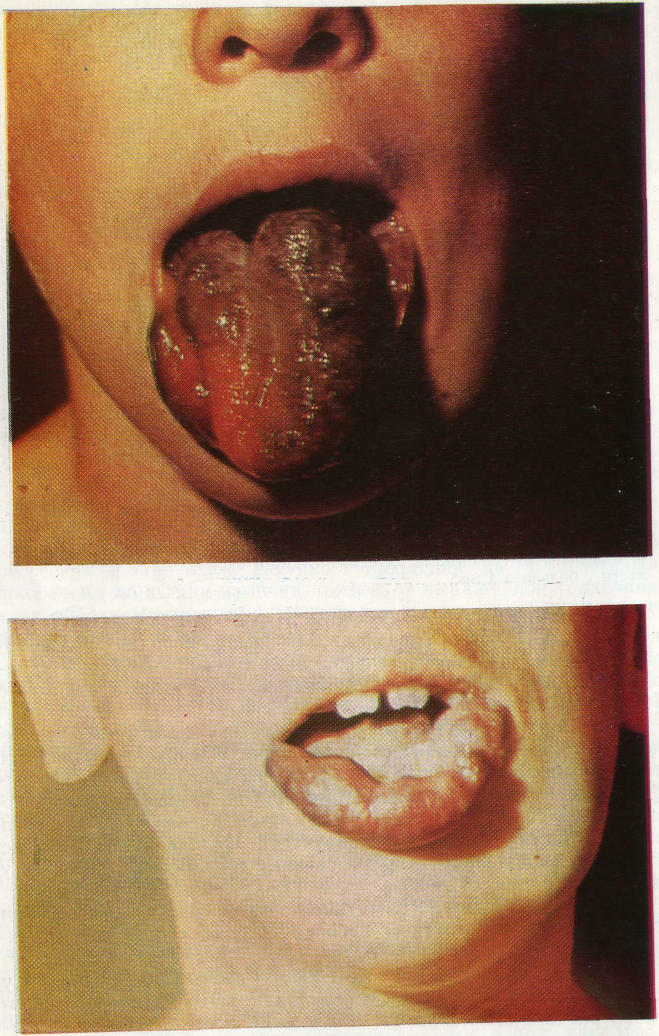
10.
Кавернозная гемангиома языка, дна полости рта, подбородка и нижней губы. В рот введена защитная пластинка для языка, к которой будет прижата повязкой нижняя губа после введения 70% этилового спирта. ,
Rp: Spiritus vini rectificati 96% — 70,0
Trrimecaini — 1,0 - Aq. destill — 29,0 MDS. Для инъекций
До начала лечения реографически определяют состояние ге-модинамики в гемангиомах, поскольку при увеличении в них кровотока проводить склерозирующую терапию нецелесообразно, так как спирт интенсивно выводится из очага поражения с током крови, не вызывая реактивного воспаления.
С целью сокращения сроков лечения следует проводить одномоментную полную инфильтрацию гемангиомы, веерообразно передвигая инъекционную иглу. Этот метод исключает многоразовые инъекции лекарственного вещества. Введение спирта в ангиому осуществляют в основном под масочным фторотан-за-кисно-кислородным наркозом.
Сразу после введения спирта накладывают давящую повязку (рис. 10). В отличие от большинства авторов мы видим смысл компрессионного метода не только в уменьшении кровенаполнения гемангиомы после введения спирта, но и в том, что давление создает благоприятные условия для развития асептического воспаления с последующим рубцеванием по плоскости, т. е. обеспечивает развитие воспаления внутри гемангиомы по так называемому слипчатому типу, улучшая косметический эффект. Сочетать инъекции спирта с компрессионным воздействием нам не удалось лишь при гемангиомах мягкого неба, языка и подъязычной области.
После введения спирта в патологический очаг могут раз-
75
и.
Кавернозная
гемангио-ма
лица и шеи у больной
8 мес.
а
— до лечения; б — через 5
лет лечения.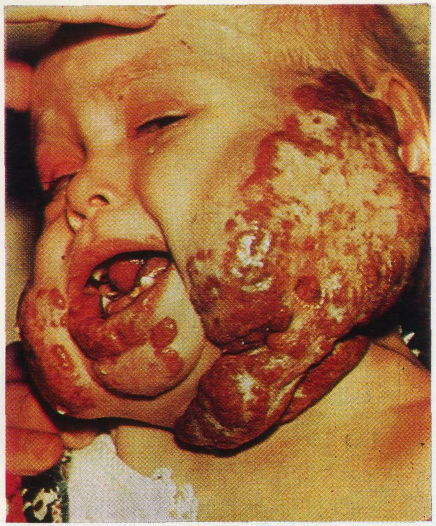

Лучевая терапия сосудистых опухолей широко разрабатывается в последние годы. Безболезненность метода и хорошие косметические результаты привлекают к нему внимание специалистов-радиологов и детских врачей. Однако вредное воздействие ионизирующей радиации на организм ребенка, в частности на кроветворную систему, эндокринные железы и ростковые зоны лицевых костей, является очень существенным недостатком метода, в связи с чем большинство педиатров и детских хирургов осуждают широкое распространение его в практике лечения гемангиом детского возраста. Основанием для этого служит также установленный факт канцерогенного влияния лучевых методов, что в последующие годы может привести к развитию злокачественных опухолей.
В связи с этим более целесообразно лечить гемангиому лица, полости рта и шеи одним из описанных выше консервативных или хирургических методов, в ряде случаев применяя их комбинации: либо инъекции склерозирующих веществ и хирургическое иссечение, либо криотерапия и оперативное вмешательство, либо применение всех трех методов. Показания к комбинированию отдельных методов возникают в тех случаях, когда из-за значительных размеров поражения, а чаще из-за локализации один метод оказывается недостаточно радикальным или не дает удовлетворительного косметического эффекта (например, кавернозные гемангиомы околоушной железы, обширные смешанные гемангиомы лица и др.).
В последнее время для лечения плоских и гипертрофических капиллярных гемангиом у детей груднотспг младшего возраста используют низковольтные-рентгеиедек-ие установки современных конструкций, позволяющие проводить облучение гемангиом с небольших расстояний. Достоинства близкофокусной рентгенотерапии— ее доступность, безболезненность, возможность точно дозировать величину облучения, короткая экспозиция. А. П. Лазарева (1961) приводит высокие показатели стойкого
77
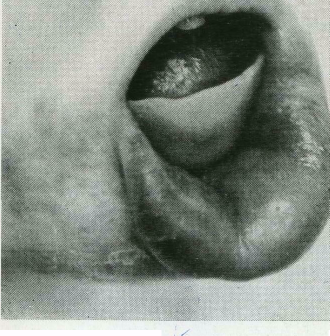
13.
Лимфангиома
глазницы.
15.
Лимфангиома
языка. Видны
элементы новообразования
в виде округлых
мелких выбуханий, напоминающих
икринки.
— диагностический симптом
лимфангиомы слизистой
оболочки рта.
79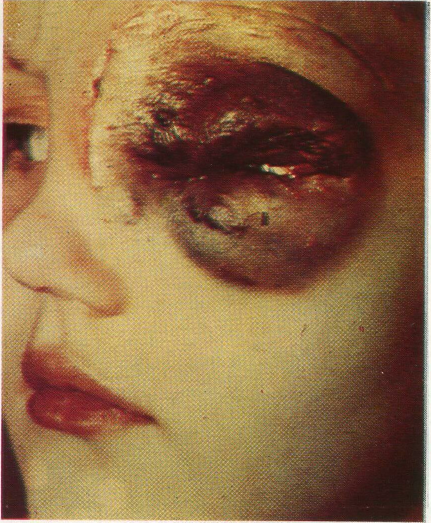

Хирургическое лечение гемангиом обычно проводят в комбинации с другими перечисленными выше методами. В этих случаях, подготавливая больного к оперативному вмешательству, добиваются рубцевания новообразования или уменьшения его размеров и объема с помощью различных видов воздействия (криотерапия, электрокоагуляция, склерозирующая терапия спиртом или лучевая терапия).
Без предварительной подготовки хирургическим путем удаляют лишь ограниченные новообразования слизистой оболочки полости рта, кожи и подкожной жировой клетчатки, локализующиеся в областях, в которых хирургическое иссечение новообразования не приведет к выраженному косметическому недостатку или функциональному нарушению. В связи с этим хирургический метод в «чистом» виде у детей используют крайне редко.
Хирургическое лечение проводят также в период реабилитации, так как после устранения новообразования любым из перечисленных выше методов остаются кожные рубцы, нарушение формы и функции губ, деформация носа и др. (рис. 11, см. с. 76).
2.5.5. Новообразования лимфатических сосудов
В Международной гистологической классификации опухолей (МГКО) ВОЗ (Женева, 1974) лимфангиомы классифицированы следующим образом.
А. Доброкачественные.
1. Лимфангиома:
а) капиллярная;
б) кавернозная;
в) кистозная (гигрома).
2. Лимфангиомиома.
3. Системный лимфангиоматоз. Б. Злокачественные.
1. Злокачественная лимфангиоэндотелиома (лимфангиосаркома).
2.5.5.1. Лимфангиомы
Лимфангиома — одно из мало изученных сосудистых образований лица, полости рта и шеи, наблюдавшихся в детском возрасте. Высокая частота (82,7%) ошибочных диагнозов или отсутствие диагноза (8,1%) при направлении детей в специализированное лечебное учреждение свидетельствует о малой осведомленности широкого круга стоматологов и педиатров о клинических проявлениях лимфангиомы лица, полости рта и шеи у детей [Фролова А. И., 1983].
78
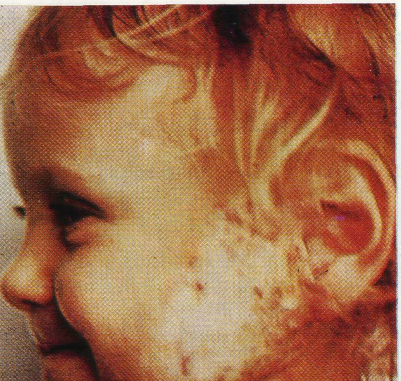
пра-
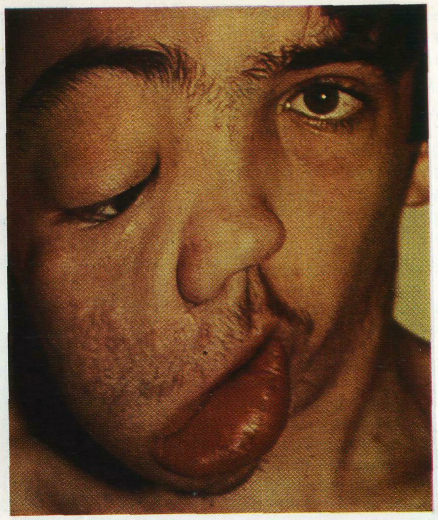
Нейрофиброматоз
вой половины лица V больного 12 лет.
До настоящего времени нет четкого научно обоснованного взгляда на происхождение лимфангиомы. В. А. Оппель (1899), А. А. Опокин (1911) отмечали, что лимфангиомы развиваются в растущем организме в местах скопления лимфоидных элементов или эндотелия, которые не остаются стабильными, и на их основе при нарушении процессов дифференцировки могут развиваться лимфангиомы.
Ранее высказывалось мнение, что лимфатическая система в эмбриональный период развивается из мезенхимы и лишь в более поздние сроки эмбриогенеза соединяется с венозной системой. В настоящее время большинство исследователей считают, что эмбриональное развитие лимфатической системы начинается независимо от кровеносной системы, оно закладывается в виде обособленных зачатков мезенхимы, которые растут, разветвляются и образуют каналы — будущие лимфатические капилляры. Сеть лимфатических капилляров растет вдоль венозных стволов. Расширяясь и сливаясь между собой, капилляры на 2-й месяц эмбрионального развития образуют шесть лимфатических мешков, два из которых располагаются около яремной вены. Впоследствии яремные мешки соединяются с венозной системой у места слияния яремной и подключичной вен.
Исходя из этой концепции, И. В. Воронцов (1972), S. Go-dart (1966), A. J. Woodring (1968) считают, что вследствие какой-либо аномалии развития нарушается сообщение между первичным лимфатическим мешком и венозной системой, что при-
80
водит к образованию киетозной лимфангиомы, поэтому кистоз-ные лимфангиомы обычно локализуются в области закладки первичных эмбриональных мешков. Секвестрировавшая лимфатическая ткань сохраняет способность к секреции, характерной для нормальной лимфатической системы. Это два обязательных фактора, объясняющих происхождение шейных гигром. Простая лимфангиома образуется из первичных лимфатических сплетений как следствие еще более локализованной секвестрации ме-зенхимальных щелей.
В литературе высказываются две точки зрения на сущность лимфангиомы. Одни авторы считают лимфангиому истинной опухолью [Раков А. И., 1964; Малинин А. П., 1974; Bach-man К. D., Worm R., 1967], другие рассматривают ее как результат нарушения развития лимфатической системы [Абрикосов А. И., Струков А. И., 1961; Степанов Э. А., 1966; Краев-ский Н. А., Смольянников А. В., 1976; Дмитриев С. и др., 1959; Formen A. G. et al., 1978; Siegel M. J. et al., 1979]. Подтверждением этой точки зрения является наличие других пороков развития у детей с лимфангиомами [Степанов Э. А., 1966; Воронцов И. М., 1972; Фролова А. И., 1983, и др.]. Анализ данных анамнеза, клинических проявлений и изучение морфологического строения лимфангиом лица, полости рта и шеи у 185 детей в возрасте от 4 мес до 15 лет, находившихся на лечении в клинике кафедры стоматологии детского возраста ММСИ им. JH. А. Семашко с 1965 по 1981 г., позволяет нам присоединиться ко второй точке зрения.
Подтверждением того, что лимфангиома — результат нарушения эмбриогенеза лимфатической системы, являются следующие факты: лимфангиома чаще всего бывает врожденной или проявляется вскоре после рождения, у ряда больных сочетается с, другими врожденными пороками развития, отмечены случаи ее возрастной .регрессии, у большинства больных после нерадикального удаления новообразования рецидивы, как правило, не возникают, в процессе роста лимфангиома способна воспаляться.
В наших клинических наблюдениях у ПО детей лимфангиома была обнаружена в возрасте до 1 года, из них у 88 (47,56%)—при рождении. У 16 (8,65%) детей отмечались сопутствующие пороки развития и врожденные заболевания: врожденная катаракта с полной потерей зрения у одного ребенка, расщепление кончика языка, короткая уздечка языка и скрытая срединная расщелина альвеолярной части нижней челюсти у одного, врожденная патология нижних конечностей У 3, врожденный порок сердца у 2, паховая грыжа у одного, нарушение функции органов внутренней секреции у 2, гипоплч-зия эмали временных и постоянных зубов у 4, птоз верхнего века у одного, врожденная полная расщелина верхней губы у одного ребенка.
У 90 (46,46%) детей из 185 наблюдались многократные вое-6-901
Таблица 6
Распределение детей с лимфангиомой лица, полости рта и шеи по возрасту и локализации опухоли
|
|
Число больных в возрасте
|
|||||
Локализация лимфангиомы
|
Всего
|
0—1 мес
|
1 мес— — 1 год
|
1—3 лет
|
3 — 7 лет
|
7—12 лет
|
12 — 15 лет
|
Лицо Полость рта (язык) Шея
|
70 43 46
|
—
|
6 2
|
11 4 8
|
21 18 11
|
22 15 13
|
10 6 12
|
Шея, язык
|
26
|
—
|
2
|
6
|
14
|
4
|
|
Всего...
|
185
|
—
|
10
|
29
|
64
|
54
|
28
|
паления лимфангиомы на фоне острых респираторных, детских инфекционных заболеваний, обострения хронического тонзиллита и других заболеваний.
Частичная регрессия отмечена лишь у одного ребенка с диффузной лимфангиомой шеи и языка. Низкая частота (0,54%) самоизлечения лимфангиом в наших наблюдениях подтверждает данные литературы. Так, К- В. Bachman и R. Worm (1967) наблюдали регрессию у 0,5% больных. На редкое самоизлечение лимфангиом указывали также И. М. Воронцов (1972), W. С. Grabb и соавт. (1980) и др. О регрессии лимфангиомы можно говорить лишь в том случае, если лимфангиома не проявляется в течение длительного времени.
В нашей клинике лимфангиомы различают по гистологическому строению (капиллярная, кавернозная, кистозная, смешанная), степени роста (ограниченная, диффузная, поверхностная, глубокая), локализации [Фролова А. И., 1983J. В зависимости от локализации новообразования преобладает тот или иной тип гистологического строения и форма роста. Так, например, лимфангиомы лица по гистологическому строению — кавернозные, кавернозно-капиллярные, кавернозно-кистозные, по характеру роста — диффузные; лимфангиомы шеи по гистологическому строению — кистозные, кистозно-кавернозные, по характеру роста— ограниченные, диффузные, поверхностные, глубокие; лимфангиомы полости рта (языка) по гистологическому строению— кавернозные, по характеру роста — ограниченные, диффузные, поверхностные, глубокие.
Данные о распределении больных с лимфангиомами по возрасту и локализации опухоли представлены в табл. 6.
Клинические проявления лимфангиомы у детей зависят от их возраста, локализации опухоли, анатомо-топографических особенностей пораженной области, размеров распространения поражения, гистологической структуры опухоли и ранее проводимого лечения.
82
Лимфангиома лица. По локализации различают лимфангио-му лица на: лимфангиому губы, щечной области, щечной области и половины губы, околоушной области, глазницы, половины лица.
Лимфангиома губы. При изолированном поражении верхней губы определяется припухлость половины губы мягкой тестоватой консистенции, безболезненная при пальпации, без четких границ, распространяющаяся на область носогубной борозды, вызывая ее сглаженность. При незначительном поражении увеличена толщина губы, при более выраженном проявлении лимфангиомы наблюдается увеличение поперечного и продольного размеров губы. Красная кайма губы расширена, угол рта растянут,и опущен. /
Структура, цвет кожи' и красной каймы губ, как правило, без видимых изменений.' Слизистая оболочка губы обычной окраски, отечна. Отличительным диагностическим признаком лимфангиомы, локализующейся на слизистой оболочке полости рта, мы считаем появление единичных либо множественных пузырьков в виде мелких росинок или бисера, наполненных прозрачным или кровянистым содержимым, рассеянных по поверхности слизистой оболочки губы или сгруппированных по линии смыкания губ.
Лимфангиома щечной области. Лимфангиома данной локализации представляет собой опухолевидную припухлость мягкой тестоватой консистенции, безболезненную при пальпации, без четких границ, переходящую в неизмененные окружающие ткани. При наличии крупных морфологических структур (кистозно-кавернозная форма) лимфангиома может контурироваться и выбухать кнаружи или в сторону преддверия полости рта (рис. 12).
Окраска кожи над новообразованием, как правило, не изменена, однако может отмечаться синеватый оттенок вследствие просвечивания через истонченную кожу содержимого поверхностно расположенных крупных полостей. Дри этом наблюдаются симптом «зыбления» и выраженный сосудистый рисунок подкожных вен за счет атрофии подкожной жировой клетчатки.
Изменения структуры слизистой оболочки щеки такие же, как при лимфангиоме губы. Пузырьки не всегда определяются одновременно с выявлением новообразования. Чаще их обнаруживают в возрасте старше 3 лет. Они могут появиться при воспалении, после травмы или оперативного вмешательствя.
Лимфангиома щечной области и половины губы. Изменения при лимфангиоме щечной области и половины губы сходны с таковыми при изолированном поражении этих областей в различных сочетаниях. Возможно поражение щечной области и половины нижней или верхней губы.
При лимфангиоме щеки и половины верхней губы последняя утолщена, деформирована, свисает, угол рта опущен, что обусловливает вторичную деформацию нижней губы. Лимфангиома
6* 83
![]()
![]()
щечной области и половины верхней губы может распространиться на подглазничную область и боковую поверхность носа, вследствие чего возникает деформация половины кожмо-хряЩевого отдела носа со смещением крыла носа книзу.
12. Лимфангиома щечной области.
Лимфангиома око лоушной области. При поверхностном распо ложении лимфангиомы в подкожной жировой клет чатке над фасцией около ушной слюнной железы но вообразование представля ет собой припухлость мяг кой консистенции, при кис- тозно-кавернозной форме — выбухающую кнаружи, без болезненную при пальпа ции. Иногда кожа над лим- фангиомой имеет голубовато-синеватый оттенок из-за просвечи вания содержимого кист. Отмечается симптом «зыбления».
При глубоком расположении лимфангиомы, под плотной фасцией околоушной слюнной железы, в толще железы или под ней, клинические проявления лимфангиомы иные. Окраска кожи над новообразованием не изменена. При пальпации определяется безболезненная припухлость тестообразной консистенции, без четких границ, распространяющаяся на окружающие неизмененные ткани. Иногда в толще слюнной железы прощупываются ограниченные единичные лимфатические узлы.
Лимфангиома может'Занимать всю околоушную область или различные ее отделы: верхние, нижние, а также распространяться на соседние области: височную или позадичелюстную, либо сочетаться с лимфангиомой шеи или языка.
Диагностика глубокой лимфангиомы околоушной области сложна, необходимо провести цитологическое исследование пунктата и контрастную рентгенографию околоушной слюнной
железы.
Лимфангиома глазницы. Новообразование характеризуется утолщением век, особенно верхнего, за счет диффузной припухлости, нередко более выраженной у внутреннего угла глаза и распространяющейся на область надбровья и переносья. При пальпации определяют, что припухлость тестоватой консистенции, без четких границ, безболезненна. Глазная щель сужена или полностью сомкнута, кожа век обычной окраски или с синюшным оттенком. По краю века, на конъюнктиве возмож-
84
ны пузырьковые высыпания с серозным или кровянистым со-держимым, отдельные пузырьки могут лопаться и кровоточить (рис. 13, см. с. 79).
При распространении лимфангиомы на ретробульбарную область у наблюдавшихся нами детей был отмечен экзофтальм со снижением (3 ребенка) или полной потерей (2 ребенка) зрения. При лимфангиоме глазницы наблюдались типичные изменения на слизистой оболочке задней трети твердого и мягкого неба, соответствующей стороне поражения.
Лимфангиома половины лица. Степень выраженности лимфангиомы половины лица различна, наиболее значительные изменения отмечаются в области верхней губы и щеки. Клиническая картина заболевания складывается из симптомов, наблюдающихся при лимфангиоме губы, щечной и околоушной областей.
При капиллярно-кавернозной форме лимфангиомы половины лица определяется припухлость мягких тканей, тестоватой консистенции без четких границ. При кистозно-каверьюзной форме лимфангиома набухает кнаружи, а в случае локализации в щечной области — в сторону преддверия рта. При поверхностном расположении кистозных полостей лимфангиомы половины лица выявляется симптом «зыбления», хотя не всегда достаточно выраженный. У некоторых детей определяются с)1Нюш-ность истонченной кожи вследствие просвечивания содержимого кисты и выраженность сосудистого рисунка подкожны^ вен. У 8 наблюдавшихся нами детей с лимфангиомой половины лица обнаружено поражение глазницы. При лимфангиоме половины лица на стороне поражения наблюдаются типичные изменения слизистой оболочки полости рта.
Лимфангиома шеи. Клиника лимфангиомы шеи зависит от морфологической структуры новообразования. При кавернозной лимфангиоме шеи определяется припухлость мягких тканей без четких границ со сглаженностью естественных складок. Кожные покровы обычной окраски, неподвижны над новообразованием, возможна выраженность сосудистого рисунка подкожных вен при атрофии подкожной жировой клетчатки. Пальпаторно определяется образование мягкой тестоватой консистенции, безболезненное, без четких границ, переходящее в окружающие мягкие ткани. Иногда пальпируются единичные мелкие плотные образования — флеболиты, или поверхностно расположенные лимфатические узлы.
При кистозной или кистозно-кавернозной лимфангиоме шеи припухлость пораженных мягких тканей как бы отграничена, округлой или овальной формы, несколько контурируется и выбухает кнаружи. Кожные покровы над образованием обычной окраски или с синеватым оттенком за счет просвечивания со-Держимого поверхностно расположенных кистозных полостей. Кожа не спаяна с образованием, растянута, естественные кожные складки сглажены. Поверхность новообразования гладкая
85
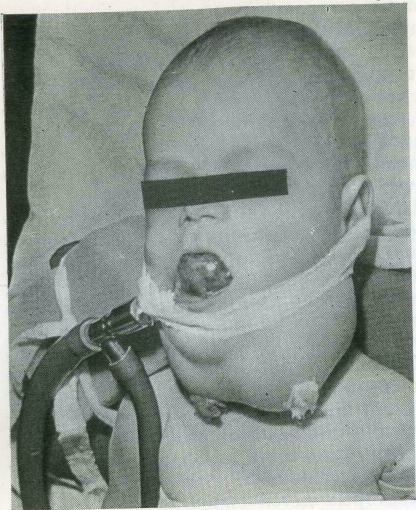
Обширная лимфангио-ма языка, дна полости рта и шеи у больного 4 мес (интубация через рот).
или бугристая вследствие выбухания отдельных кистозных образований, пальпация его безболезненна, выражен симптом «зыбления». При поверхностном расположении однокамерной кистовидной лимфангиомы она несколько смещается относительно окружающих тканей.
У находившихся под нашим наблюдением детей лимфангио-ма шеи, как правило, распространялась на несколько анатомических областей, глубоко проникая в мягкие ткани. У большинства детей верхний полюс лимфангиомы занимал поднижнече-люстной треугольник или она распространялась на нижние отделы щечной, околоушной и позадинижнечелюстной областей (рис. 14). В поднижнечелюстном треугольнике лимфангиома проникала в толщу тканей дна полости рта и выявлялась в подъязычной области в виде купола, особенно хорошо при би-мануальной пальпации верхнего полюса новообразования. Слизистая оболочка подъязычной области была истончена, с голубоватым оттенком, картина напоминала так называемую ранулу. При обширных лимфангиомах язык смещался кверху и
кзади.
У 26 детей лимфангиома шеи сочеталась с диффузной лимф-ангиомой языка. При этом клиническая картина складывалась из симптомов изолированного поражения шеи и языка. В этих случаях возможно также диффузное поражение всего или половины языка либо наличие поверхностной отграниченной лимфангиомы слизистой оболочки спинки языка.
. Проявления лимфангиомы шеи и языка не всегда обнаруживаются одновременно и своевременно диагностируются. Нередко при обнаружении сразу после рождения лимфангиомы шеи макроглоссию рассматривают как результат смещения языка-имеющимся новообразованием.
Лимфангиома языка. В полости рта лимфангиома редко бывает ограниченной, обычно она поражает всю толщу мягких тканей лица и проявляется на слизистой оболочке полости рта. Изолированного поражения слизистой оболочки полости рта мы не встречали. Характерные клинические симптомы наблюдаются при лимфангиоме языка, поэтому новообразования этой локализации мы рассматриваем наиболее подробно.
Различают поверхностную и диффузную форму новообразования. Поверхностную лимфангиому языка делят на ограниченную и распространенную из-за различий в тактике хирургического лечения.
Поверхностная лимфангиома характеризуется наличием мелких пузырьков на слизистой оболочке спинки языка с прозрачным или кровянистым содержимым (рис. 15, см. с. 79). При распространенной поверхностной лимфангиоме языка пузырьки рассеяны по всей слизистой оболочке спинки языка. При ограниченной форме пузырьки сгруппированы, иногда возвышаются над окружающими тканями, образуя узел, и локализуются чаще в средней или задней трети спинки языка.
Периодически, при воспалении или травме, возникает кровоизлияние в пузырьки, отдельные из них лопаются, кровоточат, затем на их месте появляются белесоватые фибринозные пленочки. Эти изменения на слизистой оболочке языка нередко диагностируют как стоматит или глоссит.
При диффузной лимфангиоме языка наблюдается поражение слизистой оболочки и мышц языка, что вызывает развитие макроглоссии различной степени выраженности. Возможно одностороннее поражение, четко отграниченное срединной бороздой, чаще наблюдается диффузное поражение всего языка. Язык увеличен в продольном и поперечном размере, передняя треть языка колбообразно вздута. При выраженной макроглоссии язык не умещается в полости рта, выступает между зубами или губами, губы смыкаются с напряжением или рот открыт, отмечается слюнотечение.
При диффузной лимфангиоме языка отмечаются характерные изменения слизистой оболочки, аналогичные признакам поверхностной лимфангиомы языка. Пузырьковые высыпания могут распространяться на слизистую оболочку нижней поверхности языка.
Вдоль всей поверхности слизистой оболочки языка могут определяться глубокие борозды, напоминающие складчатый язык. Количество пузырьков на слизистой оболочке языка может быть Различным и нестабильным. Пузырьки возникают при воспалении лимфангиомы, после травмы ил-и операции.
87
При диффузной лимфангиоме языка с выраженной макро-рлоссией речь ребенка невнятна, так как артикуляция звуков речи затруднена. Резонирующая область во рту незначительна, выдох ртом, на котором строятся звуки речи, очень мал, следовательно, давления воздуха во рту недостаточно для формирования звуков.
Увеличенный и малоподвижный язык оказывает постоянное давление на альвеолярные отростки верхней и нижней челюсти, что с возрастом ребенка приводит к деформации челюстей и формированию открытого прикуса.
Клиническая картина лимфангиом. Одной из особенностей лимфангиом у детей является способность их вое-, паляться. Воспаление лимфангиомы лица, полости рта и шеи мы наблюдали у 90 детей. Чаще оно возникало у детей в возрасте 3—7 и 7—12 лет в весеннее и осеннее время, совпадая с периодом заболевания детей острыми респираторными и инфекционными болезнями. Воспаление лимфангиомы нередко наблюдалось после травмы или обострения хронического пульпита и периодонтита либо другого воспалительного процесса в рото- и носоглотке. Наиболее частый источник инфицирования лимфангиом у детей — хронический тонзиллит. На возможность возникновения воспаления лимфангиомы лица, полости рта и шеи при хроническом тонзиллите указывает их связь посредством лимфатических сосудов и узлов головы и шеи. Особенно тесная связь за счет цепочки глубоких шейных лимфатических узлов наблюдается между миндалинами и языком [Курбская Р. А., 1957; Андрюшин Ю. Н., Выренков Ю. Е., 1967]. Это определяет тактику лечения больных с лимфангиомой в период воспаления и проведения профилактических мероприятий. Санация носоглотки обязательна.
При воспалении резко изменяется клиническая картина лимфангиомы и степень ее распространения. В период воспаления лимфангиома может проявляться на тех участках лица и шеи, которые ранее считались непораженными. При воспалении диффузной, капиллярно-кавернозной и кавернозной лимфангиом лица и шеи развивается воспалительный инфильтрат. Воспаление кистознои и кистозно-кавернозной лимфангиомы лица и шеи характеризуется их заметным увеличением за счет серозного-содержимого и кровоизлияния в полость кист, появляется симптом «зыбления». Однако этот симптом не связан с гнойным расплавлением подкожной жировой клетчатки, наблюдаемым при абсцессе и флегмоне. В пунктате воспаленной кистознои или кистозно-кавернозной лимфангиомы всегда выявляется серозно-кровянистое или кровянистое содержимое и никогда — гнойный -экссудат. Из-за наличия крови в пунктате лимфангиому ошибочно принимают за гемангиому.
При воспалении обширных диффузных лимфангиом шеи, дна полости рта, а также языка у детей раннего возраста наблюдаются симптомы нарушения дыхания и глотания, требующие не-
£8
отложной хирургической помощи — аспирации содержимого кис-тозных полостей.
Воспаление лимфангиомы лица, полости рта и шеи носит рецидивирующий характер, продолжительность и степень выраженности его различна. Повторяющиеся воспаления лимфангиомы шеи, дна полости рта и языка приводят к длительному нарушению приема пищи, развитию анемии, а у детей раннего возраста— к истощению с выраженными симптомами дистрофии и рахита.
Другой особенностью клинической картины лимфангиомы: лица является вторичная деформация костей лица, развивающаяся вследствие длительного давления лимфангиомы на челюстные кости. При лимфангиоме щек деформация чаще .выражается в виде сужения зубной дуги верхней или нижней челюсти.. Степень деформации челюстей зависит от распространенности и. выраженности лимфангиомы.
Диффузная лимфангиома языка с выраженной макроглосси-ей всегда приводит ik тяжелым деформациям: альвеолярные отростки и зубы смещаются кнаружи, формируется открытый прикус. Наблюдаются чрезмерное развитие подбородочного отдела и. тела нижней челюсти, увеличение угла между ее ветвьк> и телом, удлинение переднего отдела нижней челюсти. Нарушение прикуса и макроглоссия вызывает у ребенка нарушения речи, жевания, глотания и дыхания.
Морфология. Различают три морфологических вида лимфангиомы лица, полости рта и шеи у детей: капиллярную, кавернозную и кистозную.
Капиллярная лимфангиома представляет собой опухолевидное образование без четких границ, переходящее в окружающие ткани. На разрезе она светло-серого цвета, с небольшими щелевидными пространствами, из которых выделяется бесцветная прозрачная жидкость, увлажняющая поверхность среза.
При микроскопическом исследовании в капиллярной лимфангиоме выявляют многочисленные расширенные лимфатические капилляры, выстланные одним — двумя рядами эндотелиальных клеток. Просвет части капилляров узкий, выстилающие его клетки имеют кубическую форму; в тех случаях, когда просвет капилляров расширен, эндотелиальные клетки уплощены. При распространении лимфангиомы на мышечную ткань лимфатические капилляры располагаются в соединительнотканных прослойках по ходу пучков мышечных волокон.
К а в^е рнозная лимфангиом а на разрезе представляет собой губчатую ткань серо-розового цвета с многочисленными полостями диаметром 0,1—2 см, содержащими соломенно-елтую прозрачную жидкость, иногда с примесью крови. Ново-разование имеет петлистое строение из-за наличия множества онких перегородок. В центре каверны больших размеров, чем периферии. Лимфангиома не имеет видимой капсулы и рас-
89-
лространяется в окружающие мягкие ткани. Полости кавернозной лимфангиомы различной формы и величины (округлые, мешкообразно вытянутые, бухтообразно расширенные) располагаются почти параллельно поверхности кожи или слизиа*»й оболочки. Сообщаясь между собой, они образуют широкопетли-
•стую сеть полостей и щелей. Очень редко в дерме обнаруживают кавернозные полости диаметром до 0,2 см.
При микроскопическом исследовании выявляют многочисленные кавернозные полости, разделенные соединительнотканными перегородками. Внутренняя поверхность этих полостей выстлана слоем эндотелиальных клеток, которые в больших полостях уплощены, а в мелких имеют обычную форму и могут .располагаться в два — три ряда. Форма ядер эндотелиальных клеток варьирует от округлой до уплощенной.
Кистозная лимфангиома ( г и г р о м а)—одно-или многополостное кистозное образование, заполненное про-
•зрачной или мутной жидкостью соломенно-желтого цвета, иног-.да опалесцирующей, нередко с примесью крови. Диаметр ее варьирует от 2 до 10 см. Стенки кист могут быть сращены с окружающими тканями. Встречаются и одиночные кисты, не
•спаянные с подкожной жировой клетчаткой, мышцами и другими тканями. В гигроме могут быть обнаружены гиперплазиро-ванные лимфатические узлы.
Крупные кистозные полости выстланы тонкой жемчужно-бе-.лой блестящей оболочкой, напоминающей брюшину или плевру. В кистозных полостях иногда имеются тонкие трабекулы, проходящие в различных направлениях. Окружающие гигрому мышцы часто подвергаются атрофии вследствие внедрения между ними отдельных, более мелких кист. В ряде случаев :кожа над кистозной лимфантиомой истончена, практически лишена подкожной жировой клетчатки и не спаяна интимно со
•стенкой кисты.
При микроскопическом исследовании выявляют, что полости кистозной лимфангиомы выстланы одним слоем уплощенных эндотелиальных клеток. Ядра клеток вытянутой формы, располагаются в центре, цитоплазма их светлая, мелкозернистая, окружает ядро в виде венчика. В соединительной ткани между полостями кистозной лимфангиомы обнаруживают тяжи, состоящие из двух — трех рядов эндотелиальных клеток, которые радиально отходят от стенки, выстилающей кисту, и посылают
•боковые отростки в тканевые щели и межмышечные пространства. Стенки кист образованы плотной волокнистой соединительной тканью, в которой выявляют пучки гладких мышечных волокон.
Дифференциальная диагностика. Лимфангиомы необходимо дифференцировать от многих поражений лица и шеи из-за нечеткости начальных клинических проявлений и разнообразия симптомов заболевания. В первую очередь новообразование следует отличать от гемангиомы, врожденной боковой и
•90
срединной кисты шеи, дермоидной кисты, нейрофиброматоза, липомы и лимфаденита.
Дифференциальная диагностика лимфангиомы и г е м а н-гиомы основана на том, что при лимфангиоме отсутствуют изменения окраски кожи и слизистой оболочки за счет сильно расширенных кровеносных сосудов, наблюдающиеся при поверхностных гемангиомах. При гемангиоме измененные участки кожи и слизистой оболочки бледнеют при надавливании, выражен симптом наполнения и сдавливания, при пункции свободно поступает кровь.
Врожденные боковые кисты шеи чаще располагаются глубоко и локализуются преимущественно в сонном или боковом треугольнике шеи. Они не вызывают атрофии окружающей клетчатки, мышц и кожи. Пунктат содержит густую белковую жидкость, иногда со скоплением жирового детрита и с клетками многослойного плоского, цилиндрического или мерцательного эпителия.
Дифференциация от дер м о ид но и кисты дна полости рта основывается на том, что последняя имеет округлую форму и четкие границы, хорошо контурируется, располагается в подъязычной либо подподбородочной области или, раздвигая мышцы дна полости рта, обнаруживается одновременно в той и другой областях. Дермоидная киста смещается за счет сокращения мышц дна полости рта. При пальпации выявляют плотную оболочку кисты. В пунктате обнаруживают салоподобное содержимое, иногда с холестеотомными массами, клетками многослойного, плоского и ороговевающего эпителия.
Лимфангиому передней поверхности шеи необходимо дифференцировать от врожденной кисты щитоязычного протока. Последняя может располагаться в мышцах корня языка и очень редко между подъязычной костью и щитовидной железой, в последних двух случаях киста всегда интимно спаяна с подъязычной костью. Срединные кисты шеи имеют четкие границы, при отсутствии воспаления легко подвижны на всех участках, кроме подъязычной кости. В пунктате выявляют густое белковое содержимое, напоминающее белок куриного яйца, и клетки плоского эпителия.
Ретенционная киста подъязычной слюнной железы в отличие от лимфангиомы дна полости рта имеет тонкую эластичную оболочку, покрытую слизистой оболочкой. Границы кисты четко выражены. В пунктате ретенционной кисты обнаруживают слюну.
У детей в возрасте до 4—5 лет большие трудности представляет дифференциальная диагностика лимфангиомы и нейрофиброматоза, который так же как и лимфангиома, проявляется сразу после рождения или в первые месяцы жизни ребенка. Клинически диффузная форма нейрофиброматоза представляет собой припухлость без четких границ, переходящую в окружающие здоровые ткани, безболезненную или малоболез-
91
ненную при пальпации, однако в отличие от лимфангиомы тка-1 ни ее более плотные на ощупь. При пальпации выявляют от- -дельные узлы плотноэластической консистенции там, где локализуются утолщенные нервные стволы или отдельные неврино-мы. В полости рта на стороне поражения обнаруживают характерные для нейрофиброматоза изменения: утолщение альвеолярного отростка и тела челюсти, макродентию. У детей старше 3—4 лет при нейрофиброматозе наблюдаются пигментные «кофейные» пятна на коже в области поражения или в любом другом месте.
Лимфангиому верхней губы дифференцируют от синдрома Мелькерссона — Розенталя, который проявляется стойкими отеками верхней губы невоспалительного характера, рецидивирующим параличом лицевого нерва и складчатостью' языка. Два последних симптома выявляют не всегда. При синдроме Мелькерссона — Розенталя поражаются обе половины верхней губы в отличие от лимфангиомы, которая локализуется в одной половине. Губа при синдроме Мелькерссона — Розенталя хоботообразно утолщена, выпячена, край ее вывернут кнаружи, умеренно напряжен. Увеличенная в объеме ткань эластична, при надавливании углубления не остаются в отличие от воспалительного отека. Кожа с синеватым оттенком. Слизистая оболочка губы гладкая, суховата, напряжена, в области красной каймы возможны поперечные трещины. Диагноз подтверждается типичной для синдрома Мелькерссона — Розенталя морфологической картиной: наличие эпителиоидных гранулем, отек суб-мукозного и пограничного мышечного слоев, полнокровие сосудов с периваскулярной диффузной лимфоцитарной инфильтрацией.
В период воспаления лимфангиомы лица, полости рта и шеи проводят дифференциальную диагностику от острых воспалительных процессов.
Основным характерным признаком лимфангиомы слизистой оболочки полости рта и языка являются пузырьки с прозрачным либо кровянистым содержимым величиной с просяное зерно,, напоминающие мелкие икринки или росинки. Подобные изменения слизистой оболочки полости рта мы считаем важным диагностическим симптомом, поскольку они патогномоничны только для лимфангиомы.
Лимфангиому языка также необходимо дифференцировать от нейрофиброматоза, при котором изменения слизистой оболочки спинки языка выражаются в увеличении грибовидных сосочков.
Ограниченную Лимфангиому корня языка следует дифференцировать от аденомы корня языка, дистопии доли всей или части щитовидной железы. В этих случаях диагноз лимфангиомы устанавливают только после обследования ребенка у эндокринолога и сканирования щитовидной железы. -
Таблица 7 Дифференциальная диагностика ограниченной лимфангиомы языка
Симптомы
|
Ограниченная лимфангиома
|
Ограниченная гемангиома
|
Фиброма
|
Папиллома
|
Поверх-
|
Пузырьки
|
Гладкая или
|
Гладкая
|
Ворсинчатая
|
ность опу-
|
|
бугристая
|
|
|
'холя
|
|
|
|
|
Окраска
|
Просвечивание
|
Синюшно-
|
Слизистая обо-
|
Слизистая обо-
|
|
прозрачного
|
багровая
|
лочка не изме-
|
лочка не изме-
|
|
или кровяни-
|
|
нена
|
нена или беле-
|
|
стого содержи-
|
|
|
соватая
|
|
мого
|
|
|
|
Основание
|
Незначительно
|
Возвышается
|
Возвышается
|
Широков осно-
|
.опухоли
|
возвышается
|
|
или имеет ши-
|
вание или уз-
|
|
|
|
рокое основа-
|
кая ножка
|
|
|
|
ние
|
|
Воспаление
|
Часто отсутствует
|
|||
Симптом
|
Отрицательный
|
Положитель-
|
Отрицательный
|
|
наполнения
|
|
ный
|
|
|
Дифференциация лимфангиомы языка от воспаления язычной миндалины сложна и основана на том, что последняя представляет собой скопление лимфоидной ткани, покрытой неизмененной слизистой оболочкой дольчатого строения.
Кроме того, лимфангиому языка нередко приходится дифференцировать от ограниченной гемангиомы, фибромы и папилломы языка (табл. 7). tz~.Л ечение детей с лимфангиомой и диспансерное наблюдение за ними. Планомерное последовательное комплексное лечение можно проводить только под диспансерным наблюдением, что положено нами в основу организации лечения детей с лимфангиомой лица, полости рта и шеи.
Несмотря на то что хирургический метод лечения лимфанги-ом является основным, большинство больных нуждаются в комплексном лечении, предусматривающем: наблюдение; санацию полости рта, рото- и носоглотки с проведением тонзиллэк-томии и аденотомии (по показаниям); консервативную терапию при воспалении лимфангиомы; хирургическое лечение; ортодон-тическое лечение; логотерапию.
36
Из наблюдавшихся-нами больных хирургическое лечение проведено у 149 детей, склерозирующая терапия — у 9, из них детям в последующем потребовалось хирургическое лечение;
детей находились под наблюдением. В процессе наблюдения
систематически проводилась санация полости рта, носо- и ротоглотки в порядке профилактики воспаления лимфангиомы. При возникновении воспаления производили аспирацию содержимого
92
лимфангиомы. Опыт показал, что плановое хирургическое лечение при воспалении лимфангиомы следует проводить через 3— 4 нед после клинического выздоровления.
Основной метод лечения лимфангиом лица, полости рта и шеи в детском возрасте — хирургический. У 149 детей нами произведено 200 операций, что связано с необходимостью проведения повторных операций при обширных поражениях.
Объем оперативного лечения зависит от степени распространения, локализации, формы новообразования и возраста ребенка. Радикальное лечение возможно только при ограниченной кистозной лимфангиоме лица и шеи и ограниченной лимфангио-ме языка. При обширных диффузных лимфангиомах мягких тканей лица, шеи и языка операции многоэтапные и нерадикальные. При диффузной лимфангиоме языка радикальное удаление ее невозможно и лечение сводится к частичному продольному и клиновидному иссечению измененных тканей.
При диффузной обширной лимфангиоме шеи и распространении ее в окологлоточное пространство к сосудисто-нервному пучку и жизненно важным органам шеи операция крайне сложна технически, сопровождается большой потерей тканевой жидкости, и крови. По нашему мнению, детей с такой формой лимфангиомы шеи следует оперировать после года жизни, а в более раннем возрасте — только по жизненным показаниям. При диффузных лимфангиомах шеи и языка мы считаем целесообразным на первом этапе лечения удалять лимфангиомы шеи, а затем производить частичное иссечение лимфангиомы языка (по показаниям).
Наши наблюдения показали, что у детей с диффузной лим-фангиомой языка при выраженной макроглоссии ортодонтиче-ское лечение нужно начинать рано, используя общепринятые методы, после чего они должны находиться под наблюдением ортодонта до 15-летнего возраста.
По показаниям проводят постановку правильной речи. Объем и продолжительность лечения зависят от степени нарушения речи и создания условий для ее исправления.
Таким образом, комплексное плановое многоэтапное лечение больных с лимфангиомой лица, полости рта и шеи осуществимо только при условии, что дети будут находиться под диспансерным наблюдением.
2.5.5.2. Злокачественные лимфомы
Злокачественные лимфомы относят к гемобластозам и описывают в руководстве по заболеваниям крови. Однако многие из этих опухолей клинически проявляются увеличением шейных, реже околоушных лимфатических узлов. В данную монографию злокачественные лимфомы включены с целью описания дифференциальной диагностики их от других заболеваний, сопровождающихся увеличением регионарных лимфатических уз-
94
лов (метастазы злокачественных опухолей, воспалительные и специфические заболевания).
В группу злокачественных лимфом включают несколько заболеваний: лимфогранулематоз, ретикуло- и лимфосаркому, гигантофолликулярную лимфобластому, африканскую лимфому (лимфома Беркитта).
Лимфоидная ткань находится не только в лимфатических узлах, но и в вилочковой железе, селезенке, слизистой оболочке верхних дыхательных путей и пищеварительного тракта, костном мозге, слюнных и слезных железах, слизистой оболочке решетчатого лабиринта, полости носа, верхнечелюстной пазухе.. Значительное количество лимфоидной ткани располагается в. так называемом кольце Вальдейера (глоточная, небная и язычная миндалины). Все эти локализации могут быть исходной точкой возникновения экстранодальных локализаций различных форм злокачественных лимфом. Отмечена определенная закономерность одновременного поражения области кольца Вальдейера и желудочно-кишечного тракта.
Лимфогранулематоз у детей составляет 12—15% всех злокачественных новообразований. Из гистологических типов преобладает лимфогистиоцитарный, реже встречается нодулярный.
Различают четыре стадии лимфогранулематоза:
I стадия (локальные формы)—поражение одной или двух смежных групп лимфатических узлов, расположенных по одну сторону диафрагмы;
II стадия (регионарные формы)—поражение двух или более несмежных групп лимфатических узлов, расположенных по-одну сторону диафрагмы;
III стадия (генерализованные формы)—поражение лимфатических узлов, расположенных по обе стороны диафрагмы и вовлечение в процесс селезенки;
IV стадия (диссеминированные формы) —поражение лимфатических узлов и внутренних органов — легких, печени, почек и др.
Каждую стадию подразделяют в зависимости от отсутствия (А) или наличия (Б) общих симптомов интоксикации: повышения температуры тела выше 38 °С, проливного ночного пота, быстрого уменьшения массы тела более чем на 10%. Общие симптомы интоксикации встречаются у трети детей.
М. Tuhiana и I. Le Bourgeois (1974) предложили модификацию изложенной классификации, выделив экстранодальные (экстраганглионарные) формы поражения (I ЭГ, II ЭГ, III ЭГ).
Для микроскопической картины лимфогранулематоза характерно наличие гигантских клеток Березовского — Штернберга. В. Lukes и I. I. Butler (1966) разработали гистологическую классификацию лимфогранулематоза, основанную на количественном соотношении клеточных элементов с учетом характера склероза. Выделены следующие гистологические типы: лимфогистиоцитарный (лимфоидное преобладание), смешанно-клеточ-
95
.ный, нодулярный склероз и лимфоидное истощение (ретику-.лярный вариант и диффузный склероз). Авторы отметили, что в ранних стадиях лимфогранулематоза и при длительно текущих формах в гистологической картине преобладают лимфоциты и нодулярный склероз, при подостром течении и в стадии генерализации количество лимфоцитов уменьшается.
В отличие от лимфогранулематоза по гистологическому
•строению лимфосаркомы подразделяются на нодулярный (ги-гантофолликулярная лимфома) и диффузный типы в зависимости от характера инфильтрации пораженных органов и тканей. Согласно МГКО ВОЗ (1976), в диффузной форме с учетом ци-томорфологических особенностей выделяют шесть вариантов: 1) лимфоцитарный, 2) лимфоплазмоцитарный, 3) пролимфоци-тарный, 4) лимфобластный, 5) иммунобластный, 6) лимфома Беркитта, или африканская лимфома.
Диагностика основывается на всем комплексе клинических, рентгенологических и морфологических данных. Ведущая роль принадлежит морфологическому исследованию — цитологическому изучению пунктата первичного очага в лимфатическом узле. Диагноз лимфогранулематоза считается доказанным при обнаружении в гистологическом препарате гигантских клеток Березовского — Штернберга, наличие клеток Ходжкина позволяет поставить лишь предположительный диагноз.
Значительные трудности возникают при дифференциальной диагностике лимфогистиоцитарного типа лимфосарком и диффузного фиброза. Лимфогистиоцитарный тип следует отличать от реактивной гиперплазии лимфоидной ткани различной этиологии (инфекционной, вирусной, лекарственной и др.), специфических лимфаденитов при некоторых инфекциях (бруцеллез, токсо-ллазмоз), саркоидоза и лимфоцитарной лимфосаркомы. Лимфо-щитарное истощение по типу диффузного фиброза дифференцируют от фиброза ткани лимфатического узла воспалительного происхождения; ретикулярный вариант следует отличать от
•лимфосаркомы и ретикулосаркомы.
Клиническая картина. Злокачественные лимфомы у
•80% больных возникают в лимфатических узлах, причем исходной точкой в половине случаев являются лимфатические узлы
•шеи. Так, лимфогранулематоз у 65—70% больных начинается в
- шейных лимфатических узлах. У детей наряду с поражением лимфатических узлов шеи первым симптомом лимфогранулематоза в отдельных случаях может быть поражение лимфатических узлов околоушной области, что приводит больного в сто-
•матологическую клинику.
Экстранодальные формы лимфогранулематоза встречаются у 1% больных, злокачественные лимфомы — у 20%, из них у :-38% исходная точка роста — область головы и шеи.
-96
По данным A. S. Suen и соавт. (1981), излюбленной точкой возникновения является лимфоидная ткань вальдейерова кольца, затем слизистая оболочка полости носа, решетчатого лаби-
ринта и верхнечелюстной пазухи (15%), глазница (8%), слюнные железы (8%), полость рта (5%), щитовидная железа (3% случаев).
R. Freeman и соавт. (1972) установили, что из 1467 больных с экстранодальными неходжкинскими лимфомами у 417 (28%) они возникали в области головы и шеи. Небная миндалина была поражена у 32%, слюнные железы — у 16,5%, полость рта — у 9,5%, носоглотки — у 8,8%, щитовидная железа — у 8,6% и полость носа — у 7,9% случаев.
Как правило, первым признаком злокачественной лимфомы являются увеличенные лимфатические узлы шеи. При диаметре лимфатического узла более 2 см в плане отличительного распознавания следует помнить и о возможности злокачественной лимфомы. Лимфатические узлы подвижны, безболезненны, консистенция их более мягкая по сравнению с метастатическими лимфатическими узлами. Подвижность пораженных лимфатических узлов сохраняется даже при их значительном увеличении. Два — три увеличенных лимфатических узла сливаются между собой, образуя конгломераты. Для неходжкинских лимфом характерно более быстроте увеличение лимфатических узлов и спаянность их с окружающими тканями по сравнению с поражением их лимфогранулематозом.
Мы наблюдали 4 девочек (3—12 лет), у которых первым симптомом лимфогранулематоза было увеличение лимфатических узлов околоушной области. У всех детей заболевание первично было расценено как лимфаденит околоушных лимфатических узлов, и дети получали противовоспалительную и антибактериальную терапию, включая лечение физическими факторами (УВЧ-терапия и др.). Диагноз был выставлен после гистологического исследования лимфатических узлов.
В процессе наблюдения за больными и консультирования их с онкологами было выяснено, что лимфогранулематоз, как правило, трудно верифицируется морфологами у детей в возрасте до 3—5 лет, особенно при отсутствии клеток Березовского — Штернберга, хотя в наблюдениях Б. А. Колыгина (1983) детей 2—6 лет числится 57 человек. В качестве примера приводим одно из наблюдений.
Больная Н., 3 лет, впервые поступила в клинику кафедры детской стоматологии в 1982 г. с диагнозом «лимфаденит околоушных лимфатических узлов слева». Заболевание выявлено 4 мес назад. По месту жительства проводилась противовоспалительная терапия, которая давала кратковременные улучшения.
При поступлении выявлен плотный инфильтрат в левой околоушной области, слабоболезненный при пальпации, температура тела в пределах нормы. В периферической крови изменений не выявлено, кроме эозинофилеза (П%) и СОЭ 20 мм/ч. Проведен курс противовоспалительной и антибактериальной терапии. Инфильтрат рассосался, стали пальпироваться единич-" чые лимфатические узлы. Больная выписана под наблюдение врача поликлиники.
Вновь ребенок поступил в клинику через 4 мес после подъема температуры тела до 39 °С. В левой околоушной области выявлен обширный
7-901 97
В третий раз больная поступила в клинику через полгода. ^За несколько дней до поступления температура тела поднималась до 39 °С (со слов бабушки). При поступлении выявлено, что в области послеоперационного рубца ткани мягкие, подвижные, в позадичелюстной области и боковой поверхности шеи обнаружены множественные резко увеличенные лимфатические узлы. Было высказано предположение о лимфогранулематозе. Доступом из поднижнечелюстной области обнажены увеличенные лимфатические узлы шеи (поверхностные и глубокие), каждый узел имел беловато-серый цвет, не был спаян с окружающими тканями. Для гистологического исследования взяты несколько узлов. Гистологическое исследование проводилось в ВОНЦ АМН СССР. После консультации препаратов несколькими специалистами онкоцентра было дано заключение о лимфогранулематозе. Ребенок переведен на лечение в ВОНЦ АМН СССР.
При поражении небной миндалины происходит ее увеличение, вызывающее ощущение инородного тела и затруднение при глотании пищи. Боли возникают редко, обычно лишь при изъязвлении опухоли. В зависимости от клинического проявления можно выделить три варианта: 1) гипертрофированная небная миндалина покрыта слизистой оболочкой красного цвета, видны крипты; 2) небная миндалина больших размеров вызывает смещение мягкого неба; 3) обширное изъязвление, занимающее опухоль, с распространением на мягкое небо, дужки и стенку глотки.
У детей с поражением миндалины увеличение шейных лимфатических узлов встречается в 75—80% случаев, особенно часто при изъязвленной опухоли. Нередко наблюдается двустороннее поражение лимфатических узлов.
Следует отметить, что при больших размерах шейных лимфатических узлов они могут вызывать смещение стенки глотки, симулируя первичное ее поражение. Подчас дети длительное время наблюдаются и подвергаются лечению вплоть до тон-зиллэктомии с диагнозом хронического гипертрофического тонзиллита. Биопсия обычно почти безболезненная разрешает диагностические затруднения.
Поражение корня языка имеет место в 15% случаев злокачественных лимфом области ротоглотки. Больные жалуются на дисфагию, голос приобретает гортанный оттенок. Опухоль обычно мягкой консистенции, покрыта неизмененной слизистой оболочкой. Глубокая инфильтрация встречается редко.
Злокачественные лимфомы с исходной точкой роста из слизистой оболочки околоносовых пазух и полости носа встречаются в 3—8% всех злокачественных новообразований этих локализаций. Больные жалуются на серозно-геморрагические выделения, затруднение носового дыхания и иногда боли. Опухолевые разрастания, как правило, видны при передней или задней риноскопии.
98
При исходной точке роста из слизистой оболочки решетчатого лабиринта появляется припухлость у внутреннего угла глаза, деформация верхних отделов носощечных складок. В 25% случаев имеет место и вовлечение поднижнечелюстных и шейных лимфатических узлов.
При злокачественных лимфомах слезной железы глазное яблоко смещено кнутри и книзу.
Генерализация неходжкинских лимфом происходит лимфо-генным и гематогенным путем с вовлечением медиаетинальных, забрюшинных, брыжеечных и паховых лимфатических узлов, внутренних органов (печени и легких), костного мозга, кожи. Поражаются и различные отделы желудочно-кишечного тракта, в частности желудок.
Показателем поражения костного мозга является развитие острого лимфобластного, пролимфоцитарного или хронического-лимфолейкоза. При этом ухудшается состояние больных, повышается температура, появляется геморрагический синдром (кровотечения, геморрагии на коже, темный стул). В периферической крови обнаруживаются патологические клетки, в мие-лограмме — метаплазия властными клетками. Имеет место* анемия и тромбоцитопения. Часто встречается вовлечение центральной нервной системы, что проявляется жалобами на головные боли, менингеальными симптомами, поражением глазодвигательных нервов. При появлении этих симптомов у больных с лимфосаркомой необходимо исследование спинномозговой жидкости и костномозгового кроветворения. При лейкемизаций лимфосаркомы продолжительность жизни редко превышает 3 мес.
В 1958 г. Н. G. Burkitt выделил опухоль ретикулоэндотели-ального происхождения как самостоятельную нозологическую единицу, получившую название африканской лимфомы, или опухоли Беркитта. .В тропической Африке она составляет около 50% всех злокачественных опухолей у детей. При ретроспективном изучении патологоанатомических архивов установлены случаи этого заболевания также в Англии, Канаде, Норвегии и Соединенных Штатах Америки. А. П. Авцын и М. А. Гуревич (1970) описали случай опухоли в СССР. Заболевание чаще встречается у детей в возрасте 6—7 лет. В половине опубликованных случаев -возраст больных варьировал от 5 до 9 лет, 98% больных было моложе 20 лет. Только 5 больных с опухолью Беркитта были моложе 2 лет.
Клиническая картина характеризуется (Мультицентрическим поражением различных органов и систем, причем до настояще го времени неясно, имеет ли место множественное поражение с самого начала или же происходит диссеминация процесса из одного первичного очага. Наблюдения свидетельствуют о том, что у 50—70% больных поражаются челюсти, чаще верхняя Г Burkitt H. G., 1958]. Обезображивающая деформация опу холью половины или всего лица является одной из характерных 7* ~~
![]()
При опухоли Беркитта часто поражаются почки, надпочечники, печень, яичники, как правило, с обеих сторон, желудок, толстая кишка, поджелудочная железа и лимфатические узлы брюшной полости. Увеличенные ретроперитонеальные лимфатические узлы, достигая больших размеров, могут смещать и сдавливать мочеточники, в результате чего развивается гидронефроз. Исследования пораженных органов на вскрытии показали, что в опухоли чрезвычайно мало кровеносных сосудов.
Происходит сдавление корешков и самого спинного мозга с развитием параличей нижних конечностей, недержанием мочи и кала. Поражение центральной нервной системы I. Bloom (1975) наблюдал у 25 из 27 детей. Также часто в патологический тгроцесс вовлекаются щитовидная и слюнная железы. Кроме того, наблюдаются подкожные узлы и поражение молочных желез. Периферические лимфатические узлы поражаются редко. .Если массивное поражение лимфатических узлов брюшной полости встречается сравнительно часто, то увеличение подниж-нечелюстных, шейных, подмышечных и паховых лимфатических .узлов наблюдается в единичных случаях. В европейских странах у детей с саркомой Беркитта регионарные лимфатические узлы поражаются чаще, а подчас являются первым признаком заболевания [Ziegler M., 1977].
Кроме челюстей, могут поражаться и другие кости (бедренная, большеберцовая и плечевая кости, ключица, кости таза и мозгового черепа), причем болевой синдром бывает значительно менее выражен, чем при остеогенных саркомах.
Опухоль может возникать как в костном мозге, так и мягких тканях. Рентгенологически первичные костные поражения проявляются вначале в виде небольших участков разрежения, в дальнейшем сливающихся между собой и формирующих обширный очаг деструкции костной ткани с неровными нечеткими контурами. При поражении челюстей у детей характерной чертой рентгенологической картины является исчезновение замыкающих кортикальных пластинок лунок как прорезавшихся зубов, так и вокруг фолликулов. При прорастании опухоли в мягкие ткани может быть реакция надкостницы в виде спи-кул. Отмечается, что опухоль верхней челюсти быстро вовлекает глазницу и полость носа.
Гистологическая картина опухоли характеризуется наличием видоизмененных лимфоидных клеток с отдельными гистиоцита-
ми между ними.
Наш опыт основывается на диагностике и лечении 3 больных с саркомой Беркитта, находившихся на лечении в Радиационном и изотопном центре в Хартуме [Воробьев Ю. И. и др., 1970]. Среди наших больных было 2 мальчика в возрасте 7 и 10 лет и одна девочка 3 лет. Первыми признаками заболевания было поражение челюстно-лицевой области. У 2 больных рост
100
новообразования, несмотря на значительные размеры при поступлении, сопровождался лишь тупыми болями и лишь в одном случае боли были острыми, мучительными, постоянными. В ходе развития заболевания в одном случае наблюдалось вовлечение лимфатических узлов поднижнечелюстной области и шеи и у одного больного — лимфатических узлов брюшной полости, печени и селезенки.
Поражение верхней челюсти было отмечено у всех 3 больных, причем у 2 из них новообразование прорастало в глазницу. При вовлечении челюстей типичной чертой рентгенологической картины явилось разрушение кортикальных замыкающих пластинок как вокруг прорезавшихся зубов, так и вокруг зачатков, находящихся внутри челюсти.
Для иллюстрации приводим следующее наблюдение.
Больной А., 7 лет, поступил для лучевой терапии в 1967 г. (г. Хартум) с диагнозом «опухоль правой половины лица». Опухоль верхней челюсти появилась год тому назад.
При поступлении: опухоль огромных размеров, занимающая всю правую половину лица и распространяющаяся за среднюю линюю. Новообразование вовлекает область верхней и нижней челюсти справа, вызывая уродливую деформацию лица. Глазное яблоко смещено кверху. Больших размеров изъязвление опухоли с крупнобугристой поверхностью, с резким гнилостным запахом. Открывание рта ограничено. В полости рта и области щеки частично изъязвившаяся больших размеров опухоль, смещающая не только зубные ряды верхней и нижней челюсти справа, но и миндалину и боковую стенку глотки. Лимфатические узлы в поднижнечелюстных и шейных областях не пальпируются. Несмотря на большие размеры новообразования, боли носят тупой ноющий характер. Общее состояние больного удовлетворительное. Изменений внутренних органов и картины крови не выявлено.
При рентгенологическом исследовании челюстно-лицевой области определялось гомогенное затемнение правой верхнечелюстной пазухи, всей полости носа, клеток решетчатого лабиринта и правой глазницы. Все стенки верхнечелюстной пазухи разрушены, включая альвеолярный отросток и половину твердого неба справа. Молочные зубы и зачатки постоянных на стороне поражения смещены медиально, кортикальные замыкающие пластинки вокруг фолликулов, кортикальные пластинки лунки отсутствуют.
Гистологическое заключение: опухоль Беркитта.
Лечение лимфогранулематоза [Oberlin О. et al., 1988; Shel-long G. et al., 1988], лимфом проводится в онкологических учреждениях.
2.5.6. Опухоли из синовиальной ткани
Синовиома — опухоль, исходящая из «леток сухожильных влагалищ или синовиальных слизистых сумок. Редко локализуется на шее [Фалилеев Г. В., 1978]. Различают доброкачественный и злокачественный варианты синовиомы.
Под нашим наблюдением находится мальчик, который был направлен к нам на консультацию в 8-летнем возрасте после иссечения синовиомы. Ребенок был оперирован по месту жительства по поводу опухоли размером 2x3 см, расположенной на внутренней поверхности правого угла нижней челюсти. Опу-
101
Холь была удалена с участком кости, к которому прилегала. Гистологическое заключение, которое было дано по месту жительства: злокачественная синовиома. При пересмотре гистологических препаратов в ВОНЦ АМН СССР опухоль верифицирована как доброкачественная синовиома. Ребенок наблюдается в течение 3 лет. Признаков рецидива опухоли не выявлено.
2.5.7. Опухоли и опухолеподобные поражения периферических нервов
Согласно МГКО ВОЗ (серия № 3), различают следующие виды опухолей и опухолеподобных поражений периферических нервов.
А. Доброкачественные.
1. Травматическая неврома (ампутационная неврома).
2. Нейрофиброма.
3. Нейрилеммома (шваннома).
4. Нейрофиброматоз (болезнь Реклингхаузена). Б. Злокачественные.
1. Злокачественная шваннома (нейрогенная саркома, нейрофибросар-кома).
2. Периферические опухоли первичной нейроэктодермы.
Первую классификацию опухолей периферических нервов предложил Oppert (1815), который подразделил опухоли нервов «а три основные группы: «ненормальные ганглии», опухоли непосредственно самих нервных стволов и опухоли оболочек нервов. R. Volkman (1857) впервые высказал предположение, что некоторые опухоли «ервов исходят из элементов шваннов-ской оболочки. R. Virchow (1858—1863) подразделил опухоли нервов на истинные невромы, состоящие из элементов нервной ткани, ложные, образованные соединительнотканными элементами нерва, ,и смешанные.
F. Recklinghausen (1882), изучая нейрогенные опухоли, установил, что существует связь многочисленных образований кожи так называемых болезненных подкожных узелков типа фибром, пигментных пятен и липом со множественными опухолями нервных стволов, которые, по его мнению, происходят из •соединительнотканных оболочек нервов. Это заболевание вошло в литературу под названием «болезнь Реклингхаузена^.
J. Verocay (1908—1910), учитывая данные эмбриогенеза нервной ткани, дал новое объяснение происхождению и развитию опухолей периферических нервов. Он пришел к выводу, что значительная часть кожных невром Вирхова в действительности происходит из клеток шванновской оболочки. Гистологической особенностью этих опухолей является своеобразное распределение и сочетание ядерно-волоконцевых элементов в виде розеток, полисад, клубков или в<ихреобразных структур. Он предложил для этих новообразований название «нейрино-ма». J. Verocay (1910) считал, что в основе этиологии нейрином
102
лежит порок развития эктодермальной нервной трубки, в которой неиспользованные для построения нервной клетки клеточные группы (нейроциты 'или нейроглеоциты) сохраняют способность к бластоматозному росту в постэмбриональном периоде. В. М. Гаккель (1939) также указывал, что у больных с нейриномами наблюдаются дизонтогенетические признаки.
Вместе с тем появились и противники теории J. Verocay о генезе нейрином, которые писали о соединительнотканном происхождении всех опухолей периферических нервов. Окончательно разрешили этот спор отечественные исследователи Н. Г. Хлопин (1946), А. Д. Тимофеевокий (1947), Р. А. Мельников (1952), которые путем эксплантации элементов периферической нейроглии и нейрином вне организма доказали нейро-эктодермальное происхождение этих новообразований.
