- •Введение
- •Анатомо-физиологические особенности прямой кишки
- •Топография прямой кишки
- •Строение стенок прямой кишки Строение стенок прямой кишки отличается от строения стенок вышележащих отделов толстой кишки. Слизистая оболочка
- •( Из р. Д. Синельникова, 1963)
- •Ниже линии Хилтона многослойный плоский эпителий, постепенно переходит в пигментированную складчатую кожу с ее придатками (сальные, потовые железы, волосы) – кожная зона (рис. 1).
- •(Из р. Д. Синельникова, 1963)
- •Кровоснабжение прямой кишки
- •Иннервация прямой кишки
- •Лимфоотток от прямой кишки
- •Функции прямой кишки
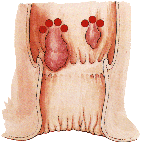
- •Геморрой
- •Классификация геморроя
- •I.По локализации
- •II.По клиническом проявлениям
- •Этиология и патогенез геморроя
- •Клиническая картина
- •Геморрой у беременных
- •Хронический геморрой
- •Лечение хронического геморроя
- •Острый геморрой
- •Классификация острого геморроя
- •Анальная трещина
- •6 9 3
- •Контрольные вопросы
- •Список литературы
Лечение хронического геморроя
Все ведущие проктологи мира рекомендуют начинать лечение хронического геморроя с консервативных мероприятий. В странах Европы и США считается, что консервативная терапия показана 20–45% пациентов страдающих геморроем.
Консервативное лечение
Прежде всего, необходимо выявить особенности трудовой деятельности пациента и его образа жизни. Многие профессии – шоферы, «компьютерщики», телефонистки, и некоторые другие связаны с повышенным риском заболевания геморроем. Однообразная работа в положении сидя связана с застоем крови в венах таза и переполнению кавернозных телец прямой кишки. Этому же способствует запор, связанный с образом жизни и привычками, неумеренный прием алкоголя и острой пищи. Пациенту следует рекомендовать периодические «технологические» перерывы в течение рабочего дня со сменой положения тела, отказ от острой пищи и ограничения в употреблении алкоголя.
Лечебные клизмы нужно считать активным методом не только профилактики осложнений, но и лечения различных форм геморроя. В хронической стадии при наличии кровотечений, болей при дефекации клизмы размягчают каловый комок, делают его жидким, скользящим.
Особенно эффективны клизмы, которые содержат лекарственные препараты на основе растительных масел - подсолнечного, оливкового, персикового, облепихового.
Проходящее после клизмы через анальное кольцо жидкое растительное масло с включенными в нее кусочками кала не так раздражает геморроидальные узлы, как объемистая, сухая, плотная каловая пробка при самостоятельной дефекации, без клизмы. Стул с масляной клизмой дает возможность больному меньше напрягать брюшной пресс. Сфинктер растягивается в значительно меньшей степени. Давление в венах малого таза не достигает высокого уровня. Вследствие этого не происходит выпадения геморроидальных узлов во время дефекации. Меньше травмируются слизистая оболочка, покрывающая узлы. Геморроидальные кровотечения прекращаются.
Ректальные свечи. Наряду с клизмами, проктологи широко используют различные лекарственные препараты в виде ректальных свечей. Это традиционные прописи с адреналином, белладонной, папаверином, новокаином, анестезином, тромбином, ихтиолом, маслом какао. Эти препараты оказывают сосудосуживающе, спазмолитическое, обезболивающее и кровоостанавливающее действие, смягчающее симптомы хронического геморроя. В основном, рекомендуются готовые, официнальные свечи: анузол, проктогливенол, проктоседил, препарат «Г» и др. Другие, необходимые компоненты лечения, назначают в таблетках, инъекциях:
При единичных, незначительных ректальных кровотечениях без выпадения узлов проводится рутинная гемостатическая терапия: кальция глюконат (per os, в\м), кальция хлорид (в/в), викасол (per os, в\м), эпсилон-аминокапроновая кислота (в/в, капельно), дицинон (в/м), адреналин в виде свечей.
Малоинвазивные методы лечения хронического геморроя
В последние 5– 10 лет среди проктологов-практиков получили широкое распространение так называемые малоинвазивные паллиативные вмешательства при хроническом геморрое (Ривкин В. Л., Капуллер Л. Л., 2000, AbcarionH.etal., 1994), которые возможно производить в амбулаторных условиях:
склеротерапия внутренних не выпадающих кровоточащих
геморроидальных узлов
лигирование выпадающих внутренних узлов путем сдавления их сосудистой «ножки» латексной шайбой с помощью выкуумного лигатора;
инфракрасная фотокоагуляция внутренних геморроидальных узлов.
Подобные вмешательства, по данным зарубежных авторов, выполняются у 79-83% пациентов с классическим геморроидальным синдромом, и лишь у 20% больных, с их точки зрения, показана радикальная геморроидэктомия (Hooker G., 1999).
Склеротерапия внутренних геморроидальных узлов
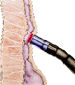
Показания: Наличие незначительно увеличенных внутренних геморроидальных узлов с единственным клиническим признаком – ректальные кровотечения.
Противопоказания: больные гипертонической болезью, наличие наружного или комбинированного геморроя, наличие выпадения внутренних узлов
Склерозирующие растворы: 5% раствор фенола в персиковом масле,
2-3% растворы тромбовара, этоксисклерола и др.
Анестезия местная, производится амбулаторно.
Принцип вмешательства: 1,5 – 2 мл склерозирующего раствора под постоянным визуальным контролем вводится чуть проксимальнее каждого геморроидального узла в пространство между подслизистой основой и мышечным слоем (не более чем в 2 узла при одном вмешательстве). После введения иглы надо убедиться, что игла не находится в сосуде, поскольку, внутривенное введение препарата может вызвать осложнения. Для предупреждения инъекции в мышечный слой на иглу напаивают шайбу-ограничитель в 1,5-2 см от ее конца.
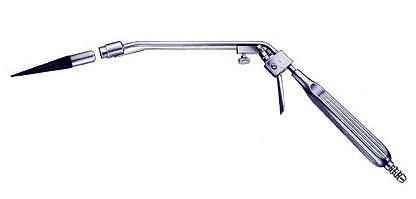
Лигирование выпадающих внутренних узлов путем сдавления их сосудистой «ножки» латексной шайбой с помощью выкуумного лигатора (Karl Storz, Германия)
Показания: выпадение изолированных внутренних узлов с хорошо сформированными «ножками». Противопоказания: комбинированный геморрой Обезболивание: наркоз, СПА. Проводится в стационаре в плановом порядке. Возможна амбулаторная процедура. Аппарат: вакумный лигатор (Рис.5).
|
|
Рис. 5. Выкуумный лигатор: KarlStorz- (Германия)
Принцип вмешательства. На рабочую часть лигатора надевают латексное кольцо. Геморроидальный узел вакуумом втягивается в рабочую часть, представляющую собой полый цилиндр. После этого эластичное кольцо «сбрасывается» на основание узла, строго выше зубчатой линии, что вызывает его ишемию (Рис.6).
Верхняя прямокишечная
артерия
3
12 6
11





Латексная шайба
7
вакуум
Вакуумный лигатор
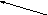
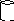
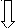
Рис. 6. Лигирование выпадающих внутренних узлов путем сдавления их сосудистой «ножки» латексной шайбой с помощью вакуумного лигатора (схема).
Через 3-4 дня передавленная ножка узла некротизируется, узел «отпадает» (рис. 6). Еще через 2-3 дня отторгается и шайба. Иногда лечение проводится в несколько сеансов.
Ифракрасная фотокоагуляция внутренних геморроидальных узлов.
Показания: хронический внутренний геморрой 1 стадии при наличии в анамнезе
редких необильных кровотечений
одного, двух обострений.
Противопоказания: комбинированный геморрой, выпадение внутренних узлов. Обезболивание: наркоз, СПА. Проводится в стационаре в плановом порядке, возможно амбулаторное проведение процедуры. Аппарат: инфракрасный коагулятор (Рис. 7).
-

Б

А

Рис. 7. Инфракрасный коагулятор (IRC): CTL-3803/010 - Lumatec (Германия)
Лечебное действие фотокоагуляции заключается в следующем. Производится локальная коагуляция слизистой оболочки анального канала в проекции сосудистой ножки геморроидальных коллекторов, локализованных на 3-х, 7-ми и 11-ти часах по циферблату в положении больного на спине (Рис. 8 - А, Б, В).
Глубина струпа строго определена и зависит от экспозиции световода (Рис. 7 - А). Устанавливается она хирургом при помощи регулятора (Рис. 7 - Б).
|
|
|
|
|
А |
Б |
В |
|
|
|
|
|
Г |
Д |
Е |
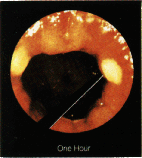
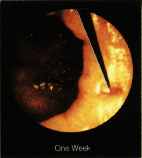
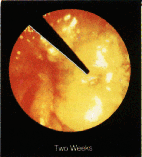
Рис. 8. Лечебное действие инфракрасной коагуляции на внутренние геморроидальные узлы. Г, Д, Е - вид трупа через 1 час, 1 неделю, 2 недели после коагуляции.
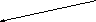
При глубине струпа 1,5 мм в зону коагуляции попадают послойно - слизистая, подслизистый слой и находящийся в нем артериальный сосуд - одна из ветвей a.rectalis superior, по которому поступает кровь в геморроидальный коллектор.
При наличии 4-5 струпов в области артерии (Рис. 8, А) степень вероятности попадания ее в зону коагуляции весьма высока. Происходит облитерация просвета сосуда за счет повреждения его интимы, среднего слоя и адвентиции.

Верхняя прямокишечная
артерия
Места локальной
коагуляции слизистой оболочки анального
канала в проекции сосудистой ножки
кавернозного коллектора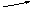
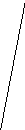







12 6
3
9
7
11






Рис. 9. Ифракрасная фотокоагуляция внутренних геморроидальных
узлов (схема).
Наполнение коллектора кровью резко снижается. Гиперплазия кавернозной ткани прекращается. Геморроидальный узел в течении одного - двух месяцев подвергается обратному развитию, значительно уменьшаясь в размерах. При осмотре слизистой анального канала в отдаленном послеоперационном периоде (Рис. 8 – Д, Е) мы видим у таких пациентов, вместо увеличенных геморроидальных узлов лишь запустевшие дупликатуры слизистой. Кровотечение из таких узлов более не возникает.
Монополярная и биполярная электрокоагуляция основания геморроидального узла
За рубежом имеется небольшой опыт монополярной и биполярной электрокоагуляции основания геморроидального узла. При монополярной электрокоагуляции аппаратом « Ultra De microvasive» для образования некроза используется ток с низким напряжением. Один узел обрабатывается в течение 10 минут. Недостатки – часты осложнения: кровотечения, раневая инфекция, электротравма. Отдаленные результаты не исследовались.
Радикальное хирургическое лечение хронического геморроя
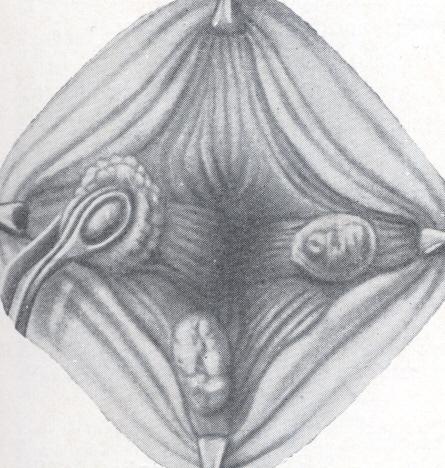
В проктологических клиниках России самым распространенным способом радикального хирургического лечения хронического геморроя является операция, предложенная E.MilliganиC.Morganв 1934г. в нескольких модификациях Государственного научного центра (ГНЦ) колопроктологии (г. Москва). Закрытая геморроидэктомия с полным восстановленим слизистой анального канала (модификация № 2) (рис. 10, 11), применяется у 74,8% пациентов с хроническим геморроем, поступающих в проктологические и общехирургические стационары.
Показания:
Хронический комбинированный геморрой с выпадением узлов 3, 4 стадий (с кровотечениями или без них).
Хронический комбинированный геморрой с обострениями (более 2 )
Противопоказания: тяжелая сопутствующая соматическая патология
Обезболивание: в/в, масочный наркоз или СПА
Операция проводится в стационаре, в плановом порядке.
При наличии постгеморрагической анемии оперативное вмешательство проводится после коррекции анемии трансфузиями эритроцитарной массы.
Этапы операции
-Дивульсия анального канала ректальным «зеркалом» до смыкания его
браншей по диагоналям окружности заднего прохода (Рис. 10 – А)
-Фиксация расширенного сфинктера ранорасширителем
-Подтягивание внутреннего узла на 11 часах зажимом Люэра (Рис.10 – Б)
-Пережатие дистальной части узла снаружи внутрь без захвата сосудистой
ножки зажимом Бильрота (рис. 10 - В)
|
|
|
|
А |
Б |
|
|
|
|
В |
Г |
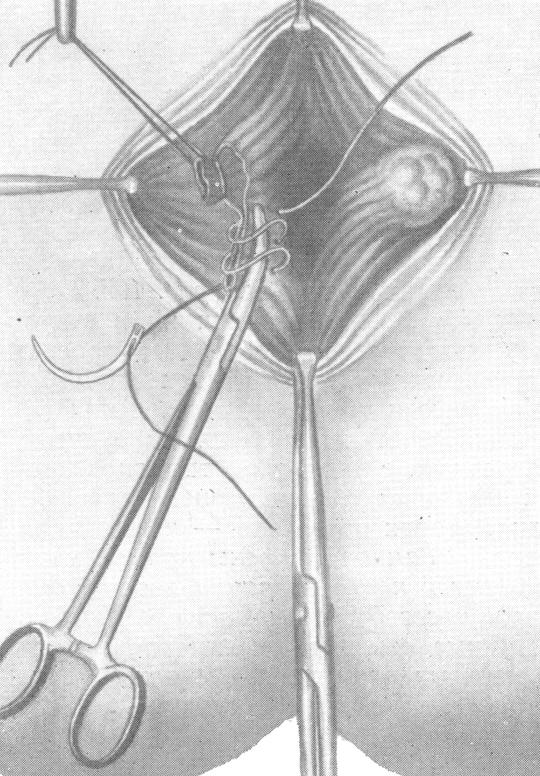
Рис. 10. Геморроидэктомия с восстановлением слизистой анального канала. (Из Рыжих А. Н., 1968).
Отсечение узла над зажимом до сосудистой ножки (Рис.10 – В).
Прошивание, перевязка ножки кетгутом и ее отсечение (Рис.10 – Г)
Восстановление раны слизистой кетгутовыми швами (Рис.10 – Г)
Иссечение подобным же образом узлов на 3 и 7 часах. Иссечение более чем 3 узлов недопустимо.

Верхняя прямокишечная
артерия
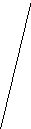


11
3
12 6
В
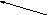


9



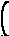





Б
7
А


Рис. 11. Иссечение внутреннего геморроидального узла до сосудистой ножки (А), пересечение и перевязка сосудистой ножки (Б), восстановление дефекта слизистой оболочки узловыми швами (В) (схема).
Иссечение наружных узлов с восстановлением кожных ран.
Введение в прямую кишку резиновой трубки, обернутой тампоном с мазью на 1 сутки
В послеоперационном периоде диета – 1стол по Певзнеру. Постельный режим в течение 1 суток. Перед первым стулом – очистительная клизма (врачебная процедура).
Радикальной геморроидэктомии свойственны определенные
недостатки:
в течении 3-4 дней послеоперационного периода пациенты нуждаются в наркотических анальгетиках из-за выраженного болевого синдрома; у пожилых пациентов после вмешательства нередко возникает расстройство мочеиспускания, требующее специальных методов лечения;
необходимо длительное пребывание в стационаре (7-10 дней);
период утраты трудоспособности достигает 3-4 недель.
Именно поэтому в настоящее время все шире применяются малоинвазивные вмешательства.