
2 курс / Топографическая анатомия и оперативная хирургия / Сироид Д.В Топографическая анатомия
.pdf150
С. Грудной лимфатический проток D. Внутренностный нерв
Е. Блуждающий ствол
Тест № 3 Врач выполняет плевральную пункцию. После прокола какого слоя
следует остановить продвижение иглы во избежание осложнений при выполнении этой манипуляции?
А. Собственной фасции В. Наружной межреберной мышцы
С. Внутренней межреберной мышцы D. Внутригрудной фасции
Е. Париетальной плевры
Тест № 4 Проводится первичная хирургическая обработка проникающего ране-
ния груди. С особой тщательностью хирург накладывает тот ряд швов, который должен обеспечить герметичность раны. На края какого образования накладывается этот ряд швов?
А. Плевры В. Внутригрудной фасции
С. Межреберных мышц D. Поверхностных мышц
Е. Кожи с подкожной клетчаткой Тест № 5
Врач выполняет плевральную пункцию при неограниченном экссудативном плеврите по месту наибольшего притупления перкуторного звука (в 7-ом межреберном промежутке между лопаточной и средней подмышечной линиями). В результате был поврежден межреберный нерв. Каково должно было быть место вкола иглы по отношению к ребрам, ограничивающим межреберье?
А. По верхнему краю нижележащего ребра В. По нижнему краю вышележащего ребра С. Посередине между нижними краями ребер D. Посередине между верхними краями ребер
Е. В верхней части межреберного промежутка
Эталоны ответов: № 1 – Е; № 2 – С; № 3 – Е; № 4 – D; № 5 – А.
151
4.4. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ СРЕДОСТЕНИЯ. ПУНКЦИЯ ПЕРИКАРДА
Актуальность темы. Заболевания органов средостения (сердца, вилочковой железы, грудного отдела трахеи и пищевода) встречаются достаточно часто. Зачастую эти органы являются объектом оперативных вмешательств. Знание топографической анатомии средостения помогает решать сложные задачи диагностики, предвидеть возможные пути распространения патологических процессов и избегать врачебных ошибок. Пункцию перикарда должны уметь выполнять все врачи, так как она осуществляется в том числе по жизненным показаниям.
Перечень основных теоретических вопросов:
1.Понятие о средостении. Анатомическая классификация средостения.
2.Переднее средостение: особенности расположения органов, сосудов, нервов и других образований. Возможные пути распространения патологических процессов.
3.Заднее средостение: особенности расположения органов, сосудов, нервов и других образований. Возможные пути распространения патологических процессов.
4.Топографо-анатомическое обоснование и техника выполнения пункции перикарда (в точках Ларрея и Марфана). Возможные осложнения.
УМЕТЬ:
1.интерпретировать особенности топографической анатомии средостения, обозначать органы и артерии средостения, определять, к какому средостению (по анатомической классификации) они относятся;
2.интерпретировать особенности топографической анатомии средостения, обозначать вены и нервы средостения, определять, к какому средостению (по анатомической классификации) они относятся;
3.интерпретировать особенности топографической анатомии отверстий и «слабых» мест диафрагмы, определять возможную локализацию и пути распространения воспалительных процессов из переднего и заднего средостения;
4.интерпретировать особенности топографической анатомии сердца, определять проекцию границ сердца и его клапанов;
5.обосновывать и моделировать пункцию перикарда (в точках Ларрея и Марфана), определять возможные ошибки и осложнения.
Особенности топографической анатомия средостения
Средостение (mediastinum) – это часть грудной полости, расположенная между легкими (точнее – между медиастинальными листками плевры) и содержащая комплекс органов, сосудов, нервов и других образований. Таким образом, средостение по бокам ограничено медиастинальными листками плевры, спереди – позадигрудинной фасцией, сзади – предпозвоночной фасцией, снизу - верхней диафрагмальной фасцией (напомним, что эти фасции являются производными внутригрудной фасции, которая ограничивает грудную полость в целом). Верхняя граница средостения является условной, она
152
представлена соединительно-тканными перемычками, которые снизу ограничивают клетчаточные пространства шеи. Таким образов, воспалительный процесс может распространяться из средостения вверх (в клетчаточные пространства шеи) или вниз (через «слабые» места диафрагмы, в полость живота). «Слабые» места диафрагмы описаны в главе 4.3.
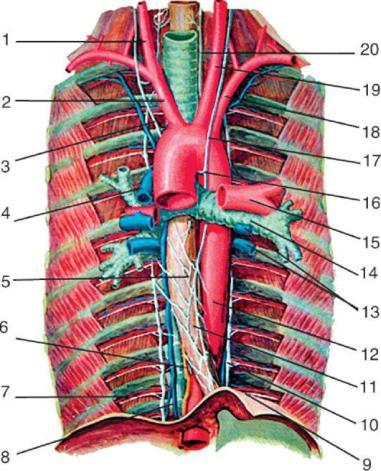
Рис. 4.4.1. Содержимое средостения:
1. – правая общая сонная артерия; 2. – плечеголовной ствол; 3. – правый блуждающий нерв; 4. – конечный отдел непарной вены; 5. – сплетение, образованное ветвями блуждающих нервов вокруг пищевода; 6. – грудной лимфатический проток; 7. – межреберный сосудисто-нервный пучок; 8. – непарная вена; 9. – диафрагма; 10. – левый симпатический ствол; 11. – пищевод; 12. – нисходящий отдел грудной аорты; 13. – левые легочные вены; 14. – левый главный бронх; 15. – левая легочная артерия; 16. – место образования левого возвратного гортанного нерва; 17. – левый блуждающий нерв; 18. – левая подключичная артерия; 19. – левая общая сонная артерия; 20. – левый возвратный гортанный нерв.
Существует клиническая и анатомическая классификация средостения. Согласно анатомической классификации выделяют переднее и заднее средостение, разделенные условной фронтальной плоскостью, проведенной между трахеей и пищеводом, позади корней легких. К органам переднего средостения относятся: сердце, окруженное перикардом, вилочковая железа, грудной отдел трахеи с главными бронхами (см. рис. 4.4.1 и 4.4.2). Так как вилочковая железа располагается между трахеей и грудиной, при развитии опухоли этой железы (тимомы) возможно механическое сдавление трахеи и нарушение дыхания. Сосудами переднего средостения являются те, что приносят кровь к
153
сердцу (вены) и выносят кровь из него (артерии). Переднее положение занимают левая и правая плечеголовные вены (vv. brachiocephalicae), собирающие кровь из внутренних яремных и подключичных вен. Сливаясь, плечеголовные вены образуют верхнюю полую вену (v. cava superior). Последняя смещена вправо, поэтому левая плечеголовная вена длиннее, чем правая. В верхнюю полую вену впадает непарная вена (v. azygos), огибающая корень правого легкого сверху. Поэтому конечный отдел непарной вены также можно рассматривать в составе переднего средостения. То же самое относится к конечному отделу нижней полой вены (выше одноименного отверстия диафрагмы). По полым венам венозная кровь попадает в правое предсердие, оттуда – в правый желудочек сердца (рис. 4.4.3). Из правого желудочка берет начало легочной ствол (truncus pulmonalis) – так начинается малый круг кровообращения. Из легочного ствола венозная кровь попадает в левую и правую легочные артерии (aa. pulmonales). Правая легочная артерия располагается позади восходящей аорты, а левая – спереди от нисходящей аорты. По легочным артериям кровь попадает к легким, где обогащается кислородом и, уже будучи артериальной, оттекает от легких по легочным венам (по две с каждой стороны) в левое предсердие. Из левого предсердия кровь попадает в левый желудочек, а оттуда – в аорту. Восходящий отдел аорты является ее начальным отделом. Из него кровь через дугу аорты попадает в ее нисходящий отдел. Учитывая, что нисходящая аорта располагается позади корня левого легкого, она относится к заднему средостению. К переднему средостению можно отнести начальные отделы артерий, образующихся от верхнего полукружия дуги аорты. Первым от дуги аорты обычно отходит плечеголовной ствол (truncus brachiocephalicus), который затем делится на правую подключичную и правую общую сонную артерию. После плечеголовного ствола от дуги аорты отходят левая общая сонная и левая подключичная артерия. При внутриутробном развитии между дугой аорты и легочным стволом имеется сообщение – артериальный (Боталлов) проток, который после рождения облитерируется. При «Незаращении Боталлова протока» требуется оперативное вмешательство. К нервам переднего средостения относятся диафрагмальные нервы (nn. phrenici), располагающиеся кпереди от корней легких. Диафрагмальные нервы проходят по перикарду рядом с перикардиальнодиафрагмальными артериями и могут быть повреждены в процессе перикардотомии (особенно – левый). Правый диафрагмальный нерв проникает в полость живота через отверстие нижней полой вены. Позади корней легких располагаются блуждающие нервы (nn. vagi), поэтому их обычно рассматривают в составе заднего средостения. Однако левый блуждающий нерв располагается кпереди от дуги аорты. В этом месте от него отходит левый возвратный гортанный нерв (n. laryngeus recurrens), огибающий дугу аорты снизу и сзади (может сдавливаться аневризмой аорты с возникновением осиплости голоса). Правый возвратный гортанный нерв обычно огибает правую подключичную артерию, поэтому он короче, чем левый. После огибания сосудов оба возвратных гортанных нерва поднимаются вверх между трахеей и пищеводом.

154
А |
Б |
Рис. 4.4.2. Средостение (А – вид справа; Б – вид слева).
А (вид справа): 1. – пучки плечевого сплетения; 2. – подключичные сосуды; 3. – верхняя полая вена; 4. – ребро; 5. – правый диафрагмальный нерв и правые перикардиаль- но-диафрагмальные сосуды; 6. – правая легочная артерия; 7. – сердце, окруженное перикардом; 8. – диафрагма; 9. – реберный листок париетальной плевры; 10. – правый большой чревный (внутренностный) нерв; 11. – правые легочные вены; 12. – компоненты межреберного сосудисто-нервного пучка; 14. – правый главный бронх; 15. – непарная вена; 16. – пищевод; 17. – грудной отдел правого симпатического ствола; 18. – правый блуждающий нерв; 19. – трахея.
Б (вид слева): 1. – ребро; 2. – левый симпатический ствол; 3. – пищевод; 4. – грудной лимфатический проток; 5. – левая подключичная артерия; 6. – левый блуждающий нерв; 7. – нисходящий отдел грудной аорты; 9. – левый малый чревный (внутренностный) нерв; 10. – полунепарная вена; 11. – диафрагма; 12. – пищевод; 13. – левый диафрагмальный нерв и левые перикардиально-диафрагмальные сосуды; 14. – левые легочные вены; 15. – левая легочная артерия; 16. – дуга аорты; 17. – верхняя полая вена.
Единственным органом заднего средостения является грудной отдел пищевода (см. рис. 4.4.1 и 4.4.2). Наиболее крупными сосудами заднего средостения являются: нисходящий отдел грудной аорты, непарная и полунепарная вена (v. hemiazygos). Обычно непарная вена смещена вправо, а полунепарная – влево, обе они собирают кровь из соответствующих межреберных вен. Однако, в силу индивидуальных особенностей, эти вены могут отклоняться от своего типичного положения, а полунепарная вена может вообще отсутствовать. Характерной особенностью полунепарной вены является то, что она впадает в непарную, а последняя несет кровь в верхнюю полую вену. К нервным образованиям заднего средостения относятся блуждающие нервы, образующие сплетение вокруг пищевода и проникающие в полость живота через пищеводное отверстие. Кроме того, в заднем средостении находятся
155
грудные отделы симпатических стволов, располагающиеся по бокам от позвоночного столба. Кроме перечисленного в средостении имеется клетчатка, лимфатические узлы и грудной лимфатический проток. Последний рождается в забрюшинном пространстве, проникает в заднее средостение через аортальное отверстие диафрагмы, располагается вначале позади аорты, затем – между нею и непарной веной и, как правило, впадает в левый Пироговский венозный угол (между внутренней яремной и подключичной венами слева).
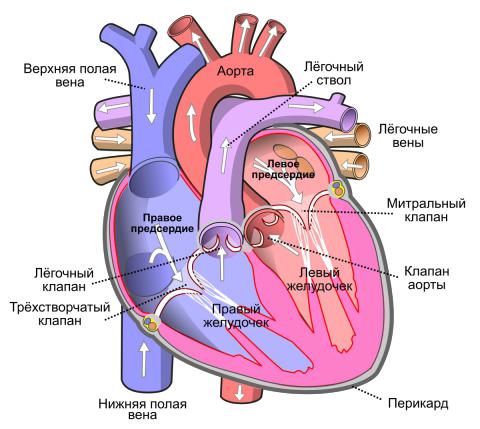
Рис. 4.4.3. Ток крови в сердце.
Границы сердца
Верхняя граница сердца: по верхним краям 3-их ребер, на 1,5-2 см кнаружи от правого и левого краев грудины.
Правая граница сердца (правое ушко и правое предсердие):
-проецируется по слегка выпуклой линии от хряща 3-его до хряща 5-ого ребра, на 1,5-2 см кнаружи от правой грудинной линии.
Нижняя граница сердца:
-проецируется по слегка выпуклой линии, идущей от грудинного конца хряща 5-ого правого ребра (правое предсердие), через основание мечевидного отростка грудины (правый желудочек), до точки, расположенной на 1,5-2 см кнутри от левой среднеключичной линии в 5-ом межреберном промежутке (левый желудочек, верхушка сердца).
Левая граница сердца (левое ушко, левый желудочек):
-проецируется по слегка выпуклой линии, идущей от левого конца верхней границы сердца (см. выше) - левое ушко, до верхушки сердца (см. выше).
156
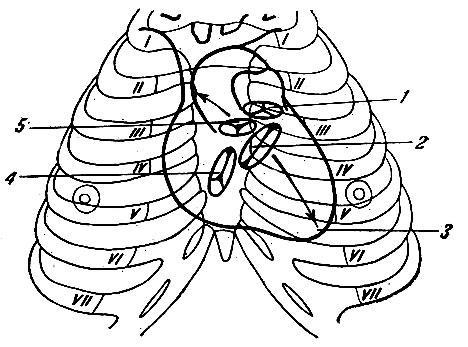
Рис. 4.4.4. Границы сердца (в норме) и проекция клапанов сердца:
1. – легочной клапан; 2. – митральный клапан (стрелкой показано место его аускультации согласно току крови); 3. – верхушка сердца; 4. – трикуспидальный клапан; 5. – аортальный клапан (стрелкой показано место его аускультации согласно току крови).
Проекция отверстий (клапанов) сердца
Левое предсердно-желудочковое отверстие (митральный, он же – левый атриовентрикулярный клапан):
-по левому краю грудины в 3-ем межреберном промежутке. Но его тоны выслушиваются на верхушке сердца (рис. 4.4.4).
Правое предсердно-желудочковое отверстие (трикуспидальный, он же – правый атриовентрикулярный клапан):
-позади правой половины грудины, на линии, проведенной от точек соединения с грудиной хрящей левого 3-его ребра и правого 6-ого ребра. Его тоны выслушиваются в 5-ом межреберном промежутке по правому краю грудины.
Отверстие аорты (полулунные клапаны аорты):
-позади левой половины грудины, на уровне 3-его межреберного промежутка. Его тоны выслушиваются во 2-ом межреберном промежутке по правому краю грудины.
Отверстие легочного ствола (полулунные легочные клапаны):
-на уровне прикрепления к грудине хряща левого 3-его ребра. Его тоны вы-
слушиваются во 2-ом межреберном промежутке по левому краю грудины.
Техника пункции перикарда
Пункция перикарда выполняется с лечебной или диагностической целью при подозрении на наличие патологического содержимого в полости перикарда (крови, гноя, серозного экссудата и т.д.). Жизненным показанием к пункции перикарда является угроза «тампонады сердца» (сдавление сердца большим количеством окружающей его жидкости), что угрожает остановкой
157
сердца. Для пункции перикарда предложено множество точек, однако самыми популярными из них являются точка Ларрея и точка Марфана (рис. 4.4.5).
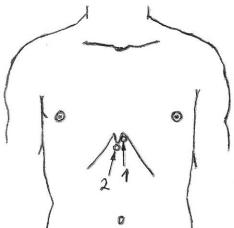
Рис. 4.4.5. Пункция перикарда:
1.– в точке Ларрея; 2.– в точке Марфана.
Точка Ларрея находится в углу между мечевидным отростком и левым краем реберной дуги (хрящом 7-ого левого ребра). Точка Марфана располагается непосредственно под верхушкой мечевидного отростка. При использовании этих точек пациент должен сидеть для того, чтобы патологическое содержимое скапливалось в нижних отделах полости перикарда и сердце «плавало» на этой жидкости. Так как игла в момент прокола сердечной сорочки продвигается снизу вверх, тем самым уменьшается вероятность повреждения сердечной мышцы. Место пункции обрабатывается антисептиком, создается «лимонная корочка». Вначале прокалываются слои переднебоковой стенки живота по пути наименьшего сопротивления (перпендикулярно поверхности кожи). Продвижению иглы должно предшествовать введение анестетика, что не только обеспечивает обезболивание, но и предотвращает забивание просвета иглы мягкими тканями. Глубина прокола в этом направлении определяется индивидуальной толщиной тканей, в основном зависящей от толщины подкожной клетчатки. После погружения иглы на толщину подкожной клетчатки направление продвижения иглы меняют: при использовании точки Ларрея иглу продвигают снизу вверх, при использовании точки Марфана – вверх и немного влево (игла и в том, и в другом случае проходит через левый грудино-реберный треугольник, в том месте, в котором не могут быть повреждены более или менее крупные сосудисто-нервные образования). При дальнейшем продвижении иглы в момент прокола сухожильного центра диафрагмы возникает чувство «провала» (преодоления сопротивления). Практически одновременно с проколом диафрагмы прокалывается и перикард. Так как перикард очень хорошо иннервирован, пациент обычно ощущает его прокол по возникновению боли. После этого продвижение иглы следует остановить и медленно потянуть поршень шприца на себя. Появление в шприце содержимого полости перикарда подтверждает правильность введения иглы. Так как содержимое полости перикарда может быть достаточно вязким, обычно используется игла с достаточно большим диаметром, но с коротким срезом, чтобы уменьшить вероятность повреждения сердца.
158
Быстрая эвакуация патологического содержимого может привести к резкому перераспределению давления, смещению сердца и повреждению его острием иглы. Нарушение техники выполнения пункции перикарда может привести к повреждению левых внутренних грудных сосудов.
НАБОР ЗАДАНИЙ ДЛЯ САМОКОНТРОЛЯ Тест № 1
Хирург выполняет операцию на сердце. В какое средостение (по анатомической классификации) осуществил доступ хирург в этой ситуации?
А. Среднее В. Переднее С. Заднее D. Верхнее Е. Нижнее
Тест № 2 Метастаз с током крови попал из левой подключичной вены в крупную
вену, занимающий в средостении переднее положение. В какую вену попал метастаз в этой ситуации?
А. Внутреннюю яремную В. Наружную яремную С. Легочную
D. Плечеголовную Е. Нижнюю полую
Тест № 3 В результате формирования аневризмы дуги аорты из-за сдавления был
поврежден нерв, огибающий дугу аорты снизу. У больного возникла осиплость голоса. Какой нерв был поврежден в этой ситуации?
А. Левый блуждающий В. Правый возвратный гортанный
С. Левый возвратный гортанный D. Левый диафрагмальный
Е. Правый диафрагмальный
Тест № 4 Врач выполняет пункцию перикарда в точке Ларрея. Как должна быть
направлена игла при проколе перикарда? А. Перпендикулярно коже В. Кнутри С. Кнаружи
D. Вверх Е. Вниз
Эталоны ответов: № 1 – В; № 2 – D; № 3 – С; № 4 – D.
159
4.5. ОПЕРАЦИИ НА ЛЕГКИХ И ОРГАНАХ СРЕДОСТЕНИЯ. ПРИНЦИПЫ ТРАНСПЛАНТАЦИИ
Актуальность темы. Заболевания органов грудной полости (легких, сердца, вилочковой железы, грудного отдела трахеи и пищевода) встречаются достаточно часто. Зачастую эти органы являются объектом оперативных вмешательств. Знание топографической анатомии органов грудной полости помогает избегать врачебных ошибок при выполнении оперативных вмешательств. Все врачи должны понимать принципы выполнения трансплантаций органов и тканей.
Перечень основных теоретических вопросов:
1.Топографическая анатомия легких: особенности анатомического строения, расположение, кровоснабжение, венозный и лимфатический отток. Возможные пути метастазирования при раке легкого. Синтопия компонентов в корне левого и правого легкого.
2.Классификация торакотомических доступов.
3.Операции на легких (лобэктомия, билобэктомия, пульмонэктомия), возможные осложнения.
4.Сравнительная характеристика доступов к сердцу. Особенности ушивания раны сердца.
5.Операции на органах средостения (сердце, пищеводе). Возможные осложнения.
6.Принципы трансплантации.
УМЕТЬ:
1.обозначать внешние ориентиры груди, проводить грудные линии и границы областей груди;
2.интерпретировать особенности топографической анатомии легких, определять возможные пути метастазирования при раке легкого;
3.проводить проекцию доступа к легкому, обосновывать операции на легких (в т.ч. – пульмонэктомию), определять возможные ошибки и осложнения;
4.проводить проекции доступов к органам средостения, обосновывать эти доступы (в т.ч. – особенности послойного строения тканей), сравнивать их;
5.обосновывать принципы трансплантации органов, подобрать инструменты и шовный материал при трансплантации (наложении шва на сердце, пульмонэктомии), обосновать выбор инструментов и шва, «зарядить» и передать иглодержатель.
Доступы к органам грудной полости
Доступы к органам грудной полости можно разделить на следующие группы:
1)торакотомические:
-трансплевральные (с рассечением плевры);
-экстраплевральные (без рассечения плевры);
2)малоинвазивные:
