
2 курс / Топографическая анатомия и оперативная хирургия / Сироид Д.В Топографическая анатомия
.pdf210
желчный пузырь (мезо-), селезенка (интра-), тело и хвост поджелудочной железы (ретро-). В скобках указано типичное «-перитониальное» расположение этих органов (или их частей). Хвост поджелудочной железы находится в непосредственной близости от ворот селезенки и может быть поврежден при спленэктомии. К образованиям брюшины верхнего этажа брюшной полости относятся три сумки: сальниковая, печеночная и преджелудочная. Сальниковая сумка – самая изолированная, спереди она ограничена малым сальником, задней стенкой желудка и желудочно-ободочной связкой, снизу – верхней стенкой поперечной ободочной кишки и ее брыжейкой, слева – желудочноселезеночной связкой. Задней стенкой сальниковой сумки является задний листок париетальной брюшины, на значительном протяжении покрывающий тело и хвост поджелудочной железы. Сверху сальниковая сумка ограничена брюшиной, покрывающей диафрагму и поверхность печени. Эта сумка сообщается с остальной частью брюшинной полости только посредством сальникового (Винслова, межвенозного) отверстия. Сальниковое отверстие (foramen epiploicum) находится позади печеночно-двенадцатиперстной связки. В толще этой связки находятся жизненно-важные образования: воротная вена, спереди и кнаружи от нее – желчные протоки, спереди и кнутри – печеночные артерии. Зачастую хирург вводит в это отверстие указательный палец и пережимает печеночно-двенадцатиперстную связку (при этом одновременно сдавливаются воротная вена, поставляющая к печени около 75 % крови, и собственная печеночная артерия), что обеспечивает временную остановку кровотечения из печени. Патологическое содержимое редко попадает в сальниковую сумку через сальниковое отверстие, так как оно может быстро закрываться спайками. Чаще патологическое содержимое оказывается в сальниковой сумке при перфоративных язвах задней стенки желудка. Для удаления этого содержимого необходимо обеспечить доступ в сальниковую сумку. Это можно сделать через печеночно-желудочную связку, брыжейку поперечной ободочной кишки и даже со стороны поясничной области, путем рассечения заднего листка париетальной брюшины. Однако самым безопасным и при этом достаточно широким доступом в сальниковую сумку является рассечение желудочно-ободочной связки (мобилизация желудка по большой кривизне на уровне сальниковых ветвей желудочно-сальниковых артерий). Печеночная сумка охватывает правую долю печени. Она состоит из двух пространств: подпеченочного и правого поддиафрагмального. Подпеченочное пространство находится между висцеральной поверхностью правой доли печени и правым краем брыжейки поперечной ободочной кишки. Патологическое содержимое может попадать в это пространство при деструктивном поражении желчного пузыря. Правое поддиафрагмальное пространство
располагается между диафрагмой и диафрагмальной поверхностью правой доли печени. Сзади оно ограничено правой коронарной связкой печени, от левого поддиафрагмального пространства отделено серповидной связкой. В правое поддиафрагмальное пространство патологическое содержимое чаще всего попадает из правого бокового канала (когда пациент лежит на спине).
Левое поддиафрагмальное пространство является наиболее изолированной
211
частью преджелудочной сумки и располагается между диафрагмой и диафрагмальной поверхностью левой доли печени, сзади ограничено левой коронарной связкой. Основная часть преджелудочной сумки имеет всего две стенки: переднюю, представленную париетальной брюшиной переднебоковой стенки живота, и заднюю, которой является малый сальник, передняя стенка желудка и начало большого сальника.
В нижнем этаже брюшной полости располагаются следующие части тонкой и толстой кишки: нисходящий, нижний горизонтальный и восходящий отдел двенадцатиперстной кишки (duodenum), тощая кишка (jejunum), подвздошная кишка (ileum), слепая кишка (caecum) с червеобразным отрост-
ком (appendix vermiformis), восходящая ободочная кишка (colon ascendens),
нисходящая ободочная кишка (colon descendens), сигмовидная кишка (colon sigmoideum). Кроме того, в нижнем этаже брюшной полости обычно располагается головка поджелудочной железы. При воспалении или опухоли поджелудочной железы может происходить механическое сдавление сосудов, расположенный в непосредственной близости от этой железы: селезеночных или верхних брыжеечных. Обычно в большей степени сдавливаются вены, так как давление крови в них меньшее, чем в артериях. При сдавлении селезеночной вены возникают предпосылки для спленомегалии. При сдавлении верхних брыжеечных сосудов страдает кровоснабжение (и венозный отток) тонкой кишки и правой половины толстой кишки (левая половина толстой кишки кровоснабжается ветвями нижней брыжеечной артерии, венозный отток от нее осуществляется в одноименную вену).
Головка поджелудочной железы подковообразно охвачена двенадцатиперстной кишкой и довольно прочно сращена с ее стенкой. Эта часть железы (и двенадцатиперстной кишки) обычно соответствуют нижнему этажу брюшной полости и располагаются ретроперитониально. Ниже брыжейки поперечной ободочной кишки и левее от средней линии двенадцатиперстная кишка выходит из забрюшинного пространства и посредством изгиба переходит в следующую часть тонкой кишки – тощую. Двенадцатиперстно-
тощекишечный изгиб (flexura duodenojejunalis) является важным ориентиром брюшной полости, для нахождения которого служит прием Губарева. Прием Губарева начинают с того, что отбрасывают большой сальник и сращенную с ним поперечную ободочную кишку вверх, изолируя тем самым верхний этаж брюшной полости от нижнего этажа. После этого петли тонкой кишки смещаются вправо, частично освобождая левый брыжеечный синус. Затем хирург своей правой рукой с отведенным большим пальцем скользит по корню брыжейки тонкой кишки снизу - вверх, справа налево, продолжая смещать подвижную часть тонкой кишки. Рука хирурга остановится, когда между его большим и указательным пальцами окажется фиксированная часть тонкой кишки – она и будет соответствовать переходу двенадцатиперстной кишки в тощую. Двенадцатиперстно-тощекишечный изгиб фиксирован одноименной связкой, которую называют еще связкой Трейтца. Тощий и подвздошный отделы тонкой кишки покрыты брюшиной интраперитониально и имеют брыжейку, корень которой тянется сверху вниз, слева направо. Подвздошная
212
кишка впадает в слепую с образованием подвздошно-слепокишечного (илеоцекального) угла. Выше места впадения подвздошной кишки часть толстой кишки называется восходящей ободочной. По ходу толстой кишки в большинстве случаев происходит чередование интраперитониального и мезоперитониального покрытия брюшиной. Так, значительная часть слепой кишки обычно располагается интраперитониально, восходящая ободочная – мезоперитониально, поперечная ободочная – интраперитониально, нисходящая ободочная – мезоперитониально, сигмовидная – опять интраперитониально. От слепой кишки отходит червеобразный отросток (аппендикс), который в большинстве случаев имеет брыжейку, то есть располагается интраперитониально. Обычно наблюдается нисходящее расположение этого отростка – его верхушка обращена вниз. Крайний вариант такого положения, когда верхушка опускается ниже пограничной линии таза, называется тазовым расположением. При таком положении воспаление червеобразного отростка (аппендицит) может быть ошибочно принят у женщин за правосторонний сальпингооофорит. Иногда встречается восходящее расположение аппендикса (его верхушка обращена вверх), крайним вариантом которого является подпеченочное положение. Аппендицит при таком положении отростка может быть принят за холецистит. Если верхушка аппендикса обращена в медиальном направлении (сам он располагается вдоль конечного отдела подвздошной кишки), такое положение называется медиальным. При латеральном положении отростка он располагается кнаружи от слепой кишки, в правом боковом канале. Если аппендикс находится на передней стенке слепой кишки, это называется его передним положением, если он находится позади слепой кишки, то – задним (ретроцекальным). Ретроцекальное положение червеобразного отростка часто сопровождается нетипичным (ретроперитониальным) покрытием его брюшиной. При этом боль, возникающая при воспалении отростка, может иррадиировать не на переднебоковую стенку живота, а на заднебоковую (в области поясничного треугольника Пти). Самым редким вариантом расположения аппендикса является его интрамуральное (внутристеночное) положение, когда он находится в стенке слепой кишки. Однако при любом варианте расположения отростка, а также когда его обнаружение затрудняется наличием спаек, основание аппендикса всегда можно найти в месте схождения мышечных лент на слепой кишке. Иногда за слепую кишку может быть ошибочно принята сигмовидная кишка, сместившаяся в правую паховую область. Слепая кишка отличается от сигмовидной тем, что на ней обычно отсутствуют сальниковые отростки (подвески).
В нижнем этаже брюшной полости выделяют два боковых канала (правый и левый), расположенных между соответствующей стенкой живота и восходящей (для левого – нисходящей) ободочной кишкой (рис. 5.4.2). По этим каналам может происходить распространение патологического содержимого, если это содержимое обладает подвижностью. Между восходящей и нисходящей ободочной кишкой располагаются правый и левый брыжеечные синусы, отделенные друг от друга брыжейкой тонкой кишки. Сверху эти синусы ограничены брыжейкой поперечной ободочной кишки, по бокам – вос-

213
ходящей ободочной кишкой (правый) и нисходящей ободочной кишкой, а также брыжейкой сигмовидной кишки (левый). В брыжеечных синусах находятся петли тонкой кишки (в левом – преимущественно тощей, в правом – подвздошной), покрытые большим сальником. При резком усилении перистальтики, возникающем, например, при обильном приеме пищи после длительного голодания, может происходить перекрут брыжейки тонкой кишки, сопровождающийся сдавлением ее сосудов.
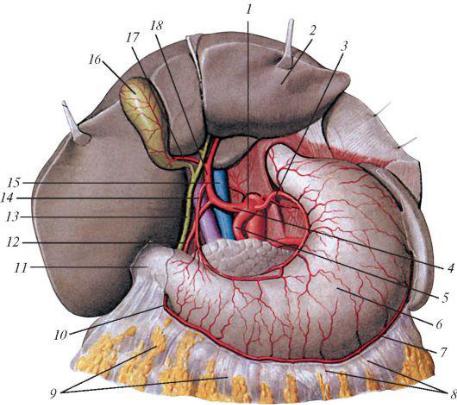
Рис. 5.4.2. Содержимое брюшной полости (вид спереди):
1.-желчный пузырь; 2.-зонд в сальниковом отверстии; 3.-правая доля печени; 4.- печеночно-двенадцатиперстная связка; 5.- оставшаяся часть печеночно-желудочной связки; 6.-хвостатая доля печени; 7,8.-тело поджелудочной железы; 9.-начальный отдел желудка; 10.- корень брыжейки поперечной ободочной кишки; 11.-сальниковая сумка; 12.-селезенка; 13.-левая диафрагмально-ободочная связка; 14.-селезеноч- ный изгиб ободочной кишки; 15.-двенадцати- перстно-тощекишечный изгиб; 16.-двенадцати- перстно-тощекишечное углубление; 17.-восходя- щий отдел двенадцатиперстной кишки; 18.-левая почка; 19.-тощая кишка; 20.-корень брыжейки тонкой кишки; 21.-левый боковой канал; 22.- нисходящая ободочная кишка; 23.-брыжейка сигмовидной кишки; 24.-сигмовидная кишка; 25.-мочевой пузырь; 26.-малый таз; 27.-прямая кишка; 28.-червеобразный отросток; 29.-слепая
кишка; 30.-нижнее подвздошно-слепокишечное углубление; 31.-подвздошная кишка; 32.- верхнее подвздошно-слепокишечное углубление; 33.-восходящая ободочная кишка; 34.- правая почка; 35.-нисходящий отдел двенадцатиперстной кишки; 36.-печеночный изгиб ободочной кишки; 37.-верхний горизонтальный отдел двенадцатиперстной кишки.
Кроме каналов и синусов, в нижнем этаже брюшной полости выделяют пять карманов (углублений), представляющих из себя переход париетальной брюшины в висцеральную. В этих карманах вследствие их углубления может происходить ущемление содержимого брюшной полости, чаще всего – петель тонкой кишки. Такую патологию не совсем правильно принято называть внутренней грыжей. Заранее определить, в каком углублении произошло ущемление, весьма проблематично, поэтому при подозрении на внутреннюю грыжу (при клинике кишечной непроходимости) хирург выполняет срединную лапаротомию и осматривает углубления в следующей последовательности: дуоденоеюнальное, верхнее и нижнее илеоцекальное, ретроцекальное, межсигмовидное. Именно так (в порядке убывания) распределяются случаи внутренних грыж по вероятности их возникновения. В дуоденоеюнальном углублении формирование внутренней грыжи наблюдается чаще всего – та-
кую патологию называют грыжей Трейтца. Верхнее и нижнее илеоцекаль-
ные углубления располагаются выше и ниже илеоцекального угла. Причем, в
214
формировании верхнего илеоцекального углубления принимает участие не слепая кишка, а уже восходящая ободочная. Ретроцекальное углубление находится позади слепой кишки, межсигмовидное – в брыжейке сигмовидной кишки. Осматривать межсигмовидное углубление следует со стороны левого бокового канала, для чего смещают кнутри сигмовидную кишку.
Кровоснабжение, иннервация, венозный и лимфатический отток от органов брюшной полости
Рис. 5.4.3. Кровоснабжение органов верхнего этажа брюшной полости:
1. - чревный ствол; 2. – левая доля печени; 3. - левая желудочная артерия; 4. - общая печеночная артерия; 5.- селезеночная артерия; 6. – желудок; 7. - левая желудочно-сальниковая артерия; 8. – сальниковые ветви желудочно-сальниковых артерий; 9. – поперечная ободочная кишка; 10. – правая желудочно-сальниковая арерия; 11. – двенадцатиперстная кишка; 12. - желудочно-двенадцатиперстная артерия; 13. – общий желчный проток; 14. - правая желудочная артерия; 15. – нижняя полая вена; 16. – желчный пузырь; 17. – пузырная артерия; 18.- собственная печеночная артерия.
Артериальное кровоснабжение органов брюшной полости обеспечивается артериями из системы чревного ствола, верхней и нижней брыжеечной артерии. Чревный ствол (truncus coeliacus) обычно имеет три ветви: влево от него отходит селезеночная артерия, вправо – общая печеночная артерия,
третьей ветвью чревного ствола является левая желудочная артерия, она может отходить непосредственно от брюшной аорты (рис. 5.4.3.). Общая пе-
ченочная артерия делится на собственную печеночную и желудочно-двенад- цатиперстную. Последняя отдает поджелудочно-двенадцатиперстную и правую желудочно-сальниковую. Собственная печеночная артерия в толще печеночно-двенадцатиперстной связки делится на правую и левую печеночные (от правой или собственной печеночной обычно отходит желчепузырная
215
артерия). Правая желудочная артерия чаще всего является ветвью собственной печеночной артерии. От селезеночной артерии отходят: левая желудоч-
но-сальниковая артерия и короткие желудочные артерии (в количестве от 2-
х до 5-ти). Таким образом, кровоснабжение желудка обеспечивается из следующих источников: по малой кривизне желудка, в толще печеночножелудочной связки анастомозируют между собой левая и правая желудочные артерии, по большой кривизне желудка, в толще желудочно-ободочной связки анастомозируют между собой левая и правая желудочно-сальниковые артерии, в толще желудочно-селезеночной связки располагаются короткие желудочные артерии. Ветви верхней брыжеечной артерии, анастомозируя с ветвями поджелудочно-двенадцатиперстной артерии (из системы чревного ствола), обеспечивает кровоснабжение двенадцатиперстной кишки и головки поджелудочной железы. Кроме того, верхняя брыжеечная артерия кровоснабжает тощую, подвздошную кишку и правую половину толстой кишки. Левая половина толстой кишки кровоснабжается ветвями нижней брыжеечной артерии (рис. 5.4.4). В брыжейках кишечные ветви анастомозируют между собой, образуя аркады. Около селезеночного изгиба ободочной кишки имеется Риоланова дуга - анастомоз между бассейнами верхней и нижней брыжеечной артерии (между левой ветвью средней ободочной артерии, образующейся от верхней брыжеечной артерии, и восходящей ветвью левой ободочной, отходящей от нижней брыжеечной артерии).
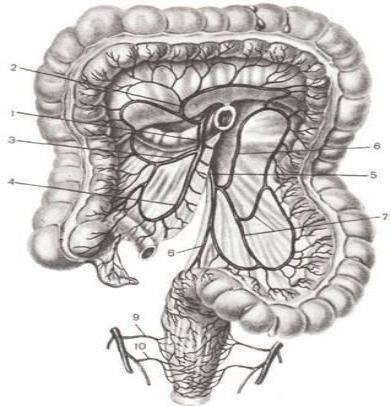
Рис. 5.4.4. Кровоснабжение толстой кишки:
1. – верхняя брыжеечная артерия; 2. – левая ветвь средней ободочной артерии; 3. – правая ободочная артерия; 4. – подвздошно-ободочная артерия; 5. – нижняя брыжеечная артерия; 6. – восходящая ветвь левой ободочной артерии; 7. - нисходящая ветвь левой ободочной артерии; 8. – верхняя прямокишечная артерия; 9. – правая средняя прямокишечная артерия; 10. - правая нижняя прямокишечная артерия (от внутренней половой артерии).
216
Венозный отток от желудка, как и от других органов брюшной полости, кроме печени, осуществляется в систему воротной вены (от печени венозный отток происходит по печеночным венам в нижнюю полую вену). Воротная вена приносит к печени около 75 % крови, она обычно образуется из селезеночной, верхней и нижней брыжеечной вены. Селезеночная вена собирает кровь от селезенки, желудка и поджелудочной железы. В верхнюю брыжеечную вену оттекает кровь от тонкой кишки и правой половины толстой кишки. Нижняя брыжеечная вена собирает кровь от левой половины толстой кишки.
В иннервации органов брюшной полости принимают участие ветви сплетений забрюшинного пространства, в том числе – солнечного. Для иннервации желудка важное значение имеют ветви блуждающих стволов (регулируют моторную и секреторную функцию органа), в иннервации желчного пузыря участвуют ветви диафрагмального нерва. Поэтому при патологии желчного пузыря боль может иррадиировать по ходу этого нерва, а надавливание между ножками правой грудино-ключично-сосцевидной мышцы может сопровождаться болью в правом подреберье (френикус-симптом).
Регионарные лимфатические узлы располагаются в связках и брыжейках брюшной полости. Потому при резекции тонкой кишки по поводу поражения ее злокачественной опухолью следует прибегать к сегментарному (клиновидному) способу мобилизации, сопровождающемуся удалением лимфатических узлов вместе с сегментом брыжейки. Общее направление лимфатического оттока – в брюшной отдел грудного лимфатического протока. Между лимфатическими путями имеются анастомы.
Критерии отличия органов брюшной полости
Критериями отличия органов брюшной полости являются их расположение, покрытие брюшиной (подвижность) и внешний вид. Важными ориентирами внутри брюшной полости являются: поперечная ободочная кишка и ее брыжейка, дуоденоеюнальный изгиб, илеоцекальный угол, брыжейка тонкой кишки, печеночный (правый) и селезеночный (левый) изгиб ободочной кишки, брыжейка сигмовидной кишки и другие образования брюшины. При осмотре содержимого брюшной полости следует учитывать критерии отличия тонкой кишки от толстой кишки. Диаметр не является эффективным критерием отличия этих отделов кишечника (!). К достоверным критериям отличия относятся: цвет, наличие или отсутствие мышечных лент, гаустр, сальниковых отростков (жировых подвесок). Патологически неизмененная тонкая кишка имеет розовый цвет, а толстая кишка – серовато-голубоватый. У тонкой кишки отсутствуют мышечные ленты, гаустры и сальниковые отростки. У толстой кишки мышечные ленты и гаустры имеются на всем протяжении, на большем протяжении имеются и сальниковые отростки (у слепой кишки они обычно отсутствуют). На трупном материале толстая кишка достоверно отличается от тонкой кишки только особенностями своего мышечного слоя (по наличию имеющих более бледный цвет мышечных лент).
217
Возможные пути распространения патологического содержимого в брюшной полости
Распространению патологического содержимого в брюшной полости препятствует образование спаек. При наличии подвижности этого содержимого пути распространения определяются законами физики и зависят от положения туловища пациента. Если патологическое содержимое находится в сальниковой сумке, то оно там обычно и остается, так как сальниковая сумка является наиболее изолированной частью брюшинной полости. Правда, есть вероятность распространения этого содержимого через сальниковое отверстие в подпеченочное пространство, если пациент лежит на правом боку. Иногда распространение может происходить из подпеченочного пространства в сальниковую сумку (если пациент лежит на левом боку). При вертикальном положении туловища содержимое из подпеченочного пространства может по правому боковому каналу опускаться в малый таз. Если содержимое находится в нижнем этаже брюшной полости, то при вертикальном положении туловища оно может по обоим боковым каналам и брыжеечным синусам опускаться в малый таз. При этом левый брыжеечный синус является наиболее открытым с сторону малого таза. Если пациент лежит на спине, то содержимое по законам физики стремится вниз, но по отношению к телу пациента – вверх. Так как брыжеечные синусы ограничены сверху брыжейкой поперечной ободочной кишки, патологическое содержимое распространиться непосредственно из этих синусов в верхний этаж брюшной полости не может, оно будет скапливаться в верхней части этих синусов. Однако если пациент повернется на бок, это содержимое может распространиться в боковой канал той же стороны (через восходящую или нисходящую ободочную кишку). Кроме того, синусы сообщаются между собой через щель между брыжейкой поперечной ободочной кишки и дуоденоеюнальным изгибом (для этого пациент должен повернуться на противоположный бок). У большинства людей между диафрагмой и селезеночным изгибом ободочной кишки натянута диафрагмально-ободочная связка, которая препятствует распространению патологического содержимого из левого бокового канала в верхний этаж брюшной полости. С правой стороны аналогичная связка обычно отсутствует, поэтому из правого бокового канала содержимое может распространиться вверх – в правое поддиафрагмальное пространство.
НАБОР ЗАДАНИЙ ДЛЯ САМОКОНТРОЛЯ Тест № 1
Хирург проводит операцию на селезенке. Как этот орган обычно покрыт брюшиной?
А. Интраперитонеально В. Мезоперитонеально С. Экстраперитонеально D. Ретроперитонеально Е. Внебрюшинно
218
Тест № 2 Хирург проложил доступ через переднюю стенку сальниковой сумки
в наиболее безопасном для ее рассечения участке, обеспечивающем оптимальный доступ к возможному содержимому этой сумки. Какая связка была рассечена хирургом в этой ситуации?
А. Почечно-двенадцатиперстная В. Желудочно-селезеночная С. Желудочно-ободочная
D. Печеночно-желудочная
Е. Печеночно-двенадцатиперстная Тест № 3
У больного патологическое содержимое по правому боковому каналу попало в поддиафрагмальное пространство. К какой части брюшной полости относится это пространство?
А. Печеночной сумке В. Сальниковой сумке
С. Преджелудочной сумке
D. Левому брыжеечному синусу Е. Правому брыжеечному синусу
Тест № 4 Хирург осматривает левый боковой канал брюшной полости. Чем этот
канал на большем протяжении ограничен с медиальной стороны? А. Восходящей ободочной кишкой В. Брыжейкой поперечной ободочной кишки С. Нисходящей ободочной кишкой
D. Брыжейкой тонкой кишки Е. Слепой кишкой
Тест № 5 При раке желудка произошло метастазирование гематогенным путем
через воротную вену. Какой орган будет поражен метастазом? А. Левое легкое В. Правое легкое С. Селезенка
D. Печень Е. Почка
Эталоны ответов: № 1 – А; № 2 – С; № 3 – А; № 4 – С; № 5 – D.
219
5.5. ПРИНЦИПЫ АБДОМИНАЛЬНОЙ ХИРУРГИИ. КИШЕЧНЫЕ ШВЫ, АНАСТОМОЗЫ
Актуальность темы. Резекции тонкой и толстой кишки являются абдоминальными операциями, которые приходится выполнять достаточно часто. При этом для восстановления проходимости желудочно-кишечного тракта необходимо сформировать межкишечный анастомоз. Для формирования анастомозов и при выполнении многих других оперативных вмешательств на органах брюшной полости нужно уметь накладывать кишечные швы. Несоблюдение принципов абдоминальной хирургии (в частности - требований к кишечным швам и анастомозам) приводит к очень тяжелым последствиям. Тема особенно актуальна для будущих хирургов.
Перечень основных теоретических вопросов:
1.Принципы абдоминальной хирургии. Правила рассечения брюшины. Ревизия (прием Губарева, критерии отличия тонкой кишки от толстой, критерии жизнеспособности). Особенности кровоснабжения и топографии отделов кишечника. Понятие об изоляции, мобилизации. Терминообразование в абдоминальной хирургии. Подготовка полого органа к вскрытию. Понятие о перитонизации.
2.Классификация кишечных швов. Принципы наложения кишечных швов (Ламбера, Шмидена, Пирогова, Матешука, Черни, Альберта). Требования к кишечным швам (асептичность, гемостатичность, герметичность, сохранение проходимости полого органа), их сравнительная характеристика. Классификация кишечных анастомозов, их название, элементы, последовательность формирования. Требования к кишечным анастомозам, их сравнительная характеристика.
3.Резекция тонкой кишки, показания. Определение уровня резекции. Последовательность выполнения оперативного приема. Особенности проведения мобилизации. Наименование формируемых анастомозов. Проверка анастомоза на проходимость и герметичность. Возможные ошибки и осложнения. Понятие о механическом кишечном шве, используемые аппараты. Топо- графо-анатомическое обоснование ушивания ран тонкой кишки, перфоративных отверстий при прободной язве желудка и двенадцатиперстной кишки, энтеростомии. Показания, техника выполнения, возможные ошибки и осложнения.
УМЕТЬ (выносится на ПМК, ИМК и экзамен):
1. обосновывать наложение кишечных швов (а) Ламбера, Шмидена; б) Пирогова, Матешука; в) Альберта, Черни), сравнивать их согласно предъявляемым требованиям;
2.обосновывать наложение механических кишечных швов (в т.ч. - используемая аппаратура), определять возможные ошибки и осложнения;
3.обосновывать формирование кишечных анастомозов («конец в конец», «конец в бок», «бок в бок»), сравнивать их, определять возможные ошибки и осложнения;
4.обосновывать резекцию тонкой кишки, определять возможные ошибки и осложнения, моделировать этапы выполнения;
5.подобрать инструменты и шовный материал:
