
2 курс / Топографическая анатомия и оперативная хирургия / Сироид Д.В Топографическая анатомия
.pdf
230
С помощью кишечных швов можно формировать анастомозы (соустья) между полыми органами. Выделяют три типа анастомозов (рис. 5.5.8):
1)«конец в конец» (на лат. - anastomosis terminoterminalis, на англ. - «end to end»);
2)«бок в бок» (anast. laterolateralis, «sait to sait»);
3)«конец в бок» (anast. terminolateralis, «end to sait»).
Наиболее физиологичным является анастомоз «конец в конец» (за исключением резекции илеоцекального угла). Однако значительное несоответствие диаметров приводящего и отводящего отделов, а также угроза непроходимости анастомоза (особенно, при использовании двухрядного шва) ограничивают его применение.
Рис. 5.5.9. Края (губы) кишечного анастомоза: 1.– внутренние (задние); 2.– наружные (передние).
При формировании анастомоза принято выделять следующие его элементы (рис. 5.5.9): внутренние (задние) губы – это те края раны, после сшивания которых между собой образуется задняя стенка анастомоза, и наружные (передние) губы – после сшивания которых формируется передняя стенка. Начинают формирование любого типа анастомоза всегда с задней стенки. Ряды швов должны следовать в направлении сзади наперед. Если хирург использует двухрядные швы для формирования обеих стенок анастомоза, то последовательность наложения швов для формирования любого типа анастомоза следующая: 1) первым между швами-держалками накладывается ряд асептического шва (чаще всего – шов Ламбера) на задние губы анастомоза; 2) те же губы (уже сопоставленные) ушиваются швом, который должен обеспечивать гемостатичность (чаще всего – швом Жоли); 3) после этого приступают к сшиванию передних губ анастомоза швом Шмидена или другим швом, обеспечивающим гемостатичность по передней стенке анастомоза; 4) после обработки линии предыдущего шва раствором антисептика, смены перчаток и инструмента, приступают к наложению последнего ряда – асептического шва (чаще всего – Ламбера) на переднюю стенку анастомоза. Таким образом, в сокращенном виде последовательность наложения швов при формировании любого анастомоза выглядит следующим образом:
1)асептичный ряд на внутренние губы;
2)гемостатичный ряд для завершения формирования задней стенки;
3)гемостатичный ряд на наружные губы;
4)асептичный ряд для завершения формирования передней стенки.
231
При формировании анастомоза «бок в бок» вначале формируют культи приводящего и отводящего отделов кишки. Культя кишки формируется, как и передняя стенка анастомоза, наложением двух рядов швов: первый ряд обеспечивает гемостатичность (самые гемостатичные – сквозные швы), а второй ряд обеспечивает асептичность. В качестве асептичного ряда при формировании культи помимо шва Ламбера можно использовать Z- образный, кисетный или полукисетные швы. После формирования анастомоза его обязательно нужно проверить на проходимость и герметичность. Проверка на проходимость осуществляется пальпаторно (за счет инвагинации стенок приводящего и отводящего отделов кишки). Проверка на герметичность проходит путем продавливания жидкого содержимого от приводящего к отводящему отделу. Во время таких операций в обязательном порядке необходимо осуществлять профилактику спаечной болезни. Для этого нужно периодически поливать кишку теплым физиологическим раствором, не допуская потери блеска. В противном случае происходит выпот фибрина и если две такие поверхности соприкоснутся, то между ними образуется спайка.
Резекция тонкой кишки
Показаниями к резекции тонкой кишки являются: ее ранения, несовместимые с сохранением, некроз стенки при грыжевом ущемлении, опухоли и т.д. Резекцию тонкой кишки осуществляют с соблюдением принципов, описанных выше. После выполнения оперативного доступа (чаще всего – срединной лапаротомии) и проведения ревизии определяют уровень резекции (он зависит от показания к операции, например, при некрозе участка кишки от видимо измененного участка отступают в сторону приводящего и отводящего отдела на 10-15 см), обеспечивают изоляцию части кишки, проводят ее мобилизацию (при злокачественной опухоли – клиновидную, в остальных случаях, по возможности – краевую), подготавливают полый орган к вскрытию, удаляют часть кишки, осуществляют энтероэнтеростомию, проверяют анастомоз на герметичность и проходимость, ушивают дефект бры-
жейки, проводят повторную ревизию, контроль на гемостаз и заключительную профилактику спаечной болезни, осуществляют выход из операции. При выполнении резекции тонкой кишки наиболее физиологичным является анастомоз «конец в конец». Однако при наличии факторов, затрудняющих его использование (например, существенное отличие диаметров приводящего и отводящего отделов кишки, угроза непроходимости), обычно формируют энтероэнтероанастомоз «бок в бок». Во время операции постоянно осуществляют профилактику спаечной болезни, для чего серозные поверхности поливают теплым физиологическим раствором. Резекцию тонкой кишки можно выполнять эндоскопически, с использованием аппаратного шва.
Ушивание ран тонкой кишки, перфоративных отверстий, энтеростомии
Раны тонкой кишки опасны не только кровотечением, но и перитонитом из-за попадания инфицированного содержимого из кишки в брюшную полость. Если рана кишки не требует проведения резекции, то ее ушивают, санируют и дренируют брюшную полость. Раны диаметром до 0,5 см обычно
232
ушивают с помощью «чистого» кисетного шва. Дефекты большего размера обычно ушивают двухрядным швом (первый ряд обеспечивает гемостатичность, второй – асептичность). Опытные хирурги при условии использования атравматичной иглы могут использовать шов Шмидена. Швы накладываются между «держалками» (стежками с необрезанными концами нитей), по возможности – в направлении, поперечном по отношению к длиннику кишки (для уменьшения степени сужения ее просвета). После наложения шва проверяют его герметичность и сохранение проходимости кишки.
Ушивание перфоративных (прободных) отверстий желудка (гастрорафия) и двенадцатиперстной кишки при язвенной болезни схоже с ушиванием ран тонкой кишки. В качестве оперативного доступа обычно используют верхнюю срединную лапаротомию. Отыскивают перфоративное отверстие, если оно располагается на задней стенке желудка, то выполняют мобилизацию желудка по большой кривизне для попадания в сальниковую сумку. Края отверстия иссекают и накладывают двухрядный шов. При ушивании отверстия двенадцатиперстной кишки ушивание производят в направлении, поперечном длиннику кишки (для уменьшения стеноза кишки). Для дополнительной перитонизации часто используют оментопексию (подшивают лоскут большого сальника к ушитому отверстию).
Энтеростомия – наложение свища на тонкую кишку. Выделяют следуюшие разновидности энтеростомии: 1) еюностомия (наложение свища на тощую), выполняется как разгрузочная операция или с целью введения питательных смесей через еюностому; 2) илеостомия (наложение свища на подвздошную кишку), выполняется с целью разгрузки. При трубчатой (временной) энтеростомии один конец трубки вводят в тонкую кишку и фиксируют к ней, а другой конец трубки выводят на переднебоковую стенку через рану или контрапертуру (дополнительный прокол). Для профилактики перитонита обязательно выполняют энтеропексию – подшивают тонкую кишку к париетальной брюшине для ликвидации подвижности трубки.
При язвенной болезни желудка, осложненной перфорацией (прободением), перфоративное отверстие следует ушить.
НАБОР ЗАДАНИЙ ДЛЯ САМОКОНТРОЛЯ Тест № 1
Хирург колющей иглой накладывает однорядный узловой серозномышечный с подхватом подслизистой основы шов на наружные края анастомоза. Узелки завязываются в просвет полого органа. Расстояние между стежками – 1 см. Какое требование к кишечным швам будет наверняка нарушено недопустимым образом?
А. Асептичность В. Гемостатичность С. Герметичность
D. Сохранение проходимости органа Е. Относительная атравматичность
233
Тест № 2 Хирург при формировании анастомоза использовал однорядный узловой
серо-серозный шов. Как называется этот шов по автору? А. Пирогова В. Шмидена С. Ламбера
D. Альберта Е. Черни
Тест № 3 Хирург накладывает шов Матешука. Какие слои кишечной стенки он
подхватывает при этом иглой? А. Только серозный В. Серозный и мышечный
С. Серозный, мышечный и подслизистый D. Подслизистый и слизистый
Е. Мышечный, подслизистый и слизистый Тест № 4
При резекции тонкой кишки хирург сформировал межкишечный анастомоз «бок в бок» с помощью двухрядных швов. С формирования какой стенки анастомоза должен был начать хирург?
А. Передней В. Задней С. Верхней D. Нижней
Е. Не имеет значения
Тест № 5 При выполнении резекции тонкой кишки хирург сформировал межки-
шечный анатомоз «конец в конец» и осуществляет «перитонизацию». Что делает хирург на этом этапе операции?
А. Обкладывает орган салфетками В. Накладывает кишечные жомы С. Перевязывает сосуды брыжейки D. Рассекает брыжейку
Е. Восстанавливает целостность серозы Эталоны ответов: № 1 – С; № 2 – С; № 3 – С; № 4 – В; № 5 – Е.
234
5.6. ОПЕРАЦИИ НА ЖЕЛУДКЕ
Актуальность темы. Патология желудка встречается достаточно часто. Некоторые его заболевания (язвенная болезнь, опухоли и т.д.) лечатся оперативным способом. При ожогах пищевода и в других случаях, когда невозможно осуществить питание через рот, накладывают гастростому. Гастростомия и резекция желудка относятся к относительно часто выполняемым абдоминальным операциям. Знание особенностей топографической анатомии желудка помогает избежать врачебных ошибок при диагностике его заболеваний и выполнении оперативных вмешательств. Тема особенно актуальна для будущих хирургов.
Перечень основных теоретических вопросов:
1.Техника выполнения гастростомий: временных (по Витцелю, Штамму- Сенну-Кадеру) и постоянных (по Топроверу). Показания, оперативный доступ, последовательность выполнения оперативного приема. Сравнительная характеристика.
2.Техника резекции желудка по Бильрот-1 и Бильрот-2 (классика, по Бальфуру, модификация Гофмейстера-Финстерера). Показания, оперативный доступ, последовательность выполнения оперативного приема. Физиологическая, 2/3 и субтотальная резекция желудка (особенности мобилизации). Наименование формируемых анастомозов. Сравнительная характеристика.
3.Ушивание перфоративных отверстий желудка. Пилоросохраняющие операции. Топографо-анатомическое обоснование ваготомий (стволовой, селективной гастральной и селективной проксимальной), их сравнительная характеристика. Дренажные операции: пилоропластика (по ГейнекеМикуличу, Финнею, Жабуле), гастродуоденостомия, гастроеюностомия.
УМЕТЬ:
1.обосновывать и сравнивать гастростомии (по Витцелю, Штамму-Сенну- Кадеру и Топроверу), определять возможные ошибки и осложнения, моделировать этапы их выполнения (в т.ч. – обозначать проекцию оперативного доступа);
2.обозначать места перевязки сосудов при резекциях желудка (субтотальной, 2/3 и физиологической);
3.обосновывать и сравнивать резекции желудка (по Бильрот-1, Бильрот-2 в модификации Гофмейстера-Финстерера), определять возможные ошибки и осложнения, моделировать этапы их выполнения (в т.ч. – обозначать проекцию оперативного доступа и разъединяемые при мобилизации связки);
4.обосновывать и сравнивать ваготомии (стволовую, селективную гастральную и селективную проксимальную), дренажные операции на желудке, моделировать этапы их выполнения;
5.подобрать инструменты и шовный материал для выполнения гастростомии (а), резекции желудка (б), назвать их, продемонстрировать умение ими пользоваться.
235
Резекции желудка
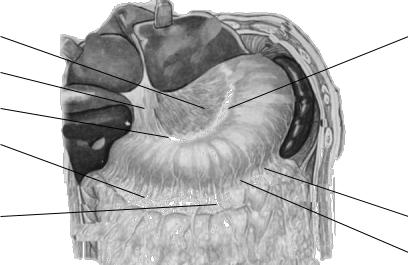
Показаниями к резекции (удалении части) желудка являются: осложненная язвенная болезнь, опухоли желудка, его ранения, несовместимые с сохранением. В качестве оперативного доступа при резекции желудка чаще всего используют верхнюю срединную лапаротомию (см. главу 5.1), так как она позволяет обеспечить доступ не только к желудку, но и к двенадцатиперстной кишке. В зависимости от того, какую часть желудка удаляет хирург, выделяют физиологическую резекцию (с удалением ½ части органа), резекцию 2/3 и субтотальную резекцию (при которой удаляют ¾ органа). Эти резекции в основном отличаются друг от друга уровнем перевязки левой же- лудочно-сальниковой артерии (см. рис. 5.6.1). По возможности стараются сохранять привратниковый отдел желудка – такие операции называются пи-
лоросохраняющими.
1 |
4 |
2 |
|
5 |
|
6 |
|
 7 3 8
7 3 8
9
Рис. 5.6.1. Образования, значимые при резекции желудка:
1.- печеночно-желудочная связка; 2.- печеночно-двенадцатиперстная связка; 3.- желудоч- но-ободочная связка; 4.- место перевязки левой желудочной артерии; 5.- место перевязки правой желудочной артерии; 6.- место перевязки правой желудочно-сальниковой артерии; 7, 8, 9.- место перевязки левой желудочно-сальниковой артерии при субтотальной резекции желудка (7), резекции 2/3 (8) и физиологической резекции (9).
Начинают оперативный прием (после проведения ревизии и изоляции)
с мобилизации по большой кривизне желудка. Для этого рассекают желудоч- но-ободочную связку и перевязывают левую и правую желудочно-сальниковые артерии. При субтотальной резекции желудка желудочно-ободочную связку рассекают полностью и перевязывают левую желудочно-сальниковую артерию на наиболее проксимальном уровне. При этом желудочно-селезеночную связку не рассекают, чтобы не повредить короткие желудочные артерии для обеспечения кровоснабжения оставляемой части желудка (!). При физиологической резекции 1/3 часть желудочно-ободочной связки также не рассека-
ют (с ее левой стороны) и левую желудочно-сальниковую артерию перевязы-
вают на наиболее дистальном уровне. При выполнении резекции 2/3 желудка левую желудочно-сальниковую артерию перевязывают проксимальнее, чем при физиологической резекции, но дистальнее, чем при субтотальной резек-
236
ции (для этого оставляют нерассеченными 2-3 см левого края желудочноободочной связки). После проведения мобилизации по большой кривизне желудка приступают к мобилизации по малой кривизне, сопровождающейся рассечением печеночно-желудочной связки и перевязкой ветвей левой и правой желудочной артерии.
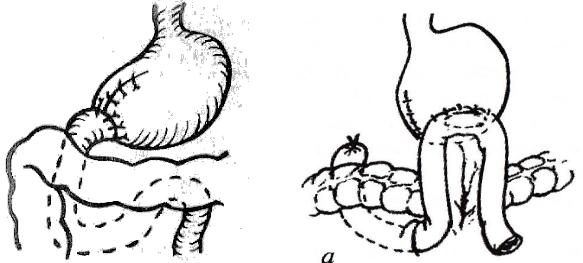
На выбранных уровнях пересекают желудок и отделяют его от двенадцатиперстной кишки. Делать это можно только между наложенными жомами, что не позволяет содержимому полых органов попасть в брюшную полость. Культя желудка частично ушивается с использованием вначале сквозного шва, обеспечивающего гемостатичность, а затем – ряда чистого (асептичного) шва. Использование специальных аппаратов (УКЖ – ушиватель культи желудка) позволяет значительно сократить продолжительность операции. Для восстановления проходимости желудочно-кишечного тракта после удаления части желудка необходимо сформировать анастомоз. В зависимости от того, какой анастомоз формирует хирург при этой операции, выделят резекцию желудка по Бильрот-1 и по Бильрот-2. Резекция по Бильрот-1 предусматривает формирование наиболее физиологичного анастомоза - га-
стродуоденального, по типу «конец в конец» (А на рис. 5.6.2). К сожалению,
этот анастомоз не всегда применим. Наличие натяжения между оставшимися частями желудка и двенадцатиперстной кишки, а также угроза непроходимости анастомоза (из-за малого диаметра двенадцатиперстной кишки) не позволяют использовать гастродуоденостомию. В таких случаях Бильрот предло-
жил формировать передний впередиободочный гастроеюноанастомоз по ти-
пу «бок в бок». Эта операция является классическим вариантом Бильрот-2
(Б на рис. 5.6.2).
А |
Б |
Рис. 5.6.2. Резекция желудка: А. – по Бильрот-1; Б. – по Бильрот-2 в классическом варианте.
В дальнейшем были предложены различные модификации резекции желудка по Бильрот-2. Объединяет эти модификации (и отличает от модифи-
237
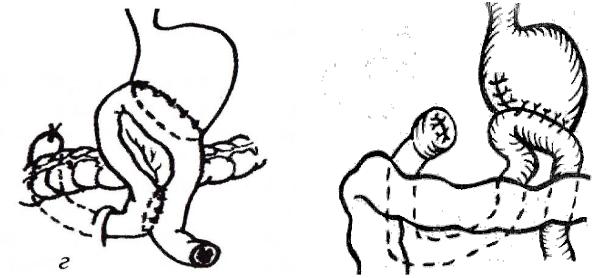
каций резекций по Бильрот-1) то, что формируется гастроеюнальный анастомоз. Бальфур для снижения продолжительности операции и уменьшения травматизации желудка предложил формировать гастроеюнальный анастомоз не «бок в бок» (как в классическом варианте), а «конец в бок», оставив его впередиободочным (А на рис. 5.6.3).
А |
Б |
Рис. 5.6.3. Модификации резекции желудка Бильрот-2: А. – по Бальфуру; Б.- по Гофмейстеру-Финстереру
В настоящее время более широко используют резекцию Бильрот-2 в модификации Гофмейстера-Финстерера (Б на рис. 5.6.3). Эта модификация сходна с классическим вариантом Бильрот-2 тем, что формируется гастроеюноанастомоз, но отличается тем, что этот анастомоз накладывается по типу «конец в бок». Такое усовершенствование позволяет сэкономить время, затрачиваемое на полное ушивание культи желудка, и сопровождается меньшей травматизацией желудка, так как не приходится дополнительно рассекать его переднюю стенку. Таким образом, характерной особенностью резек-
ции желудка по Бильрот-2 в модификации Гофмейстера-Финстерера яв-
ляется формирование позадиободочного гастроеюноанастомоза по типу
«конец в бок». Одной из особенностей проведения резекции желудка по способу Бильрот-2 (включая модификации этой операции) является необходимость формирования культи двенадцатиперстной кишки. Первый ряд швов при этом должен обеспечивать гемостатичность (этот ряд – сквозной), а второй – асептичность. При формировании любого типа анастомоза вначале формируют его заднюю стенку (первый ряд – асептичный, второй – гемостатичный на внутренние губы анастомоза), а затем – заднюю стенку (первый ряд – гемостатичный, второй – асептичный на наружные губы анастомоза). Перед наложением последнего (асептичного) ряда швов предыдущий ряд обрабатывают антисептиком, меняют перчатки и инструменты для соблюдения принципа асептичности. После формирования анастомоза его проверяют на
238
герметичность и проходимость. При проведении резекции по способу Биль- рот-2 формируют «шпору» для предотвращения попадания желудочного содержимого в двенадцатиперстную кишку. Для этого подтягивают приводящий отдел тощей кишки вверх путем подшивания его к культе желудка в направлении малой кривизны. При этой же операции необходимо ушить дефект брыжейки поперечной ободочной кишки, чтобы другая петля тонкой кишки не могла попасть в верхний этаж брюшной полости и ущемиться.
После резекции желудка возможны типичные для любой абдоминальной операции осложнения: перитонит, внутреннее кровотечение, спаечная болезнь, развитие послеоперационной грыжи. Возможны также осложнения, характерные для формирования анастомозов: развал анастомоза, его непроходимость. Еще одним типичным после резекции желудка осложнением является демпинг-синдром – слишком быстрое опорожнение желудка. Проявляется демпинг-синром потерей сознания после приема пищи, что объясняется резким притоком крови к кишечнику и, соответственно, оттоком крови от головного мозга. Если непроходимость анастомоза более характерна для резекции желудка по Бильрот-1, то демпинг-сидром чаще возникает при проведении резекции по Бильрот-2.
Гастостомии
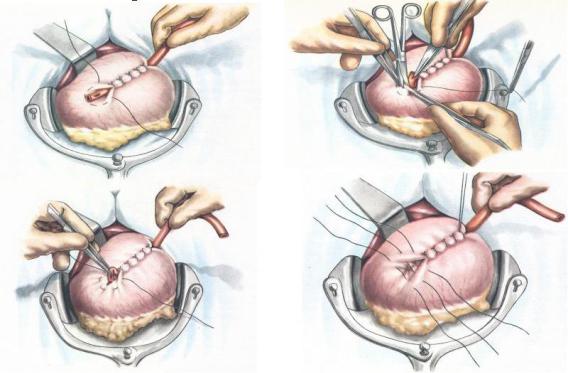
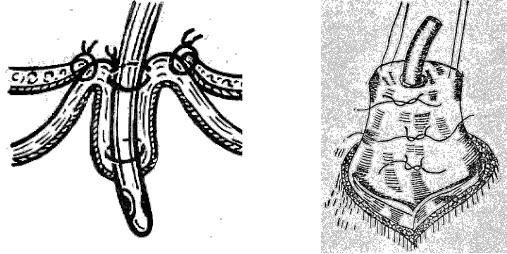
Рис. 5.6.4. Гастростомия по Витцелю.
Гастростомию (наложение свища на желудок) применяют в тех случаях, когда пациент не может питаться через рот. Гастростомии делятся на временные и постоянные. Временная гастростомия направлена на формирование трубчатого свища, когда пациент временно не может питаться через естественные пути, например, при рубцовом ожоге пищевода. К временным гастростомиям относятся способы Витцеля и Штамма-Сенна-Кадера. Посто-
239
янная гастростомия направлена на формирование постоянного (губовидного) свища и применяется при неоперабельных опухолях желудка или пищевода. К постоянным гастростомиям относиться способ Топровера. При выполнении любой гастростомии в качестве оперативного доступа обычно пользуются верхней левосторонней трансректальной лапаротомией (3 на рис. 5.1.2), в результате выполнения которой хирург попадает в преджелудочную сумку.
Гастростомия по Витцелю отличается от гастростомии по Штамму- Сенну-Кадеру способом фиксации трубки к передней стенке желудка. По Витцелю с помощью серо-серозных швов для трубки формируется канал, расположенный вдоль оси желудка, конец трубки погружается в полость желудка и фиксируется затягиванием единственного кисетного шва (рис. 5.6.4). Второй конец трубки выводится на переднебоковую стенку живота через контрапертуру, выполняемую по наружному краю левой прямой мышцы живота. Обязательным этапом любой гастростомии является гастропексия (подшивание передней стенки желудка к внутренней поверхности переднебоковой стенки живота). Гастропексия направлена на устранение подвижности желудка в передне-заднем направлении, так как желудок, сместившись кзади, может потянуть за собой трубку, наружная часть которой может занести с собой инфекцию в брюшную полость. Таким образом, гастропексия выполняется для профилактики перитонита.
А |
Б |
Рис. 5.6.5. Гастростомия: А. - по Штамму-Сенну-Кадеру; В. - по Топроверу.
При гастростомии по Штамму-Сенну-Кадеру в области дна желудка накладывают нескольких (2 или 3) кисетных швов, один внутри другого (А на рис. 5.6.5). В центре внутреннего кисета делают разрез, соответствующий диаметру трубки (гастротомия), вставляют трубку и затягивают кисеты (вначале – внутренний, затем – наружные). Таким образом, из передней стенки желудка формируется для трубки канал, обращенный в просвет органа. Способ Штамма-Сенна-Кадера обычно используется при выполнении гастростомии у детей, так желудок ребенка имеет меньшие размеры, что затрудняет
