
- •2. Заболеваемость и смертность от злокачественных опухолей. Динамика и структура
- •1. Показатели заболеваемости злокачественными новообразованиями
- •2. Показатели смертности от злокачественных новообразований
- •4. Роль первичного онкологического кабинета в организации оказания онкологической помощи. Клинические группы. Учет и диспансеризация онкологических больных
- •5. Принципы ранней и своевременной диагностики злокачественных опухолей. Классификация tnm.
- •7. Возможности выявления рака в доклиническом периоде. Формирование групп повышенного риска. Роль скрининговых исследований.!
- •8. Значение эндоскопических, цитологических, рентгенологических и иммунологических методов исследования в онкологии.
- •9. Роль морфологических методов исследования в онкологии. Способы взятия материала для цитологического и гистологического исследований.
- •10. Факторы, способствующие развитию злокачественных опухолей. Первичная профилактика рака.
- •2.6.3. Значение курения в возникновении злокачественных новообразований
- •2.6.4. Значение ультрафиолетового излучения
- •2.6.5. Радиоактивные излучения
- •2.6.6. Вирусный канцерогенез
- •2.6.7. Химические соединения
- •Часть I. Общая онкология
- •2.6.8. Экологические аспекты циркуляции канцерогенов во внешней среде
- •11. Роль экзогенных (химические и физические агенты, онковирусы) и эндогенных (факторов в возникновении опухолей человека).
- •12. Принципы патогенеза злокачественных новообразований. Опухолевые стволовые клетки.
- •13. Злокачественные опухоли как социальная проблема. Канцерогенные вещества во внешней среде, их основные источники.
- •14. Лучевая терапия как метод лечения злокачественных новообразований. Виды лучевой
- •15. Основные клинические симптомы и патогенез их развития при злокачественных опухолях.
- •16. Закономерности и пути метастазирования злокачественных опухолей.
- •17. Опухолевые маркеры и их роль в онкологии.
- •18. Паренеопластические синдромы. Классификация и их значение.
- •19. Методы и принципы лечения злокачественных опухолей. Успехи в онкологии.
- •20. Радикальное, паллиативное и симптоматическое лечение онкологических больных.
- •21. Современные принципы и возможности лекарственной терапии онкологических больных.
- •22. Паллиативное лечение онкологических бальных.
- •23. Сочетание беременности и злокачественных опухолей. Особенности диагностики, лечения и прогноза.
- •24. Рак кожи. Заболеваемость. Меры профилактики. Особенности клинического течения базалиом и плоскоклеточного рака. Принципы диагностики и лечения
- •25. Пигментные невусы. Признаки и факторы, способствующие их озлокачествлению. Диагностика и лечебная тактика.
- •8.1.3. Факультативный и облигатный предраки кожи
- •26. Меланома кожи. Особенности роста и метастазирования. Принципы диагностики и лечения.
- •8.2.7. Методы специального обследования
- •8.2.8. Показания, противопоказания и методика забора материала
- •8.2.9. Лечение
- •Глава 8. Рак кожи и меланома 201
- •27. Злокачественные опухоли мягких тканей. Принципы диагностики и лечения.
- •28. Злокачественные опухоли костей. Особенности клиники, диагностики и лечения.
- •29. Рак нижней губы. Формы роста и дуги метастазирования. Методы диагностики. Принципы лечения первичного очага и регионарных метастазов.
- •30. Рак нижней губы. Клинические особенности. Метолы диагностики и лечения. Прогноз.
- •31. Новообразования слюнных желез. Классификация. Методы диагностики и лечения.
- •32. Рак языка. Заболеваемость. Роль курения и вредных привычек, Принципы диагностики и лечения.
- •33. Рак языка. Формы роста, пути метастазирования. Методы диагностики. Принципы лечения.
- •34. Узловые образования в щитовидной железе. Диагностическая и лечебная тактика.
- •35. Рак щитовидной железы. Отличительные особенности высоко-дифференцированных форм. Особенности хирургического лечения.
- •36. Рак щитовидной железы. Особенности клинического течения медуллярного и недифференцированного рака. Принципы диагностики и лечения.
- •54. Рак легкого. Клинико-анатомическая классификация. Особенности клинического течения
- •55. Центральный рак легкого. Зависимость клиники от типа роста опухоли. Понятие о пневмоните.
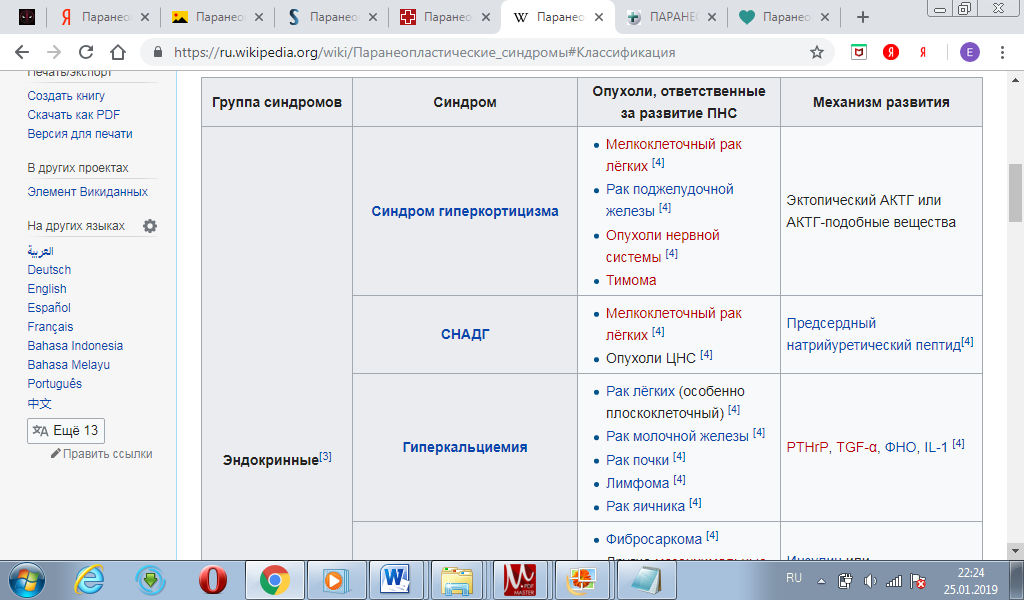
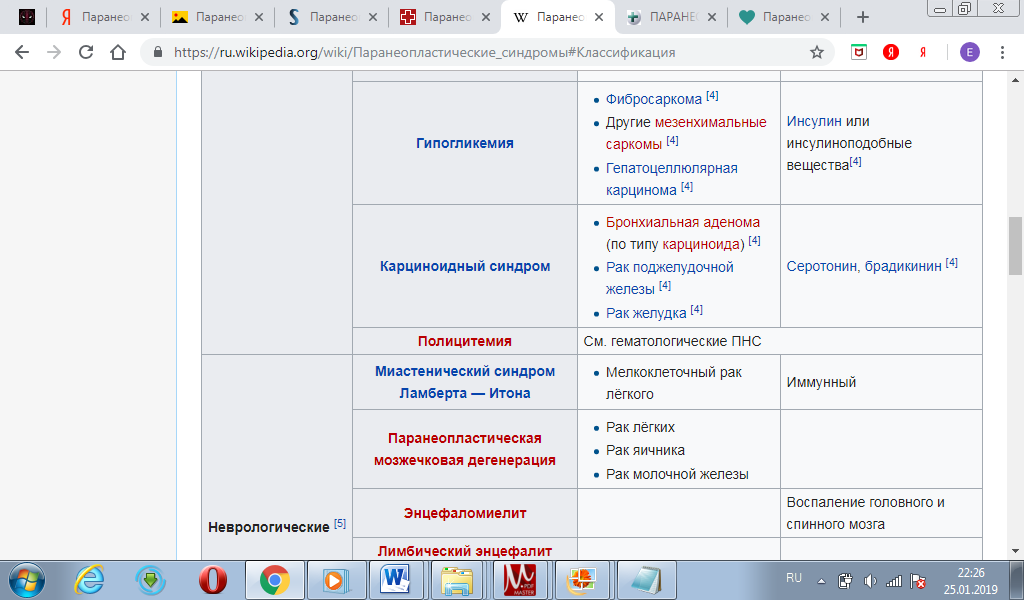
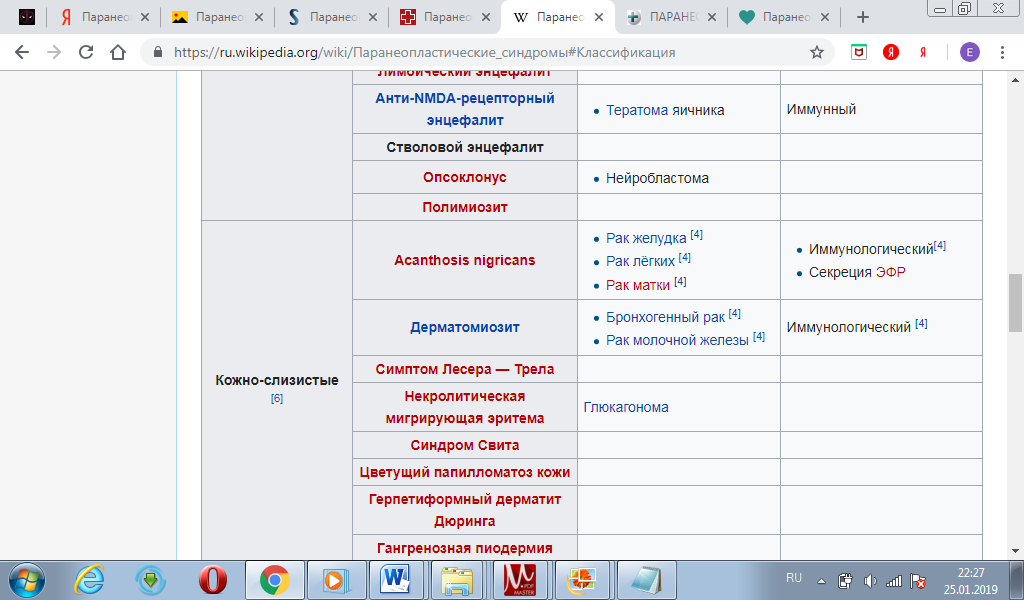
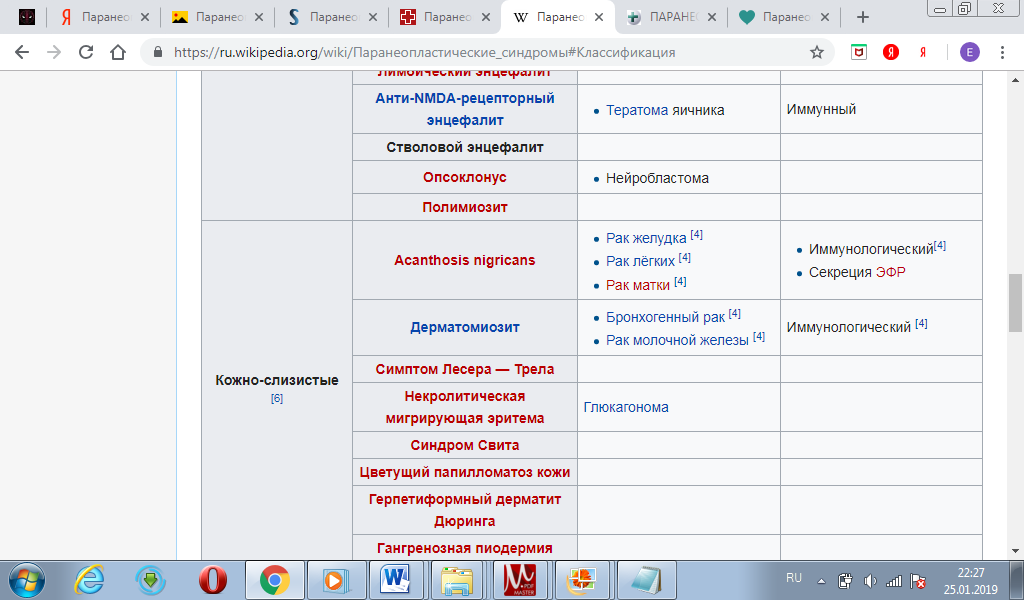
18. Паренеопластические синдромы. Классификация и их значение.
Паранеопластические синдромы – это нарушения, вызванные опухолевым процессом и проявившиеся на расстоянии от опухоли и ее метастазов, т.е. в органах-мишенях. В настоящее время выделяют следующие основные этиологические факторы и патогенетические механизмы развития паранеопластических синдромов: 1. Воздействие секретированных опухолью биологически активных белков или полипептидов, факторов роста, интерлейкинов, цитокинов, простагландинов, эмбриональных (раково-эмбрионального антигена, или альфа-фетопротеина) и других протеинов, таких как иммуноглобулины, а так же энзимов. 2. Образование аутоиммунных и иммунных комплексов, наличие иммунной супрессии. 3. Образование эктопических рецепторов или конкурентное блокирование действия нормальных гормонов биологически неактивными гормонами, продуцированными опухолью. 4. «Запрещенный контакт», при котором освобождаются энзимы или другие продукты, в норме отсутствующие в кровяном русле, но циркулирующие в условиях патологической васкуляризации опухоли или при разрушении базальных мембран, что ведет к развитию антигенных реакций, не соответствующих нормальным физиологическим функциям. 5. Другие причины, в том числе генетически обусловленная восприимчивость к развитию аутоиммунных процессов. Многие годы неврологические паранеопластические синдромы классифицировали в зависимости от наличия симптомов (синдромов) и их локализации. С открытием аутоантител классификация видоизменилась. В ее основу было положено патогенетическое разделение неврологических нарушений на антителопозитивные и антителонегативные синдромы, а некоторые синдромы, считавшиеся ранее паранеопластическими, были выведены из этого раздела.
19. Методы и принципы лечения злокачественных опухолей. Успехи в онкологии.
В зависимости от степени распространенности процесса, общего состояния пациента, оснащенности и возможностей медицинского учреждения, лечение может быть радикальным, паллиативным или симптоматическую,
Радикальное лечение – это терапия, направленная на полную ликвидацию всех очагов опухолевого роста, оно может быть клиническим и биологическим (Б. Е. Петерсон, 1980).
Клиническая оценка результатов лечения производится сразу после окончания его; биологическая оценка производится по отдаленным результатам. Отдаленные результаты в настоящее время определяются пятилетним сроком после лечения.
Паллиативное лечение – это терапия, направленная прямо или косвенно на опухоль с целью уменьшения ее массы и/или задержки роста, что может обеспечить продление жизни и улучшение ее качества.
Паллиативная терапия применяется в тех случаях, когда радикальное лечение (излечение) недостижимо.
Симптоматическое лечение – это терапия, направленная на устранение или ослабление тягостных или опасных дтя жизни больного проявлений опухолевого роста и его осложнений. Симптоматическое лечение не предусматривает достижения какого-либо противоопухолевого эффекта.
Методы лечения онкологических больных
1. Хирургический (оперативный) метод
2. Лучевая терапия
3. Химиотерапия
4. Гормональная терапия
5. Вспомогательная терапия
6. Сочетанная терапия
7. Комбинированное лечение
8. Комплексное лечение
Оперативное лечение опухолей
Возможный характер оперативных вмешательств при лечении онкологических больных.
1. Радикальные операции
2. Паллиативные операции.
3. Симптоматические операции.
4. Реабилитационные операции.
Радикальные операции по своему объему, в зависимости от распространенности процесса, могут быть типовыми, расширенными, комбинированными.
Типовая радикальная операция должна предусматривать удаление пораженного органа или части его в пределах заведомо здоровых тканей вместе с регионарными лимфатическими узлами и окружающей клетчаткой одним блоком.
Расширенная радикальная операция – это такое вмешательство, которое наряду с типовой радикальной операцией предусматривает удаление пораженных лимфатических узлов третьего порядка (N3), т. е. дополняется лимфаденэктомией.
Комбинированная радикальная операция – это вмешательство, которое выполняется в тех случаях, когда в процесс вовлечено два и более смежных органа, поэтому удаляются пораженные органы или их части с соответствующим лимфатическим аппаратом.
Паллиативные операции - это вмешательства, которые выполняются в тех случаях, когда радикальную операцию выполнить невозможно. В подобной ситуации удаляется первичная опухоль в объеме типовой радикальной операции, что обеспечивает продление жизни и улучшение ее качества.,
Симптоматические операции – это вмешательства, которые выполняются при далеко зашедшем процессе, когда имеет место либо выраженное нарушение функции органа, либо осложнения, угрожающие жизни больного, которые могут быть устранены оперативным путем, Например: при нарушении проходимости пищевода выполняется гастростомия; желудка – гастроэнтеростомия; при непроходимости толстой кишки накладываются обходные анастомозы, формируется противоестественный задний проход, перевязка сосудов при кровотечении из распадающейся опухоли, аррозии сосуда и т. д.
Реабилитационные операции – это вмешательства, которые выполняются в целях медицинской и социальной реабилитации онкологических больных. Эти операции по своему характеру могут быть пластические, косметические и восстановительные.
При выполнении операций по поводу онкологических заболеваний, наряду с асептикой и антисептикой, хирург обязан соблюдать принципы абластики и антибластики.
Абластика – система мероприятий, направленная на предупреждение рассеивания опухолевых клеток в области операционной раны и развития имплантационных метастазов и рецидивов.
Лучевая терапия
Лучевая терапия осуществляется с помощью различных источников (установок) ионизирующего (электромагнитное и корпускулярное) излучения.
Существуют три метода лучевой терапии.
1. Методы дистанционного облучения - радиоактивный источник в момент облучения находится на большей или меньшей дистанции от поверхности тела больного. Дистанционное облучение может быть статическим или подвижным. Для дистанционного облучения могут использоваться коротко- и длиннофокусные рентгеновские аппараты, гамма-терапевтические установки, ускорители электронов и тяжелых заряженных частиц.
2. Методы контактного облучения – источник излучения в виде радиоактивного препарата, располагается в непосредственной близости к поверхности опухоли. Контактное облучение может быть аппликационном (радионуклиды размещаются на опухоли). внутриполостным (рак влагалища, тела матки, прямой кишки) и внутритканевым - радиоактивные препараты в виде игл вводятся непосредственно в ткань опухоли.
3. Сочетанные методы лучевой терапии – это комбинированное применение одного из способов дистанционного и контактного облучения.
Режимы проведения лучевой терапии
1. Стандартный курс фракционного облучения включает 25–35 фракций по 2 Гр с интервалом 2–3 дня. Суммарная курсовая доза 50–70 Гр.
2. Расщепленный курс лучевой терапии предусматривает разделение курсовой дозы на 2 равных цикла фракционного облучения с 2–4 недельным перерывом между ними. Такой курс показан при лечении ослабленных пожилых пациентов, а также с целью снижения интенсивности острых лучевых реакций.
3. Интенсивно-концентрированная телегамматерапия средними фракциями облучение применяется главным образом в предоперационном периоде в целях девитализации раковых клеток и уменьшения вероятности развития рецидива. Облучение производится ежедневно в течение 4–5 дней средними фракциями - 4–5 Гр. Суммарная очаговая доза облучения (СОД) составляет 20–25 Гр.
4. Гиперфракционированис (крупнофракционная терапия) - применяется так же, как элемент комбинированного (оперативно-лучевое). Облучение, производится крупными фракциями (6–7 Гр) в течение 4 дней. Суммарная очаговая доза составляет 24–28 Гр.
5. Мультифракционирование - режим лучевой терапии с проведением в течение дня 2, иногда 3 сеансов облучения малыми фракциями (например, по 1 Гр 2 раза в день).
В зависимости от чувствительности к ионизирующему излучению все опухоли делятся на 5 групп (Матэ, 1976).
1. 1 группа – опухоли высокочувствительные к излучению: гематосаркомы. семиномы, мелкоклеточный недифференцированный и низкодифференцированный рак.
2. 2 группа – радиочувствительные опухоли: плоскоклеточный рак кожи, ротоглотки, пищевода и мочевого пузыря.
3. 3 группа – опухоли со средней чувствительностью к излучению: сосудистые и соединительнотканные опухоли, астробластомы.
4. 4 группа – опухоли с низкой чувствительностью к излучению: аденокарциномы молочной, поджелудочной, щитовидной желез, почек, печени, ободочной кишки, лимфохондроостеосаркомы.
5. 5 группа – опухоли с очень низкой чувствительностью к излучению: рабдо- и лейомиосаркомы, ганглионейробластомы, меланомы.
Виды химиотерапии.
1. Системная лекарственное воздействие путем введения препаратов перорально, внутривенно, внутримышечно, подкожно или ректально, рассчитанное на общий (резорбтивный) противоопухолевый эффект.
2. Регионарная химиотерапия – воздействие на опухоль цитостатиком в повышеных концентрациях с ограничением его поступления в другие органы путем введения в сосуды, питающие саму опухоль или область, где она расположена. В зависимости от методики регионарная химиотерапия может быть перфузионной, инфузионной и эндолимфатической
3. Локальная химиотерапия – цитостатики в соответствующих лекарственных формах могут применяться в виде мазевой аппликации на опухоль, путем введения в серозные полости при специфических выпотах (асцит, плеврит), путем введения в спинномозговой канал (интратекально) при поражении мозговых оболочек, путем интравезикального введения (при новообразованиях мочевого пузыря).
Возможности химиотерапии определяются чувствительностью опухолевого процесса. Однако следует помнить, что даже эффективная химиотерапия приводит чаще всего только к клинической ремиссии на больший или меньший период вне зависимости от чувствительности к цитостатикам.
адъювантная химиотерапия (направленная на уменьшение риска разви
тия рецидива заболевания путем воздействия на микрометастазы после
хирургического или лучевого излечения первичной опухоли). Проведе
ние истинной (после радикального лечения) адъювантной химиотерапии
рационально в сравнительно ограниченной группе больных: при саркоме
Юинга, остеогенной саркоме, несеминомных опухолях яичка, опухоли
Вильмса, эмбриональной рабдомиосаркоме, первичных опухолях мозга
у детей, раке молочной железы (в основном у женщин в пременопаузе с
метастазами в 1-3 лимфатические узла), отдельных вариантах злокаче
ственных лимфом, мелкоклеточном раке легкого;
♦ неоадъювантная химиотерапия (применение химиопрепаратов до опера
ции или лучевой терапии с целью уменьшения размеров опухолевых масс
и последующей оценки чувствительности их к использованным цитостати-
кам). Наибольшее распространение получила при плоскоклеточном раке
головы и шеи, местно-распространенном раке молочной железы.
