
Kopeykin-Ortopedicheskaya_stomatologia
.pdf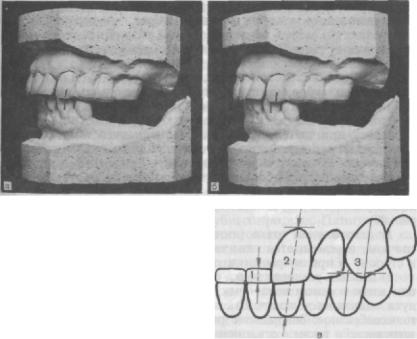
ложение нижней челюсти — смещение дистально и кверху при максимальном сокращении мышц — поднимателей нижней челюсти с целью достижения максимального контакта между сохранившимися зубами вследствие патологических процессов в окклюзионной поверхности твердых тканей жевательных зубов, частичной или полной их потери. Вторичная центральная окклюзия сопровождается уменьшением вертикального размера нижнего отдела лица более чем на 4 мм по сравнению с положением челюсти в физиологическом покое.
Важным для определения дистального смещения нижней челюсти являются методы визуального и измерительного линейного сопоставления взаимоотношений элементов височно-нижне- челюстного сустава по рентгеновским снимкам суставов во вторичной центральной окклюзии и при физиологическом покое нижней челюсти. Смещение нижней челюсти и снижение окклюзионной высоты могут обусловить поражение жевательных мышц или височно-нижнечелюстных суставов. Поэтому определение глубины резцового перекрытия и разницы в размерах нижнего отдела лица при физиологическом покое нижней челюсти в окклюзионном соотношении обязательно. Определяют также межокклюзионное пространство (МОП) — расстояние между зубными рядами при положении нижней челюсти в физиологическом покое. В норме оно равно 2—4 мм. При глубоком прикусе
Рис. 39. Дистальное смещение нижней челюсти и развитие глубокого резцового перекрытия.
а — вторичная центральная окклюзия; о — исходная (до заболевания) центральная окклюзия; в — правильное соотношение передних зубов (схема).
71

Рис.40. Варианты смещения линии центра нижней челюсти при открывании рта.
О — центральная окклюзия; М — максимальное открывание рта (стрелками
м указан характер смещения).
МОП в области передних зубов может быть равно нулю, а в области жевательных зубов увеличено до 11 —13 мм.
Одновременно следует изучить характер движения нижней челюсти при открывании и закрывании рта. В норме разобщение зубных рядов при максимальном открывании рта равно 40—50 мм. Открывание рта может быть затруднено при невралгиях, миопатиях, поражениях суставов. Характер смещения определяют по пространственному смещению линии центра зубного ряда нижней челюсти по отношению к линии центра верхнего зубного ряда на этапах медленного открывания и закрывания рта. Отклонение от линейного смещения свидетельствует о наличии патологии в системе (рис. 40).
Несовпадение при центральной окклюзии линии центра (вертикальная линия между центральными резцами верхней и нижней челюстей) может быть симптомом различных заболеваний: поражения правого или левого височно-нижнечелюстного сустава, перелома челюстей, функциональной перестройки в жевательных мышцах вследствие частичной потери зубов (наличие жевательных зубов на одной стороне). Например, острый или хронический артрит правого височно-нижнечелюстного сустава обусловливает смещение нижней челюсти влево (рис. 41), что позволяет при таком положении мыщелкового отростка снять давление на суставной диск. Несовпадение мышц центра в редких случаях отмечается при аномалийном развитии челюстей.
Находясь впереди больного и попросив его, разомкнув губы, медленно открывать и закрывать рот, можно определить следующие варианты вертикального перемещения нижней челюсти (см. рис. 40):
1) центральная точка (линия) нижней челюсти плавно, без толчков, перемещается вниз точно вертикально, без отклонений в сторону и при закрывании рта резко проходит этот же путь; 2) нижняя резцовая точка смещается от линии центра вправо или влево в самом начале открывания рта в середине или конце пути смещения челюсти. Смещение, как правило, не плавное, а толчкообразное. Закрывание рта может быть плавным, но чаще затруднено и также с отклонением от строго вертикальной линии.
72
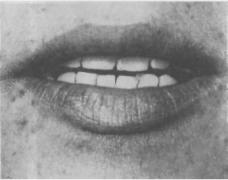
Рис.41. Несовпадение центральных линий зубных рядов при артрите.
Установление таких отклонений обязывает провести аускультацию, пальпаторное и рентгенологическое исследование суставов. Особое внимание при обследовании необходимо обращать на равномерность и одновременность смыкания зубных рядов при центральной окклюзии и наличие множественных контактов при окклюзионных движениях нижней челюсти. Выявление на отдельных зубах участков, которые при окклюзиях первые вступают в контакт, проводят визуально при медленном смыкании зубных рядов и при поэтапном смещении нижней челюсти из положения центральной окклюзии в одно из крайних положений боковых правых или левых окклюзии, а также в крайнее переднее положение.
Данные об участках концентрации давления уточняют с помощью копировальной бумаги или восковых пластин, получая при этом окклюзиограммы (рис. 42).
В случаях неравномерности контактов можно в комплексе с другими выявленными симптомами установить источник заболевания или один из патологических факторов пародонтита, периодонтита, заболеваний височно-нижнечелюстного сустава.
Концентрация окклюзионных контактов, или иначе концентрация жевательного давления, возможна за счет неправильно наложенных пломб, некачественно изготовленных коронок, мостовидных протезов. Она возникает также вследствие неравномерной стертости естественных зубов, а также стертости искусственных пластмассовых зубов в зубных протезах. Патогномонично наличие преждевременных контактов для таких болезней, как вторичные деформации зубочелюстной системы вследствие частичной адентии или заболеваний пародонта (рис. 43).
Преждевременные контакты, т. е. контакты на отдельных точках зубов или группы зубов, часто ведут к смещению нижней челюсти в момент окклюзионного контакта в противоположную сторону и изменению ее положения в центрально-окклюзионном соотношении. Эти же преждевременные контакты обусловлива-
73

Рис. 42. Исследование окклюзионных контактов и получение окклюзиограмм.
а — на зубном ряду фиксирована восковая пластинка; б — пластинка выведена из полости рта; в — пластинка размещена на диагностической модели; по участкам продавленности отмечают контактные пункты.
Рис. 43. Окклюзионные контактные пункты.
а — при ортогнатическом прикусе; б — изменение контактов при пародонтите.
74
ют и перенос центра разжевывания пищи на противоположную
сторону, так как, согласно феномену Христенсена и положени- |
|
ям о рабочей и балансирующей |
сторонах, смещение ведет на |
стороне, куда сместилась челюсть, |
к окклюзионным контактам |
и разобщает зубные ряды на другой стороне. |
|
К разжевыванию пищи на одной стороне или на некоторых |
|
зубах могут вести не только указанные ранее дефекты зубных рядов, но и нелеченый кариес, пульпит, периодонтит, локализованные хронические заболевания слизистой оболочки.
Установление в момент обследования причин, острых или хронических, изменения окклюзионных соотношений следует считать важным в диагностике заболеваний, так как преждевременные контакты или локализованные очаги источников боли способствуют рефлекторному изменению характера разжевывания пищи, изменению характера сократительной способности мышечной системы, вынужденному положению нижней челюсти. Эти условнорефлекторные реакции могут при сохранении источника раздражения закрепиться со временем и сформировать новые топографоанатомические взаимоотношения органов зубочелюстной системы и обусловить развитие в ней патологических состояний.
Проводя обследование зубных рядов и устанавливая характер окклюзионных соотношений и контактов, необходимо оценить характер и выраженность клинического экватора у зубов и их положение по отношению к вертикальной плоскости (степень и направление наклона оси коронки зуба). Отсутствие экватора в результате аномалийного развития зуба или его исчезновение вследствие наклона или изменения положения может стать причиной развития воспалительных процессов в маргинальном пародонте.
Оценка состояния слизистой оболочки рта
Здоровая слизистая оболочка имеет бледно-розовую окраску в области десен и розовую в других участках. При наличии различных патологических процессов окраска слизистой оболочки меняется, нарушается ее конфигурация, на ней появляются различные элементы поражения. Гиперемированные участки указывают на воспаление, которое, как правило, сопровождается отеком тканей. Резкая гиперемия характерна для острого воспаления, синюшный оттенок — для хронического. При обнаружении тех или иных отклонений в окраске и структуре слизистой оболочки необходимо путем опроса установить время появления этих изменений, какими ощущениями они сопровождаются, определить тактику дальнейшего обследования, не забывая об онкологической настороженности. Например, очаги повышенного ороговения Могут перейти в очаг новообразования.
75
Элементы поражения слизистой оболочки. Обследование слизистой оболочки должно базироваться на правильной оценке местных и общих этиопатогенетических факторов, так как они могут действовать не только самостоятельно, но и в сочетании. Например, причинами возникновения таких симптомов, как гиперемия, кровоточивость, отек и жжение слизистой оболочки протезного ложа, могут быть: 1) механическая травма; 2) нарушение теплообмена слизистой оболочки вследствие плохой теплопроводимости протеза из пластмассы; 3) токсико-химическое воздействие ингредиентов пластмассы; 4) аллергическая реакция на пластмассу; 5) изменение слизистой оболочки при некоторых системных заболеваниях (авитаминозы, болезни эндокринные, желудочно-кишечного тракта); 6) микозы.
Встречаются следующие элементы поражения слизистой оболочки: эрозии — поверхностный дефект; афты — небольшие округлые участки изъязвления эпителия желто-серого цвета с ярко-красным воспалительным ободком; язвы — дефект слизистой оболочки и подлежащей ткани с неровными, подрытыми краями и покрытым серым налетом дном; гиперкератоз — избыточное ороговение с уменьшением процесса слущивания. Необходимо использовать все поликлинические и лабораторные методы для выявления причины поражения (простудные заболевания, контакт с инфекционным больным, заболевание желудоч- но-кишечного тракта и др.). Не следует исключать весьма вероятные причины — травму этого участка острым краем зуба, наклоненным или смещенным зубом, некачественным протезом, электрохимическое повреждение тканей в результате применения (при изготовлении протезов) разных сплавов металлов с различным электролитическим потенциалом (нержавеющая сталь и золото). При этом надо помнить, что травмирующие участки могут находиться в отдалении от травмированного участка языка или щеки за счет смещения тканей или языка в момент разговора либо приема пищи. Во время обследования просят больного открывать и закрывать рот, перемещать язык — это позволит уточнить травмирующий участок.
Травматические повреждения — язвы — необходимо дифференцировать от раковых и туберкулезных изъязвлений, сифилитических язв.
Длительная травма может привести к гипертрофии слизистой оболочки. Образуются доброкачественные опухоли: фиброма — опухоль из волокнистой соединительной ткани, папиллома — опухоль, развивающаяся из плоского эпителия и выступающая над его поверхностью; папилломатоз — образование множественных папиллом.
При выявлении петехиальных (петехия — пятно на слизистой оболочке диаметром до 2 мм, образовавшееся в результате капиллярного кровоизлияния) высыпаний на слизистой оболочке мягкого и твердого неба, даже если больной пользуется съемным
76
протезом, в первую очередь необходимо исключить заболевание крови. Так, при тромбоцитопенической пурпуре (болезнь Верльгофа) на слизистой оболочке появляются участки геморрагии (кровоизлияний) в виде мелкоточечных ярко-красных пятен, имеющих иногда пурпурный, вишнево-синий или коричневожелтый цвет.
Следует помнить о химическом, электрохимическом повреждении слизистой оболочки, а также о возможной аллергической реакции на базисный материал.
Предположив ту или иную форму заболевания, необходимо провести дополнительные лабораторные исследования (анализ крови, цитологическое исследование мазков-отпечатков, бактериологические, иммунологические исследования) или направить больного к терапевту-стоматологу или хирургу, дерматовенерологу. Следует также помнить, что несовпадение клинического (предположительного) и цитологического диагнозов служит показанием не только к повторному обследованию, но и к расширению методов исследований.
Установление характера поражений слизистой оболочки рта, причин, вызвавших или поддерживающих это поражение, важно для выбора метода лечения и материала, из которого необходимо изготовить зубные протезы и аппараты. В настоящее время доказано, что при хронических заболеваниях слизистой оболочки полости рта (красный плоский лишай, лейкоплакия, лейкокератоз) ортопедические мероприятия занимают ведущее место в комплексной терапии.
Увеличение размеров дешевых сосочков, появление кровоточивости десен, синюшный оттенок или резкая гиперемия свидетельствуют о наличии поддесневого камня, раздражения десневого края краем искусственной коронки, пломбы, съемным протезом, об отсутствии межзубных контактов и травме слизистой оболочки пищевыми комками. Данные симптомы могут быть при различных видах гингивита, пародонтите (рис. 44). Наличие свищевых ходов, рубцовых изменений на десне служит подтверждением наличия воспалительного процесса в пародонте (рис. 45).
На десне, а также по переходной складке могут образовываться болезненные зоны, припухлости (выбухание), а иногда и свищевые ходы с гнойным отделяемым. Они возникают в результате воспалительных (острых или хронических) процессов в пародонте.
На слизистой оболочке щеки, языка иногда можно заметить отпечатки зубов, зоны кровоизлияний от прикусывания слизистой оболочки во время жевания. Эти явления возникают в результате отека тканей, который в свою очередь развивается при заболеваниях желудочно-кишечного тракта. Следы от прикусывания языка, щек можно выявить при снижении окклюзионной высоты, нарушениях окклюзионных соотношений отдельных зубов; наконец, они могут появиться во время эпилептического при-
77

падка, дискинезии (расстройство координированных двигательных актов, заключающееся в нарушении пространственной координации движений) языка при поражении нервной системы.
Оценке подлежит и степень увлажненности слизистой оболочки. Сухость слизистой оболочки (ксеростомия) обусловлена гипосекрецией слюнных желез, которая возникает как результат заболеваний околоушных и подъязычных желез; отмечается при диабете, кандидозе. При жалобах на сухость во рту необходимо провести пальпацию этих желез и определить количество и качество слюны. В норме из протоков выделяется несколько капель прозрачного секрета.
Топографоанатомические особенности строения слизистой обо-
лочки протезного ложа. Большое значение при обследовании больного, нуждающегося в ортопедическом лечении, приобретает изучение топографоанатомических особенностей строения слизистой оболочки протезного ложа. Особое значение это имеет при выборе слепочных материалов, применении съемных конструкций протезов, диспансерном наблюдении за лицами, пользующимися зубными протезами (оценка качества лечения).
Рис. 46. Слизистая оболочка полости рта.
а — уздечка верхней : губы; б — щечно-десне- вая складка; в — поперечные небные складки; г — шов неба; д — слепые ямки; е — крылочелюстная складка; ж — небная миндалина; з — зев; и — язык; к — нижняя щечно-десневая складка.

Рис. 47. Схема расположения слизистой оболочки альвеолярного отростка.
а — активно-подвижная; б — пассивно-подвижная; в — неподвижная слизистая; г — переходная складка; д — клапанная зона.
В преддверии рта как на верхней, так и на нижней челюсти имеются уздечки верхней губы и нижней губы (рис. 46). Как правило, уздечки заканчиваются на слизистой оболочке альвеолярного отростка, не доходя до десневого края на 5—8 мм. Другой конец соединяется с апоневрозом круговой мышцы рта. Иногда уздечки достигают уровня десневого края, прикрепляясь к десневому сосочку между центральными резцами. Такое аномалийное прикрепление, как правило, ведет к образованию промежутка между центральными резцами — диастеме, а со временем и к ретракции десневого края у этих зубов. в
С вестибулярной стороны в области премоляров как на верхней, так и на нижней челюсти справа и слева имеются боковые щечно-десневые складки.
Осматривают и определяют границы уздечек и складок, отведя губу, а затем щеку вперед и вверх при полуоткрытом рте. При потере зубов место прикрепления уздечек и складок не меняется, но вследствие атрофии альвеолярного отростка оно как бы приближается к его центру. Осматривая преддверие рта, необходимо определить границы перехода неподвижной слизистой оболочки в подвижную, а в последней — границу перехода пас- сивно-подвижной слизистой оболочки в активно-подвижную.
Пассивно-подвижная слизистая оболочка — участок слизистой, имеющий выраженный под слизистый слой, благодаря чему она может смещаться в различных направлениях при приложении внешней силы (следует не путать понятие «подвижная» и «податливая». Слизистая оболочка всегда податлива, однако степень податливости весьма различна, но податливая слизистая оболочка не всегда подвижна). Зона пассивно-подвижной слизистой оболочки с вестибулярной стороны в ортопедии получила название нейтральной зоны (рис. 47).
Активно-подвижная слизистая оболочка — участок слизистой, покрывающий мышцы и смещающийся при сокращении последних.
79
Место перехода активно-подвижной слизистой оболочки альвеолярного отростка в такую же слизистую оболочку щеки называют переходной складкой. Она является верхней (для верхней челюсти) и нижней (для нижней челюсти) границей свода преддверия рта.
Свод преддверия рта имеет различный объем по протяженности и, как правило, узкий в переднем участке и расширяется в дистальном направлении. Уменьшается как объем свода, так и его вертикальный размер при открывании рта, так как сокращающиеся мышцы щеки или губы как бы прижимаются к альвеолярному отростку.
В ортопедической стоматологии принят специальный термин «клапанная зона». Она простирается от места перехода неподвижной слизистой оболочки до активно-подвижной на щеке.
Для определения границ различных участков слизистой оболочки применяют пальпацию и осмотр. При осмотре, отведя губу, а затем и щеку, просят обследуемого медленно открывать и закрывать рот, напрягать отдельные группы мышц. Для определения границ переходной складки с оральной стороны на нижней челюсти просят перемещать язык. Эти пробы подробно описаны в главе 7. За бугром верхней челюсти определяется крылонижнечелюстная складка, идущая от крыловидного крючка к щечному выступу (гребню) на нижней челюсти. Складка хорошо определяется при широком открывании рта. Иногда от бугра в дистальном направлении к крыло-нижнечелюстной складке идет небольшая слизистая складка. Последняя, как и все перечисленные, должна быть учтена как при снятии слепка, так и при определении границ съемного протеза: в протезе должны быть выемки, точно соответствующие объему складок.
В преддверии рта, на слизистой оболочке щеки на уровне коронки второго верхнего моляра, находится выводной проток околоушной железы, имеющий форму округлого возвышения.
С оральной стороны осмотру и обследованию подлежат все участки твердого и мягкого неба. Определяют состояние (выраженность, положение, окраска, болезненность) резцового сосочка (papilla incisiva), поперечных небных складок (plicae palatinae transversae), шва неба (raphe palati) и наличие небного валика (torus palatinus). У разных лиц они могут быть значительно или, наоборот, слабо выражены либо совсем незаметны, но это не является патологией. Одновременно определяют высоту свода неба, которая зависит от вертикального размера альвеолярного отростка (эта величина изменяется в зависимости от наличия или отсутствия зубов, причины потери зубов) и развития всей челюсти. Так, при узкой верхней челюсти свод неба почти всегда высокий, при брахицефалической форме черепа и широком лице — плоский.
На границе твердого и мягкого неба по сторонам от срединного небного шва располагаются небные слепые ямки, служа-
80
II.
