
- •Под редакцией профессора э. В. Недашковского
- •Отв. Редактор - проф. Э.Недашковский
- •Оглавление
- •Раздел 1. Вопросы общей анестезиологии
- •Раздел 2. Вопросы частной анестезиологии
- •Раздел 3. Регионарная анестезия, лечение боли
- •Раздел 4. Вопросы интенсивной терапии
- •Раздел 5. Общая информация
- •Раздел 6. Актуальные аспекты респираторной терапии
- •Раздел 1. Вопросы общей анестезиологии
- •Медикаментозное лечение интраоперационной ишемии миокарда
- •Принципы риска и безопасность
- •Раздел 1. Смерть младенца вследствие трудных родов
- •Раздел 2. Проблема оказания помощи
- •Участие ррак в переносе сигнальной информации и апоптозе
- •Ингибиторы ренин-ангиотензиновой системы и анестезия
- •Методы определения глубины анестезии
- •Анализ электроэнцефалограммы
- •Гипертрофическая обструктивная кардиомиопатия
- •Гемодинамические цели при митральной регургитации
- •163061, Архангельск, пр. Троицкий, 51, каб.330.
- •Одиночные или множественные подергивания?
- •Роль послеоперационной анальгезии при амбулаторных хирургических вмешательствах
- •Литература
- •Лечение хронических болевых синдромов детского возраста
- •Лекарства и плацента
- •Физиологические изменения фармакологии при беременности Сердечно-сосудистая система
- •2. Факторы, влияющие на плацентарный транспорт
- •2.1 Маточные факторы
- •2.2 Плацентарные факторы
- •2.3 Факторы плода
- •3. Анестезиологические препараты и трансплацентарный транспорт
- •3.1 Внутривенные препараты
- •3.2 Закись азота и галогенные анестетики
- •3.3 Миорелаксанты
- •3.4 Опиоиды ,
- •3.5 Местные анестетики и регионарная анестезия
- •Применение ларингеальной маски в акушерстве
- •Анестезиологический осмотр в акушерстве
- •24 Часов
- •I. Нужна ли госпитализация?
- •II. Тяжелые ожоги: что должно быть сделано до перевода в ожоговый центр?
- •1) Как поступить: охлаждать ожоги или согревать пациента?
- •2) Подготовка к дальнейшему лечению
- •3) Количество и состав сред инфузионной терапии
- •4) Анальгезия и седация '
- •5) Респираторная поддержка
- •6) Особые случаи
- •1. Мониторный контроль состояния кардио-респираторной системы и жидкостных секторов организма
- •1. Патогенез
- •1.1. Методика дилюционной тромбоцитопении и коагулопатии
- •1.2. Диссеминированное внутрисосудистое свертывание (двс)
- •1.3. Гипотермия
- •2.1. Профилактические компоненты терапии
- •2.2. Можем ли мы полагаться на клинические данные?
- •2.3. Можем ли мы полагаться на данные исследований гемостаза?
- •2.4. Дополнительные подходы
- •Вопрос 1: как пользоваться компасом в лесу информации?
- •Вопрос 3: насколько интересно название статьи? кто авторы? насколько различается профиль ваших лечебных учреждений?
- •Вопрос 4: четко ли изложены выводы работы в тезисах статьи?
- •Вопрос 5: надежда и вера: где гипотеза?
- •Вопрос 6: какие методы используются для сбора данных? насколько подробно они описаны?
- •Вопрос 7: как представлены средние величины?
- •Вопрос 8: были ли представлены наиболее важные клинические параметры и исходы?
- •Вопрос 9: достоверны ли результаты статистически? насколько они важны с клинической точки зрения?
- •Вопрос 10: верю ли я результатам прочитанной работы?
Роль послеоперационной анальгезии при амбулаторных хирургических вмешательствах
Нариндер Равапь (Оребро, Швеция)
Введение
Современные достижения в области хирургии и анестезиологии, а также повышение стоимости оказания медицинской помощи привели к все более широкому применению тактики «хирургии одного дня». 60-70% всех хирургических вмешательств, выполненных в Северной Америке в 90-х годах, представлены данным методом оперативного лечения [1]. Экономическая целесообразность подобной тактики является общепризнанной. Значительные достижения амбулаторной анестезиологии представлены введением короткодействующих анестетиков и более широким применением методов региональной анестезии. Количество, разнообразие и сложность выполняемых в амбулаторных условиях хирургических вмешательств будет непрерывно нарастать.
Связанная с применением короткодействующих анестетиков возможность быстрого восстановления пациента после операции легла в основу концепции быстрой выписки (или «быстрого ведения» больного - fast-tracking, англ.), минуя блок посленаркозного наблюдения (БПН). Однако успех от подобного ускорения событий зависит от возможности обеспечить эффективное устранение боли простыми методами, в частности, применением пероральных анальгетиков. Потенциальные экономические преимущества амбулаторной хирургии могут быть сведены на нет при непредвиденной необходимости в повторной госпитализации больного с некупированным болевым синдромом [2].
Выраженность болей после амбулаторных хирургических вмешательств
Проблема сохраняющихся после выписки пациента домой послеоперационных болей изучена поверхностно [1]. Являясь наиболее частым источником жалоб со стороны больных в послеоперационном периоде, болевые ощущения продолжают оставаться источником проблем и для лечащего врача. Предполагается, что боли, возникающие после вмешательств «одного дня», весьма незначительны. Наряду с этим, проведенные недавно исследования показали, что неполное устранение болевого синдрома является весьма распространенным явлением. Порядка 30-40% выписанных амбулаторных пациентов в течение первых 24-48 часов могут испытывать болевые ощущения, варьирующие от умеренных до тяжелых [3, 4]. По прошествии времени боли ослабевают, но иногда могут оказаться достаточно сильными, чтобы повлиять на сон и нормальную дневную деятельность. Необходимо ожидать более выраженных послеоперационных болей и, соответственно, повышения потребности в анальгетиках при длительных хирургических операциях и определенных видах вмешательств (ортопедические, урологические, манипуляции в аноректальной зоне, грыжесечение, увеличение размера груди, лапароскопическая холецистэктомия, ЛОР - и стоматологические операции) [3, 4].
Исследования, посвященные проблеме амбулаторной хирургии в педиатрической практике, как и подобные работы, проведенные на взрослых, концентрируют внимание на купировании болей непосредственно после операции и большей частью игнорируют развитие выраженного болевого синдрома, возникающего по возвращении домой, когда ответственность за состояние ребенка ложится на его родителей. Изучение данного вопроса показало, что более 50% выписанных из больницы детей испытывают значительные боли [5].
Значение болевых ощущение после амбулаторных вмешательств.
Тяжелые послеоперационные боли причиняют крайние неудобства, страдания и нередко приводят к утрате сна. Наряду с послеоперационной тошнотой и рвотой (ПОТР) они являются одной из причин задержки с выпиской пациента, приводят к повторному обращению в больницу после выписки, непредвиденному поступлению в стационар [2] и, как следствие, увеличению стоимости лечения. Послеоперационный болевой синдром может длиться еще несколько дней, что может сказаться на восстановлении трудоспособности и требовать вмешательства со стороны служб общественного здравоохранения. Хотя большинство амбулаторно оперируемых пациентов относительно здоровы, подобные оперативные вмешательства все чаще имеют место и у пожилых людей, в том числе с сопутствующими заболеваниями. Физиологические эффекты боли могут оказать особенно неблагоприятное влияние на больных с ИБС и хроническими заболеваниями легких.
Интенсивность боли может служить прогностическим фактором риска развития хронического болевого синдрома после ампутации нижней конечности, вмешательствах на молочной железе или торакотомии. Значительной проблемой хирургии «одного дня» является именно хроническая боль. Например, согласно литературным данным, после грыжесечения по поводу паховой грыжи частота развития хронического болевого синдрома колеблется от 0 до 12%. Выраженные боли после операции могут служить важным прогностическим признаком развития хронических болевых состояний [6].
Как вмешательства «одного дня», так и операции, выполненные в стационаре, вызывают изменения в поведении детей. Последние носят преимущественно преходящий характер, но у некоторых юных пациентов могут сохраняться в течение нескольких недель, месяцев и даже лет. Нарушения поведения встречаются у 47% оперированных детей. Частота их развития зависит от возраста ребенка (преимущественно встречаются до 3 лет), выраженностью болевых ощущений в домашних условиях и наличия неприятного опыта, испытанного при лечении в прошлом. Важны эффективное предупреждение и лечение боли [7]. По выраженности болевого синдрома можно также предсказать риск развития послеоперационной тошноты и рвоты [7].
Выбор методов анестезии и периоперационной анальгезии
Определяющими условиями выбора техники оперативного пособия и анестезии в хирургии «одного дня» являются безопасность, возможность быстрого пробуждения и восстановления больного, а также минимальный риск послеоперационных осложнений. Характер анестезиологического пособия может оказывать значительное влияние на самочувствие больного после выписки домой.
Значение опиоидов в амбулаторной хирургии представляется спорным в связи с наличием у препаратов данной группы такого нежелательного побочного эффекта, как способность вызывать тошноту и рвоту. При использовании эквианальгетических доз способность различных опиоидов оказывать подобное воздействие оказалась весьма схожей. С другой стороны, боль сама по себе является распространенной причиной тошноты и рвоты и в этом случае опиоиды, назначенные для ее купирования, могут оказывать противорвотное действие [8]. Хотя больные, получающие опиоидные анальгетики, более склонны к развитию синдрома ПОТР, само по себе использование данных препаратов не вызывает значимого увеличения среднего времени пробуждения. Результаты нескольких исследований продемонстрировали возможность раннего восстановления и выписки больного при использовании в схеме анестезиологического пособия фентанила и альфентанила [9]. Однако отказ от применения опиоидов практически исключает возможность развития послеоперационной тошноты и рвоты, препятствующей пероральному приему жидкости. Опиоид ультракороткого действия ремифентанил обладает предсказуемым эффектом и относительно дозонезависимым временем действия. Несмотря на это, значение препарата в амбулаторной хирургии весьма ограничено. Такие преимущества этого опиоида как низкий риск продленной депрессии сознания и дыхания сводятся на нет в связи с тем, что после прекращения инфузии ремифентанила возникает потребность в применении опиоида более длительного действия или другого анальгетика.
У многих оперируемых в амбулаторных условиях пациентов методом выбора представляется применение региональной анестезии (РА). С помощью РА можно уменьшить или избежать ряда свойственных общей анестезии осложнений и побочных явлений, включающих ларинготрахеит, травматические повреждения дыхательных путей и остаточные мышечные боли. К преимуществам региональной анестезии относятся обезболивание без седации, возможность ранней выписки больного и продление анальгетическо-го эффекта после операции. Региональное или местное обезболивание могут быть использованы в чистом виде, в комбинации с седативными препаратами или как компонент сбалансированной анальгезии при общей анестезии. В последнем случае снижение потребности в опиоидных анальгетиках уменьшает частоту развития послеоперационной тошноты. Тем не менее, пока еще окончательно не ясно, обладает ли региональная анестезия значимыми преимуществами перед общей в хирургии «одного дня».
Согласие хирурга и пациента на проведение вмешательства в условиях РА и компетентность анестезиолога имеют решающее значение. Необходимым является проведение аудита частоты осложнений, выделение палаты для раннего восстановление после операции v\ наличие согласия пациента. В большинстве случаев проведение амбулаторного вмешательства под региональной анестезией является наиболее простым, безопасным и дешевым методом. При проведении вмешательства в атмосфере взаимопонимания, аккуратном и бережном обращении хирурга с тканями потребность в седации пациента оказывается удивительно низкой [10]. Региональная анестезия способна обеспечить предсказуемое течение интра- и послеоперационного периода, что, таким образом, сопровождается гладким переводом из операционной в блок посленаркозного наблюдения и предвосхищает возможность более ранней выписки пациента. В противоположность этому, общая анестезия, используемая при многих вмешательствах, сопровождается вероятностью задержки пациента в амбулатории вследствие осложнений, особенно из-за развития послеоперационной тошноты, рвоты, болевого синдрома. В действительности, ожидание этих осложнений является практически единственной проблемой у пациентов, оперируемых в условиях общей анестезии [10]. В то же время и региональные методы обезболивания не лишены недостатков. Операции, проводимые в условиях РА, могут оказаться более длинными и потребовать повышенной готовности со стороны больного и хирурга к взаимному сотрудничеству. Индукция может сопровождаться некоторыми неудобствами, кроме того, выполнение любого блока, применение каждого местного анестетика может сопровождаться специфичными осложнениями. Более того, методы региональной анестезии могут быть применены не у всех пациентов. У крайне беспокойных больных трудности могут возникнуть как во время выполнения блокады, так и во время самого вмешательства, что связано с их излишней подвижностью. Применение у подобных больных глубокой седации сводит на нет все преимущества региональной анестезии. Хотя в случае неэффективности блока хирург и может дополнить анестезию местным введением анестетика, анестезиолог должен в любой момент быть готов перейти к общей анестезии [10].
Блокада периферических нервов в хирургии «одного дня»
В приложении к амбулаторной хирургии эффективен ряд методов региональной анестезии. Выбор методики должен производиться с учетом характера планируемого вмешательства. Большое значение имеет длительность развития блока. В течение времени, необходимого для наступления действия блока, больной не должен находиться в операционной. Наличие специальных, находящихся вне операционного блока, палат для выполнения региональной анестезии является необходимым, поскольку:
• можно работать с большим объемом пациентов и повысить их оборот
• выполнение блокады непосредственно перед началом планируемого вмешательства обеспечивает так называемое «время выдержки» (по меньшей мере, 20 минут), необходимое для полного развития эффекта местного анестетика
• необходимо на раннем этапе распознать любые погрешности в технике блока, что позволяет на момент доставки пациента в операционную заранее принять решение о необходимости выполнения дополнительной блокады или перехода к общей анестезии.
Блок должен обеспечивать продленную резидуальную анестезию в послеоперационном периоде, что сводит к минимуму потребность в системных анальгетиках. Конечность с остаточным моторным блоком должна быть должным образом защищена до полного его разрешения. Суть политики «быстрого ведения» больного подразумевает максимальное снижение времени, необходимого для восстановления исходного состояния пациента и отправки его домой [11]. Практически для всех выполняемых в амбулаторных условиях вмешательств существуют соответствующие методы региональной анестезии [рис.1].
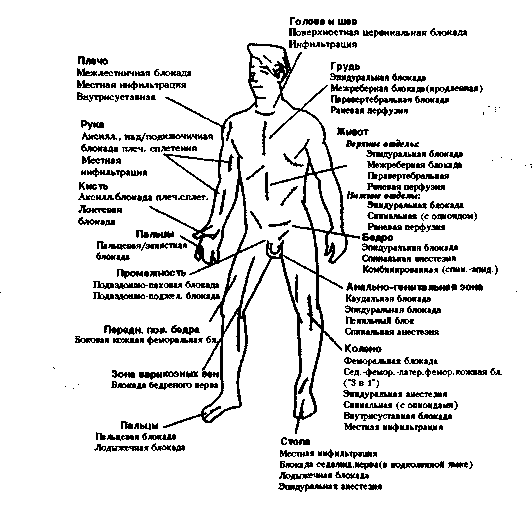
Рисунок 1. Блокады периферических нервов, выполняемые с целью проведения оперативного вмешательства или послеоперационной анальгезии.
Стратегии лечения послеоперационного болевого синдрома
Методы купирования послеоперационной боли в амбулаторной хирургии должны соответствовать ряду требований, к которым относятся эффективность, безопасность, минимальное число побочных эффектов. Они должны способствовать восстановлению пациента после основной анестезии; необходимо, чтобы больные могли легко применить их самостоятельно, уже находясь дома (II). Анальгезия должна обеспечивать возможность повседневной, «нормальной» деятельности, а в случае, если последняя сопровождается болевыми ощущениями, может быть дополнительно усилена. При неэффективности предписанного анальгетика должны быть доступны дополнительные методы обезболивания (так называемая «анальгезия спасения»). Использование достаточно высоких доз официнальных, предназначенных для домашнего приема, болеутоляющих препаратов может улучшить контроль над болью, облегчить мобилизацию и обеспечить нормальный сон. Необходимо в письменном или устном виде осведомить пациентов о необходимости самостоятельного купирования болей и контроля над ними. Оперированные амбулаторно больные с выраженным болевым синдромом не всегда принимают назначенные анальгетики, как предписано, и самостоятельно подключают к лечению имеющиеся у них препараты. Таким образом, является обязательным снабжение больного четкими инструкциями, примерный перечень пунктов которых приведен ниже.
Хирургия «одного дня» - что необходимо знать пациенту перед выпиской
• объясните, что у 20-40% пациентов в течение 2-4 дней могут наблюдаться умеренные или выраженные болевые ощущения
• известите пациента о том, какие обезболивающие препараты и как часто ему необходимо принимать, какие наиболее частые побочные эффекты связаны с их применением
• посоветуйте больному принять анальгетик до того, как завершится действие однократно введенного местного анестетика
• способствуйте тому, чтобы родители использовали специальные шкалы оценки боли для оптимизации устранения болевого синдрома у детей
• объясните, что повышенная утомляемость и сонливость после операции являются обычным делом и у некоторых пациентов могут длиться несколько дней
• сообщите больному номер телефона и пэйджера врача, к которому можно обратиться при необходимости
• проинформируйте пациента, что на следующий день после операции его хирург или медсестра позвонят ему по телефону для того, чтобы справиться о его состоянии
Оценка выраженности боли и необходимая документация
Необходимо оценить исходную интенсивность боли и в последствии производить ее регулярно, занося все полученные данные в медицинскую карту больного («сделать боль видимой»). В отделении амбулаторной хирургии должно быть определено максимально допустимое, выраженное в баллах значение боли, а персонал обучен быстро ее купировать при превышении установленного порога. Мы придерживаемся мнения, что у амбулаторных и стационарных пациентов значение боли в соответствии с 10-ти бальной шкалой VAS не должно превышать 3 баллов. Выраженность болевых ощущений должна оцениваться и фиксироваться в документации каждые 3 часа у пациентов стационаров и не реже, чем через час у больных отделений хирургии «одного дня» [12]. Практические рекомендации заключаются в оценке болей в состоянии покоя во время периода раннего восстановления и при активизации на момент выписки и после. При трудностях в общении может быть использована вербальная система оценки или шкала, основанная на привлечении наблюдателя (медицинской сестры) [10]. После выполнения хирургических вмешательств у маленьких детей нельзя быть точно уверенным в наличии у них болевых ощущений, поскольку они еще не могут сказать, что чувствуют. По прибытии домой родители будут сами оценивать уровень боли у ребенка и поэтому должны быть соответствующим образом обучены, как это сделать. Были разработаны и утверждены методики оценки боли для пациентов, находящихся дома. Документальное отображение интенсивности боли позволяет хирургическим подразделениям производить регулярный аудит с целью подтверждения того, что предложенные методы лечения болей не приводят к возникновению каких-либо проблем после выписки.
Анальгетики, используемые в домашних условиях
В основе терапии лежат анальгетики, предназначенные для перорального приема. Необходимо способствовать тому, чтобы пациенты принимали препараты регулярно и с некоторым опережением, до окончания действия местного анестетика [10]. В случае слабо выраженных болей прием таких обычных препаратов, как парацетамол, может быть вполне достаточным. У амбулаторно оперированных пациентов с болевым синдромом, выраженным от легкого до умеренного, наилучшим образом зарекомендовала себя комбинация НСПВП и слабых опиоидов (обычно кодеин или декстропропоксифен), используемая в виде дополнения к региональной или местной анестезии. Эффект препаратов у разных пациентов варьирует, что может потребовать дополнительных методов анальгезии («анальгезия спасения») в случаях, когда интенсивность болей выходит за пределы допустимой. Обычно стараются избежать применения сильнодействующих опиоидов в связи с их хорошо известными побочными эффектами, включающими, в том числе, и риск депрессии дыхания.
Парацетамол является эффективным, дешевым и безопасным анальгетиком. Он часто используется в сочетании с другими препаратами, например, слабыми опиоидами и НСПВП, в качестве дополнительного средства для сбалансированной анальгезии. Эффективность парацетамола была недооценена в связи с тем, что использованные дозы были неадекватными. Прием препарата в дозе 10-15 мг/кг «по необходимости» не сопровождался достижением терапевтического уровня его концентрации в плазме.
Нагрузочная доза парацетамола, рекомендуемая в настоящий момент у детей, составляет 40 мг/кг (или более) с последующим приемом препарата из расчета 90 мг/кг/день для поддержания необходимой плазменной концентрации [13]. Согласно текущим рекомендациям дозы для ректального и перорального путей применения должны быть одинаковы. В то же время количество препарата для ректального введения должно быть все-таки выше, чем для приема внутрь, так как абсорбция препарата из суппозиториев достаточно слабая и неустойчивая.
Слабые опиоиды, такие как кодеин и декстропропоксифен, являются наиболее часто перорально используемыми препаратами данной группы и обычно принимаются в комбинации с парацетамолом. Трамадол, как полагают, по силе действия равен петидину и при этом не вызывает значимой депрессии дыхания. Основным недостатком препарата является высокая частота развития тошноты и рвоты. Мы провели сравнительную оценку трамадола, метамизола и парацетамола у пациентов, перенесших оперативное вмешательство на верхней конечности: ни один из этих препаратов не смог обеспечить эффективной анальгезии у всех пациентов. В процентном соотношении число пациентов, потребовавших дома дополнительного назначения декстропропоксифена, составило 42, 31 и 23% среди тех, кто принимал парацетамол, метамизол и трамадол, соответственно. Трамадол, однако, наиболее часто вызывал такие нежелательные побочные эффекты, как тошнота и головокружение, и его действие, следовательно, наиболее часто вызывало недовольство больных. Метамизол и парацетамол на фоне низкой частоты возникновения побочных реакций обеспечили хороший уровень анальгезии, соответственно, у 70 и 60% пациентов [14].
Нестероидные противовоспалительные препараты (НСПВП/NSAIDs) представляют в настоящее время основу большинства схем анальгезии, используемых в хирургии «одного дня». Наряду с обеспечением эффективной анальгезии их противовоспалительное действие может способствовать снижению местного отека тканей и максимально ограничить необходимость в использовании более мощных препаратов, таким образом, позволяя избежать побочного действия последних. Применение НСПВП в периоперационном периоде обладает несколькими преимуществами. Препараты данной группы эффективны при приеме в чистом виде без всяких дополнительных средств в большинстве случаев легких и умеренных болей. Комбинация НСПВП и опиоидов может потенцировать качество основанной на применении последних анальгезии и нередко снижает потребность в наркотических анальгетиках приблизительно на 25%. Некоторые исследования показали, что НСПВП, кроме того, могут снизить вызываемые опиоидами побочные эффекты. В 1998 году Королевский Колледж Анестезиологов выпустил стандартные рекомендации по использованию НСПВП в периоперационном периоде. Сделанное заключение было основано на наиболее строго доказанных фактах: «При отсутствии противопоказаний анальгезия НСПВП после большинства хирургических вмешательств «одного дня» являются методом выбора» [15]. Однако, в связи со значимым побочным действием данных препаратов на ЖКТ, почки и клетки крови, споры вокруг использования НСПВП не утихают. Посвященные этой теме литературные обзоры не обнаружили существенных отличий между различными препаратами этого семейства, но выявили различия в токсичности, которая может иметь место при применении повышенных доз и, возможно, связана с индивидуальными свойствами конкретного представителя группы НСПВП. Было высказано мнение, что противовоспалительные свойства НСПВП связаны с подавлением циклоок-сигеназы (ЦОГ-2), в то время как побочные эффекты опосредованы действием препаратов на ЦОГ-1. Всемирная Организация Здравоохранения выделила селективно воздействующие на ЦОГ-2 препараты в отдельный подкласс НСПВП (ингибиторы ЦОГ - coxibs). В настоящее время в клинике доступны два препарата, относящихся к данной подгруппе: Рофекоксиб (Rofecoxib) и Целекоксиб (Celecoxib). Как оказалось, данные препараты на фоне снижения улыдерогенного эффекта до уровня плацебо также эффективно, как и неселективные НСПВП подавляют воспаление и обеспечивают анальгезию [16]. Парекок-сиб (Parecoxib) является новым селективным ингибитором ЦОГ-2, предназначенным для внутривенного и внутримышечного введения. Роль данных препаратов в лечение послеоперационной боли станет более ясной после завершения продолжающихся в настоящее время клинических исследований. В целом, преимущества НСПВП значительно перевешивают риск от их применения. Выбор отдельного препарата зависит от доступности, предпочтительного пути назначения (пероральный, ректальный и т.д.), продолжительности анальгезии и стоимости.
В хирургии будущего нам потребуются мощные неопиоидные анальгетики с целью использования в чистом виде или для снижения потребности в опиоидах. Внутривенный путь введения будет более удобным, чем ректальный или внутримышечный.
Применение региональной анестезии в домашних условиях
Инфильтрация местным анестетиком области хирургической раны является эффективным и безопасным методом, но эффект от него сохраняется лишь несколько часов. Мы использовали представляющий своеобразный насос эластический баллон, позволяющий пациенту самостоятельно вводить себе местный анестетик для анальгезии в домашних условиях [17]. Катетер располагался в области хирургической раны или под фасцией, окружающей плечевое и подмышечное нервное сплетение (в зависимости от области вмешательства). После проведения и установки хирургом катетер фиксировали стерильным пластырем.
Катетеры соединены с 50 или 100-мл эластическим (баллонным) нагнетающим резервуаром [рис. 2], содержащим местный анестетик в необходимом объеме и концентрации («Домашний насос», l-Flow Corporation Lake Forest, CA, USA). Баллонный насос заполнен местным анестетиком из расчета, чтобы объем его был достаточным 10 раз купировать послеоперационные боли (10 доз). Когда пациент чувствует боли, он открывает защелкивающийся зажим, после чего начинается введение анестетика. По окончании заранее установленного периода времени (обычно 6 минут), больной закрывает зажим и останавливает поступление препарата. Пациент может прекратить введение и раньше, если чувствует, что боль стала значительно меньше [рис. 2]. Если анестезия более не нужна, катетер удаляется, а одноразовый баллон уничтожается.
Использование данного метода обезболивания приводило у 90% пациентов к формированию хорошей или отличной анестезии. Обезболивание наступало в течение 5 минут, длительность анестезии после каждого введения местного анестетика варьировала от 2 до 8 часов. В нашей больнице примерно 600 больных испытали на себе данный метод анальгезии, контролируемой пациентом (АКП). Каких-либо серьезных осложнений не наблюдалось.
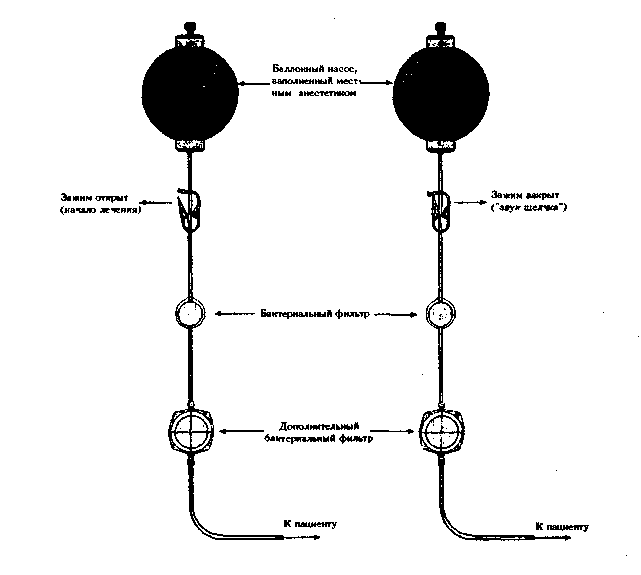
Рисунок 2. Система для самостоятельного введения местного анестетика больным. Открытие зажима (слева) приводит к поступлению раствора в катетер. После истечения заранее установленного периода времени (обычно 6 минут), пациент закрывает зажим (при этом раздается щелчок) и прекращает введение анестетика (рисунок справа). Желательно, чтобы пациент использовал специальный таймер для точного определения времени, когда нужно закрыть зажим.
Установка катетера для АКП в область разреза является эффективным и безопасным методом анальгезии у пациентов, перенесших кесарево сечение, гистерэктомию [18] и паховое грыжесечение [19]. Мы сравнили ропивакаин (0,125%) и бупивакаин (0,125%) для АКП плечевого сплетения в домашних условиях и нашли данный метод практичным, эффективным и безопасным для использования во внебольничных условиях. Применение обоих препаратов обеспечивало эффективную анальгезию, но пациенты лучше отозвались о АКП ропивакаином [20]. Применение данного метода не сопровождалось какими-либо инфекционными осложнениями, что было подтверждено наблюдением за числом лейкоцитов, посевом кончиков катетеров на бактериальные культуры и ревизией операционной раны [18, 19].
Наибольшее значение имеет риск местного токсического действия анестетика у пациентов, невнимательно относящихся к точному выполнению процедуры введения. Новые системы, позволяющие проводить постоянную инфузию препарата с заранее установленной скоростью, позволяют избежать осложнений такого рода. Кроме того, доступны такие повышающие безопасность метода нововведения, как системы с возможностью установления интервала блокировки (lock-out) и одноразовые кассеты с раствором анестетика. Для определения эффективности и безопасности метода, определения оптимальной дозы препарата и возможных адъювантов необходимо проведение дальнейших исследований. Делом первостепенной важности является полная информированность пациента о целях, технике и возможных осложнениях предложенного метода послеоперационной анальгезии.
