
озз / Литература для студентов / руководство по неот помощи
.pdf
220 ■ Глава 5
субдуральной эмпиемой, малярией с поражением головного мозга, злокачественным нейролептическим синдромом, бактериальным эндокардитом, гигантоклеточным артериитом.
СОВЕТЫ ПОЗВОНИВШЕМУ
■Измерьте температуру тела больного.
■При лихорадке необходимо тщательно осмотреть всё тело больного на предмет сыпи при хорошем освещении.
■Можно дать больному жаропонижающее ЛС (парацетамол).
■Следите, чтобы больной принимал достаточное количество жидкости.
■Найдите те препараты, которые больной принимает, и подготовьте их к приезду бригады СМП.
■Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■Были ли контакты с инфекционными больными (в частности, менингитом)?
■Когда возникли первые симптомы?
■Было ли начало заболевания острым (внезапный озноб, резкое повышение температуры тела, боли в мышцах и др.)?
■Продолжительность и характер лихорадки.
■Беспокоит ли головная боль (как правило, интенсивность боли нарастает в течение нескольких часов и становится мучительной и нестерпимой)?
■Сопровождается ли головная боль тошнотой и рвотой?
■Присутствуют ли высыпания на коже, светобоязнь, судороги?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения.
■Оценка психического статуса: бред, галлюцинации, психомоторное возбуждение.
■Визуальная оценка: гиперемия или бледность кожных покровов, наличие петехиальной сыпи (характерна для менингококковой инфекции).
■Исследование пульса, измерение ЧДД, ЧСС, АД.
■Измерение температуры тела.
■Определение специфических симптомов:
акцентуация на толчках — симптом положительный, если у пациента усиливается головная боль после 2–3 поворотов головы в горизонтальной плоскости;
ригидность мышц шеи;
симптом Кернига положительный, если головная боль у пациента усиливается при разгибании в коленном суставе ноги, согнутой в тазобедренном суставе.
■Уточнить наличие жизнеугрожающих осложнений (инфекционно-ток- сического шока и вклинения головного мозга).

Неотложные состояния при заболеваниях нервной системы ■ 221
Лечение
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Обоснованное подозрение на менингит служит показанием к госпитализации в инфекционный стационар. Транспортировка лёжа на носилках со слегка приподнятым головным концом.
Людей, проживающих вместе с пациентом, предупреждают о необходимости безотлагательного обращения к врачу при появлении симптомов, подозрительных на менингит.
РЕКОМЕНДАЦИИ ДЛЯ ОСТАВЛЕННЫХ ДОМА БОЛЬНЫХ. Амбулаторная консульта-
ция инфекциониста и невролога.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ. Проведение тщательного осмотра кожных покровов при недостаточно хорошем освещении.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
■Симптоматическая терапия
При выраженной головной боли применяют парацетамол перорально по 500 мг с большим количеством жидкости (максимальная разовая доза 1 г, максимальная суточная доза 4 г).
При судорогах назначают бензодиазепины: диазепам в/в 10 мг, разведённый в 10 мл 0,9% р-ра натрия хлорида, со скоростью не более 3 мл/мин (при большей скорости существует риск внезапной остановки дыхания). Допустимо ректальное введение раствора в дозе 0,2–0,5 мг/кг у взрослых и детей.
■При молниеносном течении менингита целесообразно назначение антибиотиков, предпочтительнее цефалоспоринов III поколения: цефтриаксон в/в 2 г (у детей младшего возраста 100 мг/кг/сут), разведённый в 10 мл 0,9% р-ра натрия хлорида. Противопоказан при гиперчувствительности, в том числе к другим цефалоспоринам, пенициллинам, карбапенемам.
■При инфекционно-токсическом шоке:
400 мл 0,9% р-ра натрия хлорида в/в капельно (восполнение ОЦК);
преднизолон 60 мг в 10 мл 0,9% р-ра натрия хлорида в/в медленно за 15 мин до введения антибактериальных препаратов для снижения смертности, риска развития осложнений и предотвращения потери слуха;
цефтриаксон в/в 2 г в 10 мл 0,9% р-ра натрия хлорида;
немедленная госпитализация в отделение интенсивной терапии.
■При признаках дислокационного синдрома:
введение 15% р-ра маннитола по 0,5–1,5 г/кг в/в капельно;
немедленная госпитализация в отделение интенсивной терапии.
ЭНЦЕФАЛИТЫ И МЕНИНГОЭНЦЕФАЛИТЫ
Энцефалит — инфекционное заболевание, преимущественно вирусной этиологии, характеризующееся поражением вещества головного и/или спинного мозга (миелит) и сопровождающееся синдромом общей интоксикации, повышением внутричерепного давления, энцефалитическим синдромом и, как правило, наличием воспалительных изменений в ликворе.

222 ■ Глава 5
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Энцефалиты (менингоэнцефалиты) могут быть вызваны любым инфекционным агентом, но чаще всего обусловлены вирусной инфекцией.
■В основе первичных энцефалитов лежит поражение мозга, вызванное непосредственным проникновением инфекционного агента через гематоэнцефалический барьер и связанное в первую очередь с нейротропностью возбудителя.
■При вторичных острых энцефалитах (менингоэнцефалитах) инфекционные агенты попадают в мозг чаще гематогенным путём или, возможно, по аксонам (вирусы герпеса). Контактный путь (преимущественно бактериальная инфекция) выявляют при заболеваниях ЛОР-органов, открытой или проникающей ЧМТ. Параинфекционные вирусные и поствакцинальные энцефалиты развиваются в результате аутоиммунных реакций.
КЛАССИФИКАЦИЯ ЭНЦЕФАЛИТОВ
В зависимости от этиологии выделяют следующие виды энцефалитов.
■Первичные вирусные энцефалиты.
Энцефалиты, вызванные известным вирусом.
–Арбовирусные сезонные (весенне-летние, летне-осенние): клещевой весенне-летний, комариный японский энцефалит и др.
–Первичные вирусные полисезонные, вызванные вирусами герпеса, гриппа, энтеровирусами Коксаки и ECHO и др.
Энцефалиты, обусловленные неизвестным вирусом: эпидемический энцефалит Экономо.
■Энцефалиты и энцефаломиелиты инфекционно-аллергического и аллергического генеза.
Параинфекционные энцефалиты и энцефаломиелиты (вторичные) при кори, ветряной оспе, краснухе, эпидемическом паротите, гриппе и др.
Поствакцинальные (после прививки АКДС, оспенной, антирабической вакцинами, вакциной против клещевого энцефалита и др.).
■Бактериальной этиологии: стафилококковый, стрептококковый, пневмококковый и др.
■Энцефалиты, вызванные плазмодиями, грибами или другими возбудителями: при сыпном тифе, сифилисе, малярии, токсоплазмозе, болезни Лайма (боррелиозе).
КЛИНИЧЕСКАЯ КАРТИНА
При любом инфекционном процессе в ЦНС в процесс вовлекаются, как правило, разные структуры. В связи с этим используют термины «менингоэнцефалит», «энцефаломиелит» и другие. Тем не менее в каждом конкретном случае необходимо определить, какой из отделов нервной системы поражён в наибольшей степени. Энцефалиты могут развиваться как на фоне менингитов вследствие вовлечения вещества головного мозга в патологический процесс, так и как самостоятельное заболевание (первичный энцефалит).
Клиническая картина заболевания включает следующие синдромы.
■Общеинфекционный: повышение температуры тела, лихорадка, общая интоксикация, воспалительные изменения в крови и др.

Неотложные состояния при заболеваниях нервной системы ■ 223
■Общемозговые симптомы: количественные нарушения уровня сознания (оглушение, сопор, кома), головные боли, тошнота, рвота, головокружение, генерализованные судорожные припадки.
■Психические расстройства: дезориентация, психомоторное возбуждение, спутанность, неадекватность поведения, галлюцинации, делирий, страхи, тревога, агрессивность.
■Менингеальный синдром (при вовлечении оболочек): положительные менингеальные симптомы Кернига, Брудзиньски, ригидность затылочных мышц.
■Очаговые неврологические симптомы зависят от локализации очага поражения (фокальные судорожные припадки, центральные или периферические парезы, нарушения чувствительности, речевые расстройства,
атаксия, признаки поражения черепных нервов, такие как диплопия, нарушения глотания и др.).
В развитии энцефалитов выделяют следующие периоды: продромальный, разгар заболевания, реконвалесценции, восстановительный и остаточных явлений. Продромальный период чаще протёкает с умеренными общеинфекционными симптомами. В разгар заболевания, на фоне уже выраженных общеинфекционных проявлений, развиваются общемозговые и менингеальные симптомы, а также признаки очагового поражения ЦНС, судорожные припадки и другие симптомы. В последующие периоды общеинфекционный и менингеальный синдромы постепенно регрессируют, происходит восстановление нарушенных функций или формирование стойкого неврологического дефекта.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
■При клещевом энцефалите инкубационный период продолжается от 3 до 21 сут. Заболевание начинается остро с резкого повышения температуры тела до 38–40 °С, нарастающей головной боли, тошноты, рвоты. Затем присоединяются общая слабость, нарушения сна, боли в мышцах шеи и надплечий (преимущественно). У некоторых больных могут быть судорожные и миоклонические припадки, диплопия, парестезии и другие симптомы. Больные имеют характерный внешний вид: гиперемия кожи лица, шеи, верхней части груди, склер, слизистых оболочек. Могут быть нарушения сознания, брадикардия, артериальная гипотензия. Через 2–4 сут появляются менингеальные симптомы, а также очаговая неврологическая симптоматика. В типичных случаях это вялые параличи мышц рук, плечевого пояса, шеи (симптом «свисающей» головы). Также может развиться бульбарный синдром с нарушением глотания, афонией, атрофией языка. Температура тела снижается через 5–7 сут, уменьшаются головная боль, миалгии, менингеальные симптомы. Период реконвалесценции может быть различной длительности, восстановление двигательных функций, как правило, происходит медленно, в большинстве случаев остаются слабость, атрофия мышц шеи, плечевого пояса, рук. В зависимости от вовлечения различных отделов нервной системы выделяют следующие формы.
Менингеальная (клиническая картина острого серозного менингита).
Менингоэнцефалитическая или церебральная (нарушения сознания, галлюцинации, судорожные припадки, парезы, гиперкинезы).

224■ Глава 5
Полиомиелитическая (поражение серого вещества спинного мозга с развитием вялых парезов мышц шеи, плечевого пояса, рук).
Полиоэнцефалитическая (с преимущественным поражением ядер черепных нервов, проявлениями бульбарного синдрома; часто наблюдают нарушения дыхания).
Полирадикулоневритическая (множественное поражение корешков и нервов с развитием вялого тетрапареза с болями и расстройствами чувствительности по периферическому типу).
Возможны смешанные формы с поражением нескольких отделов нервной системы.
■При герпетическом энцефалите поражение нервной системы может происходить как при первичном инфицировании, так и при реактивации инфекции. Вирус проникает в нервную систему гематогенным путём и по нейронам (через обонятельный и тройничный нервы) и инфицирует окружающие мозговые структуры, вследствие чего чаще поражаются передние отделы головного мозга (лобная и височная доли). Предвестниками заболевания могут быть лёгкие катаральные явления. Герпетические высыпания на коже и слизистых оболочках в дебюте появляются редко. Ранняя стадия может иметь продолжительность от нескольких часов до 3–7 сут. Первыми симптомами заболевания бывают повышение температуры тела до 38 °С и более, постоянная нарастающая головная боль, рвота, сонливость. Клиническая картина герпетического энцефалита характеризуется стадийностью течения и определёнными особенностями, среди которых наиболее типичны психопатологические расстройства, судорожный синдром, нарушения
сознания и тяжёлое течение.
Спектр психопатологических расстройств очень широк: спутанность, дезориентировка в пространстве и времени, снижение памяти, замедление психических реакций, непонимание обращённой речи, страхи, тревога, агрессивность, неуправляемость поведения, а также делирий, сумеречные расстройства сознания, галлюцинации. В дальнейшем происходит углубление этих расстройств, появляются количественные нарушения сознания, менингеальные симптомы.
Другой характерной особенностью герпетического энцефалита считают очаговые или генерализованные эпилептические припадки, вначале единичные, но имеющие тенденцию к учащению. У детей первого года жизни и раннего возраста могут возникать оперкулярные автоматизмы, миоритмии (ритмичные сокращения отдельных мышц лица, конечностей), тремор, вегетативные или психомоторные приступы.
Уже в начале заболевания часто развиваются очаговые симптомы: парезы, чувствительные расстройства, речевые нарушения, агнозии.
В стадию разгара происходит углубление расстройств сознания до сопора, комы, учащение эпилептических припадков до серии или эпилептического статуса с нарушением витальных функций. Развивается выраженная очаговая симптоматика, нейротрофические нарушения, углубляются расстройства дыхания. Другой важный признак этой стадии — нарастание стволовых симптомов (поза декортикации, децеребрации, поражение черепных нервов). Дальнейшее прогресси-

Неотложные состояния при заболеваниях нервной системы ■ 225
рование энцефалита связано с нарастающим отёком и может привести к дислокации головного мозга, развитию симптомов вклинения и смерти больного.
■Вторичные менингоэнцефалиты и энцефалиты могут возникать на фоне как вирусных инфекционных заболеваний (эпидемического паротита, ветряной оспы, краснухи, кори, энтеровирусной инфекции и др.), так и при других инфекциях. Из первичных очагов возбудители в ЦНС попадают чаще гематогенным путём, хотя при патологии ЛОР-органов, открытой и проникающей ЧМТ возможен и контактный путь. Общемозговые, менингеальные и очаговые неврологические симптомы развиваются на фоне основного заболевания, что облегчает диагностику.
СОВЕТЫ ПОЗВОНИВШЕМУ
■Создайте больному покой, разрешите ему занять удобное для себя положение.
■Не давайте больному пить и есть.
■При общих судорожных припадках профилактика травматизма: повернуть голову набок, расстегнуть пуговицы, ремень, ничего не вставлять в рот.
■Не оставляйте больного без присмотра.
НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■Каковы первые симптомы заболевания и их дальнейшее развитие?
■Имел ли пациент контакт с больными, страдает ли другими инфекционными заболеваниями, делали ли ему прививки?
■Пребывал ли больной в тайге, были ли у него укусы клеща (при нахождении в эндемичном районе)?
■Обращался ли пациент за медицинской помощью, вводили ли ему иммуноглобулин, принимал ли он какие-либо ЛС?
■Были ли высыпания на коже, их описание, местные проявления в месте укуса клеща?
■Были ли судорожные припадки, их описание?
■Были ли странности, нарушения в поведении больного?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■Оценка общего состояния: уровень сознания, дыхание, ЧСС, АД.
■Измерение температуры тела.
■Осмотр кожных покровов и конъюнктив (наличие гиперемии, элементов сыпи, отёка, эритемы, воспаления, первичного аффекта в месте укуса клеща).
■Исследование менингеальных симптомов.
■Оценить звучность голоса (гнусавость, охриплость), сохранность глотания для исключения бульбарного синдрома.
■Определить наличие очаговых неврологических расстройств: центральных и периферических парезов, речевых нарушений, чувствительных расстройств, атаксии, гиперкинезов.
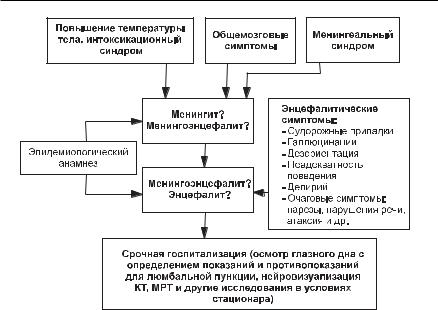
226 ■ Глава 5
Рис. 5-9. Алгоритм диагностики менингитов, менингоэнцефалитов, энцефалитов на догоспитальном этапе.
■Оценка психопатологических нарушений (дезориентация, неадекватность поведения, галлюцинации и т.д.).
Алгоритм диагностики представлен на рис. 5-9.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Развитие менингеального симптомокомплекса в сочетании с различной выраженности общеинфекционными и очаговыми симптомами возможно при:
■субарахноидальном кровоизлиянии,
■внутримозговом кровоизлиянии,
■инфекционных заболеваниях (явления менингизма),
■интоксикациях,
■опухолях головного мозга.
Лечение
Показания к госпитализации. Больные с подозрением на энцефалит (менингоэнцефалит) любой этиологии подлежат обязательной срочной госпитализации.
Рекомендации для оставленных дома больных. Все больные с подозрением на энцефалит (менингоэнцефалит) подлежат госпитализации.

Неотложные состояния при заболеваниях нервной системы ■ 227
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
■Недооценка менингеального симптомокомплекса. При наличии выраженной головной боли, повышения температуры тела необходимо проверять менингеальные симптомы.
■Недооценка симптомов энцефалита, в частности судорожные припадки, расценивают как симптоматическую эпилепсию другой этиологии (у детей — как фебрильные судороги, у взрослых — как судороги вследствие интоксикации и др.).
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
■У больных с нарушениями уровня сознания (сопор, кома) контроль за функцией дыхания, сердечной деятельности, АД. При нарушениях дыхания — интубация. Необходима готовность к проведению ИВЛ и реанимационных мероприятий.
■При нарастании отёка мозга (усиление выраженности общемозговой симптоматики): приподнять головной конец носилок до 30°, ввести маннитол 0,5–1,5 г/кг в виде 15% р-ра в/в капельно.
■На этапе СМП проводят преимущественно симптоматическое лечение анальгетиками, жаропонижающими препаратами и др.
■При повторяющихся судорожных припадках показано введение 10–20 мг диазепама в/в, при непрекращающихся припадках — повторное введение диазепама в/в медленно под контролем функции дыхания. При психомоторном возбуждении также можно ввести 10–20 мг диазепама в/в.

228 ■ Глава 6
Глава 6
Неотложные состояния при заболеваниях органов брюшной полости
ОСТРАЯ АБДОМИНАЛЬНАЯ БОЛЬ
Под «острой» понимают боль в животе, развившуюся в течение периода времени от нескольких минут до 7 дней. Решение вопроса о необходимости экстренного оперативного вмешательства более важно, чем установление точного диагноза.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Острая боль в животе — один из первых и важнейших симптомов острых хирургических заболеваний внутренних органов, однако этот неспецифический симптом может развиваться на фоне другой патологии, не требующей неотложной медицинской помощи.
Причины острой боли в животе вследствие поражения внутренних органов
■Воспаление париетальной брюшины при острых воспалительных и/или деструктивных заболеваниях внутренних органов (острый аппендицит, острый холецистит, острый панкреатит, панкреонекроз, прободная язва, перфорация кишки и червеобразного отростка слепой кишки, бактериальное воспаление органов таза, абсцессы в брюшной полости, дивертикулит, болезнь Крона, язвенный колит).
■Обструкция любого из полых органов живота (кишечная непроходимость, копростаз, жёлчная колика, обструктивный панкреатит, почечная колика).
■Нарушение перфузии внутренних органов вследствие эмболии, тромбоза, разрыва, стеноза или сдавливания артерий брюшной полости и аорты (острый ишемический колит, обострение хронической ишемической болезни кишечника, острый мезентериальный тромбоз, расслоение или разрыв аневризмы аорты, перекрут кисты, перекрут яичка, ущемление грыжи, венозный инфаркт кишечника).
■Растяжение капсулы внутреннего органа при остром воспалении или отёке паренхиматозного органа (острый алкогольный гепатит, острый тромбоз селезёнки, острый тромбоз воротной или печёночных вен — синдром Бад- да–Киари, сердечная недостаточность (застой в печени), нефролитиаз).
■Раздражение брюшины при нарушениях метаболизма и эндогенных интоксикациях (диабетический кетоацидоз, алкогольный кетоацидоз, уремия, надпочечниковая недостаточность, порфирия).
■Иммунологические расстройства (анафилактический шок, ангионевротический отёк, васкулиты).
■Инфекционные причины (гастроэнтерит, гепатит, инфекционный мононуклеоз, герпес, сепсис и др.).

Неотложные состояния при заболеваниях органов брюшной полости ■ 229
■Острая или хроническая экзогенная интоксикация (хроническое отравление ртутью и свинцом, отравление метиловым спиртом, укусы ядовитых пауков, передозировка или кумуляция ЛС).
■Травмы живота.
Причины реактивной острой боли в животе
■Заболевания органов вне полости живота (инфаркт миокарда, пневмония, плеврит, перикардит, пиелонефрит и паранефрит).
■Болезни органов малого таза (см. статью «Острый живот в гинекологии»).
■Заболевания опорно-двигательного аппарата и нервной системы, приводящие к поражению чувствительных нервов (деформирующий спондилёз, каузалгия, сирингомиелия, сухотка спинного мозга, психогения).
КЛАССИФИКАЦИЯ
Острую абдоминальную боль по происхождению различают как:
■Хирургическую, которая требует госпитализации в хирургическое отделение стационара.
■Гинекологическую — в гинекологическое отделение стационара.
■Урологическую — в урологическое отделение стационара.
■Нехирургическую — в многопрофильный стационар.
■При инфекционных заболеваниях — инфекционный стационар.
КЛИНИЧЕСКАЯ КАРТИНА
Острая боль в животе может иметь различную локализацию (табл. 6-1), характеристику (табл. 6-2) и иррадиацию (см. рис. 6-1).
Таблица 6-1. Локализация острой боли в животе при острых хирургических заболеваниях
Верхний правый квадрант живота |
Верхний левый квадрант живота |
|
|
Острый холецистит |
Панкреатит |
Жёлчная колика |
Разрыв селезёнки |
Гепатит |
Инфаркт селезёнки |
Панкреатит |
Гастрит |
Печёночные и поддиафрагмальные |
Инфаркт миокарда |
абсцессы |
Пневмония |
Инфаркт миокарда |
Плеврит |
Пневмония |
Кишечная непроходимость |
Плеврит |
|
Перикардит |
|
Кишечная непроходимость |
|
|
|
Нижний правый квадрант живота |
Нижний левый квадрант живота |
|
|
Аппендицит |
Разрыв аневризмы аорты |
Кишечная непроходимость |
Расслоение аорты |
Дивертикулит |
Кишечная непроходимость |
Прободная язва |
Дивертикулит |
Ущемление грыжи |
Забрюшинный абсцесс |
Почечная колика |
Почечная колика |
Эктопическая беременность |
Эктопическая беременность |
Заболевания яичника |
Заболевания яичника |
Эндометриоз |
Эндометриоз |
Перекрут яичка |
Перекрут яичка |
|
|
