
- •ПРОФИЛАКТИКА СЕРДЕЧНО- СОСУДИСТЫХ ЗАБОЛЕВАНИЙ
- •С/с смертность на 1000 (стандартизовано по полу
- •Структура смертності населення України
- •Питома вага інвалідності від серцево-судинної патології за останні 6 років
- •Середня тривалість життя у порівнянні з країнами Європи
- •Очікувана тривалість життя при народженні в країнах світу
- •Динаміка та прогноз чисельності населення України, 1995-2005рр. (за даними Держкомстату та Інституту економіки
- •Рациональная профилактика сердечно – сосудистых заболеваний
- •Atherosclerosis is a systemic
- •Большая распространенность гипертензии во всем мире
- •Снижение на 12-13 мм рт. ст систолического артериального давления положительно влияет на прогноз
- •Рекомендации по АГ - 2007
- •Рекомендации по АГ - 2007
- •Рекомендации по АГ - 2007
- •Взаимоотношения между сывороточным холестерином и уровнем смертности: Исследование в 7 странах
- •Количество обследованных пациентов с выявленной гиперхолестеринемией
- •лінічний протокол Надання медичної допомоги хворим з дисліпідемії
- •Классификация гиперлипопротеинемий по D.Fredrickson
- •Клінічний протокол Надання медичної допомоги хворим з дисліпідемії
- •Доказательства для статинов: эпохальные исследования статинов
- •Плейотропный эффект статинов на стенки сосудов
- •Клінічний протокол Надання медичної допомоги хворим з дисліпідемії
- •Взгляды на развитие ИБС
- •Большая частота встречаемости факторов риска сердечно-сосудистых заболеваний у взрослых с диабетом
- •Стратегия лечения множественных факторов риска приводит к большему снижению частоты ИБС
- •Коррекция множественных факторов СС риска приводит к существенному уменьшению частоты ССЗ
- •Пришло
- •Таблица для оценки 10- летнего риска фатальных ССЗ в регионах Европы с высоким
- •Основные задачи профилактики
- •Большинство американцев не следуют рекомендациям по здоровому образу жизни
- •Уменьшение курящих пациентов в противовес увеличению пациентов с ожирением
- •Понимание необходимости, лечение и контроль дислипидемии в США
- •Пациенты с диабетом имеют в 2-4 раза более высокий риск возникновения ССЗ
- •Факторы риска кардиоваскулярных заболеваний при диабете (приведены в порядке значимости)
- •Изолированная анти-АГ терапия не в полной мере позволяет ↓ с/с риск при АГ
- •Изолированная терапия статинами не в полной мере позволяет ↓ с/с риск
- •Потенциальная польза снижения артериального давления и уровня липидов относительно смертности (на 10,000 пациенто-лет)
- •Меньшее количество таблеток приводит к лучшему соблюдению схемы антигипертензивного и липидоснижающего лечения
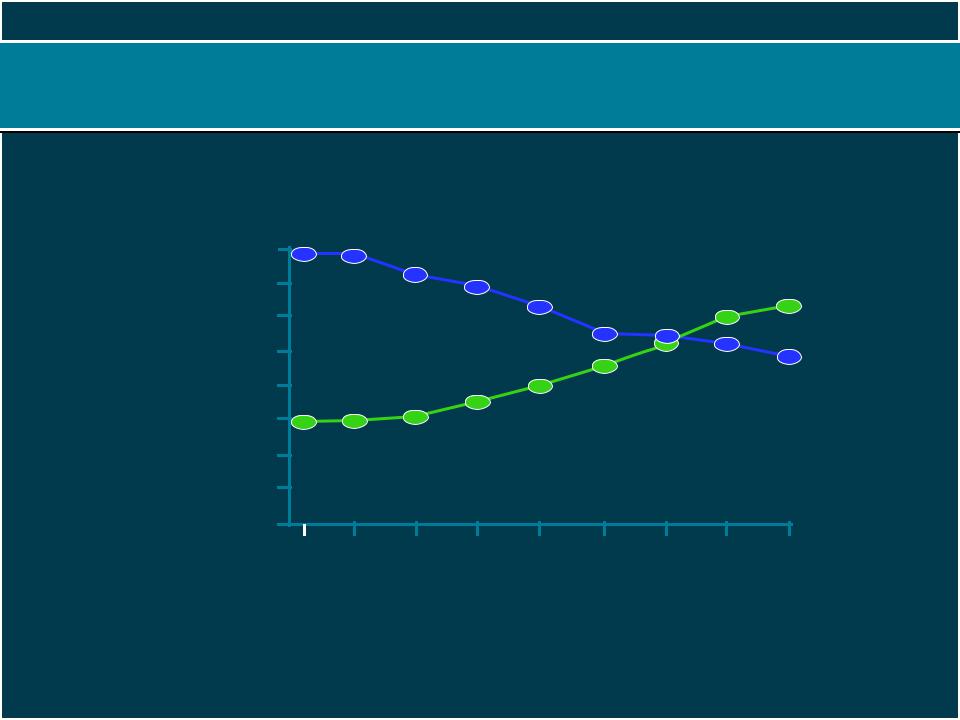
Уменьшение курящих пациентов в противовес увеличению пациентов с ожирением
Smoking rate
|
0.4 |
|
|
|
|
|
|
|
|
|
0.35 |
|
|
|
|
|
|
|
|
|
0.3 |
|
|
|
|
|
|
|
|
Proportion |
0.25 |
|
|
|
|
|
|
|
|
0.2 |
|
|
|
|
|
|
|
|
|
of population |
|
|
|
|
|
|
|
|
|
0.15 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0.1 |
Obesity rate |
|
|
|
|
|
||
|
0.05 |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
1970 1974 |
1978 |
1982 |
1986 |
1990 |
1994 |
1998 |
2002 |
|
|
|
|
|
Year |
|
|
|
|
Gruber J and Frakes M. J Health Econ. Published online ahead of print. www.sciencedirect.com.
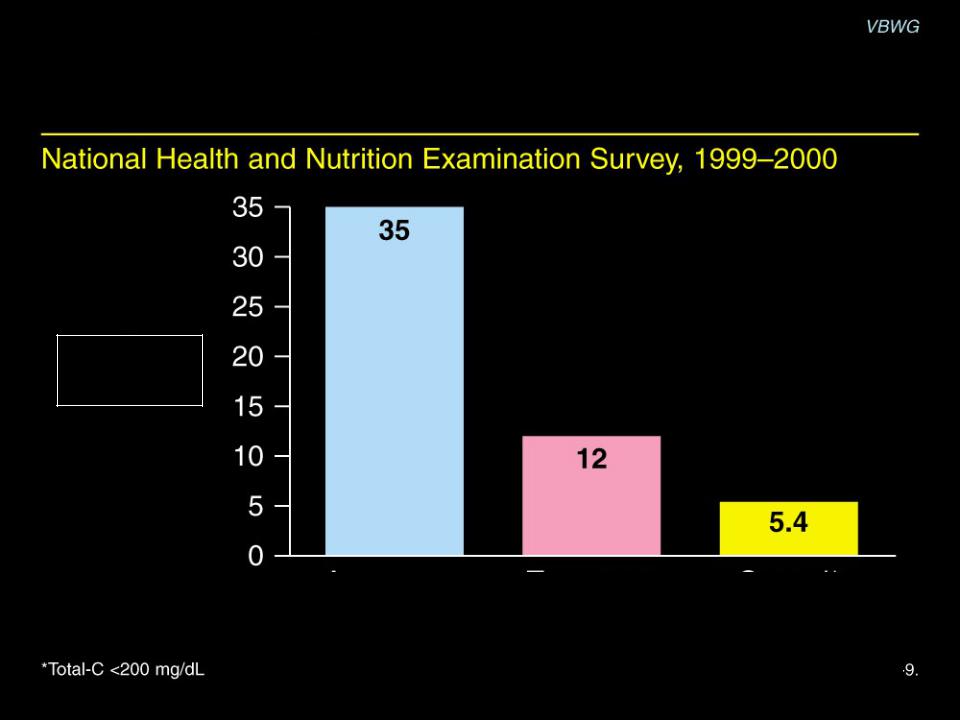
Понимание необходимости, лечение и контроль дислипидемии в США
%
населения
Понимание лечение контроль необходимости
Общий холестерин > 200 mg/dL
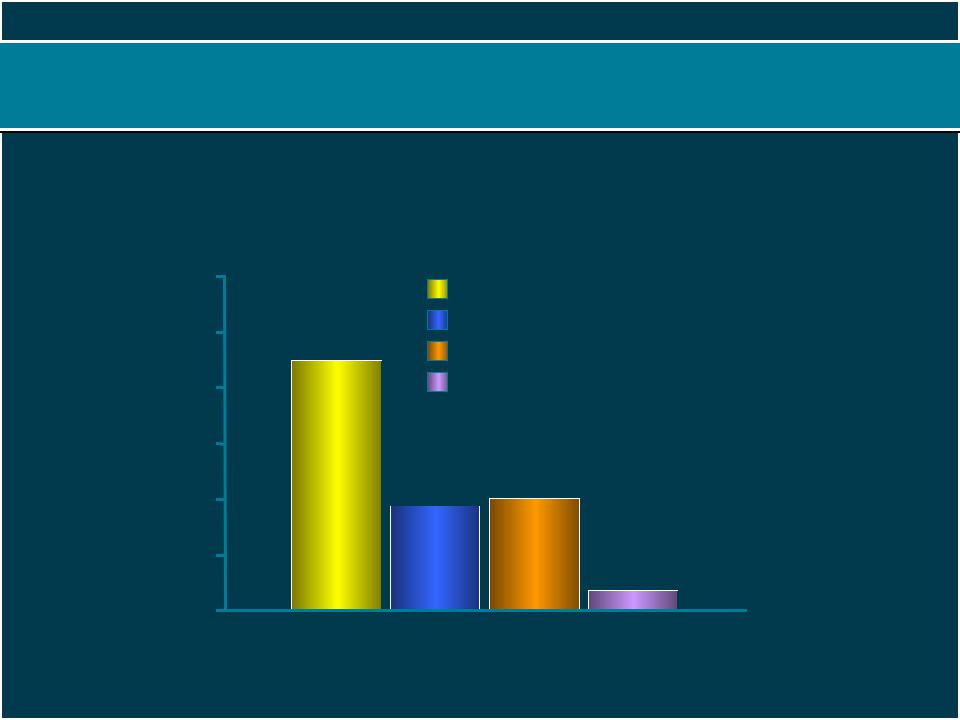
Пациенты с диабетом имеют в 2-4 раза более высокий риск возникновения ССЗ
Пациенты с диабетом, но без ИМ в анамнезе, имеют такой же высокий риск ИМ, как и пациенты без диабета, но с ИМ в анамнезе
Частота фатального и нефатального ИМ на протяжении 7 лет
60 |
Диабет, перенесенный ИМ; n=169 |
|
|
||
50 |
Нет диабета, перенесенный ИМ; n=69 |
|
Диабет, без перенесенного ИМ; n=890 |
||
|
||
40 |
Нет диабета, без перенесенного ИМ; n=1304 |
|
|
||
30 |
|
|
20 |
|
|
10 |
|
|
0 |
|
Haffner SM, Lehto S, Rönnemaa T, et al. N Engl J Med. 1998;339:229-234.
Факторы риска кардиоваскулярных заболеваний при диабете (приведены в порядке значимости)
Увеличение содержание холестерина низкой плотности: возрастание на 1 ммоль/л увеличивает риск сердечно-сосудистых заболеваний на 57%, а уменьшение на 1 ммоль/л приводит к снижению указанного риска на 36%.
Снижение содержания холестерина высокой плотности: уменьшение на 0,1 ммоль/л ведет к возрастанию риска кардиоваскулярных болезней на 15%
Гипергликемия возрастание уровня гликозилированного гемоглобина (показателя, отражающего состояние углеводного обмена за период 3 месяцев, предшествующих обследованию) на 1% приводит к увеличению смертности от сердечно-сосудистых заболеваний на 11%.
Повышение артериального давления: возрастание систолического давления на 10 мм рт. ст. связанно с 15% увеличением риска заболеваемости ишемической болезнью сердца.
Курение приводило к увеличению риска развития кардиоваскулярной патологии на 41% по сравнению с некурящими пациентами.
(Turner R. C.l, Milns H., Neil HAW et al. Risk factors for coronary artery disease in non- insulin dependent diabetes mellitus: United Kingdom prospective diabetes study (UKPDS; 23)// BMJ-1998.-v316.-P 823-828.)
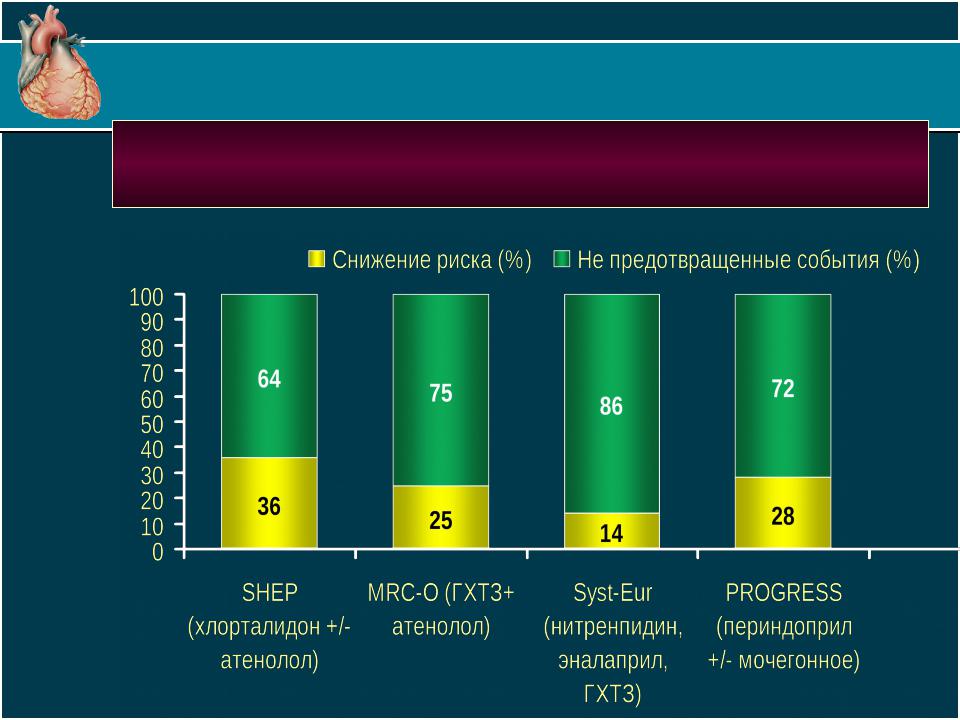
Изолированная анти-АГ терапия не в полной мере позволяет ↓ с/с риск при АГ
Риск развития осложнения (%)
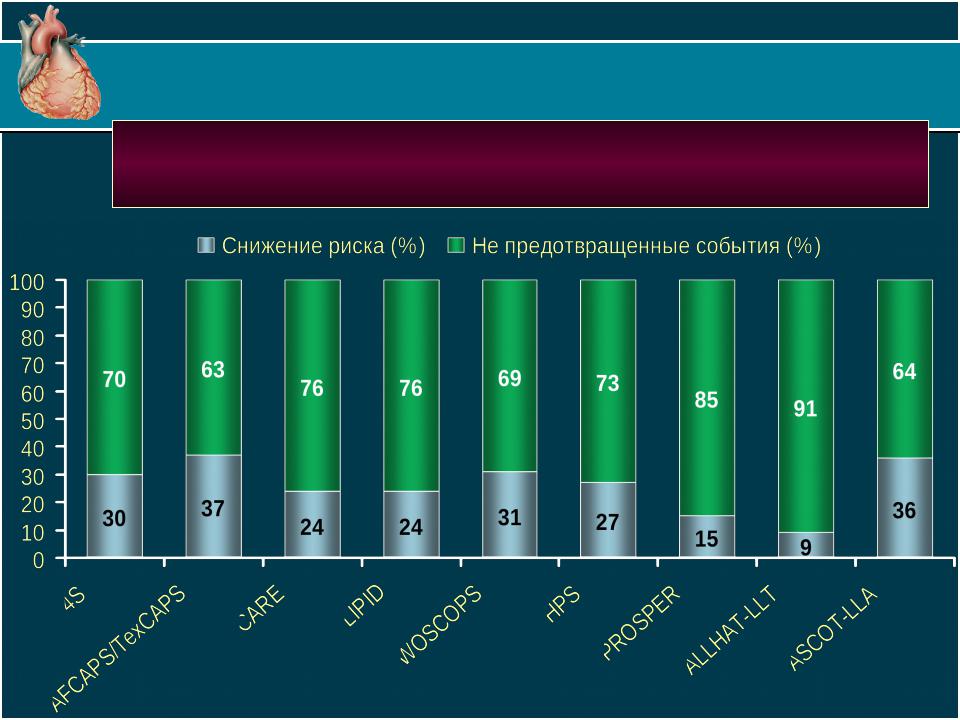
Изолированная терапия статинами не в полной мере позволяет ↓ с/с риск

Потенциальная польза снижения артериального давления и уровня липидов относительно смертности (на 10,000 пациенто-лет)
Снижение |
Снижение уровня |
|
холестерина |
||
артериального давления |
||
|
245+
221-244
203-220
Квинтиль холестерина 182-202 <182 (мг/дл)
<118
|
142+ |
|
132-141 |
125-131 |
|
118-124 |
Квинтиль САД |
|
|
|
(мм рт. ст.) |
Adapted from Neaton JD et al. Arch Intern Med. 1992;152:56-64.
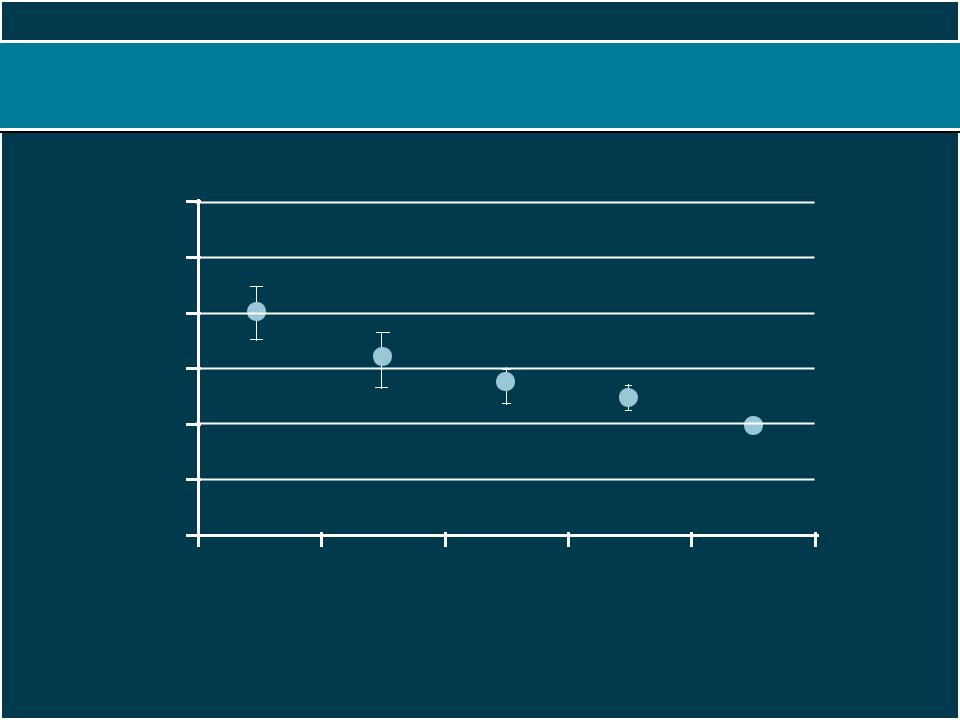
Меньшее количество таблеток приводит к лучшему соблюдению схемы антигипертензивного и липидоснижающего лечения
По мере увеличения количества принимаемых* Rx препаратов снижается вероятность обновления рецептов на АГ и ЛС препараты
Выверенная вероятность соблюдения схемы, АГ и ЛС препараты
3
2.5P<.001†
2 |
P<.001† |
|
P<.001† |
||
|
||
1.5 |
P<.001† |
|
|
1
0.5
0
0 |
1 |
2 |
3.5 |
6+ |
|
Количество назначенных лекарств |
|
Группа |
|
|
|
|
|
сравнения |
*Под принимаемыми препаратами подразумевается количество назначенных лекарств, которое пациент принимал на протяжении года до начала приема АГ и ЛС препаратов. †Сравнения были статистически достоверными по сравнению с пациентами, принимавшими 6+ препаратов.
Rx=рецептурный; АГ=антигипертензивный; ЛС=липидоснижающий. Chapman RH et al. Arch Intern Med. 2005;165:1147-1152.
