
- •Выпот в плевральную полость
- •Этапы занятия и контроль их усвоения
- •Симптоматология выпота в плевральную полость в зависимости от его величины
- •Причины плеврального выпота
- •Патогенез плевральных выпотов
- •Исследование плевральной жидкости
- •Основные дифференциально-диагностические признаки плеврального выпота
- •Основные возбудители
- •Алгоритм лечения парапневмонических плевральных выпотов и эмпиемы
- •Задачи и возможности терапии инфекционных поражений плевры
- •Приложения
- •Методика выполнения торакоцентеза
- •Проба ривальта
- •Перкуторные феномены плеврального выпота
Алгоритм лечения парапневмонических плевральных выпотов и эмпиемы
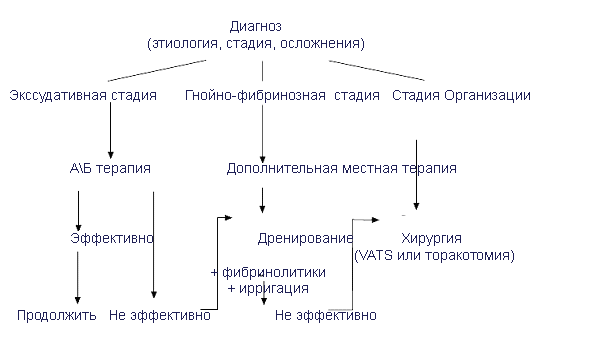
Таблица 8
Задачи и возможности терапии инфекционных поражений плевры
Задачи терапии |
Лечение |
Этиотропная терапия |
Антибактериальные препараты Дренирование Хирургическое вмешательство |
Симптоматическая терапия (лихорадка, боль, диспноэ) |
НПВС Анальгетики Лечебный торакоцентез |
Профилактика утраты функций |
Раннее дренирование Применение СПВС при лечении туберкулеза Декортикация |
Профилактика повторного заболевания |
Антибиотикотерапия, плевродез (склеротерапия) или хирургическое вмешательство |
НПВС – нестероидные противовоспалительные средства;
СПВС – стероидные противовоспалительные средства.
Вопросы тестового рейтинг-контроля студентов
1. Выберите один правильный ответ.
Прокол плевры при плевральном выпоте производится:
в 8-ом межреберном промежутке;
в 4-ом межреберном промежутке; -
во 2-ом межреберном промежутке. -
2. Выберите несколько правильных ответов.
Торакоцентез производится:
с диагностической целью;
с лечебной целью;
с целью плевродеза.
3. Выберите один правильный ответ.
Прокол плевры производится:
на середине расстояния между лопаточной и задней подмышечной линиями;
на середине расстояния между средней и задней подмышечной линиями;-
на середине расстояния между лопаточной и паравертебральной линиями.-
4. Выберите несколько правильных ответов
Транссудативные плевральные выпоты характерны для следующих заболеваний:
1) застойная сердечная недостаточность; 2) тромбоэмболия легочной артерии;
3) хронический панкреатит; - 4) нефротический синдром (гломерулонефрит, липоидный нефроз, амилоидоз почек и др.); 5) цирроз печени; 6) микседема.
5. Выберите несколько правильных ответов.
Экссудативные плевральные выпоты характерны для следующих заболеваний:
1) туберкулез; 2) тромбоэмболия легочной артерии; -
3) хронический панкреатит; 4) лейкозы; 5) цирроз печени; - 6) ревматоидный артрит.
6. Вставьте пропущенные слова.
Если в экссудативном плевральном выпоте более 50% лимфоцитов, это важный диагностический признак, позволяющий предположить наличие у больного __________(туберкулеза/ревматоидного артрита) или _________(злокачественного заболевания/ тромбоэмболии легочной артерии)
7. Выберите несколько правильных ответов
Для туберкулезного плеврита характерно:
молодой возраст;
наличие туберкулеза в прошлом;
анализ крови – без выраженных изменений; -
проба Ривальта - положительная;
реакция на туберкулин – отрицательная или слабо положительная. -
8. Выберите несколько правильных ответов
Для ракового плеврита характерно:
возраст старше 40 лет;
длительный стаж курения;
анализ крови – анемия, лимфопения, увеличение СОЭ;
боли в начальном периоде заболевания; -
плевральная жидкость – геморрагическая.
9. Выберите несколько правильных ответов.
Назовите самые частые причины плеврального выпота:
туберкулез;
эозинофильный плеврит; -
панкреатогенный плеврит; -
паразитарный плеврит; -
парапневмонический плеврит;
уремический. -
10. Выберите несколько правильных ответов.
Для экссудативного плеврита при ТЭЛА (инфаркт-пневмонии) характерны:
геморрагический экссудат;
хилезный экссудат; -
кровохарканье;
шум трения плевры в течение нескольких часов;
Решите ситуационную задачу (11-12)
Больная В. 48 лет, в течение последних месяцев жалуется на нарастающую слабость, быстро наросшую в последние дни одышку смешанного характера, упорный кашель с умеренным количеством мокроты, дважды было кровохарканье, тяжесть в правой половине грудной клетки. Имеет длительный стаж курения (по 1 пачке сигарет в день на протяжении более 15 лет). В прошлом имела контакт с туберкулезом. В последнее время не переохлаждалась, однако стала отмечать периодические подъемы температуры к вечеру до 38,5◦С, сопровождающиеся болевыми ощущениями в коленных и локтевых суставах. При осмотре: сухая кожа, высыпаний не отмечается, определяется увеличение подмышечных лимфоузлов справа, печень не выступает из-под реберной дуги, голосовое дрожание ослаблено справа ниже угла лопатки, перкуторно там же определяется притупление перкуторного тона, аускультативно – ослабление дыхания и бронхофонии. В клиническом анализе крови: лейкоцитоз, анемия, СОЭ – 55 мм/ч. Поступила экстренно с подозрением на внебольничную пневмонию. На рентгенограмме - наличие прикорневой инфильтрации, признаки ателектаза среднедолевого бронха справа (?). Определяется гомогенное затенение справа в нижне-наружном отделе легочного поля с косой верхней границей. Выполнена плевральная пункция с диагностической целью, получено 550 мл геморрагической мутноватой жидкости, при анализе – проба Ривальта положительная.
11. Назовите основное заболевание, на фоне которого произошло ухудшение:
внебольничная пневмония;
рак легких;
туберкулез легких;
ревматоидный артрит;
12. Какова дальнейшая тактика обследования больной:
выполнение повторно рентгенограммы органов грудной клетки в 2-х проекциях;
выполнение КТ органов грудной клетки;
выполнение МРТ органов грудной клетки; -
исследование плевральной жидкости на наличие МБТ;
исследование плевральной жидкости на атипичные клетки.
Какова дальнейшая тактика лечения больной?
ОТВЕТЫ НА ТЕСТЫ ИСХОДНОГО УРОВНЯ
-
1
2
6
1, 2, 3
2
2, 3, 5, 6
7
Гноя, экссудативного плеврита
3
1, 2, 3, 4
8
1
4
1, 3, 5
9
1, 2, 3, 5, 6
5
1, 2, 5
10
1, 3
ОТВЕТЫ НА ТЕСТЫ РЕЙТИНГ-КОНТРОЛЯ
-
1
1
7
1, 2, 4
2
1, 2, 3
8
1, 2, 3, 5
3
1
9
1, 5
4
1, 2, 4, 5, 6
10
1, 3, 4
5
1, 3, 4, 6
11
2
6
туберкулез, злокачественное заболевание
12
1, 2, 4, 5
Ситуационная задача 1
Больная 70 лет обратилась к поликлиническому врачу в связи с появившимися в течение последних семи месяцев непродуктивным кашлем и прогрессирующей одышкой, провоцируемой привычными физическими усилиями. Помимо этого пациентка в продолжение ряда лет страдает нерегулярной стенокардией средних и малых усилий; инфарктов миокарда не переносила. В возрасте 37 лет больная перенесла успешную операцию парциальной тиреоидэктомии по поводу гипертиреоза; не курит, алкоголь употребляет эпизодически в небольших количествах. Ее амбулаторная терапия на протяжении последних 10 лет заключалась в регулярном приеме ацебутолола (бета-адреноблокатор) в среднетерапевтических дозировках и ситуационно нитроглицерина.
Внешний вид пациентки соответствует ее возрасту. При физическом обследовании обнаружены признаки правостороннего гидроторакса (притупление перкуторного звука, ослабление интенсивности дыхательных шумов, бронхофонии). ЦВД - 50 мм вод. ст. (норма -до 120 мм вод. ст.); периферические отеки отсутствуют. При пальпации живота определяется больших размеров объемное образование, мягкоэластической консистенции, безболезненное, исходящее из малого таза; печень не увеличена, свободной жидкости в брюшной полости не определяется. Общеклинические, биохимические и радиоиммунологические (исследование содержания в крови ТТГ, Т3 и Т4) анализы нормальные. При ренгенографии органов грудной клетки визуализируется умеренное количество свободносмещаемой жидкости в правой плевральной полости; после торакоцентеза и аспирации плеврального содержимого свежих очаговых и инфильтративных изменений в легких не определяется. Размеры и контуры сердечно-сосудистой тени нормальные. Плевральная жидкость стерильная, соломенно-желтого цвета, экссудат - содержание белка составляет 35 г/л. В цитограмме плевральной жидкости присутствуют клетки мезотелия. При биопсии плевры не получено цитогистологического подтверждения злокачественного новообразования. При УЗИ органов брюшной полости выявлено небольшое количество свободной жидкости в брюшной полости, солидное объемное образование, возможно исходящее из правого яичника.
ВОПРОСЫ
1.Каков наиболее вероятный диагноз?
2.Укажите дополнительные методы исследования, верифицирующие Ваше диагностическое предположение.
Комментарии
1.Синдром Мейгса.
2.Окончательное подтверждение диагноза - лапаротомия.
Следуя классическому описанию, под синдромом Мейгса понимается патологическое состояние, характеризующееся развитием плеврита и асцита у женщин с солидной доброкачественной опухолью яичников. Хирургическое удаление опухоли приводит к полному обратному развитию полостных выпотов. Со времени описания первого случая этого заболевания в 1937 г. Meigs и Cass появились данные, указывающие на возможность и злокачественного опухолевого поражения яичников, ассоциируемого с плевральным и брюшным выпотами. Чаще при синдроме Мейгса гистологически обнаруживается фиброма, фиброаденома, кистозная опухоль яичников, гранулезно-клеточная опухоль и даже фибролейомиома матки. Существуют описания синдрома Мейгса и при низкодифференцированных злокачественных опухолях яичников в отсутствии признаков отдаленного метастазирования. Патогенез этого синдрома остается неясным. Возможно, сама опухоль секретирует значительное количество жидкости, при этом появление плеврального выпота объясняется проникновением жидкости из брюшной полости через дефекты диафрагмы в плевральную полость.
В 70 % случаев плевральный выпот бывает правосторонним, в 10% случаев - левосторонним, в остальных наблюдениях - двусторонним. В типичных случаях плевральная жидкость является по своему характеру серозной либо серозно-геморрагической с малым содержанием лейкоцитов (менее 1 х 109 клеток в литре). Монографические описания синдрома Мейгса характеризуют плевральный выпот как транссудативный. Однако на практике в плевральной жидкости определяется, как правило, высокое содержание белка - более 30 г в литре, что позволяет оценивать ее как экссудат. Около 15 % всех фибром яичников сопровождаются развитием перитонеального выпота, однако плевральный выпот, а значит и развернутый симптомокомплекс Мейгса, встречается значительно реже.
Конкурирующие диагностические предположения в случаях одновременно существующих перитонеального и плеврального выпотов - гипопротеинемические состояния (нефротический синдром, цирроз печени), застойная сердечная недостаточность, констриктивный перикардит, гипотиреидоз. Существенно, что во всех случаях жидкость является транссудатом - белок менее 30 г в литре.
Плевральные выпоты могут иметь место в случаях лекарственной идиосинкразии - в редких случаях это наблюдается при приеме нитрофуранов, прокарбазина, метотрексата. Пожалуй, лишь один препарат - бета-адреноблокатор практолол - может приводить к одновременному развитию плеврального и перитонеального выпотов. Другие бета-адреноблокаторы, в том числе и ацебутолол, принимаемый пациенткой в описываемом наблюдении, не вызывают подобных побочных реакций.
В тех случаях, когда «содружественный» плеврит и асцит идентифицируются как экссудативный выпот, наиболее вероятными предположениями становятся злокачественные новообразования коллагенозы и туберкулез. При наличии объемного образования в малом тазу диагноз синдрома Мейгса должен быть подтвержден отсутствием атипичных клеток в плевральном и перитонеальном выпотах, биоптатах плевры. В конечном счете, диагноз синдрома Мейгса надежно подтверждается лишь ретроспективно, когда после удаления первичной опухоли полностью регрессируют явления плеврита и асцита.
Ситуационная задача 2
Больной 48 лет, с длительным стажем табакокурения, обратился к поликлиническому врачу в связи с появившейся незадолго до этого одышкой при привычных физических усилиях; данный синдром характеризовался подострым течением с неуклонным прогрессированием, и на момент обращения к врачу пациент уже практически не мог выполнять минимальные физические нагрузки. Помимо этого, в течение многих лет у больного преимущественно в утренние часы наблюдается кашель с отхождением скудной слизистой мокроты (хронический бронхит). Существенно отметить, что больной в течение 27 лет по роду своей профессиональной деятельности связан с эпизодическими контактами с асбестовой пылью.
В ходе обследования (физического и рентгенологического) у пациента был выявлен ограниченный левосторонний плевральный выпот. Плевральная жидкость была оценена как экссудат (содержание белка – 45-47 г/л; активность ЛДГ – 278-417 мЕ/л), соломенно-желтого цвета; при цитологическом исследовании клеток злокачественного новообразования выявлено не было; посевы плевральной жидкости на питательные среды, в том числе и в плане диагностики туберкулеза, роста микрофлоры не дали. После эвакуации патологической жидкости из левой плевральной полости на повторных рентгенограммах органов грудной клетки свежих очаговых и инфильтративных изменений в легких выявлено не было. При фибробронхоскопии визуализируется картина нормального бронхиального дерева.
Несмотря на отсутствие окончательного диагноза больному в течение двух месяцев проводилась терапия туберкулостатиками, характеризовавшаяся отсутствием эффекта. В связи с рецидивированием левостороннего плеврита, вынуждавшим к проведению повторных торакоцентезов, спустя шесть месяцев после клинико-рентгенологического дебюта болезни больному была проведена левосторонняя торакотомия и декортикация плевры. В ходе интраоперационной ревизии было обращено внимание на выраженное утолщение и фиброз плевральных листков, а при гистологическом исследовании выявлены признаки хронического неспецифического воспаления при отсутствии морфологических свидетельств злокачественного новообразования и специфического (туберкулезного) воспаления. В последующем самочувствие пациента оставалось относительно удовлетворительным, сохранялась лишь умеренная одышка при физических нагрузках средней интенсивности. Однако спустя 18 месяцев в ходе повторного клинико-рентгенологического обследования у больного был выявлен средних размеров правосторонний гидроторакс. Данные лабораторных и биохимических исследований плевральной жидкости подтвердили ее экссудативный характер; бактериологические и цитологические исследования экссудата оказались неинформативными. В конечном счете, больной подвергся повторной операции - правосторонней торакотомии и декортикации. Гистологическое исследование фрагментов резецированной плевры как и в первом случае свидетельствовало о неспецифическом воспалении и фиброзе.
При очередном обследовании, спустя 24 месяца после повторного оперативного вмешательства, самочувствие пациента относительно удовлетворительное, беспокоит умеренная одышка при физической нагрузке; по данным рентгенографии органов грудной клетки визуализируется двустороннее диффузное утолщение плевры; функциональное исследование выявило рестриктивный тип вентиляционных расстройств.
ВОПРОСЫ
1.Каков наиболее вероятный диагноз?
2.Укажите еще, по крайней мере, два варианта легочно-плевральных поражений, фактор риска развития которых имеет место у данного пациента.
Комментарии
1.Плевральный выпот и утолщение плевры асбестозной природы.
2.Мезотелиома плевры, бронхогенная карцинома. Образование плевральных бляшек, наложений; мезотелиома плевры; легочный фиброз; асбестозная гранулема (асбестома), солитарный очаговый пневмофиброз - возможные легочные и/или легочно-плевральные поражения при длительном контакте с асбестовой пылью. Перитонеальная мезотелиома - одно из редких, но весьма важных внелегочных проявлений заболевания; отмечается также увеличение риска развития рака гортани и злокачественных новообразований желудочно-кишечного тракта при продолжительном контакте с асбестом.
Плевральные бляшки (нередко кальцинированные), диффузное утолщение плевральных листков и злокачественная мезотелиома плевры - наиболее часто диагностируемые легочные заболевания, развивающиеся при многолетнем контакте с асбестом. Плевральный выпот обычно встречается при мезотелиоме, однако это не исключает, возможно, экссудативной плевральной реакции на асбест в отсутствии злокачественного поражения плевры.
Н.В. Eisenstact (1964) впервые высказал предположение о связи доброкачественного рецидивирующего плеврального выпота у рабочих электроизоляционного производства с длительным контактом с асбестовой пылью. Более поздние исследования (Е.А. Gaensler, A.J. Kaplan, 1971) подтвердили справедливость этого предположения. При этом было показано, что случаи асбестзависимых плевральных выпотов могут иметь место и при случайных, непродолжительных контактах с асбестовой пылью.
Плевральные выпоты (асбестогенные) обычно ограничены или умеренно выражены и лишь изредка массивные. Плевральная жидкость, как правило, представляет собой стерильный экссудат, прозрачная, негеморрагическая. Диагноз устанавливается методом исключения с учетом данных профессионального анамнеза. Цитологический анализ плевральной жидкости и гистологическое исследование биоптатов плевры важны лишь с точки зрения исключения альтернативного диагноза. Открытая биопсия плевры выявляет неспецифический плеврит и утолщение листков плевры с наличием или отсутствием редко встречающихся асбестозных телец; в части случаев имеют место и неспецифические поражения легочной паренхимы.
Клинические наблюдения свидетельствуют, что плевральный выпот в программе асбестоза является своеобразной предтечей последующего диффузного утолщения плевральных листков. Поскольку плевральный выпот является относительно небольшим по объему, то он характеризуется бессимптомным (малосимптомным) течением и нередко не диагностируется. В случаях сочетания плеврального выпота с клинической симптоматикой, что обычно наблюдается при двусторонней локализации процесса, плеврит характеризуется рецидивирующим течением, сопровождаясь практически постоянными болями в грудной клетке.
Определить возможное влияние асбестозного плеврального поражения на вентиляционную способность легких крайне сложно, ибо при этом, как правило, имеет место содружественное поражение легких в виде распространенного фиброза и/или бронхообструктивный синдром. Вместе с тем считается, что если плевральные бляшки не влияют на функциональное состояние аппарата внешнего дыхания, то выраженное диффузное утолщение плевральных листков сопровождается уменьшением дыхательных объемов, являясь в ряде случаев показанием для хирургической декортикации.
Ситуационная задача 3
Больной 59 лет госпитализирован в пульмонологический стационар после того, как в ходе амбулаторного обследования и рентгенографии органов грудной клетки у него был выявлен массивный правосторонний плевральный выпот. В течение предыдущих 4-х недель пациент впервые стал испытывать одышку, быстро нарастающую со временем. За этот же период не претерпел существенных изменений его привычный кашель с отделением скудной слизистой мокроты (больной на протяжении многих лет выкуривает до 20 сигарет в сутки). Какие-либо иные симптомы на момент госпитализации отсутствовали. В прошлом больной не переносил сколько-нибудь серьезных заболеваний бронхолегочной системы, не считая интеркуррентньгх вирусных респираторных инфекций. Данные семейного анамнеза свидетельствовали, что мать и сестра больного умерли от рака желудка.
Результаты физического обследования оказались достаточно скудны, указывая лишь на наличие патологического скопления жидкости в правой плевральной полости. Температура тела оставалась нормальной, отсутствовали периферическая лимфаденопатия и гепатоспленомегалия. При рентгенографии органов грудной клетки выявлено субтотальное затемнение правого гемиторакса за счет скопления жидкости в плевральной полости со смещением органов средостения в контрлатеральную сторону. Плевральная жидкость представляла из себя экссудат (содержание белка - 40 г в л) молочно-белого цвета с высоким содержанием жира (36 г в л). Клеточный состав плеврального экссудата был представлен преимущественно лимфоцитами, а морфологическое исследование плевральных биоптатов выявило лишь «картину» неспецифического воспаления. Посев плевральной жидкости не дал роста микрофлоры. Проба Манту оказалась отрицательной; показатели клинической гемограммы - в норме.
После аспирации плеврального содержимого отмечено быстрое накопление жидкости, что вынудило установить катетер для постоянной плевральной аспирации. На этом фоне при повторной рентгенографии органов грудной клетки визуализировались легочные поля без свежих очаговых и инфильтративных изменений, а по данным компьютерной томографии удалось выявить объемное патологическое образование в проекции заднего средостения. При фибробронхоскопии и рентгенографии пищевода отмечено смещение трахеи и пищевода, тогда как внутрипросветной патологии трахеи, бронхов, пищевода и желудка обнаружено не было.
ВОПРОСЫ
1.Какова природа плеврального выпота?
2.Укажите наиболее вероятный диагноз заболевания.
Комментарии
1.Хилезный плевральный выпот.
2.Злокачественная лимфома.
Плевральный выпот характеризуется возможным наличием примесей крови, большим количеством лейкоцитов (эмпиема плевры), капель жира (хилезный выпот) или кристаллов холестерина (псевдохилезный выпот). Присутствие гноя в плевральном выпоте может лишь при поверхностном взгляде создать известную схожесть с «молочным» хилезным выпотом, но особенности клинического течения, нередко характерный зловонный запах, содержание в плевральной жидкости очень небольшого числа нейтрофильных лейкоцитов обычно без труда позволяют диагностировать эмпиему плевры. Иные сомнения разрешаются при окраске хилезной жидкости на жир (хилезная жидкость получается после центрифугирования, причем имеется прозрачный слой надосадочной жидкости), или при микроскопии.
Псевдохилезный плевральный выпот может развиваться при длительно существующем (хроническом) плеврите на почве туберкулеза, ревматоидного артрита, нефротического синдрома, рака легкого. При этом кристаллы холестерина придают плевральной жидкости мутный, опалесцирующий вид, слегка блестящей в проходящем свете. Иногда плевральная жидкость при псевдохилезном выпоте приобретает «молочный» вид, создавая известные трудности в дифференцировке с истинным хилезным выпотом. В этом случае окраска на жир и обнаружение при микроскопии частичек жира, а также отсутствие кристаллов холестерина решают диагностическую дилемму в пользу хилезного выпота.
Хилезный выпот (хилоторакс) возникает вследствие нарушения целостности грудного протока на почве целого ряда патологических состояний. Лимфатический коллектор в своей нижней части представлен cisterna chyli, располагающейся перед телом второго поясничного позвонка; далее он проходит через аортальное отверстие диафрагмы, проникает в область заднего средостения и, следуя в краниальном направлении, впадает в венозную систему - в левую внутреннюю югулярную или подключичную вену.
Одной из возможных причин повреждения лимфатического протока (ductus thoracicus) является оперативное вмешательство или ранение грудной клетки. Большинство же случаев хилоторакса (около 1/2 всех наблюдений) связывается со злокачественными новообразованиями:
Причины хилезного выпота
Злокачественные новообразования (50 %)
Лимфома
Метастатическая карцинома
Травматические (25 %)
Хирургическое вмешательство:
- операция на органах грудной клетки
- резекция шейного лимфатического узла
Нехирургическое травматическое повреждение:
- проникающее ранение - тупая травма грудной клетки и/или брюшной полости
- родовая травма
Инфекционные
Туберкулез медиастинальных лимфатических узлов
Филяриоз
Врожденные (крайне редко)
Множественные фистулы грудного протока
Другие причины
Аневризма грудного отдела аорты
Тромбоз левой подключичной вены
Доброкачественная лимфангиома грудного протока
Лимфангиолейомиоматоз
Травматический хилоторакс обычно возникает при внутригрудном оперативном вмешательстве, осуществляемом в непосредственной близости от левой подключичной артерии. В противоположность этому, хилоторакс вследствие случайного травматического повреждения встречается крайне редко. Злокачественный хилезный выпот наиболее часто развивается у больных с лимфомой на почве опухолевой инфильтрации стенок грудного протока и/или левой подключичной вены. Существенно реже встречаются случаи хилоторакса, обусловленного метастатическим поражением грудного протока, например, при раке желудка. В описываемом случае, как известно, имел место семейный анамнез рака желудка, однако, нормальная рентгенография желудка и результаты гастроскопии позволили с определенностью исключить этот диагноз. В данном наблюдении диагноз неходжкинской лимфомы был верифицирован в ходе гистологического исследования резецированных внутригрудных лимфатических узлов при торакотомии.
Характерным для подавляющего большинства случаев хилезного выпота является склонность к быстрому рецидивированию; после очередного торакоцентеза и аспирации плеврального содержимого хилезный выпот вновь накапливается - до 2,5 л за сутки. Вследствие повторной, многократной аспирации плеврального содержимого развивается истощение организма с дефицитом жиров, электролитов, гиповолемией, гипопротеинемией и лимфопенией. Консервативное лечение, включая парентеральное питание, дренирование плевральной полости и плевродез (с использованием талька или тетрациклина), как правило, предотвращает дальнейшее накопление хилезной жидкости в плевральной полости. В противном случае эффективным методом лечения является лигирование грудного протока, осуществляемое, по-возможности, в ранние сроки.
Ситуационная задача 4
Больной 74 лет, ранее ничем серьезным не болевший, не курильщик, отметил появление в течение последних трех месяцев непродуктивного кашля, который стал вскоре практически постоянным, и одышки при умеренных физических усилиях. За этот же период времени он похудел на 3-3,5 кг. Из анамнеза известно, что в молодом возрасте (в 30-е годы) больной работал на асбестовом производстве; в последующем характер трудовой деятельности был кабинетный. По поводу указанных жалоб больной длительное время к врачам не обращался, и лишь появление спустя 7 месяцев от момента клинического дебюта заболевания упорных болей в левой половине грудной клетки и прогрессирующее нарастание одышки вынудили его обратиться за медицинской помощью.
При осмотре врачом обращено внимание на укорочение перкуторного звука и резкое ослабление интенсивности дыхательных шумов над левой половиной грудной клетки; какой-либо дополнительной информации физическое обследование не дало. При рентгенографии и ультразвуковом исследовании органов грудной клетки выявлено субтотальное затемнение левого гемиторакса за счет большого скопления жидкости в плевральной полости, массивное утолщение плевральных листков слева; органы средостения не смещены; правое легкое без свежих очаговых и инфильтративных образований, жидкости в правой плевральной полости нет. Повторные исследования плеврального аспирата (в связи с быстрым накоплением геморрагической жидкости каждые 3-5 дней проводились лечебные плевральные пункции с удалением до 800-1000 мл жидкости) подтвердили его экссудативный характер; цитологические исследования жидкости свидетельствовали об отсутствии в ней атипичных клеток; при бактериоскопии не обнаружены микобактерии туберкулеза.
Больному произведена бронхоскопия, а также обследование органов желудочно-кишечного тракта и мочеполовой системы; патологии не выявлено.
ВОПРОСЫ
1. Каков наиболее вероятный клинический диагноз?
2. Каков оптимальный лечебный подход в данном случае?
Комментарии
1. Злокачественная мезотелиома плевры.
2. Лечение симптоматическое - купирование болевого синдрома, коррекция дыхательных расстройств.
Злокачественная мезотелиома относится к числу редко диагностируемых опухолей (ежегодно выявляется 1 случай заболевания на 1 000 000 населения). Она происходит из мезотелиальной выстилки плевральной полости, брюшной полости, полости перикарда и tunica vaginalis яичек). Подтверждена четкая связь между развитием мезотелиомы и контактом с асбестом, причем опухоль нередко развивается после длительного латентного периода - в среднем, через 40 лет после первого контакта с асбестовой пылью. Эпидемиологические исследования свидетельствуют, что последние два десятилетия характеризуются реальным ростом заболеваемости мезотелиомой, что напрямую связывается с широким промышленным использованием асбеста, особенно в 1930-1940 гг., в первую очередь в судостроительной и судоремонтных отраслях.
Мужчины чаще заболевают мезотелиомой (в 2-5 раз чаще, чем женщины), что, впрочем, может быть связано с большим распространением «мужских» профессий, предполагающих длительный контакт с асбестом. Непрофессиональные же контакты с асбестовой пылью (например, проживание в непосредственной близости от асбестовых предприятий) характеризуются существенно меньшей распространенностью мезотелиомы.
Большинство случаев мезотелиомы первично локализуется в плевре - отношение плевральной мезоислиомы и мезотелиоме брюшины составляет 5:1. Остальные возможные локализации опухоли значительно более редки.
Плевральная мезотелиома характеризуется вовлечением в опухолевый процесс как висцеральной, так и париетальной плевры. Как правило, первоначально поражается базальная и, особенно, диафрагмальная плевра. В последующем, при прогрессировании опухолевого роста, процесс распространяется и на остальные отделы плевры, включая междолевую, с компрессией подлежащей легочной ткани (рис. 3).
Гистологически мезотелиома подразделяется на четыре типа: тубуло-папиллярный, саркоматозный, недифференцированный и смешанный. Гистологически диагноз весьма трудно установить в случае получения малых фрагментов ткани при тонкоигольной биопсии плевры. Дополнительные трудности возникают, когда имеет место тубуло-папиллярная опухоль, гистологически весьма сходная с метастатической аденокарциномой.
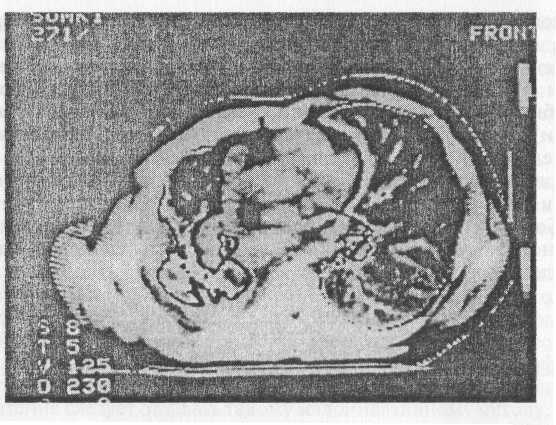
Рис. 3. Компьютерная томография органов грудной клетки у больного со злокачественной мезотелиомой плевры - распространенное поражение висцеральной и париетальной плевры справа в том числе и междолевой со сдавлением легкого и деформацией реберного каркаса правого гемоторакса
В типичных случаях болезнь начинается исподволь, в течение недель или даже месяцев, клинически манифестируя болями в грудной клетке и/или одышкой вследствие развития массивного плеврита. Кашель, кровохарканье, похудание встречаются существенно реже, а гипертрофическая остеоартропатия в виде «барабанных палочек» - менее, чем в 10 % случаев. Нередки случаи малобессимптомного течения болезни, когда диагноз остается неустановленным на протяжении многих месяцев. В противоположность этому, острое начало заболевания с выраженного болевого синдрома или одышки встречается лишь в 5 % случаев.
Обычной «находкой» при физическом обследовании является обнаружение массивного одностороннего плеврального выпота. Прогрессирование опухолевого процесса проявляется в форме прямого роста опухоли, распространяющейся на близлежащие органы и ткани - синдром Горнера, поражение плечевого нервного сплетения, перикарда, прорастание опухоли в средостение. Отдаленные (гематогенные) метастазы нередко выявляются при аутопсии, тогда как прижизненно себя не обнаруживают. Описаны многочисленные наблюдения роста опухоли вдоль раневого канала наружу после таких процедур, как плевральная аспирация или биопсия плевры. Так, имеется наблюдение за 327 случаями мезотелиомы, из которых в 11 % случаев подтверждено прорастание опухоли вдоль раневого канала.
Поскольку в значительной части случаев мезотелиома плевры характеризуется более-менее продолжительным латентным периодом течения, важное значение приобретает установление анамнестических свидетельств, указывающих на имевший место контакт (чаще, профессиональный) с асбестовой пылью. Рентгенологические данные нередко оказывают существенную помощью в установлении диагноза заболевания. При этом особое значение приобретает использование рентгенокомпьютерной томографии, позволяющей достаточно четко оценить характер вовлечения в процесс плевры. При поражении париетальной плевры определенное значение имеет метод ультразвуковой диагностики. Так, в 1/3 случаев могут обнаруживаться асбестзависимые поражения контрлатерального гемиторакса: кальцификация плевры, утолщение плевры, плевральные бляшки. Однако рентгенологическая картина при мезотелиоме не является патогномоничной (рис. 4). Многие опухоли метастазируют в плевру, и диагноз злокачественной мезотелиомы в конечном счете основывается на данных скрупулезного гистологического исследования.
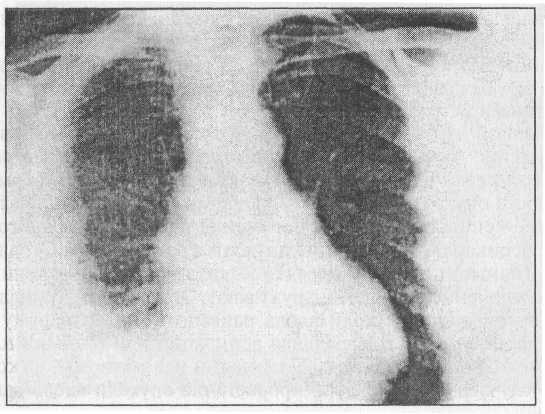
Рис. 4. Рентгенограмма органов грудной клетки у больного со злокачественной мезотелиомой плевры — правосторонний гидроторакс и массивные плевральные наложения справа
В редких случаях, когда удается верифицировать диагноз болезни на ранних ее этапах, возможно радикальное хирургическое лечение - плевропневмонэктомия. К сожалению, у большинства пациентов диагноз устанавливается со значительным опозданием, что предполагает проведение лишь паллиативного лечения (адекватное обезболивание, повторная плевральная аспирация). Не существует эффективных методов химиотерапии и лучевого лечения при мезетелиоме. Проспективные наблюдения свидетельствуют, что медиана выживаемости среди основной массы больных составляет сегодня около 12 месяцев с момента появления первых клинических симптомов мезотелиомы.
